Кровотечения в акушерстве научные статьи
Акушерские кровотечения — это группа патологических кровотечений из матки и других органов репродуктивной системы, связанные с выполнением детородной функции, во время беременности, в родах, в послеродовом и раннем послеродовом периодах. Они занимают одно из первых мест в списке причин материнской и перинатальной смертности.
Кровотечения в первой половине беременности[править | править код]
Основными причинами кровотечений в первой половине беременности являются:
- Самопроизвольный аборт
- Пузырный занос
- Шеечная беременность
- Рак шейки матки
- Внематочная беременность
Самопроизвольный аборт[править | править код]
Выкидыш— самопроизвольное патологическое прерывание беременности. Основным симптомом является внезапное кровотечение из половых путей после продолжительной аменореи. Источник кровотечения — матка. Самопроизвольный аборт обычно происходит на 3-м месяце беременности. Является механизмом саногенеза при дефектном развитии плода и плаценты.
Пузырный занос[править | править код]
Редко встречающееся заболевание плодного яйца, осложняющее беременность. Представляет собой своеобразное изменение ворсинчатой оболочки, в основе которого лежит перерождение ворсин хориона. При пузырном заносе происходит резкий отёк ворсин, они разрастаются и, превращаются в пузырьки, наполненные светлой жидкостью. Осложнения, связанные с пузырным заносом, происходят на 3—4-м месяце беременности в виде кровянистых выделений и кровотечения из половых путей, произошедших в результате частичной отслойки пузырьков от стенок матки. Кровь жидкая, тёмного цвета, содержит отторгнувшиеся пузырьки заноса. Кровотечение приводит к значительной анемии, а при усилении может стать опасным для жизни женщины.
Шеечная беременность[править | править код]
Редкая форма эктопической беременности, при которой прикрепление и развитие плодного яйца происходят в канале шейки матки. Кровотечения при шеечной беременности всегда очень обильно, потому что нарушается структура сосудистых сплетений матки — сюда подходит нижняя ветвь маточной артерии, пудендальная артерия. Толщина шейки матки значительно меньше толщины матки в области тела, поэтому нарушаются сосуды и кровотечение не удается остановить без оперативного вмешательства.
Рак шейки матки[править | править код]
Рак шейки матки у беременной женщины встречается крайне редко, так как чаще всего эта патология развивается у женщин старше 40 лет, у женщин с большим количеством родов и абортов в анамнезе, у женщин, часто меняющих половых партнёров. При раке шейки матки в зависимости от срока беременности проводится оперативное родоразрешение с последующей экстирпацией матки — при больших сроках, удаление матки при небольших сроках беременности с согласия женщины. Никаких консервативных методов остановки кровотечения при раке шейки матки не используется.
Внематочная беременность[править | править код]
Постоянная и сильная боль в животе, которая сопровождается кровотечением, может быть симптомом внематочной беременности (когда эмбрион закрепился вне матки) — в этом случае необходима срочная госпитализация.
Хотя это и не является нормой, небольшие кровянистые выделения во время первых трёх месяцев беременности встречаются довольно часто. От 15 % до 25 % беременных отмечают нечто подобное в первом триместре. Такими ситуациями могут быть:
- Менструальное кровотечение
- Прикрепление к стенке матки
Менструальное кровотечение[править | править код]
Гормоны, которые контролируют менструальный цикл, могут вызвать небольшое кровотечение в положенное для него время. У некоторых женщин такие кровотечения случаются неоднократно в течение беременности, как правило, в соответствии с периодами менструального цикла.
Прикрепление к стенке матки[править | править код]
При прикреплении к стенке матки оплодотворенная яйцеклетка прикрепляется к стенке матки, что вызывает небольшое кровотечение, которое обычно продолжается день или два.
Лечение или соблюдение определённых мер предосторожности на протяжении всей беременности необходимо, если кровотечение вызвано следующими причинами:
- Раздражение шейки матки
- Инфекция влагалища или шейки матки
- Полип шейки матки
- Узлы миомы
- Наследственное заболевание
- «Исчезающий близнец»
- Травма
Раздражение шейки матки[править | править код]
Во время беременности гормоны воздействуют на шейку (нижняя часть матки, вход в неё) так, что она становится более ранимой. К примеру, половой акт или взятие мазка на анализ могут привести к кровянистым выделениям.
Инфекция влагалища или шейки матки[править | править код]
Полип шейки матки[править | править код]
Полип шейки матки — небольшой нарост на слизистой матки.
Узлы миомы[править | править код]
Узлы миомы — большие узлы миомы, которые находятся на той части слизистой матки, где имплантировался эмбрион и развивается плацента.
Наследственное заболевание[править | править код]
Например, болезнь Виллебранда.
«Исчезающий близнец»[править | править код]
«Исчезающий близнец» — когда один или несколько эмбрионов при многоплодной беременности отторгаются, оставляя в матке только один. Такое может произойти и при естественном зачатии, но чаще встречается при беременности, наступившей в результате искусственного оплодотворения и имплантации нескольких эмбрионов.
Травма[править | править код]
Кровотечение может быть вызвано травмой: падением, автокатастрофой или насилием.
Многие беременности продолжаются благополучно, несмотря на кровотечение. Согласно статистике[источник не указан 1724 дня], около половины женщин, обращавшихся к врачу по поводу кровотечения в начале беременности, благополучно донашивают ребёнка.
Кровотечения во второй половине беременности[править | править код]
Основными причинами кровотечений во второй половине беременности являются:
- Предлежание плаценты
- Преждевременная отслойка нормально расположенной плаценты
Предлежание плаценты[править | править код]
Неправильное прикрепление плаценты, при котором она располагается в области нижнего сегмента матки, частично или полностью ниже предлежащей части плода. При полном предлежании плаценты кровотечение часто появляется внезапно, без болевых ощущений, и может быть очень обильным. Кровотечение может прекратиться, но спустя некоторое время возникнуть вновь, или может продолжаться в виде скудных выделений. При неполном предлежании плаценты кровотечение может начаться в самом конце беременности. Однако чаще это происходит в начале родов. Сила кровотечения зависит от величины предлежащего участка плаценты.
Диагностика
Повторяющееся кровоотделение из половых путей от незначительного до сильного во второй половине беременности, прогрессирующая железодефицитная анемия. Обычно сочетается с поперечным или косым положением плода, высоким стоянием предлежащей части (головка, тазовый конец).
Неотложная помощь:
- госпитализация в акушерский стационар;
- при обильном кровоотделении госпитализацию сопровождают внутривенным введением плазмозамещающих растворов (желатиноль, лактасол и др.).
Преждевременная отслойка нормально расположенной плаценты[править | править код]
ПОНРП — это отслойка плаценты до рождения плода (во время беременности, в первом и во втором периодах родов). В зависимости от площади выделяют частичную и полную отслойку плаценты. При частичной отслойке плаценты от маточной стенки отслаивается часть её, при полной — вся плацента. Частичная ПОНРП может быть краевой, когда отслаивается край плаценты, или центральной — соответственно центральная часть. Отслоение плаценты может быть прогрессирующим и непрогрессирующим.
Диагностика
Диагностика основана на клинической картине заболевания, данных УЗИ, изменениях гемостаза. Тактика ведения беременности при ПОНРП зависит от следующих показателей: величина кровопотери, состояние беременной и плода, срок гестации, состояние гемостаза.
Кровотечения в родах[править | править код]
Первый период родов[править | править код]
Разрыв шейки матки[править | править код]
Второй период родов[править | править код]
Разрыв матки[править | править код]
Третий период родов[править | править код]
Кровотечения в третьем периоде связаны с нарушением отделения и выделения последа:
- Частичное плотное прикрепление
- Частичное или полное истинное приращение
- Ущемление отделившегося последа в области внутреннего зева
Кровотечения в раннем послеродовом периоде[править | править код]
Кровотечение из родовых путей в первые 2 часа после окончания родов связано с отделением плаценты от стенки матки. Является нормальным в послеродовом периоде, если не превышает 0,5 % от массы тела (300—400 мл). Кровотечение, превышающее 400 мл в объёме, считается опасным и происходит, как правило, в случае гипотонии или атонии матки. Частота кровотечения в раннем послеродовом периоде составляет 2,0-5,0 % от общего количества родов. По времени возникновения различают ранние и поздние послеродовые кровотечения.
Гипотонические и атонические кровотечения[править | править код]
Гипотонические (снижение тонуса миометрия) и атонические (полная потеря тонуса) кровотечения из матки в раннем послеродовом периоде возникают в результате нарушения механизма послеродового гемостаза. Снижение или потеря тонуса миометрия раньше завершения процесса тромбообразования сосудов приводят к вымыванию тромбов током крови и развитию кровотечения, вплоть до массивного, с быстрой кровопотерей до нескольких литров.
Литература[править | править код]
- Репина М. А. Кровотечение в акушерской практике. — М., 1986. — 78 с.
- Айламазян Э. К. Неотложная помощь при экстремальных состояниях в акушерской практике. — Н-Новгород, 1995. — 281 с.
- Акушерские кровотечения / Под общ. ред. В. И. Кулакова. — М.: Триада-Х, 1998. — 96 с.
- Акушерские кровотечения / В. И. Кулаков, В. Н. Серов, A. M. Абубакирова, И. И. Баранов. — М., 1997. — 96 с.
- Кулаков B. И. Акушерские кровотечения. — М.: Н-Л, 2009. — 60 с.
Источник
ПРИОРИТЕТНЫЕ НАПРАВЛЕНИЯ ПРОФИЛАКТИКИ АКУШЕРСКИХ КРОВОТЕЧЕНИЙ
Зарипова Элина Ануровна
студент III курса, специальность 060102 Акушерское дело ГАПОУ РБ «Салаватский медицинский колледж», РФ, г. Салават
Арзамасова Анна Владимировна
научный руководитель преподаватель ПМ 01, ПМ 04 специальность Акушерское дело ГАПОУ РБ «Салаватский медицинский колледж», РФ, г. Салават
E —mail: nna828@rambler.ru
Актуальность темы. Акушерские кровотечения являются одной из ведущих причин материнской смертности. Показатель акушерских кровотечений колеблется от 3 до 8 % по отношению к общему числу родов. Около 1% возникает при преждевременной отслойке нормально расположенной плаценты и предлежании плаценты. Эта группа кровотечений характеризуется значительной интенсивностью, требует большего объема помощи и отличается худшим прогнозом. Поэтому необходимо, чтобы акушерка хорошо знала причины, приводящие к акушерским кровотечениям, умела выделять факторы риска, проводить профилактические мероприятия, как во время беременности, так и во время родов и послеродового периода. Она должна заподозрить акушерское осложнение, оценить тяжесть состояния женщины, уметь оказать неотложную доврачебную помощь, быстро и эффективно выполнять назначения врача по оказанию помощи женщине с кровотечением, проводить уход, организовывать периоперативные мероприятия, согласованно действовать вместе со всей бригадой в обслуживании, спасении женщины и ее ребенка [3, с. 35].
Цель исследовательской работы: выявить причины, приводящие к акушерским кровотечениям в третьем триместре беременности и определить профилактические мероприятия по предупреждению данной патологии.
Задачи:
1. Выявить основные группы риска женщин, предрасположенных к акушерским кровотечениям.
2. По статистическим данным и историям родов выявить случаи акушерских кровотечений в третьем триместре беременности.
3. На основании полученных результатов исследования определить приоритетные направления профилактики данной патологии.
Объект исследования: беременные женщины из группы риска по возникновению акушерских кровотечений.
Предмет исследования: факторы риска развития акушерских кровотечений.
Практическая значимость исследовательской работы: доказать необходимость динамического наблюдения за беременными группы риска по акушерским кровотечениям с обязательной комплексной оценкой профилактических мероприятий.
Акушерские кровотечения — кровотечения, возникающие во время беременности, в родах, в последовом и раннем послеродовом периоде.
Особенностями акушерских кровотечений являются:
· массивность и внезапность их появления;
· при акушерских кровотечениях страдает плод и это диктует необходимость срочного родоразрешения;
· для акушерских кровотечений характерны острый дефицит объема циркулирующей крови (ОЦК), нарушения сердечной деятельности;
· возникает опасность развития развернутой картины синдрома диссеминированного внутрисосудистого свертывания (ДВС) и массивного кровотечения [6, с. 114].
Основные причины акушерских кровотечений в третьем триместре половине беременности:
· Предлежание плаценты
· Преждевременная отслойка нормально расположенной плаценты (ПОНРП).
Студентами ГАПОУ РБ «Салаватский медицинский колледж» специальности Акушерское дело 3 курс проведено исследование на основании статистических данных, для выявления количества предлежаний плаценты и ПОНРП к общему количеству родов, с целью прогнозирования мероприятий по профилактической работе акушерки.
Место проведения: ГБУЗ РБ *ЦРБ.
Таблица 1.
Количественное отношение числа предлежания плаценты, преждевременной отслойки нормально расположенной плаценты к общему числу родов в 2011—2013 гг. (ГБУЗ РБ *ЦРБ)
2010 г. | 2011 г. | 2012 г. | 2013 г. | |
Общее количество родов | 289 | 303 | 315 | 320 |
Предлежание плаценты | 17 | 12 | 9 | 8 |
ПОНРП | 10 | 7 | 3 | 5 |

Рисунок 1. Количественное отношение числа предлежания плаценты, преждевременной отслойки нормально расположенной плаценты к общему числу родов в 2010—2013 гг. (ГБУЗ РБ *ЦРБ)
Вывод: Таким образом, можно сделать вывод, что по сравнению с 2010 годом, в 2013 году количество беременностей, с патологией ПП и ПОНРП уменьшилось, потому что с ранних сроков беременности в женской консультации осуществляют тщательный отбор и наблюдение за беременными группы высокого риска по возникновению акушерских кровотечений. У этого контингента беременных проводят тщательное обследование и лечение сопутствующих заболеваний и осложнений под контролем за эффективностью проводимой терапии.
Мероприятия по прогнозированию и профилактике предлежании плаценты и преждевременной отслойки нормально расположенной плаценты:
· Своевременная госпитализация в стационар при отсутствии эффекта от проводимого лечения в амбулаторных условиях, а также обязательная дородовая перевозка в клинику на 38-й неделе беременности.
· Соблюдение принципа преемственности между тактикой ведения беременных в женской консультации и в стационаре.
· Выбор оптимального способа родоразрешения и разумное ведение родов.
Таблица 2.
Критерии групп риска по развитию предлежания плаценты
Наименование | Риск развития предлежания плаценты |
Аборты | 42 % |
Выскабливания | 33 % |
Рубец на матке | 9 % |
Воспалительные заболевания матки | 12 % |
Аномалии матки | 4 % |
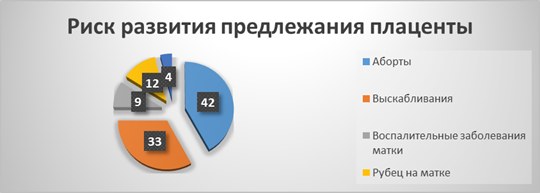
Рисунок 2. Процентное соотношение групп риска по развитию предлежания плаценты
Вывод: Наибольший процент отводится абортам, потому что в результате аборта травмируется и истончается внутренний слой матки — эндометрий, тот самый слой, к которому прикрепляется плодное яйцо. При наличии истончений, плодное яйцо прикрепляется в то место на стенке матки, где отсутствуют эти повреждения. Часто такие участки расположены в нижних отделах матки, что приводит к низкому расположению плаценты, предлежанию плаценты, а наименьший процент отводится аномалиям матки, так как это редко встречающаяся патология.
Таблица 3.
Критерии групп риска по развитию преждевременной отслойки нормально расположенной плаценты
Наименования | Риск развития ПОНРП |
Гестоз | 54 % |
ЭГЗ | 23 % |
Многоводие | 10 % |
Многоплодие | 8 % |
Аномалии пуповины и плаценты | 5 % |
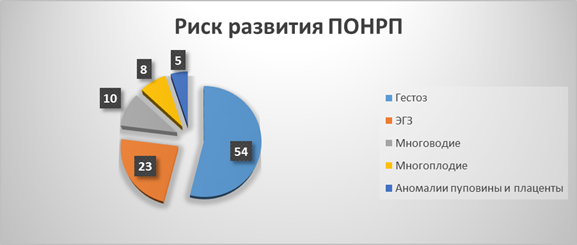
Рисунок 3. Процентное соотношение групп риска по развитию преждевременной отслойки нормально расположенной плаценты
Вывод: Наибольший процент занимают гестозы второй половины беременности, так как вследствие отека переднебрюшной стенки, отекает стенка матки, и начинает отслаиваться плацента, и кровотечение происходит из сосудов матки. Плод не теряет кровь. Однако ему угрожает кислородное голодание, так как отслоившаяся часть плаценты не участвует в газообмене.
Вывод по исследованию: Анализ случаев материнской смертности от маточных кровотечений показывает, что в 90 % случаев можно было избежать патологической кровопотери. Не все лечебные учреждения своевременно и в полном объеме проводят профилактические и лечебные мероприятия. Однотипные ошибки повторяются из года в год, поэтому акушерские кровотечения можно назвать организационно-профессиональной проблемой, поскольку благоприятное окончание родов для матери и новорожденного при маточных кровотечениях, сохранение в последующем репродуктивного здоровья женщины обусловлено, прежде всего, четкой организацией неотложной помощи и профессионализмом медицинского персонала.
Обследование и лечение беременных женщин с кровотечением во второй половине беременности рекомендуется проводить в стационарных условиях. Выбор соответствующего лечения определяется специалистом после проведения обследования родовых путей беременной, определения того, как предлежит плацента.
Акушерка обязана осуществлять уход, наблюдение под контролем врача и выполнять его назначения при консервативной тактике; готовить женщину к операции, обеспечить послеоперационный уход в случае кровотечения.
На доврачебном уровне вне стационара на ФАПе, акушерка должна выявить предлежание плаценты, оценить степень кровопотери, тяжесть состояния, обеспечить экстренную госпитализацию в ближайший роддом (на носилках с опущенным головным концом), проводить инфузионную терапию для восполнения объема циркулирующей крови (ОЦК), сообщить в стационар для подготовки к операции и гемотрансфузии.
При уходе за женщиной с предлежанием плаценты в родильном доме акушерка должна обеспечить максимальный комфорт, следить за выполнением режима, наблюдать за АД, пульсом, температурой, сердцебиением плода, выделениями (контроль подкладной), физиологическими отправлениями, суточным диурезом, количеством вводимой жидкости, сообщать эту информацию врачу, выполнять назначения. Помогать женщине в решении ее проблем. Для оказания специализированной помощи необходимо врачебное вмешательство [4, с. 78].
При выявлении преждевременной отслойки нормально расположенной плаценты показано срочное родоразрешение. Во время беременности или в I периоде родов — это кесарево сечение. Если отслойка возникает во II периоде родов, проводят срочное родоразрешение через естественные родовые пути, для этого применяют вакуум-экстракцию. Проводят ручное удаление последа и ручное обследование полости матки. При этой патологии необходимо быстрое обеспечение госпитализации и развертывание операционной, адекватное восполнение кровопотери и борьба с нарушениями свертывания и гемодинамики. Поэтому женщина направляется в ближайший родильный дом, в который сообщается о ее поступлении, диагноз и некоторые сведения (например, группа крови и резус-фактор).
Несмотря на большое внимание к проблеме акушерских кровотечений, их частота снижается медленно. Частота акушерских кровотечений, и особенно материнской смертности в связи с кровотечением, увеличиваются с возрастом женщин. Это во многом зависит от одновременного роста числа соматических заболеваний и числа предшествовавших беременностей с неблагоприятным исходом. Главным резервом снижения материнской смертности при кровотечениях остается правильно организованная профилактика акушерских кровотечений, начиная с этапа наблюдения за беременными в женской консультации. И особое значение приобретает профилактика патологических кровопотерь в процессе родового акта, в частности настороженность медицинского персонала при родоразрешении женщин с риском развития кровотечения, своевременная правильная оценка возникшего осложнения и его срочное устранение путем проведения лечения в правильно выбранном объеме [5, с. 38].
Список литературы:
1.Гемостатическая терапия при кровотечениях во время беременности. Тетруашвили Н.К. (к.м.н.), Агаджанова А.А. (д.м.н.), Ионанидзе Т.Б. (к.м.н.) ФГБУ «НЦАГИП им. В.И. Кулакова» Минздрава России. Эффективная фармакотерапия. // Акушерство и гинекология», № 1, 2013.
2.Кузьминых Т.У. Акушерские кровотечения, тактика. Принципы инфузионно-трансфузионной терапии.// Журнал акушерства и женских болезней, — 2007. — № 2. — с. 122—129.
3.Момот А.П., Молчанова И.В., Цхай В.Б. Массивные акушерские кровотечения: от гистерэктомии к фармакотерапии. // Вопросы гинекологии, акушерства и перинатологии, — 2012. — № 2. — с. 32—37.
4.Неотложные состояния в акушерстве: Руководство для врачей / В.Н. Серов, Г.Т. Сухих, И.И. Баранов, А.В. Пырегов, В.Л. Тютюнник, Р.Г. Шмаков. М.: Гэотар-медиа, 2013. — 784 с.: ил.
5.Причины и исходы акушерских кровотечений. // Журнал акушерства и женских болезней, — 2012. — № 1. — с. 34—40.
6.Сидорова И.С., Макаров И.О. Кровотечения во время беременности и в родах: Учебное пособие // И.С. Сидорова, И.О. Макаров. Изд-во «Медицинское информационное агентство» 2009. — 128 с.
7.Хашукоева А.З., Смирнова Л.Ю., Протопопова Л.О., Хашукоева З.З. Акушерские кровотечения. Неотложная помощь на догоспитальном этапе. //Лечащий врач, — 2009. — № 10. — с. 50—54.
8.Черноусов А.С. Течение и ведение беременности по триместрам // А.С. Черноусов. Изд-во «Медицинское информационное агентство», 2011. — 304 с.
Источник