Кровотечения при проникающих ранениях глаза
Повреждения органов зрения, увы, встречаются в повседневной жизни достаточно часто. Травматические повреждения глаз занимают лидирующие позиции среди причин слепоты и получения инвалидности.
Чаще всего происходят субконъюнктивальные кровоизлияния, незначительные травмы роговицы, век и конъюнктивы. При этом наиболее опасны гифема, кровоизлияния в стекловидное тело и сетчатку глаза. Редко встречаются: разрыв роговицы, травма сетчатки глаза, перелом глазного дна, повреждение зрительного нерва или слезного канала, смещение хрусталика.
Причины травм глаза
Острые травмы часто возникают при повреждении очков или масок, т. е. средств, которые должны защищать. Осколки разбитого стекла или пластика становятся причиной множества проникающих ранений глазного яблока, резаных ран век и лица. Также острые повреждения можно получить от ногтей, веток деревьев, и в некоторых видах спорта, например, баскетболе, водном поло, регби, борьбе.
Тем не менее большинство травм глаза тупые (контузии). Любой объект, летящий с высокой скоростью, может нанести тупую травму. Если предмет большой, часть энергии поглощается окружающими тканями, которые тоже могут быть повреждены (вплоть до перелома носа, скуловой кости).
Впрочем, даже большой и относительно «мягкий» футбольный мяч может выпячиваться вглубь глазницы и травмировать глаз. Глазное яблоко достаточно упругое, и когда оно «сдерживает» удар, то кинетическая энергия передается дальше на тонкие стенки глазницы и происходит т. н. перелом дна глазницы, и часть содержимого глазницы перемещается в гайморову полость. Подобное повреждение приводит к «утоплению» глазного яблока в глазницу и ограничивает его подвижность, что вызывает диплопию.
Травмы глаз и век чаще всего случаются на спортивных соревнованиях (13% всех случаев). Самые травмоопасные в этом отношении виды спорта, по данным статистики Норвегии: футбол (до 35%), хоккей с мячом (13%), сквош (до 11%), гандбол (до 7%). В Шотландии футбол также лидирует (до 33%), затем — сквош (до 30%), хоккей с шайбой (до 10%), теннис (до 10%) и бадминтон (до 8%).
В США первую позицию занимает баскетбол, а пейнтбол идет на втором месте (до 21%). Возможно, реальная опасность этих видов спорта не так высока, а всё дело в их популярности.
Если движущийся (летящий) предмет имеет небольшой диаметр, то у него больше шансов повредить глаз. Удары такими предметами вызывают повреждения век и роговицы (в зависимости от того, были веки открыты или закрыты в момент удара). Удар деформирует глазное яблоко и, как следствие, повышается внутриглазное давление. Происходит смещение радужной оболочки и хрусталика кзади, вплоть до их разрыва. В результате контузии может травмироваться и задняя стенка глаза. Такие события длятся миллисекунды, но «след» оставляют на всю жизнь.
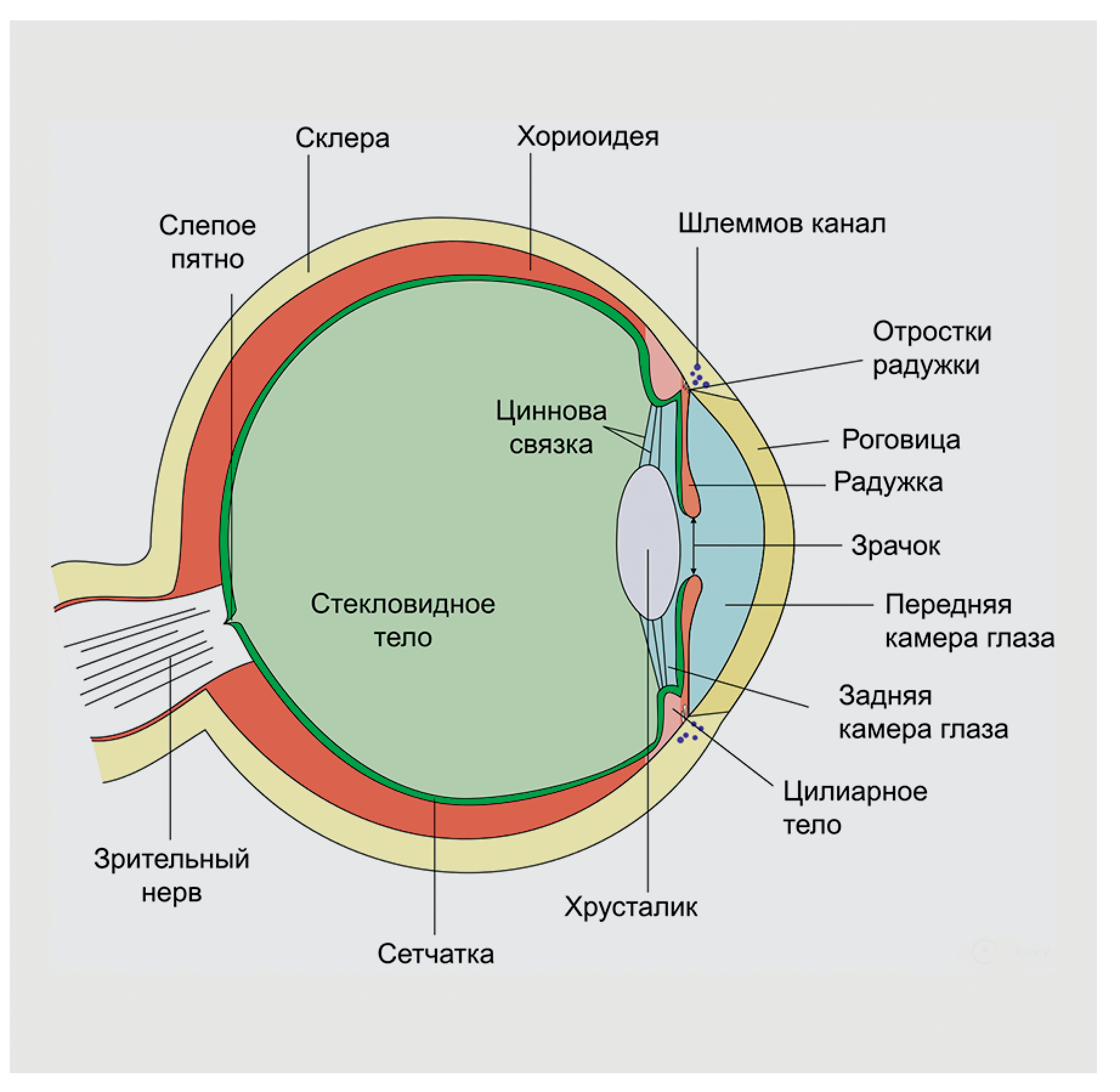
Разрывы радужной оболочки по краю зрачка приводят к невозможности его сужения, а разрывы по периферии — к образованию ложного зрачка. Повреждение нервов радужной оболочки вызывает неспособность регулировать поступление света в глаз.
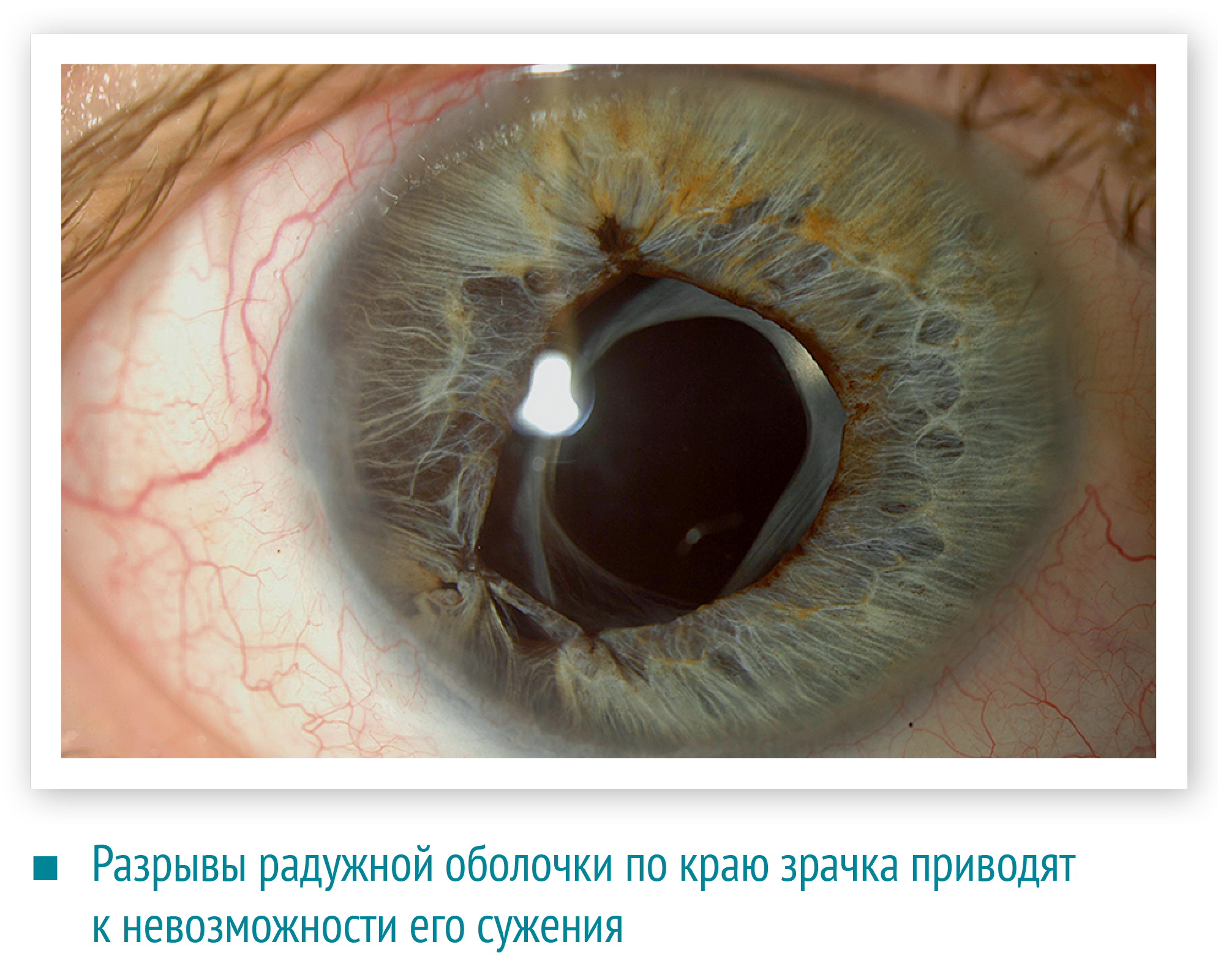
Тупая травма глаза приводит к кровоизлиянию в переднюю камеру глаза (гифема) и стекловидное тело. Гифему видно сразу, это своеобразный маркер серьезного повреждения, при этом орган зрения должен быть обследован офтальмологом.
Ранение век
Поверхностные ранения век повреждают только кожные покровы и мышечный слой, а сквозные ранения повреждают все слои века. Поскольку кожа век отличается большой растяжимостью и рыхлостью подкожной клетчатки, здесь очень рано появляются отек и кровоизлияния. Кожа век становится напряженной, цвет при этом от темно-синего до фиолетового. Возможно распространение отека на веко другого глаза.
Маленькая внешняя рана века может скрывать массивное внутреннее повреждение, требующее незамедлительной помощи офтальмолога.
По виду раны нельзя делать вывод о степени повреждения глубжележащих тканей. Маленькая внешняя рана века может скрывать массивное внутреннее повреждение, требующее незамедлительной помощи офтальмолога.
Если рана расположена вертикально, то края ее зияют вследствие разрыва поперечных мышечных волокон. При ранении века может образоваться подкожная эмфизема. Это говорит о нарушении целостности костей придаточных пазух носа.
Незначительные ранения век заканчиваются благоприятно, но если рана инфицировалась, возможно рубцевание и деформация века.
Если раны века инфицировались, могут образоваться рубцы, а это в свою очередь приводит к рубцовому вывороту века. При повреждении мышцы, поднимающей верхнее веко, может появиться птоз травматического генеза. При подозрении на внедрение инородного тела в ткани век, глазницы или слезных органов нужно провести рентгенографию глазницы.
Лечение
Первая помощь при ранении века — кожу вокруг раны следует обработать антисептиком (мирамистин, этакридин, пиклоксидин, борная кислота), а при загрязнении раны, нужно ее очистить и промыть раствором перекиси водорода, после чего наложить асептическую повязку.
Если рана века небольшая, горизонтально расположенная, то хирургического вмешательства она не требует. Если же рана зияет — хирургическая помощь необходима. При невозможности провести первичную хирургическую обработку своевременно, ее обязательно надо провести позже — даже через несколько дней и при отсутствии признаков нагноения. Обрабатывая раны века, необходимо бережно относиться к поврежденным тканям и не допускать их иссечения. Если ранения век сквозные, то используют ушивание «в два этажа»: «первый» — швы на конъюнктиву и хрящ, а «второй» — швы на кожу века.
Инородное тело конъюнктивы
Инородное тело конъюнктивы (обычно это мелкие частицы земли, угля, камня или металла, песчинки, волоски злаковых растений) может остаться на поверхности или внедриться в нее, нарушив целостность эпителиального покрова, в последнем случае образуется воспалительный инфильтрат.
В клинике преобладают симптомы раздражения глаза: светобоязнь, боль, блефароспазм и, естественно, ощущение присутствия инородного тела. При осмотре или при биомикроскопии можно увидеть инородное тело на конъюнктиве или внутри нее.
Инородное тело может перемещаться вследствие мигательных рефлекторных движений глаза. Часто оно задерживается в бороздке века, на его внутренней поверхности. Тогда при выворачивании века обнаруживается воспалительный инфильтрат с сосочками в центре которого — инородное тело (волосок злаковых растений и т. д.).
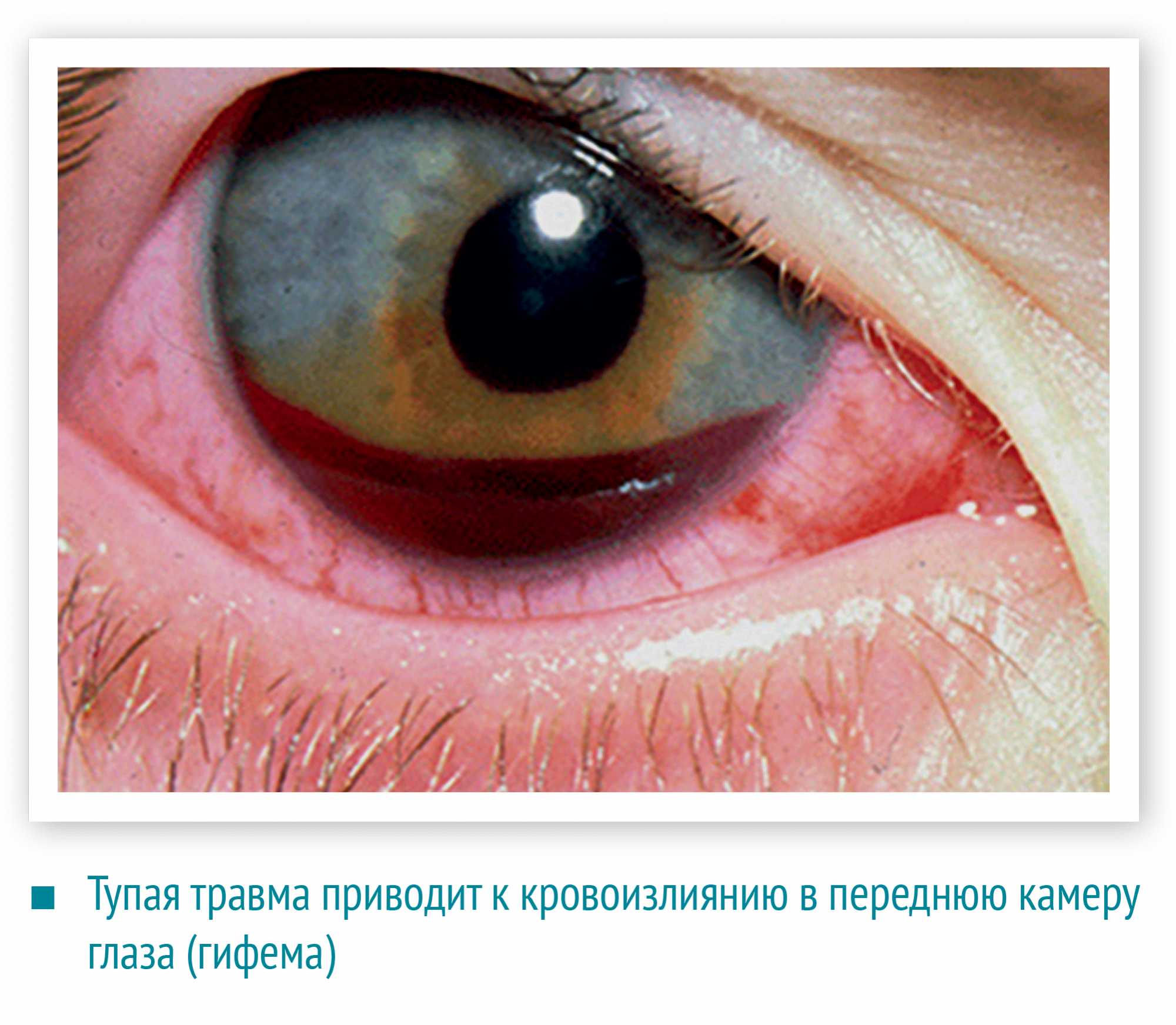
Часто повреждение конъюнктивы приводит к субконъюнктивальному кровоизлиянию. Это может произойти из‑за банального растирания глаза. На склере появляется кроваво-красное пятно. Несмотря на «ужасный вид» такое кровоизлияние не опасно: оно рассасывается самостоятельно через две-три недели и не приводит к нарушению зрения. Но иногда за кровавым пятном можно пропустить перфорацию глазного яблока. Поэтому, при малейшем подозрении, пострадавшего следует отправить на осмотр к офтальмологу.
Лечение
При поверхностном расположении чужеродную частицу можно без труда удалить смоченным в дезинфицирующем растворе ватным тампоном. Если произошло внедрение вглубь тканей глаза, нужно закапать в глаз раствор тетракаина (0,5 %), а далее удалить специальной иглой или пинцетом. При невозможности удаления таким способом проводят иссечение участка конъюнктивы вместе с инородной частицей.
Удалять следует крупные осколки угля, камня, стекла, металла, вызывающие сильное раздражение. А мелкие частички песчинок, камня, не вызывающие раздражения, можно не удалять, они «выйдут» сами благодаря мигательным движениям глаза.
Ранения роговицы глаза
Чаще всего ранения роговицы вызваны царапанием ногтем или другим инородным телом, но встречаются и более серьезные повреждения, например, химические ожоги.
Все ранения роговицы делятся на линейные и лоскутные. Они могут быть различной величины и формы. Клинические проявления: слезотечение, светобоязнь, боль в глазу, блефароспазм. Если присоединяется инфекция, то можно обнаружить воспалительную инфильтрацию краев раны.
Для постановки диагноза непрободного ранения роговицы, кроме анамнестических и клинических данных, используют следующий способ: капли раствора флуоресцеина (1%), закапывают в конъюнктивальный мешок с последующим промыванием раствором хлорида натрия (изотоническим). Травмированный участок роговицы приобретет желто-зеленый цвет.
Лечение
Анальгетики при травме роговицы глаза не используют, т.к. это задерживает процесс заживления. Эпителизация происходит в течение нескольких дней без следа. Если повреждение было глубоким, возможно, после заживления останется участок помутнения, снижающий (иногда) остроту зрения. В целом прогноз при травмах роговицы благоприятный.
Инородное тело в роговице глаза
Инородные частицы могут задерживаться на поверхности роговицы или проникать в глубину глазных тканей (чаще металлические частицы). Это зависит от скорости полета, наличия острых углов и зубцов на инородном теле. Проникая в ткань глаза, инородное тело нарушает целостность и вызывает развитие воспалительного инфильтрата, видимого при осмотре в виде ободка. Появляется сосудистая перикорнеальная реакция.
В клинике преобладают: слезотечение, светобоязнь, чувство «соринки в глазу», блефароспазм, боль в глазу. Присутствует конъюнктивальная инъекция. При невозможности удалить — инородное тело роговицы может самостоятельно постепенно отторгнуться путем демаркационного воспаления. При внедрении химикатов возможно осумковывание и развитие гнойного кератита.
Лечение
Предварительно обезболив, нужно удалить инородное тело с роговицы помощью смоченного в борной кислоте (2 %) ватного тампона. При глубоко расположенных частицах применяют копье или желобоватое долото. Мельчайшие частички угля, пороха, песка, камня чаще не удаляют, если они не вызывают болезненных реакций. А вот тела, способные окислиться (сталь, железо, медь, свинец и т. д.), нужно обязательно удалить, иначе они вызовут воспалительную реакцию с образованием инфильтрата. Инородные тела роговицы могут проникать в переднюю камеру глаза, вызывая ее полное опорожнение. В таких случаях обязательно стационарное лечение.
Прогноз при поверхностно расположенных инородных телах роговицы благоприятный — они не оставляют следов. Но извлечение чужеродных частиц из глубоких слоев приводит к помутнению, снижающему остроту зрения.
Гифема
Так называется кровоизлияние в переднюю камеру глаза. Гифема может появиться в результате травмирования сосудов радужной оболочки. При этом происходит опущение крови на дно передней камеры глаза. Непосредственно видна кровавая полоска в нижних отделах передней камеры. Внешний вид гифемы меняется в зависимости от изменения положения головы пострадавшего. Возможно быстрое рассасывание гифемы, в течение одного-двух дней, но иногда процесс заживления затягивается.
Если размеры гифемы небольшие, острота зрения может не пострадать. Но при любом размере пострадавший должен быть осмотрен офтальмологом.
Лечение
Цель лечения гифемы — предотвратить кровотечение, способное привести к глаукоме с помутнением роговицы. Больному на три-четыре дня прописывают постельный режим. Назначают препараты аминокапроновой кислоты и антифибринолитики. В целом прогноз благоприятный.
Смещение хрусталика
Смещение хрусталика происходит при тупых травмах глаза. Здесь имеет место повреждение цинновой связки, появляется неравномерность передней камеры, что приводит к дрожанию радужной оболочки (иридодонез). Визуально определяется край вывихнутого хрусталика. При офтальмоскопии мы видим как бы два диска зрительного нерва.
Смещение хрусталика сочетается с катарактой травматического генеза, вторичной глаукомой, иридоциклитом. В случае с полным отрывом цинновой связки образуется вывих хрусталика и его смещение в переднюю камеру глаза, а иногда в стекловидное тело. При этом передняя камера глаза углубляется, зрачок суживается. В таких случаях резко появляется иридоциклит и острый приступ глаукомы.
Главный симптом смещения хрусталика — дрожание радужной оболочки, или иридодонез. Дрожание радужки иногда можно увидеть невооруженным глазом. Но лучше это наблюдать в свете щелевой лампы. Но дрожание радужки может быть не всегда. В таких случаях выявить смещение хрусталика помогают такие симптомы, как разная глубина передней и задней камеры глаз вследствие выраженного давления, а также перемещение стекловидного тела кпереди, туда, где опора хрусталика ослаблена.
Подвывихи хрусталика чаще всего появляются в верхнем внутреннем квадранте. В хрусталике при вывихе развиваются дегенеративные процессы с последующим помутнением, а в редких случаях — его полное рассасывание.
Лечение глаза после травмы
Так как при неосложненном смещении хрусталика зрение снижается несущественно, то и лечения не требуется. Но в случае осложнений в результате травмы глаза (помутнение хрусталика, вторичная глаукома) требуется его удаление и замещение на искусственный хрусталик.
Кровоизлияние в стекловидное тело глаза: симптомы и лечение
Удар в область стекловидного тела проявляется кровоизлиянием. Кровь в ретролентальном пространстве стекловидного тела расширяет его, а кровь в орбикулярном пространстве приводит к образованию специфического ободка (полоски), который окружает сзади периферию хрусталика.
Ретролентальное кровоизлияние рассасывается дольше, чем орбикулярное. Иногда незначительные кровоизлияния могут быть незаметны и обнаруживаются позже, когда «спустятся» в нижний отдел передней камеры.
Под гемофтальмом понимают массивное кровоизлияние в стекловидное тело, занимающее значительную часть последнего.
Примерно на третьи сутки после травмы кровь в стекловидном теле подвергается процессу гемолиза с потерей эритроцитами гемоглобина, вследствие чего они становятся бесцветными и позже исчезают. А гемоглобин эритроцитов приобретает вид зерен, которые в последующем поглощаются фагоцитами. Образуется гемосидерин, который оказывает токсическое действие на сетчатку. Иногда кровь полностью не рассасывается и происходит организация сгустка крови с замещением его соединительнотканными швартами.В клинической картине гемофтальма преобладает потеря остроты зрения от состояния светоощущения до полной слепоты. Фокальное освещение и биомикроскопия позволяют увидеть за хрусталиком темно-коричневую зернистую, иногда с красноватым оттенком массу крови, пропитывающую стекловидное тело. Офтальмоскопия показывает отсутствие рефлекса с глазного дна. Позже, при рассасывании сгустка крови, можно наблюдать деформацию стекловидного тела с его разжижением. Гемофтальм необходимо отличать от частичного кровоизлияния в стекловидное тело, которое быстро и полностью рассасывается.
Гемофтальм приводит к развитию дегенеративных процессов в стекловидном теле.
Лечение
При кровоизлиянии в стекловидное тело назначают постельный режим и повязку с холодом на пораженный глаз. Применяют препараты кальция (таблетки, глазные капли и внутримышечные инъекции), гемостатики (викасол). Чтобы ускорить рассасывание кровоизлияния используют гепарин (субконъюнктивально на 1–2 сутки) и ферментные препараты, йодид калия. Лечение гемофтальма: постельный режим с приподнятым головным концом. Используют бинокулярную повязку 2–3 дня. Применяют хлорид кальция, пилокарпин 1% 2 раза в день, глюкозу с аскорбиновой кислотой, подконъюнктивально вводят раствор дицинона (12,5%). Затем, через 2–3 дня применяют рассасывающие препараты: дионин, калия йодид, лидаза. Также показаны кортикостероиды (под конъюнктиву) и фибринолизин. В позднем периоде лечения неплохо помогают ультразвуковая и физиотерапия. Если положительного эффекта от терапии нет, то необходимо провести отсасывание стекловидного тела, а иногда и иссечение его части. Удаленное стекловидное тело замещают луронитом (препаратом гиалуроновой кислоты).
Не нужно забывать о том, что и при соматических заболеваниях (сердечно-сосудистые заболевания, атеросклероз, гипертоническая болезнь, заболевания крови, эндокринная патология) возможно развитие гемофтальма. Но при этих заболеваниях гемофтальм занимает незначительную часть стекловидного тела.
Прогноз зависит от площади кровоизлияния. Если кровоизлияние по площади занимает 1/8 стекловидного тела, то оно часто рассасывается. При площади 1/8—1/4 стекловидного тела — образуются шварты, что приводит к отслойке сетчатки. В плане восстановления зрительных функций и сохранения органа при тотальном гемофтальме, когда сгусток крови занимает более ¾ стекловидного тела, прогноз неблагоприятный. В стекловидном теле происходят необратимые деструктивные изменения (организация сгустка крови, образование спаек). Может развиться тракционная отслойка сетчатки и атрофия глазного яблока.
Источник
- Поверхностные (непроникающие) ранения — могут быть следствием удара по глазу веткой дерева, ссадины ногтем, укола злаками и т. д.
Непроникающие ранения могут иметь любую локализацию в капсуле глаза и его вспомогательном аппарате и разнообразные размеры. Эти ранения чаще бывают инфицированными, нередко при них выявляют металлические (магнитные и амагнитные) и неметаллические инородные тела. Наиболее тяжелыми являются непроникающие ранения в оптической зоне роговицы и захватывающие ее строму. Даже при благоприятном течении они приводят к значительному снижению остроты зрения. В острой стадии процесса оно обусловлено отеком и помутнением в области ранения, а в последующем стойким помутнением рубцом роговицы в сочетании с неправильным астигматизмом. В случае инфицированности раны, наличия в ней инородного тела и позднем обращении за помощью глаз может воспаляться, развиваться посттравматический кератит и в процесс вовлекаться сосудистая оболочка — возникает нередко кератоирит или кератоувеит.
- Проникающие ранения вызываются металлическими осколками, кусочками стекла, режущими и колющими инструментами. При этом ранящий агент рассекает капсулу глаза . От места рассечения капсулы зависит вид проникающего ранения (роговичное, лимбальное, склеральное).
Раны при проникающих ранениях почти всегда (условно всегда) инфицированы, поэтому в них может возникнуть тяжелый воспалительный процесс. В течении раны большое значение имеют физико-химические свойства ранящих предметов, так как они могут вступать в соединение с тканевыми веществами глаза, распадаться, перерождаться и таким образом вызывать вторичные, подчас необратимые изменения. Наконец, одними из основных факторов являются массивность и локализация ранения. Наибольшую опасность представляют ранения области центральной ямки и зрительного нерва, которые могут окончиться необратимой слепотой. Очень тяжело протекают ранения ресничного тела и хрусталика, при которых возникают тяжелые иридоциклиты и катаракты, приводящие к резкому снижению зрения.
- Сквозные ранения
Каждое проникающее ранение относится к группе тяжелых и в сущности объединяет три группы:
- собственно проникающее ранение , при котором ранящее тело однократно прободает стенку глазного яблока
- сквозное ранение (двойное прободение), при которых одно ранящее тело дважды прободает все оболочки глаза.
- разрушение глазного яблока
Для формулирования диагноза, оценки степени тяжести проникающего ранения глаза, выбора методики хирургической обработки и последующего лечения, а также прогнозирования процесса используют разнообразные схемы классификаций проникающих ранений. Однако практика показывает, что для унификации четкой диагностики проникающих ранений глаза целесообразна их градация по глубине и массивности поражения, наличию или отсутствию инородного тела (его характер), а также инфицированности. Кроме того, выбор метода лечения и ожидаемый исход в большой степени зависят от локализации процесса. В связи с этим целесообразно различать простые проникающие ранения, при которых нарушается целость только наружной оболочки (роговично-склеральная капсула), и сложные, когда поражаются и внутренние структуры глаза (сосудистая оболочка, сетчатка, хрусталик и т. д.). В свою очередь и при простых, и при сложных ранениях в глаз могут внедряться инородные тела (металлические магнитные и амагнитные, неметаллические). Кроме того, выделяют осложненные проникающие ранения — металлозы, гнойные увеиты, симпатическую офтальмию. По локализации целесообразно различать роговичные, роговичнолимбальные, лимбальные, лимбосклеральные и склеральные ранения глаза. Важно отметить также соответствие ранения оптической или неоптической зоне роговицы.
Симптомы
Жалобы на
- роговичный синдром (слезотечение, светобоязнь, покраснение и отек конъюнктивы)
- иногда ощущение инородного тела за веками.
- Зрение обычно не ухудшается.
- Объективно отмечают конъюнктивальную инъекцию сосудов, субконъюнктивальные кровоизлияния, выраженный отек слизистой, разрывы конъюнктивы, могут определяться инородные тела на поверхности или в ткани слизистой оболочки глаза и век.
Диагноз устанавливают на основании анамнеза, наружного осмотра (с обязательным двойным выворотом верхнего века), биомикроскопии с окрашиванием флюоресцеином, ориентировочного (по показаниям — инструментального) определения ВГД. Необходимо тщательно осматривать склеру в зоне кровоизлияний и разрывов конъюнктивы; в случае разрыва склеры характерна гипотония глаза. В сомнительных случаях присутствие инородного тела в тканях глаза и орбиты исключается с помощью УЗИ глаза, рентгенографии и КТ орбит и черепа.
Диагностика
Диагностика ранения предполагает
- обязательную проверку остроты и поля зрения (контрольным методом),
- осмотр области глаза, глазного яблока и его вспомогательного аппарата,
- обнаружение раневого канала,
- оценку состояния внутренних структур глаза и офтальмотонуса (осторожно пальпаторно), а также
- рентгенографию области глазниц в прямой и боковой проекции.
В случаях обнаружения инородного тела на обзорном снимке сразу делают снимок для определения локализации инородного тела.
Можно проводить также магнитные пробы.
Необходимо провести исследование флоры на ее чувствительность к антибиотикам.
Диагноз может быть, например, таким: ранение правого глаза, проникающее простое с неметаллическим инородным телом, роговичнолимбальное, или ранение левого глаза проникающее сложное с металлическим магнитным инородным телом, роговичное.
Если ранение непроникающее, то диагноз может звучать, например, следующим образом: ранение левого глаза непроникающее, с металлическим амагнитным инородным телом, роговичное.
- Абсолютные признаки: сквозная рана, выпадение внутренних оболочек, отверстие в радужке, наличие инородного тела внутри глаза
- Сомнительные признаки: гипотония глаза (мягкий глаз), мелкая или отсутствующая передняя камера, глубокая передняя камера (ранение склеры и истечение стекловидного тела), кровоизлияние внутрь глаза, изменение формы зрачка
Простые проникающие ранения встречаются примерно в 20% случаев. Раны могут быть адаптированными и открытыми (неадаптированными, зияющими), с ровными и неровными краями.
Ранения роговицы центральной или нозальной локализации (оптические зоны) всегда сопровождаются значительным снижением остроты зрения: при адаптированных ранах оно меньше, а открытых — больше.
Ранения роговицы и склеры всегда приводят к гипотонии глаза. Важным диагностическим признаком ранения является состояние передней камеры: при ранении роговицы она в свежих случаях, как правило, даже при адаптированных (в первые часы) мелкая, а при ранениях склеры — чрезмерно глубокая.
Сложные проникающие ранения роговицы и склеры встречаются примерпо в 80% случаев. Они почти всегда сопровождаются более или менее выраженным нарушением зрительных функций. В раневом канале нередко ущемлены внутренние структуры глаза. В рану чаще выпадает сосудистая оболочка (радужка, ресничное тело, хориоидея), а также сетчатка и стекловидное тело, изредка — хрусталик. Однако при ранах небольших размеров (колотые) внутренние структуры глаза не выпадают в рану, сохраняют свою прежнюю локализацию, но оказываются поврежденными. Наиболее часто (у 20% больных) при проникающих ранениях роговицы повреждается хрусталик и возникает катаракта, а при ранениях склеры могут быть повреждены почти все внутренние оболочки и структуры глазного яблока. Повреждения внутреннего содержимого глаза могут быть выявлены не сразу, а спустя несколько дней, например, когда рассосутся кровоизлияния.
Установить наличие инородных тел нередко можно с помощью биомикроскопии и офтальмоскопии. Однако при внедрении инородных тел в зоне угла передней камеры и ресничного тела, а также при наличии гемофтальма обнаружить их можно лишь при гонио- и циклоскопии, а также эхографии и рентгенографии.
Первая помощь при ранении глаза
- Промыть глаз растворами антисептиков и закапать антибиотики. Для промывания подойдут растворы фурациллина, риванола. Для закапывания любые антибактериальный средства: альбуцид, гентамицин, левомицетин, ципрофарм, тобрадекс, вигамокс и др.
- Обезболивание. Для этого подойдут растворы новокаина (лидокаина), которые можно капать из шприца без иголки. Внутримышечно можно сделать анальгин либо любое другое обезболивающее.
- Наложить чистую повязку (желательно из стерильного бинта).
- Срочно обратиться к врачу-офтальмологу.
Лечение
Проводят обзорную рентгенографию орбиты в двух проекциях для исключения инородного тела внутри глаза,а затем хирургическую обработку проникающего ранения глаза, которая заключается в щадящем иссечении выпавших в рану оболочек.
В современных условиях обработку раны производят с применением микрохирургической техники. В процессе оперативного вмешательства удаляют инородные тела и производят реконструкцию поврежденных структур (удаление хрусталика, иссечение грыжи стекловидного тела, наложение швов на поврежденную радужку и ресничное тело и др.). На рану роговицы и склеры накладывают частые (через 1 мм) швы для полной ее герметизации. Парабульбарно вводят антибиотики, кортикостероиды и другие препараты, накладывают бинокулярную асептическую повязку. Перевязки делают ежедневно. В послеоперационном периоде осуществляют активное общее противомикробное и местное (через каждый час днем) анестезирующее, антибактериальное, противовоспалительное, кровоостанавливающее, регенераторное, нейротрофическое, дезинтоксикационное, десенсибилизирующее лечение. С 3-го дня назначают рассасывающую терапию (лидаза, трипсин, пирогенал, аутогемотерапия, кислород, ультразвук и др.).
При обнаружении на рентгенограммах внутриглазного инородного тела необходимо произвести его рентгенлокализацию по методу Комберга-Балтина.
Извлечение из глаза металлических магнитных осколков необходимо осуществлять во всех случаях в ранние сроки, явления иридоциклита затрудняют удаление осколков в поздние сроки и увеличивают вероятность послеоперационных осложнений.
Магнитные осколки удаляют с помощью магнита.
Источник


