Кровотечения из мягких тканей черепа
КРОВОТЕЧЕНИЕ ПРИ НЕПРОНИКАЮЩИХ РАНЕНИЯХ
Для непроникающих черепно-мозговых ранений характерны гематомы («шишки»), образующиеся вследствие лимфореи и кровотечения в подкожную клетчатку. Из-за ячеистого строения мягких тканей головы гематомы представляют собой чётко локализованные выпячивающиеся образования, так как мягкие ткани не позволяют распространяться жидкости по плоскости. Также гематомы могут быть расположены под сухожильным шлемом {galea aponeurotica) или поднадкостнично. У детей поднадкостничные гематомы ограничены пределами кости, так как в местах швов надкостница сращена с костью. Опасно нагноение гематом в связи с возможностью проникновения инфекции в полость черепа. Анатомический путь такого переноса связан с выпускниками, или эмиссарными венами (w. emissariae).
КРОВОТЕЧЕНИЕ ПРИ РАНЕНИЯХ МЯГКИХ ПОКРОВОВ
Ранения мягких покровов головы сопровождаются сильным кровотечением, так как артерии и вены покровов как бы растянуты соединительнотканными тяжами, сращёнными с их адвентицией. При нарушении целостности сосуды зияют и сильно кровоточат. Эта анатомическая особенность определяет и опасность воздушной эмболии — засасывания воздуха в
496 «• ТОПОГРАФИЧЕСКАЯ АНАТОМИЯ И ОПЕРАТИВНАЯ ХИРУРГИЯ о- Глава 6
открытые просветы сосудов. Если рану мягких тканей не зашить сразу при первичной обработке, через 5—6 дней вследствие фиброза мышц апоневроза стянуть рану не удаётся.
В силу особенностей хода сосудистых стволов и нервных ветвей разрезы мягких тканей черепа проводят в радиальном направлении. Однако и такое направление разреза не исключает обильного кровотечения из перерезанных анастомозов, не спадающихся вследствие анатомических особенностей. Поэтому перед сколько-нибудь значительным разрезом необходима предварительная остановка кровотечения.
Наложение обкалывающих швов
Вольф рекомендовал для уменьшения кровотечения временное обкалывание обеих главных артерий головы: поверхностной височной (a. temporalis superficialis) и затылочной (a. occipitalis). Наложение непрерывных обкалывающих швов в области операционной раны предложил Хайденхайн, а Хаккер позже модифицировал этот шов (рис. 6-7).
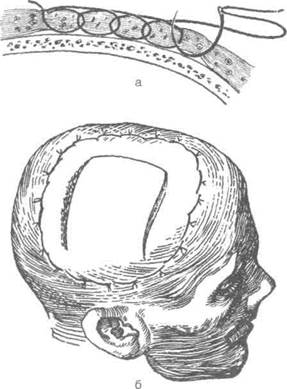
Рис 6-7. Обкалывающие швы. а— по Хайденхайну, 6 — по Хаккеру. (Из: Краткий курс оперативной хирургии с топографической анатомией / Под ред. В.Н. Шевкуненко. — Л., 1951.)
Техника. Область предполагаемого операционного поля обкалывают непрерывным обвиЛ ным швом взахлёстку или окаймляют предшЯ лагаемый разрез двумя рядами швов -I наружным и внутренним (по отношению ж разрезу). При этом иглу проводят до косм включая таким образом в петлю шва все мяг-1 кие ткани с заложенными в них сосудами. Ига I с толстой шёлковой нитью выводят на раса» янии 1,5—2 см от места вкола, а следующий вкол производят с таким расчётом, чтобы заш ватить предыдущий шов. Обкалывающий шон обычно снимают на 8—10-й день.
Хаккер предложил накладывать узловой шом по такому же принципу, но только в одинрщ! кнаружи от предполагаемой линии разреза. При | этом первый и последний швь/ должны захо-1 дить за начало и конец разреза.
Надо иметь в виду, что при стягивании шва I Хаккера или Хайденхайна происходит значительное сужение операционного поля, поэто- ! му обкалывание следует проводить, отступив ! приблизительно 3 см кнаружи от предполагаемой линии разреза.
КРОВОТЕЧЕНИЕ ИЗ СОСУДОВ ТВЁРДОЙ ОБОЛОЧКИ ГОЛОВНОГО МОЗГА
Кровотечение из сосудов твёрдой оболочки головного мозга останавливают прошиванием и лигированием обоих концов повреждённого сосуда или наложением клипс. Клипирование повреждённых сосудов твёрдой оболочки головного мозга возможно только со стороны рассечённых её краёв, причём клипсами зажимают сосуд вместе с твёрдой оболочкой головного мозга (рис. 6-8).
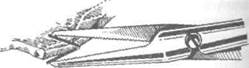

Рис. 6-8. Схема клипирования сосудов твёрдой оболочки головного мозга.(Из: Угрюмое В.М., Васкин И.С, Абра-кое Л.В. Оперативная нейрохирургия. —Л., 1959.)
Коагуляция сосудов твёрдой оболочки головного мозга нежелательна, так как при коагуляции оболочка мгновенно деформируется (сморщивается), что препятствует в дальнейшем её заживлению. Прошивают сосуды твёрдой оболочки головного мозга тонкой круглой иглой, захватывая при этом всю толщу оболочки в пределах диаметра повреждённого сосуда (рис. 6-9).
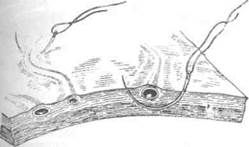
Рис, 6-9. Схема прошивания (обкалывания) сосудовтвёрдой оболочки головного мозга.(Из: Угрюмое В.М., ВасшнИ.С, Абрамов Л.В. Оперативная нейрохирургия. —
Л., 1959.)
При продвижении иглы нужно следить за тем, чтобы не повредить иглой подлежащие мозговые сосуды и ткань головного мозга.
КРОВОТЕЧЕНИЕ ИЗ АРАХНОИДАЛЫНЫХ ГРАНУЛЯЦИЙ
Кровотечение из арахноидальных грануляций всегда бывает значительным и даже опасным ввиду трудности гемостаза. Лучше всего в этих случаях быстро осушить рану, а кровоточащую поверхность обильно покрыть кусочками гемостатической губки.
КРОВОТЕЧЕНИЕ ИЗ СОСУДОВ ГОЛОВНОГО МОЗГА
Кровотечение из сосудов головного мозга обычно останавливают методом коагуляции повреждённых сосудов. Если повреждена крупная артерия в глубине раны, кровотечение ос-!танавливают наложением клипс на оба конца повреждённого сосуда. Особенно коварно кровотечение из вен головного мозга, впадающих в синус. Если вена крупная, оба её конца I лучше перевязать шёлковой лигатурой. Кли-пирование таких вен менее надёжно, так как
Оперативная хирургия головы -О 497
клипсы иногда незаметно срываются во время операции, что приводит к возобновлению кровотечения.
КРОВОТЕЧЕНИЕ ИЗ СИНУСОВ
При проникающих ранениях черепа иногда возникает опасное кровотечение из верхнего сагиттального, реже — из поперечного синуса. В зависимости от характера ранения синуса применяют различные способы остановки кровотечения. Сначала необходимо проведение первичной хирургической обработки черепно-мозговой раны. Для этого делают достаточно широкое трепанационное отверстие в кости (диаметром 5—7 см), чтобы были видны неповреждённые участки синуса.
Источник
Оглавление темы «Крыловидно-небная ямка. Операции на голове. Трепанация черепа»:
1. Крыловидно-небная ямка. Топография крыловидно-небной ямки. Стенки крыловидно-небной ямки. Окологлоточное пространство. Заглоточное пространство.
2. Боковое окологлоточное пространство. Топография окологлоточного пространства. Стенки окологлоточного пространства.
3. Операции на голове. Закрытые черепно-мозговые травмы. Трепанационное отверстие. Техника выполнения отверстия в голове. Как сделать отверстие в голове?
4. Раны свода черепа. Первичная хирургическая обработка проникающих ран свода черепа. Операция при ране на голове.
5. Костно-пластическая трепанация черепа. Показания для трепанации черепа. Методика выполнения трепанации черепа.
6. Резекционная трепанация черепа. Показания для резекционной трепанации черепа. Декомпрессивная трепанация черепа. Техника декомпрессионной трепанации черепа.
7. Гнойный паротит. Операция при остром гнойном паротите. Техника операции при паротите.
Раны свода черепа. Первичная хирургическая обработка проникающих ран свода черепа. Операция при ране на голове.
Проникающими ранами свода черепа называются раны мягких тканей, кости и твёрдой мозговой оболочки. Если мозговая оболочка не повреждена, даже обширные раны остальных слоев относятся к непроникающим.
Цель операции при ране на голове — остановка кровотечения, удаление инородных тел и костных отломков, предупреждение развития инфекции в мягких тканях, в костях и в полости черепа, а также предотвращение повреждения мозга, пролабирующего в рану при травматическом отеке.
Волосы вокруг раны тщательно сбривают по направлению от краев раны к периферии. Кожу обрабатывают настойкой йода. Скальпелем экономно иссекают размозженные края раны, отступая от краев раны на 0,5-1 см. Разрезы проводят так, чтобы форма раны приближалась к линейной или эллипсовидной, а рана имела радиальное направление. В таком случае края раны легче свести без натяжения, а их кровоснабжение нарушается минимально.
Для временной остановки (или уменьшения) кровотечения пальцами прижимают края раны к кости, а затем, последовательно ослабляя давление пальцев, кровоточащие сосуды пережимают кровоостанавливающими зажимами Бильрота или типа «москит» с последующей коагуляцией или прошиванием тонким кетгутом.
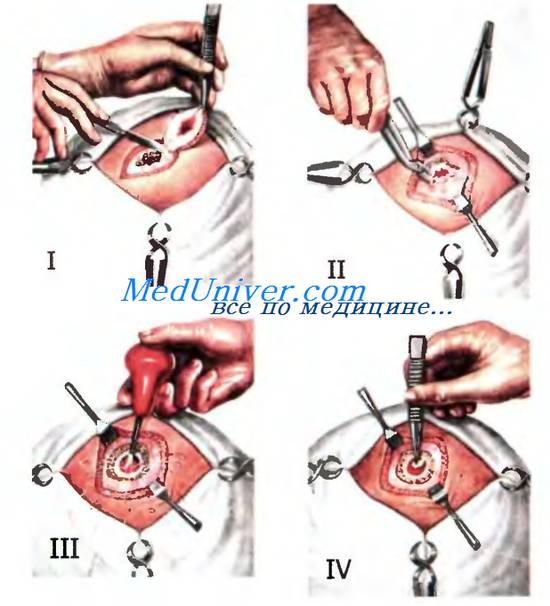
Рис. Первичная хирургическая обработка проникающих ран свода черепа
I — экономное иссечение мягких тканей; II — расширение костного отверстия кусачками Люэра; III — удаление повреждённых участков мозговой ткани струёй изотонического раствора хлорида натрия; IV — извлечение пинцетом костного отломка.
Крючками или небольшим ранорасширителем растягивают края раны мягких тканей. Удаляют свободно лежащие костные отломки, а связанные надкостницей с неповреждёнными участками кости сохраняют, чтобы после обработки уложить их на место. Обильное кровоснабжение мягких тканей и костей свода черепа обеспечивает их последующее приживление. Если отверстие костной раны мало и не даёт возможности осмотреть рану твёрдой мозговой оболочки до пределов неповреждённой ткани, то костными кусачками Люэра скусывают края кости. Сначала скусывают наружную пластинку, а затем внутреннюю. Через трепанационный дефект удаляют осколки внутренней пластинки, которые могут оказаться под краями трепанационного отверстия (рис. 5.35).
Такое расширение отверстия костной раны или пробного фрезевого отверстия называют резекционной трепанацией черепа. После неё в кости черепа остаётся дефект, который в последующем необходимо закрыть. Для этого предложено множество способов краниопластики.
Остановку кровотечения из диплоических вен производят несколькими способами. Для этого или втирают в губчатую часть кости специальный костный воск, или с помощью кусачек Люэра сдавливают наружную и внутреннюю пластинки кости, ломая таким образом трабекулы. К срезу кости прикладывают марлевые тампоны, смоченные горячим изотоническим раствором хлорида натрия. Кровотечение из поврежденных эмиссарных вен останавливают втиранием воска в костное отверстие, для обнаружения которого отслаивают надкостницу.
После остановки кровотечения отверстие постепенно расширяют до неповрежденной твердой мозговой оболочки. Если твердая мозговая оболочка не повреждена и хорошо пульсирует, ее не следует рассекать. Напряжённая, непульсирующая твёрдая мозговая оболочка тёмно-синего цвета свидетельствует о субдуральной гематоме. Твёрдую мозговую оболочку крестообразно рассекают. Кровь отсасывают, разрушенную мозговую ткань, поверхностно расположенные костные отломки и остатки крови осторожно смывают струёй тёплого изотонического раствора хлорида натрия, который затем отсасывают.
Отыскивают источник кровотечения (чаще всего это средние менингеальные сосуды или повреждённый синус твёрдой мозговой оболочки). Кровотечение из артерии и её ветвей останавливают, прошивая артерию вместе с твёрдой мозговой оболочкой. Так же обрабатывают среднюю менингеальную вену.
Повреждение стенки синуса твёрдой мозговой оболочки — очень серьёзное и опасное осложнение. Оптимальным способом является сосудистый шов на линейную рану синуса или пластика его стенки наружным листком твёрдой мозговой оболочки с фиксацией сосудистым швом. Однако технически это сделать бывает трудно. Более просты, но и менее надёжны способы искусственного тромбирова-ния синуса кусочком мышцы или пучком коллагеновых волокон с расчётом на последующую реканализацию. Чаще, однако, тромб перекрывает кровоток, как и в случае прошивания синуса лигатурой, что ведёт к более или менее выраженному отёку мозга. Чем ближе к confluens sinuum произведена перевязка, тем хуже прогноз.
После остановки кровотечения и тщательной очистки раны края рассеченной твердой мозговой оболочки укладывают на поверхность раны мозга, но не зашивают ее для декомпрессии в случае отека мозга и повышения внутричерепного давления. На мягкие ткани свода черепа накладывают частые швы, чтобы предотвратить ликворею.
— Также рекомендуем «Костно-пластическая трепанация черепа. Показания для трепанации черепа. Методика выполнения трепанации черепа.»
Источник
Внутричерепное кровоизлияние — кровоизлияние в полости черепа. Является серьёзной патологией, требующей неотложной медицинской помощи, так как излившаяся в полость черепа кровь вызывает повышение внутричерепного давления, что может привести к повреждению нервной ткани, нарушению её кровоснабжения и дислокации структур головного мозга (с риском вклинения в большое затылочное отверстие).
Этиология[править | править код]
Внутричерепное кровоизлияние развивается при повреждении кровеносного сосуда в полости черепа в результате травмы или по иным причинам (например, вследствие разрыва артериальной аневризмы). Терапия антикоагулянтами и нарушения свёртываемости крови повышают риск развития внутричерепного кровоизлияния[2].
Диагностика[править | править код]
Компьютерная томография — метод выбора в диагностике внутричерепных кровоизлияний.
Классификация[править | править код]
Внутричерепные кровоизлияния условно делятся на интрааксиальные и экстрааксиальные. Кровоизлияние относится к локальной мозговой травме (то есть повреждающей головной мозг не диффузно). По размерам различают малые (до 50 мл), среднего объёма (51 — 100 мл) и большие (более 100 мл) гематомы.
Интрааксиальные кровоизлияния[править | править код]
Интрааксиальное кровоизлияние — кровоизлияние в пределах головного мозга. К этой категории относятся внутрипаренхиматозное кровоизлияние (кровоизлияние в ткань мозга) и внутрижелудочковое кровоизлияние (кровоизлияние в желудочковую систему), типичное у недоношенных детей. Интрааксиальные кровоизлияния более опасны и хуже поддаются лечению, чем экстрааксиальные[3].
Экстрааксиальные кровоизлияния[править | править код]
Экстрааксиальные кровоизлияния — кровоизлияния в полости черепа, но снаружи головного мозга. Различают три их подтипа:
- Эпидуральная гематома — травматическая гематома между твёрдой мозговой оболочкой (наиболее поверхностной) и черепом. Может быть обусловлена разрывом артерии причиненным переломом черепа, как правило средней оболочечной. Этот тип кровоизлияния крайне опасен в связи с поступлением крови из артериальной системы под большим давлением, что вызывает скорое (в течение минут, часов) повышение внутричерепного давления. Однако, этот тип кровоизлияния наименее распространён и наблюдается в 1 %-3 % случаев черепно-мозговых травм. В течение эпидуральных гематом выделяется период потери сознания, который сменяется «светлым промежутком», после чего наступает резкое ухудшение состояния (рвота, беспокойство, нарушение сознания), вызванное сдавлением мозга. В большинстве случаев требует хирургического удаления.
- КТ головного мозга демонстрирует поверхностную гематому двояковыпуклой формы.
- Субдуральная гематома развивается при разрыве мостиковых вен в субдуральном пространстве между твёрдой и паутинной мозговыми оболочками в результате перелома черепа или ушиба, её объём нарастает в течение нескольких часов.
- При КТ головного мозга выявляется поверхностная гематома вогнутой (серповидной) формы.
- При наличии существенной компрессии мозга показана краниотомия с удалением гематомы. Компрессия головного мозга сопровождается дислокацией и вторичной ишемией, очаговой (соответствующей локализации) и общемозговой симптоматикой.
- Субарахноидальное кровоизлияние развивается между паутинной и мягкой мозговыми оболочками в субарахноидальном пространстве. Как и внутримозговое кровоизлияние, может быть обусловлено как травмой, так и повреждением сосуда (в области аневризмы или артериовенозной мальформации).
- При КТ-исследовании кровь выявляется в бороздах и/или заполняет арахноидальные цистерны (наиболее часто — супраселлярную, в связи с прохождением через неё артерий виллизиева круга и их ветвей). Классическими симптомомами субарахноидального кровоизлияния являются остро возникшая головная боль (напоминающая «удар по голове»), тошнота, повторная рвота, часто наступает утрата сознания. Этот тип кровоизлияния требует срочной консультации нейрохирурга, иногда с проведением экстренного оперативного вмешательства.
Дифференциальный диагноз[править | править код]
| Тип гематомы | Эпидуральная | Субдуральная |
|---|---|---|
| Локализация | Между черепом и твёрдой мозговой оболочкой | Между твёрдой мозговой и паутинной оболочками |
| Повреждённый сосуд | Теменновисочная область (наиболее часто) — средняя менингеальная артерия Лобная область — передняя решётчатая артерия Затылочная область — поперечный или сигмовидный синусы Вертекс — верхний сагиттальный синус | Мостиковые вены |
| Симптоматика | Светлый промежуток с последующей утратой сознания | Постепенно нарастающая головная боль, возможен эпизод потери сознания |
| КТ-картина | Двояковыгнутая линза | Серповидная форма |
Примечания[править | править код]
Ссылки[править | править код]
- McCaffrey P. «The Neuroscience on the Web Series: CMSD 336 Neuropathologies of Language and Cognition». — Chico: California State University, 2001. Архивировано 6 апреля 2007 года.
- Orlando Regional Healthcare, Education and Development. «Overview of Adult Traumatic Brain Injuries». — 2004. Архивировано 27 февраля 2008 года.
- Shepherd S. «Head Trauma». — Emedicine.com, 2004.
- Vinas FC, Pilitsis J. «Penetrating Head Trauma». — Emedicine.com, 2004.
Источник
Особенностями ран мягких тканей головы является сильное кровотечение (мягкие ткани головы обильно кровоснабжаются) и зияние сосудов. Пациент жалуется на боль, кровотечение, симптомы анемии. При осмотре может быть выявлен раневой дефект различной формы и размеров. При повреждении апоневроза головы обнажается череп – скальпированная рана. При обследовании необходимо исключить повреждение костей черепа и головного мозга.
Принципы ПМП:
1 Остановить кровотечение (применить методы временной или окончательной остановки кровотечения)
2 Провести профилактику инфицирования: обработать края раны раствором антисептика, наложить на рану асептическую повязку.
3 Обезболить (ввести наркотический или ненаркотический анальгетик)
4 Наложить холод на область ранения
5 Транспортировать в лечебное учреждение
Принципы лечения -см лечение ран
Повреждения носа
Повреждения носа являются следствием тупой травмы и могут проявляться:
1 переломами костей носа
2 смещением перегородки носа
3 разрывом слизистой оболочки
Больные с переломом костей носа жалуются на боль, косметический дефект, нарушение носового дыхания, иногда головокружение, тошноту. Переломы костей носа могут сопровождаться сотрясением головного мозга. Поэтому следует тщательно выяснить обстоятельства травмы и ее последствия. Одним из ведущих признаков является носовое кровотечение. При осмотре определяются выраженный отек тканей носа, распространяющийся на нижние веки, иногда кровоизлияние не только в подкожную клетчатку наружного носа, но и в область конъюнктивы нижнего и верхнего века. При открытых переломах нарушена целость кожных покровов носа. Пальпация дает возможность установить подвижность костных фрагментов, наличие неровностей, острых краев сместившихся костей, крепитацию, при разрыве слизистой оболочки носа — подкожную эмфизему.
Принципы ПМП:
1 Остановка кровотечения (передняя или задняя тампонада носа)
2 Профилактика инфицирования при открытых переломах
3 Обезболивание
4 Наложение холода на область носа
5 Транспортировка в лечебное учреждение
Лечение заключается в репозиции отломков костей носа с последующей передней тампонадой.
Переломы челюстей.
В структуре переломов челюстей 70-80% приходится на переломы нижней челюсти, 15-20% — верхней и 5-10% обеих.
Переломы нижней челюсти чаще всего возникают при ударе в область подбородка.
Пациент жалуется на боль в области нижней челюсти, невозможность или резкую ограниченность движений нижней челюсти. При осмотре можно выявить деформацию, локальную болезненность, крепитацию. Окончательный диагноз устанавливается на основании рентгенологического исследования.
Принципы ПМП:
1 При открытых переломах ПМП начинается как при ранах.
2 Транспортная иммобилизация (стандартной транспортной шиной, пращевидной повязкой, повязкой уздечка)
3 Обезболивание
4 Холод на область нижней челюсти
5 Транспортировка в лечебное учреждение.
Лечение включает в себя репозицию костных отломков, лечебную иммобилизацию (проволочные назубные шины, остеосинтез металлическими стержнями и др).
Вывих нижней челюсти.
Причины вывиха нижней челюсти могут быть разнообразные: удар, сильное открывание рта при зевоте, крике, рвоте, при удалении зуба, при откусывании большого и твердого куска пищи и пр. Чаще возникает у женщин из-за меньшей глубины суставной ямки и выраженности костного бугорка, в результате чего легче смещается суставная головка нижней челюсти. Если это смещение кпереди, то говорят о переднем вывихе, если назад — то о заднем, бывают двухсторонние, которые встречаются часто. Диагностируют привычный вывих, когда он повторяется неоднократно.
Симптомы и течение.
Пострадавший жалуется на боль, невозможность закрыть рот и принимать пищу, речь затруднена. Любая попытка закрыть рот безуспешна и сопровождается усилением боли. При осмотре челюсть смещена вперед и в сторону, смыкание зубов невозможно. При пальпации вместо суставной головки определяется глубокая ямка. Жевательные мышцы напряжены.
Вывих нижней челюсти – состояние, как правило, не тяжелое, поэтому мероприятия по оказанию ПМП ограничиваются транспортной иммобилизацией.
Основным мероприятием на этапе лечения вывиха является его вправление. Вывих, кроме травматического, можно вправить на месте. Больного сажают. Оказывающий помощь становится лицом к нему, обертывает большие пальцы рук бинтом или материей и вводит их в рот пострадавшего, надавливая на углы нижней челюсти (задние коренные зубы). Смещая нижнюю челюсть вниз и назад, одновременно остальными пальцами приподнимает подбородок. При травматическом вывихе необходимо прикрыть рот пострадавшего платком, наложить повязку, удерживающую челюсть, и доставить пострадавшего в больницу.
Переломы черепа.
Переломы свода черепа.
Причина – удар с силой превышающей прочность костей черепа.
Наиболее опасным является вероятность повреждения вещества мозга, его оболочек и сосудов отломками.
При закрытых переломах больной может предъявлять жалобы по поводу общемозговых или очаговых симптомов. При осмотре может быть выявлена деформация черепа. При пальпации может определяться локальная болезненность, крепитация костных отломков.
При открытых переломах жалобы те же. При осмотре можно увидеть костные отломки. Следует обратить внимание на то что клиническая диагностика может быть значительно затруднена из-за кровоизлияний. Окончательный диагноз устанавливается на основе данных рентгенологического обследования: уточняется наличие перелома, а также его локализация и размеры.
Перелом основания черепа относят к тяжелым травмам ввиду того, что при этом страдают базальные отделы мозга, ствол, черепные нервы и могут развиться воспалительные внутричерепные осложнения.
Перелом основания черепа возникает при падении с высоты на голову или ноги, а также при ударах по лицу в области основания носа или нижней челюсти.
Перелом костей основания черепа относят к открытым черепно-мозговым травмам, а перелом с выделением крови или спинномозговой жидкости из слухового прохода или носа — к открытым проникающим черепно-мозговым травмам.
Симптомы:
Переломы передней черепной ямки характеризуются кровотечением из носа, или назальной ликвореей, кровоподтеками в области верхних и нижних век (симптом «очков»). Кровоподтеки бывают односторонними и двусторонними. Они возникают на 2-е — 3-и сутки после травмы. Этим они отличаются от кровоизлияния в области глазницы, которое образуется при прямом ударе по лицу.
Переломы средней черепной ямки. Клинически такие переломы проявляются снижением остроты слуха. Появляются кровоподтеки в области сосцевидного отростка и височной мышцы.
Переломы задней черепной ямки проявляются кровоподтёками в области сосцевидного отростка, нарушением функции лицевого, слухового и отводящего нервов, при повреждении продолговатого мозга может быть остановка дыхания и сердечной деятельности.
Принципы ПМП
1 Создать полный покой в положении лёжа
2 Оказать ПМП при ранах или ЗМТ
3 При необходимости провести мероприятия СЛР
-при нарушении дыхания: кислород, , лобелин
— при нарушении сердечной деятельности: кордиамин
4 Транспортировать в лечебное учреждение
Запрещается! Очищать и промывать полость носа и ушные ходы при ликворе.
Лечение открытых переломов начинается с проведения ПХО с ушиванием раны наглухо. Закрытые переломы лечатся в основном консервативно. В послеоперационном периоде проводится антибиотикотерапия, терапия направленная на ускорение процессов регенерации (питание, препараты улучшающие мозговое кровообращение, витамины), симптоматическая терапия (обезболивающие, седативные, коррекция органных недостаточностей ).
.
Рекомендуемые страницы:
Воспользуйтесь поиском по сайту:
Источник