Кровотечение во 2 половине беременности и родов
В акушерской практике кровотечения продолжают оставаться наиболее серьезной проблемой, так как среди причин материнской смертности они составляют 20–25 %. Кровотечения при беременности и во время родов занимают одно из ведущих мест в акушерской патологии, способствуя развитию различных заболеваний у женщин. Часто они являются причиной последующей стойкой инвалидизации женщин, развития у них астеновегетативных, нейроэндокринных синдромов, миокардитического кардиосклероза и других заболеваний. Частота родов, осложненных маточными кровотечениями, в Украине составляет от 8 до 11 % и не имеет тенденции к снижению. В структуре материнской смертности за последние 20 лет кровотечения вышли на первое место. Это может быть связано с изменением условий жизни, влиянием неблагоприятных факторов внешней среды, увеличением числа женщин с экстрагенитальной патологией, что приводит к нарушению гармоничного развития беременности и в связи с этим — к различным формам акушерской патологии, в том числе и к маточным кровотечениям во время беременности и родов.
В последние годы частота и структура акушерских кровотечений существенно изменились. Число акушерских кровотечений в послеродовом периоде уменьшилось, однако стали чаще наблюдаться кровотечения, обусловленные отслойкой нормально расположенной плаценты и ее предлежанием, кровотечения на фоне нарушений гемостаза.
Особенностью акушерских кровотечений является их внезапность и массивность. Для акушерских кровотечений характерны острый дефицит ОЦК, нарушение сердечной деятельности, анемическая и циркуляторные формы гипоксии. Основные причины нарушений гемодинамики — дефицит ОЦК и несоответствие между ним и емкостью сосудистого русла. Возникающая на этом фоне тканевая гипоксия сопровождается нарушением окислительно-восстановительных процессов с преимущественным поражением центральной нервной системы, почек, печени, происходит нарушение водно-электролитного баланса, кислотно-щелочного равновесия, гормональных соотношений, ферментативных процессов. При массивных кровотечениях быстро развивается порочный круг, который может привести к терминальному исходу.
Анализ случаев материнской смертности от маточных кровотечений показывает, что в 90 % случаев можно было избежать не только смерти матери, но и патологической кровопотери. Не все лечебные учреждения своевременно и в полном объеме проводят профилактические и лечебные мероприятия. Однотипные ошибки повторяются из года в год, поэтому акушерские кровотечения можно назвать организационно-профессиональной проблемой, поскольку благоприятное окончание родов для матери и новорожденного при маточных кровотечениях, сохранение в последующем репродуктивного здоровья женщины обусловлено прежде всего четкой организацией неотложной помощи и профессионализмом медицинского персонала. Кроме чисто медицинских аспектов проблема маточных кровотечений имеет также большое экономическое значение, так как их лечение связано со значительными материальными затратами.
По определению, кровотечением второй половины беременности называется вагинальное кровотечение, возникшее с 22-й недели гестации до срока родов.
Частота кровотечений второй половины беременности составляет в 2–5 % всех беременностей. Причинами кровотечений являются:
— предлежание плаценты (1 на 200 беременностей) — 20 %;
— преждевременная отслойка нормально расположенной плаценты (1 на 100 беременностей) — 40 %;
— неклассифицированное кровотечение — 35 %;
— повреждения родовых путей — 5 %.
Предлежание плаценты и преждевременная отслойка нормально расположенной плаценты составляют больше половины среди причин кровотечений второй половины беременности и являются двумя ведущими причинами перинатальной заболеваемости и смертности в третьем триместре беременности. В развивающихся странах, на которые приходится 99 % материнских смертей, 25 % случаев материнской смертности возникают вследствие кровотечений. В их структуре предлежание плаценты и преждевременная отслойка нормально расположенной плаценты составляют 50 % случаев, еще 50 % приходится на послеродовые кровотечения.
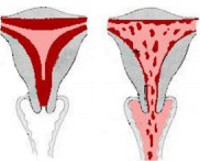
Предлежание плаценты
Предлежание плаценты (placenta praevia) — осложнение беременности, при котором плацента располагается в нижнем сегменте матки ниже предлежащей части плода, полностью или частично перекрывая внутренний зев шейки матки. При физиологической беременности нижний край плаценты не достигает 7 см до внутреннего зева. Предлежание плаценты встречается в 0,5–0,8 % среди всех беременностей. Можно предположить, что снижение частоты данной патологии связано с появлением более точной трансвагинальной УЗ-диагностики. На ранних сроках беременности низкое предлежание плаценты может быть обнаружено примерно в 30 % случаев, и только в 0,3 % оно сохраняется до срока родов.
Этиология
1. Материнские факторы:
— большое количество родов и абортов в анамнезе;
— возраст женщин (старше 35 лет, независимо от количества родов).
2. Факторы, обусловленные патологией плаценты:
— нарушение васкуляризации децидуальной оболочки (атрофия или воспалительный процесс);
— рубцовые изменения эндометрия;
— сосудистые изменения в месте прикрепления плаценты (при ухудшенном кровоснабжении эндометрия требуется большая поверхность прикрепления плаценты);
— увеличение поверхности плаценты (при многоплодной беременности).
Классификация предлежания плаценты
1. Полное предлежание — плацента полностью перекрывает внутренний зев.
2. Неполное предлежание — плацента частично перекрывает внутренний зев:
— боковое предлежание — внутренний зев перекрыт на 2/3 его площади;
— краевое предлежание — к внутреннему зеву подходит край плаценты.
3. Низкое прикрепление плаценты — расположение плаценты в нижнем сегменте ниже 7 см от внутреннего зева без его перекрытия.
В связи с миграцией плаценты или ее разрастанием предлежание может меняться с увеличением срока беременности.
Клинико-диагностические критерии
К группе риска возникновения предлежания плаценты относятся женщины с гипопластичной маткой, а также пациентки, которые перенесли:
— эндометриты с последующими рубцовыми дистрофическими изменениями эндометрия;
— аборты, в особенности осложненные воспалительными процессами;
— доброкачественные опухоли матки, в частности субмукозные миоматозные узлы;
— воздействие на эндометрий химическими препаратами.
Клинические симптомы
Патогномоничный симптом — обязательно кровотечение, которое может периодически повторяться в течение срока беременности. Возникает спонтанно или после физической нагрузки, приобретает угрожающий характер: с началом сокращений матки на любом сроке беременности; не сопровождается болью; не сопровождается повышенным тонусом матки.
Тяжесть состояния обусловлена объемом кровопотери:
— при полном предлежании — массивная кровопотеря;
— при неполном может варьировать от небольшой до массивной.
Анемизация как результат повторяющихся кровотечений.При этой патологии отмечается самое низкое содержание гемоглобина и эритроцитов в сравнении с другими осложнениями беременности, сопровождающимися кровотечениями.
Частым бывает неправильное положение плода: косое, поперечное, тазовое предлежание, неправильное вставление головки.
Возможны преждевременные роды.
Диагностика
1. Анамнез.
2. Клинические проявления — появление повторяющихся кровотечений, не сопровождающихся болью и повышенным тонусом матки.
Акушерское обследование:
а) внешнее обследование:
— высокое стояние предлежащей части;
— косое, поперечное положение плода;
— тонус матки не повышен.
б) внутреннее обследование (выполняется только в условиях развернутой операционной):
— тестоватость ткани свода, пастозность, пульсация сосудов;
— невозможность через свод пальпировать предлежащую часть.
В случае кровотечения уточнение характера предлежания не имеет смысла, потому что акушерская тактика определяется объемом кровопотери и состоянием беременной.
Ультразвуковое сканированиеимеет большое значение для выяснения локализации плаценты и постановки правильного диагноза.
Предлежание плаценты с кровотечением является срочным показанием для госпитализации в стационар.
Алгоритм обследования при поступлении беременной с кровотечением в стационар:
— уточнение анамнеза;
— оценка общего состояния, объема кровопотери;
— общеклиническое обследование (группа крови, резус-фактор, общий анализ крови, коагулограмма);
— внешнее акушерское обследование;
— обследование шейки матки и влагалища при развернутой операционной при помощи зеркал для исключения таких причин кровотечения, как полип, рак шейки матки, разрыв варикозного узла, оценка выделений;
— дополнительные методы обследования (УЗИ) по показаниям при отсутствии необходимости срочного родоразрешения.
Лечение
Тактика лечения зависит от объема кровопотери, состояния пациентки и плода, характера предлежания, срока беременности, зрелости легких плода.
Принципы ведения пациенток с предлежанием плаценты:
1. При небольшой кровопотере (до 250 мл), отсутствии симптомов геморрагического шока, дистресса плода, отсутствии родовой деятельности, незрелости легких плода при беременности до 37 недель рекомендована выжидательная тактика.
2. При остановке кровотечения показаны УЗ-исследование, подготовка легких плода. Цель выжидательной тактики — пролонгирование беременности до срока жизнеспособности плода.
3. При прогрессирующем кровотечении, которое становится неконтролируемым (более 250 мл), сопровождается симптомами геморрагического шока, дистрессом плода, независимо от срока беременности, состояния плода (живой, дистресс, мертвый) необходимо срочное родоразрешение.
Клинические варианты
1. Кровопотеря (до 250 мл), отсутствуют симптомы геморрагического шока, дистресса плода, срок беременности до 37 недель:
— госпитализация;
— токолитическая терапия по показаниям;
— ускорение созревания легких плода до 34 недель беременности (дексаметазон 6 мг через 12 часов в течение 2 суток);
— мониторное наблюдение за состоянием беременной и плода.
При прогрессировании кровотечения более 250 мл — родоразрешение путем кесарева сечения.
2. Кровопотеря значительная (более 250 мл) при недоношенной беременности — независимо от степени предлежания необходимо срочное кесарево сечение.
3. Кровопотеря (до 250 мл) при доношенной беременности — при условии развернутой операционной уточняется степень предлежания:
— в случае частичного предлежания плаценты, возможности достижения амниотических оболочек и при головном предлежании плода, активных сокращениях матки выполняется амниотомия. При прекращении кровотечения роды проводятся через естественные родовые пути. После рождения плода — в/м введение 10 ЕД окситоцина, тщательное наблюдение за сокращением матки и характером выделений из влагалища. При возобновлении кровотечения — кесарево сечение;
— при полном или неполном предлежании плаценты, неправильном положении плода (тазовое, косое или поперечное) выполняется кесарево сечение;
— при неполном предлежании, мертвом плоде возможна амниотомия, при прекращении кровотечения — родоразрешение через естественные родовые пути.
4. Кровопотеря (более 250 мл) при доношенной беременности независимо от степени предлежания — требуется срочное кесарево сечение.
5. Полное предлежание, диагностированное при помощи УЗИ, без кровотечения — госпитализация до срока родоразрешения, кесарево сечение при сроке 37–38 недель.
В раннем послеродовом периоде необходимо тщательное наблюдение за состоянием роженицы. При возобновлении кровотечения после операции кесарева сечения и достижения величины кровопотери более 1 % от массы тела требуются срочная релапаротомия, экстирпация матки без придатков, при необходимости — перевязка внутренних подвздошных артерий специалистом, который владеет этой операцией.
Осложнения, возникающие у женщин при предлежании плаценты
1. Некроз гипофиза, острый некроз канальцев почек как результат массивной кровопотери и длительной гипотензии.
2. Сильное послеродовое кровотечение, так как плацента расположена в нижнем сегменте матки, мышечная оболочка которого выражена слабо, мышечные сокращения недостаточны для остановки кровотечения.
3. Приращение плаценты, так как в нижнем сегменте толщина эндометрия недостаточна для инвазии трофобласта.
Дата добавления: 2017-02-24; просмотров: 4565 | Нарушение авторских прав | Изречения для студентов
Читайте также:
Рекомендуемый контект:
Поиск на сайте:
© 2015-2020 lektsii.org — Контакты — Последнее добавление
Источник
Акушерские кровотечения — это группа патологических кровотечений из матки и других органов репродуктивной системы, связанные с выполнением детородной функции, во время беременности, в родах, в послеродовом и раннем послеродовом периодах. Они занимают одно из первых мест в списке причин материнской и перинатальной смертности.
Кровотечения в первой половине беременности[править | править код]
Основными причинами кровотечений в первой половине беременности являются:
- Самопроизвольный аборт
- Пузырный занос
- Шеечная беременность
- Рак шейки матки
- Внематочная беременность
Самопроизвольный аборт[править | править код]
Выкидыш— самопроизвольное патологическое прерывание беременности. Основным симптомом является внезапное кровотечение из половых путей после продолжительной аменореи. Источник кровотечения — матка. Самопроизвольный аборт обычно происходит на 3-м месяце беременности. Является механизмом саногенеза при дефектном развитии плода и плаценты.
Пузырный занос[править | править код]
Редко встречающееся заболевание плодного яйца, осложняющее беременность. Представляет собой своеобразное изменение ворсинчатой оболочки, в основе которого лежит перерождение ворсин хориона. При пузырном заносе происходит резкий отёк ворсин, они разрастаются и, превращаются в пузырьки, наполненные светлой жидкостью. Осложнения, связанные с пузырным заносом, происходят на 3—4-м месяце беременности в виде кровянистых выделений и кровотечения из половых путей, произошедших в результате частичной отслойки пузырьков от стенок матки. Кровь жидкая, тёмного цвета, содержит отторгнувшиеся пузырьки заноса. Кровотечение приводит к значительной анемии, а при усилении может стать опасным для жизни женщины.
Шеечная беременность[править | править код]
Редкая форма эктопической беременности, при которой прикрепление и развитие плодного яйца происходят в канале шейки матки. Кровотечения при шеечной беременности всегда очень обильно, потому что нарушается структура сосудистых сплетений матки — сюда подходит нижняя ветвь маточной артерии, пудендальная артерия. Толщина шейки матки значительно меньше толщины матки в области тела, поэтому нарушаются сосуды и кровотечение не удается остановить без оперативного вмешательства.
Рак шейки матки[править | править код]
Рак шейки матки у беременной женщины встречается крайне редко, так как чаще всего эта патология развивается у женщин старше 40 лет, у женщин с большим количеством родов и абортов в анамнезе, у женщин, часто меняющих половых партнёров. При раке шейки матки в зависимости от срока беременности проводится оперативное родоразрешение с последующей экстирпацией матки — при больших сроках, удаление матки при небольших сроках беременности с согласия женщины. Никаких консервативных методов остановки кровотечения при раке шейки матки не используется.
Внематочная беременность[править | править код]
Постоянная и сильная боль в животе, которая сопровождается кровотечением, может быть симптомом внематочной беременности (когда эмбрион закрепился вне матки) — в этом случае необходима срочная госпитализация.
Хотя это и не является нормой, небольшие кровянистые выделения во время первых трёх месяцев беременности встречаются довольно часто. От 15 % до 25 % беременных отмечают нечто подобное в первом триместре. Такими ситуациями могут быть:
- Менструальное кровотечение
- Прикрепление к стенке матки
Менструальное кровотечение[править | править код]
Гормоны, которые контролируют менструальный цикл, могут вызвать небольшое кровотечение в положенное для него время. У некоторых женщин такие кровотечения случаются неоднократно в течение беременности, как правило, в соответствии с периодами менструального цикла.
Прикрепление к стенке матки[править | править код]
При прикреплении к стенке матки оплодотворенная яйцеклетка прикрепляется к стенке матки, что вызывает небольшое кровотечение, которое обычно продолжается день или два.
Лечение или соблюдение определённых мер предосторожности на протяжении всей беременности необходимо, если кровотечение вызвано следующими причинами:
- Раздражение шейки матки
- Инфекция влагалища или шейки матки
- Полип шейки матки
- Узлы миомы
- Наследственное заболевание
- «Исчезающий близнец»
- Травма
Раздражение шейки матки[править | править код]
Во время беременности гормоны воздействуют на шейку (нижняя часть матки, вход в неё) так, что она становится более ранимой. К примеру, половой акт или взятие мазка на анализ могут привести к кровянистым выделениям.
Инфекция влагалища или шейки матки[править | править код]
Полип шейки матки[править | править код]
Полип шейки матки — небольшой нарост на слизистой матки.
Узлы миомы[править | править код]
Узлы миомы — большие узлы миомы, которые находятся на той части слизистой матки, где имплантировался эмбрион и развивается плацента.
Наследственное заболевание[править | править код]
Например, болезнь Виллебранда.
«Исчезающий близнец»[править | править код]
«Исчезающий близнец» — когда один или несколько эмбрионов при многоплодной беременности отторгаются, оставляя в матке только один. Такое может произойти и при естественном зачатии, но чаще встречается при беременности, наступившей в результате искусственного оплодотворения и имплантации нескольких эмбрионов.
Травма[править | править код]
Кровотечение может быть вызвано травмой: падением, автокатастрофой или насилием.
Многие беременности продолжаются благополучно, несмотря на кровотечение. Согласно статистике[источник не указан 1813 дней], около половины женщин, обращавшихся к врачу по поводу кровотечения в начале беременности, благополучно донашивают ребёнка.
Кровотечения во второй половине беременности[править | править код]
Основными причинами кровотечений во второй половине беременности являются:
- Предлежание плаценты
- Преждевременная отслойка нормально расположенной плаценты
Предлежание плаценты[править | править код]
Неправильное прикрепление плаценты, при котором она располагается в области нижнего сегмента матки, частично или полностью ниже предлежащей части плода. При полном предлежании плаценты кровотечение часто появляется внезапно, без болевых ощущений, и может быть очень обильным. Кровотечение может прекратиться, но спустя некоторое время возникнуть вновь, или может продолжаться в виде скудных выделений. При неполном предлежании плаценты кровотечение может начаться в самом конце беременности. Однако чаще это происходит в начале родов. Сила кровотечения зависит от величины предлежащего участка плаценты.
Диагностика
Повторяющееся кровоотделение из половых путей от незначительного до сильного во второй половине беременности, прогрессирующая железодефицитная анемия. Обычно сочетается с поперечным или косым положением плода, высоким стоянием предлежащей части (головка, тазовый конец).
Неотложная помощь:
- госпитализация в акушерский стационар;
- при обильном кровоотделении госпитализацию сопровождают внутривенным введением плазмозамещающих растворов (желатиноль, лактасол и др.).
Преждевременная отслойка нормально расположенной плаценты[править | править код]
ПОНРП — это отслойка плаценты до рождения плода (во время беременности, в первом и во втором периодах родов). В зависимости от площади выделяют частичную и полную отслойку плаценты. При частичной отслойке плаценты от маточной стенки отслаивается часть её, при полной — вся плацента. Частичная ПОНРП может быть краевой, когда отслаивается край плаценты, или центральной — соответственно центральная часть. Отслоение плаценты может быть прогрессирующим и непрогрессирующим.
Диагностика
Диагностика основана на клинической картине заболевания, данных УЗИ, изменениях гемостаза. Тактика ведения беременности при ПОНРП зависит от следующих показателей: величина кровопотери, состояние беременной и плода, срок гестации, состояние гемостаза.
Кровотечения в родах[править | править код]
Первый период родов[править | править код]
Разрыв шейки матки[править | править код]
Второй период родов[править | править код]
Разрыв матки[править | править код]
Третий период родов[править | править код]
Кровотечения в третьем периоде связаны с нарушением отделения и выделения последа:
- Частичное плотное прикрепление
- Частичное или полное истинное приращение
- Ущемление отделившегося последа в области внутреннего зева
Кровотечения в раннем послеродовом периоде[править | править код]
Кровотечение из родовых путей в первые 2 часа после окончания родов связано с отделением плаценты от стенки матки. Является нормальным в послеродовом периоде, если не превышает 0,5 % от массы тела (300—400 мл). Кровотечение, превышающее 400 мл в объёме, считается опасным и происходит, как правило, в случае гипотонии или атонии матки. Частота кровотечения в раннем послеродовом периоде составляет 2,0-5,0 % от общего количества родов. По времени возникновения различают ранние и поздние послеродовые кровотечения.
Гипотонические и атонические кровотечения[править | править код]
Гипотонические (снижение тонуса миометрия) и атонические (полная потеря тонуса) кровотечения из матки в раннем послеродовом периоде возникают в результате нарушения механизма послеродового гемостаза. Снижение или потеря тонуса миометрия раньше завершения процесса тромбообразования сосудов приводят к вымыванию тромбов током крови и развитию кровотечения, вплоть до массивного, с быстрой кровопотерей до нескольких литров.
Литература[править | править код]
- Репина М. А. Кровотечение в акушерской практике. — М., 1986. — 78 с.
- Айламазян Э. К. Неотложная помощь при экстремальных состояниях в акушерской практике. — Н-Новгород, 1995. — 281 с.
- Акушерские кровотечения / Под общ. ред. В. И. Кулакова. — М.: Триада-Х, 1998. — 96 с.
- Акушерские кровотечения / В. И. Кулаков, В. Н. Серов, A. M. Абубакирова, И. И. Баранов. — М., 1997. — 96 с.
- Кулаков B. И. Акушерские кровотечения. — М.: Н-Л, 2009. — 60 с.
Источник