Кровотечение в селезенке операция
Операции при повреждении селезенки. Методы остановки кровотечений из селезенки.
Небольшие, около 2 см в диаметре, гематомы не требуют хирургического вмешательства, однако в этой зоне необходимо оставить на 5—6 дней дренаж. Гематомы, занимающие полюс селезенки или ее тело, требуют вскрытия и остановки кровотечения или, в случае неудачи, спленэктомии.
В настоящее время спленэктомию выполняют у большинства пострадавших с сочетанной травмой. В то же время удаление селезенки ведет к определенным иммунным нарушениям и опасности возникновения постспленэктомического сепсиса. Вместе с тем выполнение органосохраняющих операций не должно быть самоцелью. Необходимо учитывать тяжесть состояния пострадавшего и не подвергать его жизнь дополнительном) риску.
Противопоказаниями к органосохраняющей операции при травме селезенки являются:
• IV степень повреждения по Moore — полное разрушение, фрагментация селезенки или отрыв сосудов в области ворот;
• повреждение измененной селезенки спленомегалия, выраженный перипроцесс, дряблая паренхима;
• множественные повреждения других органов брюшной полости и забрюшинного пространства;
• нестабильная гемодинамика;
• нарушение свертывающей системы крови;
• возраст пострадавшего старше 65 лет;
• признаки распространенного перитонита.
Таким образом, наложение швов на разрыв селезенки или сегментарная ее резекция у пострадавших с сочетанной травмой практически исключены, так как сопряжены с тратой времени и возможностью дополнительной кровопотери.
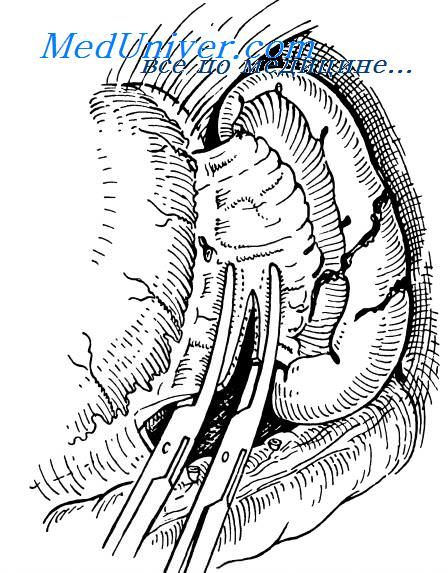
Обнажение ножки селезенки
Спленэктомия включает три последовательных этапа: гемостаз, мобилизацию селезенки и ее удаление.
Как уже отмечалось, чаще всего временный гемостаз осуществляют путем пережимания пальцами сосудистой ножки селезенки. После этого поэтапно снизу вверх на желудочно-селезеночную связку, содержащую короткие желудочные сосуды, накладывают кровоостанавливающие зажимы и рассекают ее между зажимами, обнажая ножку селезенки. Эта связка имеет треугольную форму с широким основанием внизу: если между нижним полюсом селезенки и желудком расстояние весьма значительное, то верхний полюс селезенки практически примыкает к стенке желудка. Это обстоятельство необходимо учитывать при лигировании коротких сосудов, чтобы не захватывать в лигатуру стенку желудка, с одной стороны, или не повредить капсулу селезенки — с другой.
На ножку селезенки накладывают 3 крепких зажима, пересекают ее возможно ближе к периферическому зажи му и сразу лигируют сосуды с тем, чтобы снять зажимы, мешаюшие дальнейшим манипуляциям На центтральные культи сосудов накладывают по две крепкие лигатуры из нерассасывающегося материала (пролен № 4), отстоящие друг от друга на 3-5 мм, причем периферическая из них до окна быть наложена с прошиванием.
После лигирования коротких сосудов желудка и селезеночной артерии и вен полностью прекратить кровоснабжение селезенки не удается, так как ее паренхима достаточно обильно снабжена кровью за счет верхней полярной артерии (a. polaris superior), идущей в толще диафрагмальной селезеночной связки, а также существующих сращений вокруг селезенки полому особое внимание следует обратить на обработку диафрагмально-селезеночной связки. Опыт показывает что этому элементу спленэктомии не уделяется достаточного внимания. Поспешный и неполноценный гемостаз в этой зоне приводит к постепенному скоплению крови и сгустков в левом поддиафрагмальном пространстве и возникновению поддиафрагмального абсцесса. Необходимо заметить, что установка в этой зоне контрольного дренажа не решает проблемы, так как он часто забивается сгустками и скопление крови нередко продолжается уже после извлечения дренажа.
Заключительным этапом мобилизации селезенки является разделение сращений между ее задней поверхностью и передней поверхностью левой почки. Для этого хирург берет левой рукой селезенку и осторожно отводит ее медиально натягивая сращения, но не допуская при этом надрывов капсу лы, поэтому мы не рекомендуем поручать фиксацию неудален ной селезенки кому-то из ассистентов — это должен делать оперирующий хирург.
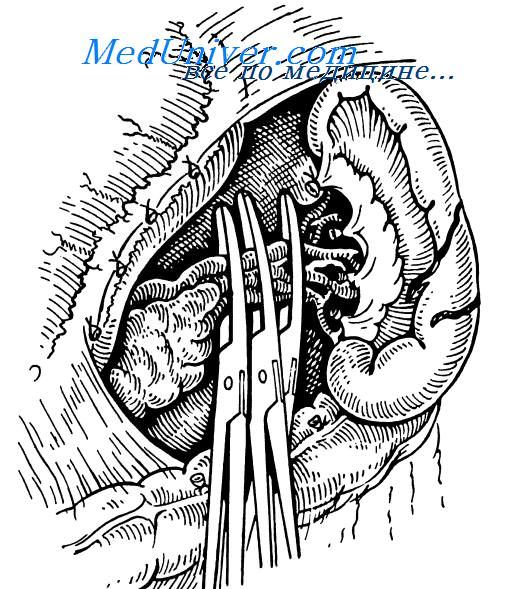
Пережатие ножки селезенки зажимами
При наличии же обширных сращений в левом поддиафрагмальном пространстве при спленомегалии или портальной гипертензии последовательность этапов операции вынужденно может быть иной. Выполнение спленэктомии без предварительного доступа к воротам селезенки в такой ситуации чревато массивной интраоперационной кровопотерей. В таких случаях необходимо быстро рассечь в бессосудистом месте на протяжении 10-12 см желудочно-ободочную связку, войти в сальниковую сумку и, потягивая желудок вверх, а поперечную ободочную кишку вниз, над верхним краем поджелудочной железы рассечь заднюю брюшину. Затем, соблюдая осторожность перевязать крепкой нерассасывающейся лигатурой селезеночную артерию и затем — вену.
Если поврежденная селезенка имеет большие размеры и затрудняет манипуляции в брюшной полости, полезно вспомнить забытый ныне прием, заключающийся в инъекции в паренхиму селезенки после лигирования артерии, но перед наложением зажима на вену 1 мл 0,1 % раствора адреналина гидрохлорида. Селезенка при этом резко сокращается. Этот прием, помимо всего прочего, позволяет сохранить в кровеносном русле до 200—500 мл крови, что при тяжелой сочетанной травме отнюдь не безразлично.
После лигирования селезеночных сосудов продолжают рассечение влево желудочно-ободочной связки, которая переходит в селезеночно-ободочную. Затем рассекают желудочно-селезеночную связку, содержащую короткие сосуды желудка.
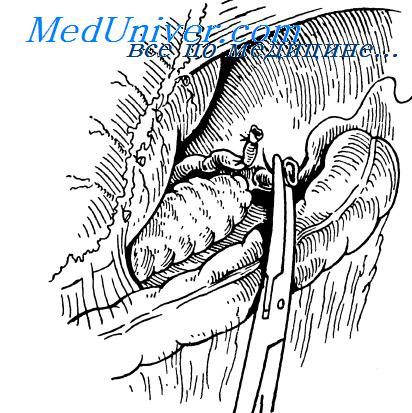
Прошивание сосудов ножки селезенки
Такова последовательность приемов щадящего выделения селезенки из сращений. В то же время, если в процессе мобилизации происходит повреждение крупного сосуда или разрыв паренхимы с массивным кровотечением, накладывать вслепую кровоостанавливающие зажимы не следует. В таком случае селезенку быстро иссекают из сращений и удаляют, после чего появляется возможность под контролем зрения быстро наложить зажимы на кровоточащие сосуды и спокойно их лигировать.
В завершение операции независимо от методики спленэктомии выполняют тщательную ревизию так называемого ложа селезенки. На нижней поверхности диафрагмы мелкие сосуды коагулируют, более крупные прошивают викрилом, стараясь избегать проколов в просвет сосуда и соблюдая особую осторожность вблизи нижней диафрагмальной вены. Кровотечение из рассеченных связок останавливают также коагуляцией или наложением П-образных викриловых швов, сближающих края рассеченных листков брюшины. Венозное кровотечение останавливают тугой тампонадой большими марлевыми салфетками, смоченными горячим изотоническим раствором натрия хлорида, прижимая их к диафрагме большими брюшными зеркалами.
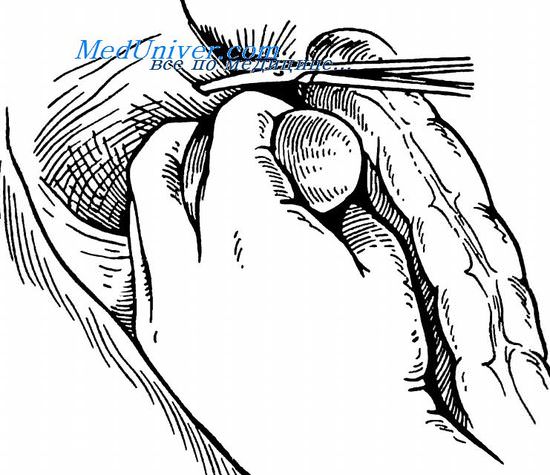
Пересечение диафрагмально-селезеночной связки
В медиальном направлении осматривают большую кривизну желудка и осторожно промывают кровоточащие сосуды без травматизации стенки желудка. В драматической ситуации профузного и неконтролируемого кровотечения иногда все же хирург повреждает стенку желудка жесткими зажимами. Размятую стенка желудка в таком случае необходимо погрузить в ряд серо-серозныч узловых швов.
Не менее ответственной является ревизия области хвоста поджелудочной железы. Небольшие повреждения, гематомы в этой области служат показанием к дополнительному дренированию сальниковой сумки, назначению соматостатина и его аналогов с первых суток после операции.
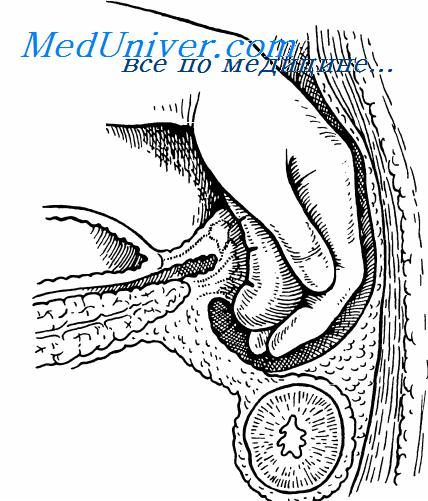
Мобилизация селезенки
Раздавливание хвоста поджелудочной железы должно служить показанием к резекции в пределах здоровых тканей, однако столь тяжелая травма, хотя и может быть теоретически, в доступной нам литературе не встречалась.
В поддиафрагмальное пространство ставят дренаж, который выводят на переднюю брюшную стенку через прокол брюшной стенки в левом подреберье.
— Вернуться в оглавление раздела «Неотложная хирургия.»
Оглавление темы «Операции на паренхиматозных органах при сочетанной травме.»:
1. Оперативный доступ при сочетанной травме. Временный гемостаз и эвакуация крови при сочетанной травме.
2. Ревизия органов брюшной полости при сочетанной травме.
3. Реинфузия крови при сочетанной травме.
4. Операции при повреждении печени. Методы остановки кровотечений из печени.
5. Операции при повреждении селезенки. Методы остановки кровотечений из селезенки.
Источник
Разрыв селезенки – это нарушение целостности селезенки в результате травматического воздействия. Возникает при ударе в нижнюю часть левой половины грудной клетки или в область левого подреберья. Часто сочетается с повреждением других органов брюшной полости. Проявляется болями в левом подреберье и симптомами кровопотери, обычно наблюдаются признаки раздражения брюшины. Диагноз выставляется на основании клинических проявлений, данных лапароскопии и других исследований. Лечение оперативное — ушивание селезенки или удаление органа.
Общие сведения
Разрыв селезенки – достаточно распространенное повреждение. Из-за высокой вероятности обильного кровотечения представляет непосредственную опасность для жизни, требует проведения немедленного оперативного вмешательства. Чаще встречается у лиц трудоспособного возраста, что обусловлено их более высокой физической активностью и более высоким риском попадания в экстремальные ситуации.
Разрывы селезенки могут быть изолированными, встречаться в составе сочетанной и множественной травмы (политравмы). Часто наблюдаются одновременные повреждения печени, брыжейки и толстой кишки. Возможно сочетание с переломами ребер, повреждением грудной клетки, переломом позвоночника, ЧМТ, переломом таза, переломами костей конечностей и другими повреждениями. Лечение данной патологии осуществляют травматологи и абдоминальные хирурги.

Разрыв селезенки
Причины
Разрыв селезенки встречается при различных высокоэнергетических травмах: падениях с высоты, промышленных, природных, железнодорожных или автодорожных катастрофах. К числу предрасполагающих факторов, повышающих вероятность повреждения селезенки, относятся недостаточно прочная тонкая капсула, полнокровие органа и его малая подвижность. С другой стороны, эти факторы нивелируются тем, что селезенка достаточно надежно защищена от внешних воздействий ребрами. Вероятность разрыва селезенки в результате травмы увеличивается при патологических процессах, сопровождающихся спленомегалией и повышением рыхлости паренхимы. Кроме того, прочность селезенки в некоторой степени зависит от степени ее кровенаполнения, положения органа в момент травмы, фазы дыхания, наполнения кишечника и желудка.
Патанатомия
Селезенка – паренхиматозный орган, расположенный в верхней левой части брюшной полости, кзади от желудка, на уровне IX-XI ребер. Покрыта капсулой. Имеет форму удлиненной и уплощенной полусферы, которая выпуклой стороной обращена к диафрагме, а вогнутой – к органам брюшной полости. Селезенка не относится к числу жизненно важных органов. Является основным источником лимфоцитов, продуцирует антитела, участвует в разрушении старых тромбоцитов и эритроцитов, выполняет функцию депо крови.
Классификация
В абдоминальной хирургии выделяют следующие виды разрывов селезенки:
- Контузия – наблюдается разрыв участка паренхимы при сохранении целостности капсулы органа.
- Разрыв капсулы без значительного повреждения паренхимы.
- Одномоментный разрыв селезенки – одномоментное повреждение капсулы и паренхимы.
- Двухмоментный разрыв селезенки – разрыв паренхимы, за которым через некоторое время следует разрыв капсулы.
- Разрыв капсулы и паренхимы с самостоятельной тампонадой (мнимый двухмоментный разрыв) – разрыв паренхимы быстро «закрывается» сгустком крови и кровотечение прекращается еще до появления выраженной клинической симптоматики. В последующем сгусток вымывается током крови, кровотечение возобновляется.
- Мнимый трехмоментный разрыв – двухмоментный разрыв, за которым через некоторое время следует самостоятельная тампонада, а позже – свободное позднее кровотечение.
Чаще всего наблюдаются одномоментные разрывы селезенки с немедленным возникновением кровотечения в брюшную полость. Двухмоментные разрывы составляют около 13% от общего количества закрытых повреждений селезенки, временной период между моментом травмы и началом кровотечения в брюшную полость колеблется от нескольких часов до 1-2,5 недель. Причиной разрыва капсулы при уже имеющейся центральной или подкапсульной гематоме становится физическое напряжение, чихание, кашель, ходьба, акт дефекации, поворот в постели и другие обстоятельства, вызывающие повышение давления в селезенке.
Большинство разрывов селезенки небольшие, сопровождаются стертой симптоматикой и диагностируются лишь через несколько часов, когда состояние больного ухудшается из-за продолжающейся кровопотери и скопления достаточного количества крови в брюшной полости. Профузное кровотечение с резким нарастанием клинических симптомов чаще наблюдается при двухмоментных повреждениях селезенки.

Возможно, здесь скрыты шокирующие фото медицинских операций
Разрыв селезенки
Симптомы разрыва селезенки
Клиника повреждений селезенки отличается большим разнообразием. Выраженность и наличие тех или иных проявлений зависят от степени разрыва, наличия или отсутствия сопутствующих повреждений, а также времени с момента травмы. Сразу после травматического воздействия может наблюдаться либо нерезкое ухудшение состояния, либо картина острой кровопотери без перитонеальных признаков, свидетельствующих о повреждении паренхиматозного органа. Основными жалобами в первые часы являются боли в районе левого подреберья и верхних отделах живота. Примерно у половины пациентов боли иррадиируют в левую лопатку и левое плечо.
Большинство больных принимают вынужденную позу: на левом боку с поджатыми ногами либо на спине. Брюшная стенка не участвует в акте дыхания. Степень напряжения брюшной стенки и выраженность болевого синдрома при пальпации живота может значительно варьировать как у разных больных, так и у одного и того же пациента в разные периоды после травмы. В отдельных случаях (при коллапсе или шоке) напряжение мышц живота может отсутствовать. Притупление звука в отлогих отделах живота при перкуссии наблюдается только при значительном кровотечении. Через некоторое время после травмы развивается парез кишечника, проявляющийся отсутствием дефекации, задержкой газов и вздутием живота.
Наряду с местными симптомами, наблюдается картина нарастающей острой кровопотери: бледность, липкий холодный пот, снижение АД, учащение пульса, рвота и тошнота, головокружение, прогрессирующая слабость, одышка и шум в ушах. В дальнейшем возможно двигательное возбуждение, сменяющееся потерей сознания, а также учащение пульса свыше 120 уд/мин и снижение АД ниже 70 мм рт. ст. При этом точно установить причину кровотечения на основании одних лишь клинических признаков удается не всегда, поскольку большинство перечисленных выше симптомов (за исключением болей в левом подреберье) непатогномоничны и появляются при любых острых катастрофах в животе.
Диагностика
Анализы крови на начальных этапах обследования малоинформативны, поскольку из-за механизмов компенсации кровопотери состав периферической крови может оставаться в пределах нормы в течение нескольких часов. Диагноз выставляется на основании клинических признаков, данных рентгенографии грудной клетки и рентгенографии живота. На рентгеновских снимках слева под диафрагмой определяется гомогенная тень. Дополнительными признаками разрыва являются ограничение подвижности и высокое стояние левого купола диафрагмы, расширение желудка, смещение левой части ободочной кишки и желудка вправо и книзу. При скудной клинической симптоматике, подкапсульных и центральных гематомах селезенки данные рентгенографии часто неспецифичны. Может потребоваться ангиография, однако этот метод не всегда применим из-за больших временных затрат, отсутствия необходимого оборудования или специалистов.
В настоящее время в связи с широким распространением эндоскопических методов все большее значение в диагностике разрывов селезенки приобретает лапароскопия. Эта методика позволяет не только быстро подтвердить наличие кровотечения в брюшную полость, но и точно установить его источник. При отсутствии эндоскопического оборудования альтернативой лапароскопии может стать лапароцентез – метод, при котором переднюю брюшную стенку прокалывают троакаром (полым инструментом), затем вводят через троакар катетер и выполняют аспирацию содержимого брюшной полости. Данная методика дает возможность подтвердить наличие кровотечения в брюшную полость, но не позволяет установить его источник.
Лечение разрыва селезенки
Кровотечения при подобных повреждениях крайне редко останавливаются самостоятельно, поэтому такая травма является показанием для экстренного хирургического вмешательства. Операция должна быть проведена в как можно более ранние сроки, поскольку нарастающая кровопотеря ухудшает прогноз. При возможности перед началом вмешательства добиваются стабилизации гемодинамики, осуществляя переливание крови и кровезаменителей. Если гемодинамические показатели не удается стабилизировать, операцию проводят даже при тяжелом состоянии пациента, параллельно продолжая осуществлять активные реанимационные мероприятия.
Классическим общепризнанным в травматологии и абдоминальной хирургии способом остановки кровотечения при любых разрывах селезенки считается полное удаление органа. Однако в последние годы, наряду с полным удалением, при отрывах фрагментов и неглубоких одиночных повреждениях некоторые хирурги в качестве варианта рассматривают органосохраняющую операцию – ушивание ран селезенки. Безусловными показаниями к полному удалению органа являются обширные разрывы и размозжения, разрывы в области ворот, обширные рваные и сквозные раны, невозможность надежного ушивания раны и прорезывание швов. В послеоперационном периоде после ушивания или удаления селезенки продолжают внутривенные инфузии крови и кровезаменителей, проводят коррекцию нарушений деятельности различных органов и систем, назначают обезболивающие и антибиотики.
Источник
Большинство людей понятия не имеют, какова роль селезенки в организме человека, многие не знают, где она находится. А в каких случаях ее необходимо удалять — вопрос, который может поставить в тупик практически любого человека, за исключением медицинских работников. Что же такое спленэктомия и когда она бывает необходима?
Зачем человеку селезенка
Селезенка представляет собой непарный орган, который располагается в верхней части живота, под диафрагмой, слева, сзади желудка. Она имеет вытянутую форму.
Селезенка выполняет ряд очень важных функций в человеческом организме:
- Синтезирует лимфоциты — клетки, которые борются с возбудителями различных инфекционных болезней (вирусных и бактериальных);
- Является своеобразным фильтром для патогенных микроорганизмов, так как вырабатывает защитные антитела против них;
- Разрушает устаревшие тромбоциты и эритроциты, фрагменты которых затем поступают для дальнейшей утилизации в печень;
- Селезенка — депо крови. В ней хранится треть всех тромбоцитов, которые при необходимости поступают в кровяное русло и участвуют в свертывании крови;
- У плода в период внутриутробного развития в селезенке синтезируются все клетки крови, то есть она является органом гемопоэза. С момента рождения ведущую роль в этом берет на себя костный мозг, однако некоторые ученые приписывают селезенке гормональную регуляцию процесса костномозгового кроветворения.
Основные болезни селезенки
В целом, заболевания селезенки встречаются не часто. Проблемы с ней возникают гораздо реже, чем с печенью, желудком или кишечником. Однако, если они и появятся, то заподозрить самостоятельно ни один человек их не сможет: это удается лишь докторам после углубленного обследования.
Основные заболевания селезенки следующие:
- Травмы — ушиб или разрыв. Возникают на фоне сильного удара в живот тупым предметом (драка, дорожно-транспортное происшествие), либо в результате ножевого ранения. Бывает, что разрыв селезенки возникает как осложнение рака крови;
- Воспаление случается гораздо реже и никогда не бывает первичным или единственным заболеванием. Оно осложняет течение различных бактериальных и вирусных болезней;
- Новообразования селезенки: чаще всего это кисты, но возможно и появление других видов опухолей;
- Спленомегалия — существенное увеличение размеров селезенки, при котором она сдавливает соседние органы, мешает человеку нормально двигаться, вызывает появление выраженных болей в правом подреберье. Развивается на фоне различных болезней крови (эритроцитоз, аутоиммунная гемолитическая анемия и тромбоцитопения, талассемия и др.) и при поражении печени, приводящей портальной гипертензии;
- Инфаркт селезенки возникает при лейкозе, тяжелых инфекционных заболеваниях;
- Инфаркт селезенки, тяжелый септический процесс (бактериальный эндокардит, брюшной тиф, сепсис любой этиологии) иногда служат причиной появления в этом органе абсцесса;
- Перекрут ножки или заворот селезенки — тоже явление не частое, но требующее немедленного хирургического вмешательства; Амилоидная дистрофия селезенки — крайне редкое заболевание, при котором в капиллярах органа откладываются различные вещества: гиалин, мелинин, уголь и др. ;
- На фоне тяжелой инфекции может развиться паралич мускулатуры селезенки;
- Туберкулезное поражение селезенки — отсроченное осложнение туберкулезного процесса.
Что такое спленэктомия
Спленэктомия — операция, при которой врачи-хирурги полностью удаляют селезенку, перевязывают ее сосуды. Учитывая важность этого органа, операция должна проводиться по жизненным показаниям, доктора оценивают все «за» и «против» и идут на нее в том случае, когда ситуация не оставляет выбора.
Наиболее часто удалять селезенку приходится после проникающих ранений, разрыва — после сильного удара в живот. В этом случае ситуация экстренная, так как состояние угрожает жизни (селезенка содержит большое количество крови, и при разрыве она изливается в брюшную полость с развитием перитонита).
Помимо этого, проводятся и плановые операции, когда удаления селезенки требует определенное хроническое заболевание — тяжелые болезни крови, новообразования, абсцесс или туберкулезное поражение, перекрут ножки, инфаркт органа.
Иногда селезенку удаляют вместе с желудком, при наличии в нем онкологического процесса.
Как проводится спленэктомия
Обязательно под общей анестезией: больной находится в искусственном сне, ничего не чувствует и не помнит. Самым первым способом удаления была спленэктомия из лапаротомного разреза: его делали по средней линии живота в верхней части.
Этот метод до сих пор практикуется в большинстве районных больниц нашей страны, более крупные клиники перешли на более щадящие и безопасные способы. К ним относятся:
- трансторакальная торакотомия — горизонтальный разрез в верхней части живота позволяет выделить весь орган и аккуратно удалить его;
- лапароскопическая спленэктомия — современный способ, позволяющий провести операцию через несколько проколов. Обычно в брюшную полость через разрезы длиной 1-2 сантиметра вводятся 3-4 трубки: нож, подсветка (она же лапароскоп), коагулятор. Два доктора манипулируют ими в брюшной полости. Орган извлекается через одну из этих трубок.
В конце операции в брюшную полость вставляется дренаж, по которому оттекает кровь. После прекращении выделений его удаляют и отверстие окончательно ушивают.
Операция является достаточно серьезной, однако при правильной технике редко вызывает осложнения. Риск их после плановой операции относительно невелик и составляет 1-2%, а вот после экстренной гораздо выше — около 15%.
Есть ли жизнь после удаления селезенки
Несмотря на всю важность данного органа для человека, жить без него можно. После спленэктомии большую часть ее функций берут на себя печень и костный мозг. Однако иммунитет у человека серьезно снижается.
Пациенту важно стараться вовремя заниматься профилактикой инфекций и при первых симптомах простуды сразу же обращаться к доктору.
Необходимо регулярно (не реже 1 раза в полгода) сдавать общий анализ крови, чтобы контролировать уровень лейкоцитов, тромбоцитов и эритроцитов. При их снижении — обращаться к врачу гематологу для подбора терапии.
Видео дня. Как домашняя плесень убивает здоровье
Источник

