Кровотечение в послеродовом периоде и его мероприятия
 Если после завершения родов из половых путей родильницы начинает интенсивно выделяться кровь в количестве, превышающем 0,5% веса женщины, говорят о послеродовом кровотечении. Подобные кровотечения систематизируют как ранние и поздние. В случае возникшего кровотечения либо сразу после родов, либо во время двухчасового промежутка после их завершения (ранний послеродовый период), говорят о раннем. Кровотечение, которое возникло в период с момента окончания раннего послеродового периода к истечению 42-х суток, называется поздним.
Если после завершения родов из половых путей родильницы начинает интенсивно выделяться кровь в количестве, превышающем 0,5% веса женщины, говорят о послеродовом кровотечении. Подобные кровотечения систематизируют как ранние и поздние. В случае возникшего кровотечения либо сразу после родов, либо во время двухчасового промежутка после их завершения (ранний послеродовый период), говорят о раннем. Кровотечение, которое возникло в период с момента окончания раннего послеродового периода к истечению 42-х суток, называется поздним.
Оглавление:
1. Характеристика послеродовых выделений
2. Причины послеродовых кровотечений
3. Клинические проявления
— Симптоматика раннего кровотечения
— Симптоматика позднего кровотечения
4. Неотложная помощь при послеродовом кровотечении
— раннее кровотечение: меры борьбы
— позднее кровотечение: лечебные мероприятия
5. Осложнения и последствия
Обратите внимание
Физиологическая кровопотеря после родового акта составляет 0,5% в пересчете на массу тела женщины или примерно 400 мл. При наличии сопутствующей акушерской или общей патологии (гестоз, низкий гемоглобин, коагулопатия) допустимой кровопотерей после завершения родов считается 0,3% от веса родильницы.
Характеристика послеродовых выделений
После изгнания плода начинается 3 период родов, который называется последовым и характеризуется отделением последа (детское место). Продолжительность третьего периода составляет около 30 минут, чаще 10 – 12. На месте отделения последа в маточной полости образуется большая раневая поверхность. Для затягивания раны требуется время, а процессу регенерации сопутствуют выделения – лохии. Послеродовые выделения – это раневой секрет, состоящий в первые 2 суток из крови и частиц децидуальной оболочки.
Важно
Интенсивные кровяные выделения после родоразрешения наблюдаются двое, максимум трое суток. При появлении обильных, с кровяными сгустками либо длительных кровянистых выделений по истечении 3 дней необходимо срочно обратиться за медицинской помощью.
В дальнейшем лохии становятся кровянисто-серозными, бурыми, затем желтовато-серозными, а их объем ежедневно уменьшается. К 10 – 12-м суткам после родов лохи светлеют и становятся белыми. Выделения прекращаются полностью к 6 послеродовой неделе. По мере инволюции матки изменяется и состав послеродовых выделений. Основными компонентами лохий выступают лейкоциты, слизистый секрет, кровяная сыворотка, отмершие клетки слизистой матки, тканевая жидкость. Количество выделений за весь послеродовый период колеблется в пределах 500 – 1500 мл.
Причины послеродовых кровотечений
Появлению кровотечения после родов способствует множество факторов:
- Нарушенная сократимость матки. Гипотоническое кровотечение обусловлено сниженным тонусом и сократимостью матки. При полной утрате тонуса матки и ее способности сокращаться матка становится «парализованной», а кровотечение из органа называется атоническим. Нарушение тонуса и сократимости матки происходит в двухчасовой промежуток после родов, чему содействует следующие факторы:
- чрезмерное растяжение миометрия (многоплодная беременность, избыток околоплодных вод, крупный плод);
- усталость миометрия (затяжные роды, некорректное использование утеротоников, стремительные роды);
- перенесенные или приобретенные воспалительные и дегенеративные процессы миометрия.
- Нарушение отделения и/или выделения плаценты:
- неверное ведение последового периода (попытка рождения последа путем тракции за пуповину, наружный массаж матки без признаков отделения последа и прочие);
- локальное приращение плаценты (часть последа отделилась, а остальная нет вследствие истинного приращения, что препятствует маточным сокращениям и провоцирует кровотечение);
- задержка плацентарной дольки, частиц децидуальной оболочки, обрывков плодных оболочек, кровяных сгустков в маточной полости;
- дискоординация родовых сил.
- Повреждение родовых путей:
- влагалищные разрывы;
- шеечные разрывы;
- разрыв матки (самопроизвольный, в результате медицинских манипуляций или по рубцу).
- Нарушенная свертываемость крови:
- прием антикоагулянтов;
- развитие ДВС-синдрома;
- врожденные коагулопатии (гемофилия и другие).
К предрасполагающим факторам кровотечения после родов относятся:
- фибромиома матки;
- возраст (моложе 18 и старше 35);
- аномалии развития матки;
- хронический эндометрит;
- паритет (большое количество родов);
- множество абортов в прошлом;
- слабость схваток, потуг;
- аномалии плаценты (ее отслойка, предлежание);
- хронические соматические болезни (почек, сердца, печени);
- гестоз.
Клинические проявления
Симптоматика кровотечения определяется временем его возникновения (раннее, позднее). В свою очередь, ранние послеродовые кровотечения подразделяется на гипо- и атонические, которые различаются по клиническим признакам.
Симптоматика раннего кровотечения
Данный вид кровотечения возникает в двухчасовой промежуток после родов. Именно поэтому ранний послеродовый период женщина проводит в род. зале под контролем мед. персонала.
Важно
После родов женщина находится на родовом столе первые 2 часа. Спать в это время родильнице нельзя (кровотечение начинается внезапно и бывает настолько массивным, что вызывает потерю сознания).
Нарушение сократимости матки вызывает 2 типа кровотечений:
-
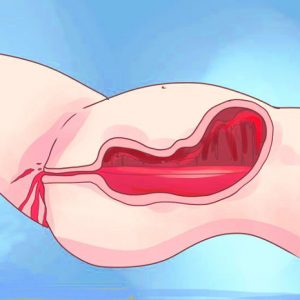 Атоническое. Выделения из родовых путей интенсивные с самого начала кровотечения и похожи на струю воды из-под крана. При пальпации матки выявляется ее дряблость без четких границ органа (матка после родов не сократилась и находится выше пупка). Визуально отмечается бледность кожи и слизистых, низкое артериальное давление, учащение пульса. Лечебные мероприятия (наружный и внутриматочный массаж матки) остаются без эффекта. Атоническое кровотечение чревато развитием грозных осложнений (ДВС-синдром, геморрагический шок, смерть пациентки) и требует скорейшей гистерктомии.
Атоническое. Выделения из родовых путей интенсивные с самого начала кровотечения и похожи на струю воды из-под крана. При пальпации матки выявляется ее дряблость без четких границ органа (матка после родов не сократилась и находится выше пупка). Визуально отмечается бледность кожи и слизистых, низкое артериальное давление, учащение пульса. Лечебные мероприятия (наружный и внутриматочный массаж матки) остаются без эффекта. Атоническое кровотечение чревато развитием грозных осложнений (ДВС-синдром, геморрагический шок, смерть пациентки) и требует скорейшей гистерктомии. - Гипотоническое. Характер кровяных выделений волнообразный. Отмечается периодическое сокращением матки, которое сменяется ее расслаблением и толчкообразным излитием крови (порции по 100 – 300 мл). В определенный момент интенсивность кровяных выделений усиливается, матка перестает сокращаться, кровотечение продолжается, состояние родильницы ухудшается, то есть гипотоническое кровотечение переходит в атоническое. Перечисленные факторы требуют перевода женщины в операционную.
Классификация кровотечения по величине кровопотери:
- умеренное – объем крови равен 0,5 – 1% веса родильницы (больше 400 и меньше 600 мл);
- массивное – объем крови равен 1 – 1,8% (больше 600 и меньше 1000 мл);
- критическое – объем потерянной крови превышает 2% веса (1001 – 1500 мл).
Симптоматика позднего кровотечения
 Обильное выделение крови в позднем послеродовом периоде, как правило, обусловлено задержкой в матке плацентарной дольки, частиц децидуальной или плодных оболочек либо старых кровяных сгустков. Выше перечисленное способствует инфицированию раны в матке и началу воспалительного процесса. Реже позднее кровотечение провоцируется соматическими заболеваниями, которые ослабляют иммунитет и нарушают репаративные процессы в слизистой матки.
Обильное выделение крови в позднем послеродовом периоде, как правило, обусловлено задержкой в матке плацентарной дольки, частиц децидуальной или плодных оболочек либо старых кровяных сгустков. Выше перечисленное способствует инфицированию раны в матке и началу воспалительного процесса. Реже позднее кровотечение провоцируется соматическими заболеваниями, которые ослабляют иммунитет и нарушают репаративные процессы в слизистой матки.
Задержка долей плаценты либо кровяных сгустков препятствуют послеродовой инволюции матки, а сами «остатки» служат питательным субстратом для инфекционных агентов. Распад омертвевших тканей вызывает их отторжение от маточной стенки и последующее кровотечение.
Обратите внимание
Чем продолжительней период между родами и началом кровотечения, тем выше риск возникновения послеродовых септических осложнений.
Начинается позднее послеродовое кровотечение неожиданно. Выделения, как правило, обильные, но могут быть умеренными, периодически появляясь и исчезая. Гинекологический осмотр позволяет пропальпировать увеличенную матку, размеры которой не соответствуют дню послеродового периода. Степень плотности органа может быть различной: от мягкой, расслабленной до неравномерной (частично плотная, частично мягкая). Выявление болезненности матки свидетельствует о развитии эндомиометрита. Шейка матки сформирована, но шеечный канал пропускает палец за внутренний зев. В случае сомкнутого внутреннего зева, пальпируемой увеличенной, плотной и болезненной матки, наличии признаков интоксикации говорят о возникновении лохиометры.
Неотложная помощь при послеродовом кровотечении
Послеродовое кровотечение легче предупредить, чем лечить. С целью профилактики кровотечений после родоразрешения выполняется ряд следующих мероприятий:
- Двухчасовое наблюдение. Родильница после родоразрешения на 2 часа остается в род. зале на родовом столе. В указанный промежуток времени ведется мониторинг состояния родильницы: оценивается цвет кожных покровов, величина кровяного давления, сердцебиение, частота дыхания, характер и объем выделений из половых путей.
- Опорожнение мочевого пузыря. Является обязательным условием после завершения родов. Урина выводится металлическим катетером, оценивается ее объем, цвет. Полный мочевой пузырь прижимает матку, и мешает ей сокращаться.
- Осмотр последа. После отхождения последа проводят его внимательный осмотр: оценивается целостность плаценты, наличие добавочной дольки, которая оторвалась в процессе отделения и задержалась в матке, плодные оболочки. При сомнении в полном отхождении последа показан ручной контроль матки.
- Местная гипотермия. После отхождения последа на нижнюю половину живота помещают пузырь со льдом, что усиливает маточные сокращения.
- Введение утеротоников. Выполняется в виде внутривенного капельного вливания немедленно после рождения плаценты (окситоцин, эрготал, эрготамин).
- Осмотр половых путей. Входит в обязательную программу ведения раннего периода. Осматриваются шейка матки, влагалищные стенки и промежность, устанавливается их целостность или повреждение, при диагностике разрывов — ушивание.
Раннее кровотечение: меры борьбы
Поэтапная терапия гипотонического кровотечения:
- Выполнение мероприятий по ведению двухчасового периода после родоразрешения. Выведение мочи катетером, гипотермия живота, осмотр половых путей, при необходимости наложение швов на разрывы, введение сокращающих.
- Наружный массаж матки. Акушер массирует матку через переднюю стенку живота. Массаж проводится аккуратно и дозировано для предупреждения заброса тромбопластических компонентов в кровь женщины и возникновения ДВС-синдрома.
- Наложение зажимов на шейку, введение тампона, пропитанного эфиром, в задний влагалищный свод
- Ручной контроль матки. Выполняется для исключения повреждения матки, ликвидации кровяных сгустков и возможных не выделившихся долей плаценты. В заключение обследования полости матки проводится ее массаж на кулаке.
-
 Механические методы. Если после принятых мер кровотечение продолжается, проводят прижатие брюшной аорты кулаком к позвоночнику и клеммирование параметрия в боковых сводах влагалища.
Механические методы. Если после принятых мер кровотечение продолжается, проводят прижатие брюшной аорты кулаком к позвоночнику и клеммирование параметрия в боковых сводах влагалища. - Инфузионная терапия. Внутривенно струйно вводится двойная доза утеротоников с последующим переходом на их капельное введение. Также переливаются декстраны (плазма, альбумин), коллоидные и кристаллоидные растворы, препараты крови.
- Оперативное вмешательство. Выполняется лапаротомия под ЭТН. Объем операции определяется причиной и типом кровотечения. При гипотоническом кровотечении выполняется ампутация матки с сохранением придатков. Пангистерэктомия (экстирпация матки) осуществляется при отслойке плаценты, матке Кувелера (полностью пропитанный кровью орган), предлежании плаценты и в случае массивной кровопотери, которая осложнилась ДВС-синдромом.
Позднее кровотечение: лечебные мероприятия
При появлении интенсивных и/или продолжительных кровяных выделений в позднем периоде придерживаются следующей схемы оказания мед. помощи:
- госпитализация в экстренном порядке;
- гипотермия живота;
- внутривенные инфузии;
- введение утеротоников;
- выскабливание (крайне осторожное) полости матки;
- продолжение внутривенных вливаний и введения сокращающих;
- антибиотикотерапия;
- витамины и железосодержащие препараты.
Осложнения и последствия
Массивная кровопотеря после родов чревата возникновением ДВС-синдрома, почечной недостаточности и летальным исходом. Перенесенная массивная кровопотеря может привести к послеродовому некрозу гипофиза и развитию синдрома Шихана.
Созинова Анна Владимировна, акушер-гинеколог
6,320 просмотров всего, 9 просмотров сегодня
Загрузка…
Источник
Кровотечения в послеродовом периоде
Аннотация
В Российской Федерации кровотечения в послеродовом периоде являются ведущей причиной в структуре материнской смертности.
В представленном информационном письме даны стандарты величины физиологической, патологической и массивной кровопотери. Указаны ятрогенные причины «акушерской агрессии», приводящей к патологической кровопотере.
В письме приведен алгоритм мероприятий по борьбе с акушерскими кровотечениями, приведены новые методы остановки кровотечений и возмещения кровопотери — трансфузия СЗП, аутоплазмодонорство, реинфузия аутоэритроцитов, использование VII рекомбинантного фактора «Ново-Севен».
Перечислены основные ошибки при лечении ПРК, приводящие к летальности и определен круг специалистов, необходимых для адекватного оказания помощи.
Даны четкие рекомендации по тактике ведения рожениц с ПРК, включающие 3 раздела: объективную оценку кровопотери с учетом массы тела и ОЦК, гемостаза, последовательность мероприятий по остановке кровотечения и адекватную инфузионно-трансфузионную терапию.
Рекомендована этапность оказания помощи и стремление к органосохраняющей терапии.
Определены принципы первоначальной ИТТ с рекомендацией ее проведения с остановкой кровотечения.
Предложены организационные меры для административной, акушерской и анестезиологической службы.
Настоящее информационное письмо составлено на основании резолюции IX Всероссийского научного форума «Мать и дитя» (2007) известными специалистами нашей страны:
академик РАМН, профессор Г.М.Савельева, академик РАМН, профессор Г.Т.Сухих, академик РАМН, профессор В.Н.Серов, академик РАМН, профессор А.Н.Стрижаков, профессор В.Е.Радзинский, профессор М.А.Курцер, профессор Р.И.Шалина, профессор Е.А.Чернуха, профессор И.Н.Костин, профессор Т.А.Федорова, д.м.н. С.В.Сокологорский, д.м.н. О.В.Рогачевский.
Список сокращений:
АЧТВ — активированное частичное тромбопластиновое время
ВОЗ — всемирная организация здравоохранения
ГЭК — гидроксиэтилированный крахмал
ИТТ — инфузионно-трансфузионная терапия
ОЦК — объем циркулирующей крови
ПРК — послеродовое кровотечение
СЗП — свежезамороженная плазма
ШИ — шоковый индекс
Введение
Одной из главных причин материнской смертности во всем мире являются кровотечения во время беременности и в родах.
Так, из 530000 женщин, умирающих в мире в связи с беременностью и родами, около 200000 умирают от кровотечений. Всего в мире от причин, связанных с беременностью и родами, в среднем умирает одна женщина в минуту, по причине же акушерских кровотечений умирает одна женщина каждые три минуты. Из них 50% вызваны гипо- или атонией матки в послеродовом периоде. Кровотечения входят в «большую пятерку» причин материнской смертности, состоящую из: сепсиса, эклампсии, клинически узкого таза и «опасного» аборта (ВОЗ). Основная доля материнских смертей приходится на страны Африки (47,8%), Азии (47,5%) и страны Карибского бассейна (4,2%), в то время как доля развитых стран составляет 0,5%.
Несмотря на стабильное снижение показателя материнской смертности в России за последние годы, он остается в 3-4 раза выше (26,2 на 100000 живорожденных в 2006 году), чем в развитых странах (6 на 100000 живорожденных). Это требует дальнейших усилий при выработке оптимальных стандартов профилактики материнской смертности в Российской Федерации.
Доля кровотечений в структуре причин материнской смертности в России составляет 14,7% (2006), что ниже чем в развивающихся странах (20,0%), но, в то же время, выше чем, например, в Скандинавии (1,7%). Из 1447196 родов в 2006 году в России от причин, связанных с беременностью и родами, умерли 378 женщин, из них 57 по причине кровотечений. В среднем в России умирает одна женщина в сутки от причин, связанных с беременностью и родами, причем каждая седьмая из них — от кровотечения.
Нередко кровотечение в послеродовом периоде определяется ятрогенными факторами, связанными с «акушерской агрессией» в процессе родов: немотивированной индукцией и стимуляцией родовой деятельности, использованием пособия «по Кристеллеру», способствующего травматизму, амниотомией при «незрелой» шейке матки, что повышает частоту кесарева сечения. Частота кровотечений при кесаревом сечении в 4 раза выше, чем при самопроизвольных родах.
В последние годы удалось добиться снижения смертности от массивных акушерских кровотечений за счет внедрения новых методов остановки кровотечений и возмещения кровопотери: трансфузия донорской свежезамороженной плазмы, аутоплазмадонорство, интраоперационная реинфузия отмытых аутоэритроцитов, применение рекомбинантного активированного фактора свертывания VIIа.
Анализ летальности при кровотечениях показал, что основными причинами являются:
— несвоевременный гемостаз;
— неправильная оценка кровопотери;
— неадекватная инфузионно-трансфузионная терапия;
— несоблюдение этапности мероприятий по остановке кровотечений.
Интенсивная терапия акушерских кровотечений требует интеграции деятельности высококвалифицированных специалистов различного профиля, таких как акушер, трансфузиолог, сосудистый хирург, гематолог и др., а также соответствующего лекарственного и материального обеспечения в учреждениях родовспоможения.
Причины послеродовых кровотечений
В настоящее время причины послеродовых кровотечений (ПРК) по частоте встречаемости распределяются следующим образом:
— гипотонические кровотечения;
— кровотечения, обусловленные травмами матки и родовых путей;
— коагулопатия.
Каждой основной причине кровотечения соответствуют определенные этиологические факторы и факторы риска, представленные в табл.1.
Таблица 1. Причины послеродовых кровотечений
Таблица 1
Нарушение сократительной функции матки | Перерастяжение матки | — многоводие — многоплодие — крупный плод |
«Истощение» сократительной способности миометрия | — быстрые роды — затяжные роды — высокий паритет (> 5 родов) | |
Инфекция | — хориоамнионит — лихорадка в родах — хроническая вирусно-бактериальная инфекция | |
Анатомические / ункциональные особенности матки | — пороки развития матки — миома матки — предлежание плаценты — оперированная матка | |
Задержка частей последа | — дефект последа — гипотония матки — частичное плотное прикрепление плаценты — частичное вращение плаценты | |
Задержка сгустков крови в полости матки | — гипотония матки — гематометра | |
Травмы родовых путей | Разрывы шейки матки, влагалища, промежности | — быстрые роды — оперативные вагинальные роды — крупный плод |
Травматический разрыв матки во время кесарева сечения | — неправильное положение плода — низкое расположение предлежащей части | |
Разрыв матки | — оперированная матка — несоответствие размеров плода и таза матери | |
Выворот матки | — высокий паритет — расположение плаценты в дне матки (тракция за пуповину) | |
Нарушения коагуляции | Врожденные заболевания крови (гемофилия А, болезнь Виллебрандта) | — наследственные коагулопатии — заболевания печени |
Приобретенные заболевания крови при беременности: идиопатическая тромбоцитопения, тромбоцитопения при ДВС-синдроме | — гестоз — НЕLLР-синдром — антенатальная гибель плода — тяжелая инфекция — эмболия околоплодными водами | |
Лечение антикоагулянтами и препаратами, влияющими на тромбоциты | — ятрогенная гипокоагуляция |
Выделение основных причин маточного кровотечения является в большой мере условным, так как нередко они бывают комбинированными. Например, гипотоническое маточное кровотечение ведет к нарушению гемостаза; кровотечения, обусловленные первично нарушением гемостаза различной этиологии, сочетаются с гипотонией матки.
Для борьбы с акушерскими кровотечениями предлагаются следующие рекомендации:
1. Объективная оценка кровопотери и выявление нарушений гемостаза.
2. Мероприятия по остановке кровотечения.
3. Адекватная инфузионно-трансфузионная терапия (ИТТ).
1. Методы оценки величины кровопотери и нарушений гемостаза
— Визуальный метод (ошибка 30%).
— Гравиметрический метод (ошибка 20%).
— Измерение мерной емкостью (кружка, лоток с нанесенной градуировкой).
При визуальном методе определения кровопотери следует прибавлять 30% от предполагаемой величины, при гравиметрическом методе — 20%
Для экстренного определения состояния гемостаза рекомендуется проведение теста по Lee White или Е.П.Иванову (1983). Объективные данные о системе гемостаза получаются при анализе данных тромбоэластограммы, числа и агрегации тромбоцитов, АЧТВ, протромбинового индекса, содержания Антитромбина III, фибриногена, продуктов деградации фибрина/фибриногена, показателей фибринолиза.
Кровопотеря в родах до 500 мл (менее 0,5% от массы тела) принято считать физиологической. Частота кровопотери более 500 мл колеблется от 3% до 5%. Кровопотерю 1,1-1,5% от массы тела (800-1000 мл) считают патологической, более 1,5% (более 1000 мл) — массивной.
Кровопотерю в истории родов следует выражать в процентах по отношению к массе тела и к ОЦК. Стадии геморрагического шока и величина кровопотери отражены в табл.2.
Таблица 2. Объем кровопотери и клинические стадии геморрагического шока (для женщин массой 60 кг и при объеме циркулирующей крови 4500 мл)
Таблица 2
Показатели | Класс кровотечения | |||
1 | 2 | 3 | 4 | |
Кровопотеря (мл) | 1000 | 1000-1500 | 1500-2000 | 2100 |
(% ОЦК)* | <= 15 | 15-25 | 25-35 | >= 35 |
(% массы тела) | <= 1,5 | 1,5-2,5 | 2,5-3,5 | >= 3,5 |
ЧСС/мин. | N | <= 100 | 100-120 | 120-160 |
Систолическое АД, мм рт.ст. | N | >= 100 | 80-100 | <= 60-68 |
Пульсовое давление, мм рт.ст.** | <= 30 | <= 30 | Значительно снижено | |
ШИ*** | 0,85-1,0 | 1,0-1,5 | Снижено >= 1,5 | |
Заполнение капилляров | >= 2 | >= 2 | Не определяется | |
Частота дыхания в минуту | N | >= 20 | 30-50 | |
Диурез | N | Снижен | Олигурия | Анурия |
Сознание | N | N | Беспокойство, возбуждение | Заторможенность, сопор |
Тяжесть/стадия шока | Нет | Легкий/I | Умеренный/II | Тяжелый/III |
ОЦК = масса тела х 75 мл
Примечание: * % массы тела х 15 = % ОЦК, если ОЦК пациентки составляет 1/10 массы тела.
** При исходном АД более 100 мм рт.ст.
*** Шоковый индекс (ШИ) — ЧСС/систолическое АД.
2. Мероприятия по остановке кровотечения
Остановка кровотечения проводится одновременно с инфузионной терапией.
Рекомендуется базовый алгоритм действий при акушерских кровотечениях в послеродовом периоде (см. приложение 1). Использование аналогичного алгоритма в отдельных клиниках развитых стран мира позволило снизить материнскую смертность от кровотечений в 4 раза (1,7% до 0,45%).
Остановка кровотечения проводится в 2 этапа. Необходимо строго соблюдать последовательность основных этапов лечения послеродовых кровотечений.
На первом этапе проводятся мероприятия направленные на:
I. Сокращение матки при ее гипотонии.
— Ручное обследование матки, бимануальная компрессия матки.
— Введение утеротоников (схема N 1).
— Промежуточные мероприятия между первым и вторым этапами следующие: клеммирование маточных артерий по Бакшееву, внутриматочный гемостатический баллон, сдавление брюшной аорты.
Внутриматочный баллон — это простейшее приспособление, состоящее из самого баллона, резервуара и полой трубки, их соединяющей. Проведение баллонной тампонады имеет целый ряд преимуществ: быстрота применения, простота использования, стерильность, атравматичность, не требует анестезии. Введение баллона может быть осуществлено акушеркой, что дает выигрыш времени.
II. Ушивание разрывов при травме.
III. Коррекция гемостаза.
На втором этапе осуществляется лапаротомия (кровопотеря 1500 мл и продолжается). С момента начала операции желательно проводить интраоперационную реинфузию отмытых аутоэритроцитов, используя аппарат для интраоперационной реинфузии аутологичной крови. Последовательность мероприятий определяется наличием или отсутствием хирурга, способного перевязать внутренние подвздошные артерии.
При наличии возможности первоначально производится перевязка внутренних подвздошных артерий, при отсутствии эффекта — гемостатические компрессионные швы на матку.
При отсутствии возможности перевязки внутренних подвздошных артерий первоначально проводится ишемизация матки путем наложения зажимов и лигатур на сосудистые пучки маточных и яичниковых артерий; гемостатические компрессионные швы (Б-Линча/В-Linch/, Перейра, стягивающие швы на нижний сегмент).
При отсутствии эффекта от перевязки сосудов осуществляется гистерэктомия.
В клиниках, где имеются соответствующее оборудование и персонал проводится ангиографическая эмболизация сосудов матки.
3. Принципы адекватной инфузионно-трансфузионной терапии (ИТТ)
ИТТ проводится одновременно с остановкой кровотечения. Состав ее в зависимости от величины кровопотери представлен в табл.3.
Таблица 3. Первоначальная инфузионно-трансфузионная терапия при акушерском кровотечении (масса тела — 60 кг, ОЦК — 4500 мл)
Таблица 3
Кровопотеря (мл) | до 1000 | 1000-1500 | 1500-2100 | 2100 и более |
Кровопотеря % ОЦК | до 15 | 15-25 | 25-35 | 35 и более |
Кровопотеря% массы тела | до 1,5 | 1,5-2,5 | 2,5-3,5 | 3,5 и более |
Кристаллоиды (мл) | х3 | 2000 | 2000 | 2000 |
Коллоиды 6% ГЭК 130/0,4 или 4% МЖ (мл) | 500-1000 | 1000-1500 | 2000 | |
Свежезамороженная плазма (мл/кг) | 12-Л5 | 20-30 | 20-30 | |
Эритроцитарная масса (мл) | 250-500 и более Нb <60-70 г/л | |||
При исходном нарушении гемостаза — терапия, направленная на устранение причины.* | ||||
_________________
* При исходных нарушениях гемостаза с профилактической целью осуществляется переливание свежезамороженной плазмы на первых этапах кровопотери.
Все препараты крови необходимо переливать с использованием лейкоцитарных фильтров (приказ Минздрава России и РАМН N 244/63 от 03.07.2001).
В зарубежной и отечественной литературе сообщается о положительном опыте использования при послеродовых кровотечениях вследствие коагулопатии рекомбинантного активированного фактора свертывания VIIа (Ново-Севен) в дозе 90-100 мкг/кг.
Однако, требуются дальнейшие научные исследования по определению адекватной дозы, показаний и противопоказаний по использованию рекомбинантного активированного фактора свертывания VIIа.
Эффективность терапии кровотечения во многом зависит от слаженности работы персонала, быстро действующего в следующих направлениях:
— Мобилизация свободного персонала. Необходим постоянный контроль за пациенткой вызвать на помощь сосудистого хирурга, акушера-гинеколога, владеющего оперативной техникой в полном объеме, анестезиолога-реаниматолога, лаборанта.
— Оценивают состояние и осуществляют контроль жизненно важных функций организма (АД, пульс, температура, частота дыхания).
— В зависимости от тяжести состояния определяют, где будет оказываться помощь (малая или большая операционная), и транспортировка пациентки.
— Катетеризируют одну или две периферические вены (NN 14-16G) для инфузионно-трансфузионной терапии и инфузии утеротоников.
— Катетеризируют мочевой пузырь (мочевой пузырь должен быть пустым).
— Группа крови и резус-принадлежность должны быть обязательно определены при поступлении в медицинское учреждение; производят забор крови для анализа на совместимость, для проведения теста по Lее-White, Е.П.Иванову; для определения показателей гемостаза.
— Доставляют препараты крови (в соответствии с группой и резус-принадлежностью).
Схема N 1
Схема введения утеротоников при гипотоническом кровотечении
Время введения | Препарат | Дозировка |
Одномоментно | Окситоцин вв | бед. |
Первые 30 минут | Окситоцин + Энзапрост вв | 10ед. + 2,5 мг |
Поддерживающая доза | Окситоцин + Энзапрост вв | 10 ед. + 5 мг |
Одномоментно | Энзапрост в шейку матки | 5 мг |
Приложение N 1. Очередность мероприятий по остановке маточных кровотечений в раннем послеродовом периоде
Приложение N 1
1 этап | Гипотония матки | Утеротоники (окситоцин, простагландины). Ручное обследование матки с удалением содержимого | однократно! |
Травма родовых путей | Осмотр родовых путей, ушивание разрывов (при разрыве матки — лапаротомия) | ||
Нарушение коагуляции | Терапия, направленная на нормлизацию гемостаза (переливание СЗП, криопреципитата, тромбоцитарной массы) | ||
При подготовке к лапаротомии | Клеммирование маточных артерий (по Бакшееву) | Внутриматочный гемостатический баллон |
кровопотеря 1500 мл
2 этап | Лапаротомия | Эмболизация маточных артерий | |||||||||||||
Наложение зажимов на сосудистые пучки (маточные, яичниковые артерии) вызов сосудистого хирурга (отсутствие специалиста) | Перевязка внутренних подвздошных артерий (наличие специалиста) | ||||||||||||||
При отсутствии эффекта | При отсутствии эффекта | ||||||||||||||
Гемостатические компрессионные швы на матку (Б-Линча, Перейра, «матрасный шов», «стягивающие нижний сегмент») | Гемостатические компрессионные швы на матку (Б-Линча, Перейра, «матрасный шов», «стягивающие | При отсутствии эффекта | |||||||||||||
При отсутствии эффекта | нижний сегмент») | ||||||||||||||
(При появлении возможности) | |||||||||||||||
Перевязка внутренних | гистерэктомия | ||||||||||||||
подвздошных артерий | |||||||||||||||
Электронный текст документа
подготовлен ЗАО «Кодекс» и сверен по:
Нормативные документы
для главного врача,
N 5, 2008 год
Источник


