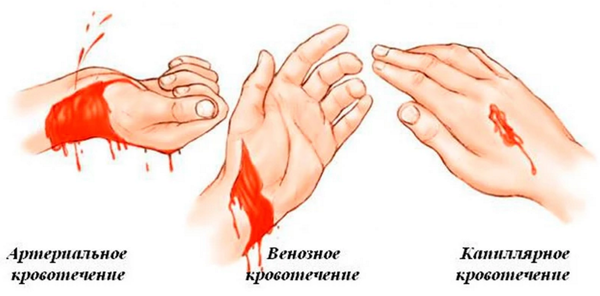
Кровотечение третьего периода беременности
Акушерские кровотечения — это группа патологических кровотечений из матки и других органов репродуктивной системы, связанные с выполнением детородной функции, во время беременности, в родах, в послеродовом и раннем послеродовом периодах. Они занимают одно из первых мест в списке причин материнской и перинатальной смертности.
Кровотечения в первой половине беременности[править | править код]
Основными причинами кровотечений в первой половине беременности являются:
- Самопроизвольный аборт
- Пузырный занос
- Шеечная беременность
- Рак шейки матки
- Внематочная беременность
Самопроизвольный аборт[править | править код]
Выкидыш— самопроизвольное патологическое прерывание беременности. Основным симптомом является внезапное кровотечение из половых путей после продолжительной аменореи. Источник кровотечения — матка. Самопроизвольный аборт обычно происходит на 3-м месяце беременности. Является механизмом саногенеза при дефектном развитии плода и плаценты.
Пузырный занос[править | править код]
Редко встречающееся заболевание плодного яйца, осложняющее беременность. Представляет собой своеобразное изменение ворсинчатой оболочки, в основе которого лежит перерождение ворсин хориона. При пузырном заносе происходит резкий отёк ворсин, они разрастаются и, превращаются в пузырьки, наполненные светлой жидкостью. Осложнения, связанные с пузырным заносом, происходят на 3—4-м месяце беременности в виде кровянистых выделений и кровотечения из половых путей, произошедших в результате частичной отслойки пузырьков от стенок матки. Кровь жидкая, тёмного цвета, содержит отторгнувшиеся пузырьки заноса. Кровотечение приводит к значительной анемии, а при усилении может стать опасным для жизни женщины.
Шеечная беременность[править | править код]
Редкая форма эктопической беременности, при которой прикрепление и развитие плодного яйца происходят в канале шейки матки. Кровотечения при шеечной беременности всегда очень обильно, потому что нарушается структура сосудистых сплетений матки — сюда подходит нижняя ветвь маточной артерии, пудендальная артерия. Толщина шейки матки значительно меньше толщины матки в области тела, поэтому нарушаются сосуды и кровотечение не удается остановить без оперативного вмешательства.
Рак шейки матки[править | править код]
Рак шейки матки у беременной женщины встречается крайне редко, так как чаще всего эта патология развивается у женщин старше 40 лет, у женщин с большим количеством родов и абортов в анамнезе, у женщин, часто меняющих половых партнёров. При раке шейки матки в зависимости от срока беременности проводится оперативное родоразрешение с последующей экстирпацией матки — при больших сроках, удаление матки при небольших сроках беременности с согласия женщины. Никаких консервативных методов остановки кровотечения при раке шейки матки не используется.
Внематочная беременность[править | править код]
Постоянная и сильная боль в животе, которая сопровождается кровотечением, может быть симптомом внематочной беременности (когда эмбрион закрепился вне матки) — в этом случае необходима срочная госпитализация.
Хотя это и не является нормой, небольшие кровянистые выделения во время первых трёх месяцев беременности встречаются довольно часто. От 15 % до 25 % беременных отмечают нечто подобное в первом триместре. Такими ситуациями могут быть:
- Менструальное кровотечение
- Прикрепление к стенке матки
Менструальное кровотечение[править | править код]
Гормоны, которые контролируют менструальный цикл, могут вызвать небольшое кровотечение в положенное для него время. У некоторых женщин такие кровотечения случаются неоднократно в течение беременности, как правило, в соответствии с периодами менструального цикла.
Прикрепление к стенке матки[править | править код]
При прикреплении к стенке матки оплодотворенная яйцеклетка прикрепляется к стенке матки, что вызывает небольшое кровотечение, которое обычно продолжается день или два.
Лечение или соблюдение определённых мер предосторожности на протяжении всей беременности необходимо, если кровотечение вызвано следующими причинами:
- Раздражение шейки матки
- Инфекция влагалища или шейки матки
- Полип шейки матки
- Узлы миомы
- Наследственное заболевание
- «Исчезающий близнец»
- Травма
Раздражение шейки матки[править | править код]
Во время беременности гормоны воздействуют на шейку (нижняя часть матки, вход в неё) так, что она становится более ранимой. К примеру, половой акт или взятие мазка на анализ могут привести к кровянистым выделениям.
Инфекция влагалища или шейки матки[править | править код]
Полип шейки матки[править | править код]
Полип шейки матки — небольшой нарост на слизистой матки.
Узлы миомы[править | править код]
Узлы миомы — большие узлы миомы, которые находятся на той части слизистой матки, где имплантировался эмбрион и развивается плацента.
Наследственное заболевание[править | править код]
Например, болезнь Виллебранда.
«Исчезающий близнец»[править | править код]
«Исчезающий близнец» — когда один или несколько эмбрионов при многоплодной беременности отторгаются, оставляя в матке только один. Такое может произойти и при естественном зачатии, но чаще встречается при беременности, наступившей в результате искусственного оплодотворения и имплантации нескольких эмбрионов.
Травма[править | править код]
Кровотечение может быть вызвано травмой: падением, автокатастрофой или насилием.
Многие беременности продолжаются благополучно, несмотря на кровотечение. Согласно статистике[источник не указан 1779 дней], около половины женщин, обращавшихся к врачу по поводу кровотечения в начале беременности, благополучно донашивают ребёнка.
Кровотечения во второй половине беременности[править | править код]
Основными причинами кровотечений во второй половине беременности являются:
- Предлежание плаценты
- Преждевременная отслойка нормально расположенной плаценты
Предлежание плаценты[править | править код]
Неправильное прикрепление плаценты, при котором она располагается в области нижнего сегмента матки, частично или полностью ниже предлежащей части плода. При полном предлежании плаценты кровотечение часто появляется внезапно, без болевых ощущений, и может быть очень обильным. Кровотечение может прекратиться, но спустя некоторое время возникнуть вновь, или может продолжаться в виде скудных выделений. При неполном предлежании плаценты кровотечение может начаться в самом конце беременности. Однако чаще это происходит в начале родов. Сила кровотечения зависит от величины предлежащего участка плаценты.
Диагностика
Повторяющееся кровоотделение из половых путей от незначительного до сильного во второй половине беременности, прогрессирующая железодефицитная анемия. Обычно сочетается с поперечным или косым положением плода, высоким стоянием предлежащей части (головка, тазовый конец).
Неотложная помощь:
- госпитализация в акушерский стационар;
- при обильном кровоотделении госпитализацию сопровождают внутривенным введением плазмозамещающих растворов (желатиноль, лактасол и др.).
Преждевременная отслойка нормально расположенной плаценты[править | править код]
ПОНРП — это отслойка плаценты до рождения плода (во время беременности, в первом и во втором периодах родов). В зависимости от площади выделяют частичную и полную отслойку плаценты. При частичной отслойке плаценты от маточной стенки отслаивается часть её, при полной — вся плацента. Частичная ПОНРП может быть краевой, когда отслаивается край плаценты, или центральной — соответственно центральная часть. Отслоение плаценты может быть прогрессирующим и непрогрессирующим.
Диагностика
Диагностика основана на клинической картине заболевания, данных УЗИ, изменениях гемостаза. Тактика ведения беременности при ПОНРП зависит от следующих показателей: величина кровопотери, состояние беременной и плода, срок гестации, состояние гемостаза.
Кровотечения в родах[править | править код]
Первый период родов[править | править код]
Разрыв шейки матки[править | править код]
Второй период родов[править | править код]
Разрыв матки[править | править код]
Третий период родов[править | править код]
Кровотечения в третьем периоде связаны с нарушением отделения и выделения последа:
- Частичное плотное прикрепление
- Частичное или полное истинное приращение
- Ущемление отделившегося последа в области внутреннего зева
Кровотечения в раннем послеродовом периоде[править | править код]
Кровотечение из родовых путей в первые 2 часа после окончания родов связано с отделением плаценты от стенки матки. Является нормальным в послеродовом периоде, если не превышает 0,5 % от массы тела (300—400 мл). Кровотечение, превышающее 400 мл в объёме, считается опасным и происходит, как правило, в случае гипотонии или атонии матки. Частота кровотечения в раннем послеродовом периоде составляет 2,0-5,0 % от общего количества родов. По времени возникновения различают ранние и поздние послеродовые кровотечения.
Гипотонические и атонические кровотечения[править | править код]
Гипотонические (снижение тонуса миометрия) и атонические (полная потеря тонуса) кровотечения из матки в раннем послеродовом периоде возникают в результате нарушения механизма послеродового гемостаза. Снижение или потеря тонуса миометрия раньше завершения процесса тромбообразования сосудов приводят к вымыванию тромбов током крови и развитию кровотечения, вплоть до массивного, с быстрой кровопотерей до нескольких литров.
Литература[править | править код]
- Репина М. А. Кровотечение в акушерской практике. — М., 1986. — 78 с.
- Айламазян Э. К. Неотложная помощь при экстремальных состояниях в акушерской практике. — Н-Новгород, 1995. — 281 с.
- Акушерские кровотечения / Под общ. ред. В. И. Кулакова. — М.: Триада-Х, 1998. — 96 с.
- Акушерские кровотечения / В. И. Кулаков, В. Н. Серов, A. M. Абубакирова, И. И. Баранов. — М., 1997. — 96 с.
- Кулаков B. И. Акушерские кровотечения. — М.: Н-Л, 2009. — 60 с.
Источник
Медицинский эксперт статьи

х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Кровотечения во время беременности наблюдают у 2–3% женщин. Наиболее частые причины кровотечения — предлежание плаценты и преждевременная отслойка нормально расположенной плаценты.
Предлежание плаценты — неправильное прикрепление плаценты в матке, расположение ее в области нижнего маточного сегмента, над внутренним зевом, что приводит к частичному или полному его перекрыванию и нахождению плаценты ниже предлежащей части плода, т.е. на пути рождающегося плода.
МКБ-10:
- 046 Дородовое кровотечение, не классифицированное в других рубриках.
 [1], [2], [3], [4], [5], [6]
[1], [2], [3], [4], [5], [6]
Эпидемиология кровотечений во II и III триместрах беременности
Частота предлежания плаценты по отношению к общему количеству беременностей составляет 0,2–0,6%. Приблизительно в 80% случаев данную патологию наблюдают у многорожавших (более 2 родов в анамнезе). Материнская заболеваемость составляет 23%, преждевременные роды развиваются в 20% случаев. Материнская смертность при предлежании плаценты колеблется от 0 до 0,9%. Основные причины смерти — шок и кровотечение. Перинатальная смертность высока и варьирует от 17 до 26%.
Скрининг
Проведение УЗИ в 10–13, 16–24, 32–36 нед беременности. Локализацию плаценты определяют во время каждого исследования, начиная с 9 нед беременности.
 [7], [8], [9], [10], [11], [12], [13]
[7], [8], [9], [10], [11], [12], [13]
Классификация кровотечений во II и III триместрах беременности
По степени предлежания плаценты:
- полное — внутренний зев полностью перекрыт плацентой;
- частичное — внутренний зев частично перекрыт плацентой;
- краевое — край плаценты расположен у края внутреннего зева;
- низкое — плацента имплантирована в нижнем сегменте матки, но край ее не достигает внутреннего зева.
 [14], [15], [16], [17], [18]
[14], [15], [16], [17], [18]
Диагностика кровотечений во II и III триместрах беременности
Анамнез и физикальное обследование
В анамнезе — большое количество родов, перенесенные аборты, послеабортные и послеродовые септические заболевания, миома матки, деформация полости матки (рубцы после кесарева сечения и других операций, аномалии развития матки), пожилой возраст первородящих, беременность в результате стимуляции овуляции, экстракорпорального оплодотворения.
Симптомы предлежания плаценты до развития кровотечения крайне скудны. Отмечают высокое стояние предлежащей части плода, неустойчивое его положение, часто косое или поперечное положение, тазовое предлежание, нередко наличествуют симптомы угрозы прерывания беременности, гипотрофия плода.
Основной клинический симптом при предлежании плаценты — кровотечение, характеризующееся отсутствием болевого синдрома («безболезненное кровотечение»), частым повторным возникновением и прогрессирующей анемизацией беременной. Маточное кровотечение при предлежании плаценты наиболее часто развивается при сроке беременности 28–30 нед, когда наиболее выражена подготовительная активность нижнего сегмента матки. Диагностика пред-лежания плаценты основана на клинических данных, в основном — на кровотечении алой кровью.
Следует произвести осмотр шейки матки при помощи влагалищных зеркал и влагалищное исследование. При осмотре в зеркалах обнаруживают кровотечение алой кровью из цервикального канала. При влагалищном исследовании за внутренним зевом определяют ткань плаценты, шероховатые оболочки. При наличии данных УЗИ влагалищное исследование производить не следует.
 [19], [20], [21], [22], [23], [24]
[19], [20], [21], [22], [23], [24]
Дифференциальная диагностика кровотечений во II и III триместрах беременности
Дифференциальную диагностику следует проводить со следующими состояниями:
- преждевременной отслойкой нормально расположенной плаценты;
- разрывом краевого синуса плаценты;
- разрывом сосудов пуповины при их оболочечном прикреплении;
- разрывом матки;
- эктопией шейки матки;
- разрывом варикозно-расширенных вен влагалища;
- кровоточащей эктопией;
- полипами;
- карциномой шейки матки.
 [25], [26]
[25], [26]
Лечение кровотечений во II и III триместрах беременности
Цель лечения
Остановка кровотечения.
Показания к госпитализации
Полное предлежание плаценты даже при отсутствии клинических симптомов; возникновение кровяных выделений из половых путей.
Немедикаментозное лечение кровотечений во II и III триместрах беременности
Исключение физических нагрузок, постельный режим, половой покой.
Лекарственная терапия кровотечений во II и III триместрах беременности
Терапия направлена на снятие возбудимости матки, укрепление сосудистой стенки:
- дротаверина 2% раствор (2 мл в/м);
- гексопреналина сульфат (500 мкг — 1 таблетка каждые 3 ч, затем каждые 4–6 ч);
- фенотерол по 10 мл в/в капельно в 400 мл 5% раствора глюкозы;
- менадиона натрия бисульфит 1% раствор (1,0 в/м);
- этамзилат 12,5% раствор (2,0 в/в, в/м)в [5, 9].
При недоношенной беременности (до 34 нед) с целью профилактики респираторного дистресс-синдрома плода показано введение больших доз глюкокортикоидов — дексаметазона 8–12 мг (по 4 мг 2 раза в сутки в/м в течение 2–3 дней или per os по 2 мг 4 раза в 1-й день, по 2 мг 3 раза во 2-й день, по 2 мг 2 раза в 3-й день) (см. статью «Лечение угрожающих преждевременных родов»).
 [27], [28], [29], [30], [31]
[27], [28], [29], [30], [31]
Хирургическое лечение кровотечений во II и III триместрах беременности
Выбор метода терапии зависит от величины кровопотери, общего состояния беременной, вида предлежания плаценты, срока беременности, положения плода.
При центральном предлежании плаценты без кровотечения показано родоразрешение путем операции кесарева сечения в срок 37 нед в плановом порядке.
При кровотечении в объеме 250 мл и более независимо от степени предлежания плаценты показано экстренное родоразрешение путем операции кесарева сечения в любой срок беременности.
Вследствие недостаточного развития децидуальной оболочки в области нижнего сегмента матки часто возникает плотное прикрепление плаценты, иногда истинное ее приращение. В таких случаях показано удаление матки.
При краевом предлежании плаценты можно использовать выжидательную тактику до спонтанного начала родовой деятельности, а в родах показана ранняя амниотомия.
Обучение пациента
Беременную нужно информировать о наличии у нее предлежания плаценты, необходимости соблюдения полового покоя, постельного режима и немедленной госпитализации в стационар при возникновении даже незначительных кровяных выделений из половых путей.
Прогноз
Прогноз в отношении жизни матери и плода неоднозначен. Исход заболевания зависит от этиологического фактора, характера и тяжести кровотечения, своевременности установления диагноза, выбора адекватного метода лечения, состояния организма беременной, степени зрелости плода.
Профилактика кровотечений во II и III триместрах беременности
Сокращение количества состояний, вызывающих неправильную имплантацию плодного яйца, — абортов, внутриматочных вмешательств, воспалительных заболеваний внутренних половых органов.
Источник