Кровотечение сгустками при климаксе
Наступление климакса является естественным процессом, связанным с угасанием репродуктивной функциональности женского организма. Зная это, не все представительницы прекрасной половины человечества, вступая на порог климактерических изменений, принимают в серьезное внимание появляющиеся порой выделения кровянистой этиологии. И это является ошибочным отношением к своему здоровью. Особенно важные проявления кровянистого характера должны вызывать осторожность такие ситуации, когда проявляются при климаксе сгустки крови неинтенсивного характера, несущие патологически острую опасность для женского здоровья.
Причины аномальных выделений при климаксе
Появление кровотечений при климаксе различной этиологии может иметь разнообразные причины, способствующие появлению данной патологии. Для того чтобы избавиться от возникшей проблемы, необходимо выяснить истинные истоки ее возникновения, факторы, способствующие этому, и начать своевременное лечение.
- Кровянистые выделения при климаксе, причины которых являются ходом гормональной перестройки женского организма, связанной с его переходом в старческий период жизнедеятельности. Также среди причин, провоцирующих отхождение кровянистых выделений, выделяются также патологические изменения гормонального фона, возникающие наряду с развитием различной патологии: применении гормоносодержащих препаратов отдельных лекарственных групп, а также с использованием контрацептивных средств.
- Изменения организма, свойственные климактерическому периоду, возникающие наряду с нарушением менструальных выделений, и возникновение дисфункциональных маточных кровотечений, могут возникать в возрасте 33—34 лет. Причинами такой симптоматики может послужить ранний возрастной период наступления первой менструации, внушительный временной промежуток между беременностями, применение методов по искусственному прекращению процессов лактации, а также ранний отказ от грудного вскармливания.
- Также огромную роль играет и генетика женского организма, связанная с наследственными факторами. Кроме всего прочего, появление маточных кровоизлияний может наступить и вследствие развития патологических процессов инфекционной природы, возникновения воспалительных и опухолевидных патологий, локализованных в области половой системы органов.
Рассмотрим наиболее частые патологические изменения органов интимной зоны, способствующие появлению сгустков крови и аномальных месячных.
Развитие миомы матки
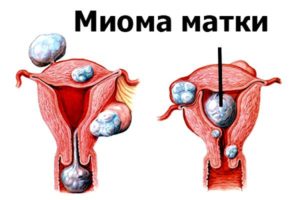
Миома матки представляет собой опухолевидную патологию доброкачественного характера, локализованного преимущественно в мышечных слоях маточного органа. В ходе развития патологии наблюдается нарушение структуры мышечных слоев матки, что ведет к нарушению процессов ее сокращения.
В пременопаузальном периоде появление данной патологии является довольно частым явлением.
- Образование миомы способствует нарушению менструального цикла и изменению характера проявления менструальноподобных выделений.
- Месячные принимают более длительный характер течения с повышением уровня обильности и регулярным возникновением.
- Такие менструации могут продлиться до 10—11 дней.
- Может образоваться меноррагия.
Рост миомы продолжается до конца менопаузального периода. И если данная опухоль не переходит в онкологию, то с окончанием менопаузы ее рост останавливается.
Образование полипов в эндометрии
При патологическом разрастании функционального слоя слизистой поверхности маточной полости могут образоваться полипы. Полипами называются новообразования, имеющие доброкачественный характер развития, представляющие собой овальные либо округлые тельца, соединенные с маточной стенкой посредством тоненькой ножки. Ножка полипов является легко травмируемой областью полипов, которая полностью пронизана кровяными сосудами.
- При травматизации ножки полипа проявляются кровянистые выделения мажущего характера.
Полипы могут быть как единичными, так и множественными. Клеточная структура полипов имеет предрасположенность к озлокачествлению и перерождению в раковую стадию развития, поэтому возникновение данной патологии нельзя оставлять без своевременного лечения и профессиональной медицинской помощи.
Развитие гиперпластических процессов в эндометрии
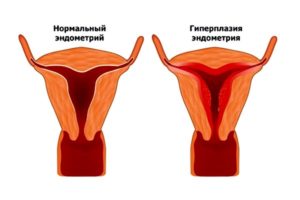
При чрезмерном повышении выработки эстрогенов в женском организме могут наблюдаться патологические процессы разрастания эндометриального слоя в маточной полости. При нормальном функционировании половой системы органов, уровень содержания эстрогенов должен уменьшаться после созревания яйцеклетки и ее выхода из фолликула.
А уровень прогестеронов, способствующих остановке роста эндометриального слоя должен увеличиваться. После чего идет либо оплодотворение высвобожденной яйцеклетки и наступление последующей беременности, либо начало менструальных выделений, при которых отторгается выросший функциональный слой эндометриальной поверхности маточной полости.
- В климактерическом периоде часто возникают гормональные сбои. Это ведет к тому, что месячные при климаксе становятся обильными и продолжительными.
- В менопаузальном периоде при задержке менструальных выделений на протяжении полугода, могут вновь появиться выделения из влагалища кровянистой этиологии различного характера проявления.
- А также при развитии гиперпластических процессов в эндометриальном слое в период наступления постменопаузы, когда месячных не должно быть вообще, может появиться нехарактерные месячные с обильным и продолжительным характером течения.
Развитие эндометриоза
Эндометриозом называется патологическое разрастание эндометриальных слоев в глубокие слои маточных стенок и поражение близлежащих органов и тканей. Течение данного заболевания является одним из наиболее опаснейших патологий, так как имеет высокую степень предрасположенности к озлокачествлению и перерождению в раковую опухоль.
- Течение данного патологического процесса характеризуется проявлением между менструальными кровотечениями с характерной болевой симптоматикой в нижней области живота.
Нарушение функциональности яичников
Дисфункциональность яичников возникает на фоне сбоев процессов по секреции гормональных веществ, происходящих в яичниках, возникающих по причине возникновения воспалительных патологий либо нарушений функциональности эндокринной системы органов.
- В пременопаузальном периоде дисфункциональное состояние яичников может сопровождаться хаотичным возникновением месячных с различной степенью интенсивности.
Раковая опухоль матки
Злокачественное поражение маточного органа раковой природы в большинстве случаев развивается без проявления характерной симптоматики. Поэтому любое нехарактерное кровянистое выделение из области влагалища в климактерическом периоде должно вызывать у женщин определенный уровень опасения.
- При развитии раковой опухоли выделения кровянистого характера могут быть как мажущие, так и обильные.
- Особенно высокая вероятность развития раковой опухоли в маточной полости диагностируется при проявлении менструальноподобных выделений в постменопаузальный период.
Симптоматика опасных кровотечений, требующих медицинского вмешательства
Неотложного обращения к помощи квалифицированного медицинского работника требует наличие следующей симптоматики кровотечений:
- Высокая продолжительность кровоизлияния (более 10 дней).
- Нехарактерная обильность выделений крови.
- Наличие комочков и кровяных сгустков в выделениях.
- Болезненные ощущения, локализованные в области поясницы и нижней части живота.
Особенную опасность вызывает наличие таких симптомов, как:
- Наличие бледности кожных покровов на момент менструальных выделений.
- Присутствие головокружения.
- Высокая утомляемость и чувство слабости.
- Проявление тошноты.
- Головные боли.
Методы диагностики

Наличие кровотечений из области интимной зоны женского организма может являться свидетельством развития множества патологических процессов, определить которые в домашних условиях не получится.
Для того чтобы обнаружить патологии в полости матки, нужно пройти ультразвуковую диагностику, сдать анализы крови на биохимическое исследование функционирование печени и поджелудочной железы, а также анализы на установку уровня гормонов в организме и оценку функционирования щитовидки.
Кроме всего прочего проводятся необходимые исследования на определение гормонального фона в организме, а также гистероскопия, позволяющая изучить состояние полости матки и магнитно-резонансная томография.
Для проведения диагностического обследования могут послужить также межменструальные выделения кровянистого характера, а также выделяемое содержимое из влагалища кровяной этиологии, проявляющееся после совершения полового акта.
Методы лечения

С момента установки истинной причины, способствующей возникновению кровянистых выделений из области влагалища непонятной этиологии, назначается специальная схема лечения данной патологии, путем применения медикаментозных препаратов, либо операционным методом.
В тех случаях, когда источников возникновения кровотечений является нарушение гормонального фона, применяются методы гормонозаместительной терапии, включающие применение гормоносодержащих препаратов либо медикаментов, основное действие которых направлено на подавление интенсивной выработки организмом эстрогенов. Также назначаются лекарственные средства, направленные на повышение уровня свертываемости крови.
Для того чтобы устранить кровянистые выделения из влагалища при развитии миомы, проводят следующие методы лечения:
- резекцию миомы, то есть операционным путем вырезают ее из маточной полости;
- ультразвуковую абляцию, то есть проводят выжигание миомы с использование высокочастотных ультразвуковых волн;
- эмболизация артериальных сосудов, заключающаяся во введении специального вещества, способствующего блокировка процесса кровообращения, при котором кровотечение сразу прекращается, и доброкачественное новообразование без питания просто начинает исчезать самостоятельно.
Гиперплазия лечится разнообразными методами, заключающимися в выжигания посредством азота либо высокочастотного электрического тока.
Аденомиоз в большинстве случаев ликвидируется посредством резекции либо абляции. Если патологический процесс занимает довольно большую площадь пораженных участков, то в таком случае проводится гистерэктомия, то есть полноценное удаление маточного органа. В качестве профилактического мероприятия может назначаться гормонозаместительная терапия.
Познавательное видео по данной теме:
Источник
Менопауза — это самая последняя менструация в жизни женщины. Эту точку на длинной дороге жизни врачи обычно определяют ретроспективно — 12 месяцев не было кровянистых выделений, значит, та самая менструация и была точкой менопаузы. Средний возраст достижения менопаузы в нашей стране — 52 года. У кого-то это происходит раньше, у кого-то позже.
Иногда вступление в этот сложный период сопровождается неприятными изменениями характера кровотечений. То скудно, то обильно; то часто, то редко. Не всегда легко понять, нормальны ли эти изменения. О том, как и почему это происходит, мы подробно рассказывали в статье «Нарушения цикла после 40 лет».
На пороге менопаузы стоит бить тревогу и обращаться к врачу за помощью, если:
- менструация превратилась в обильное кровотечение с крупными сгустками;
- менструация длится более 7–10 дней;
- менструации приходят с очень коротким интервалом — менее 21 дня;
- появились межменструальные кровянистые выделения.
Однако в постменопаузе любые кровянистые выделение — повод для срочного визита к специалисту. Даже незначительные кровомазания через год и более после последней менструации могут робко свидетельствовать о существующем неблагополучии.
Почему это происходит?
Вот список самых распространенных причин:
Полипы. Как правило, это доброкачественные образования, вырастающие в полости матки. Полип может довольно плотно прикрепляться к стенке матки или расти на самой поверхности эндометрия, держась буквально «на соплях». Иногда у полипа настолько длинная ножка, что позволяет ему «выглядывать» из шейки матки. В таких случаях гинеколог видит полип при обычном осмотре на кресле. Хотя, справедливости ради, гораздо чаще мы видим невооруженным глазом полипы, которые растут из шейки, а не из полости матки.
Атрофия эндометрия. В глубокой постменопаузе из-за крайне низкого уровня женских половых гормонов эндометрий может стать совсем тонким и хрупким. Это совсем не опасно, кровянистые выделения обычно скудные и не представляют угрозы.
Гиперплазия эндометрия. Эндометрий стал слишком толстым. Мы подробно рассказывали об этом заболевании, но в постменопаузе это всегда особенно тревожная история. Особенно если сначала началось кровотечение, а потом мы увидели при проведении УЗИ гиперплазию.
Синехии полости матки. Синехии — это сращения. Из-за выраженной атрофии эндометрия матка «слиплась». В постменопаузе — вариант нормы, но врачи часто очень беспокоятся и суетятся, опасаясь пропустить серьезную проблему. В случае синехий кровянистые выделения обычно невелики, а УЗ-картина может выглядеть страшно и напоминать сильнейшую гиперплазию.
Рак эндометрия. К сожалению, это самая частая причина кровотечений в постменопаузе. Хорошая новость в том, что рак эндометрия сообщает о себе очень рано, когда есть прекрасные возможности для радикального лечения. Если не сидеть в обнимку с боровой маткой и красной щеткой пару лет, прогноз вполне позитивный.
Рак шейки матки. Если мы поставили диагноз «рак шейки матки» только тогда, когда женщина обратилась с кровотечениями в постменопаузе, это очень-очень поздно. Зато если сдавать цитологические мазки с шейки матки (с 21 года) и делать тест на ВПЧ (с 25–30 лет) хотя бы каждые 3–5 лет, мы никогда не пропустим это заболевание. Рак шейки матки около 10 лет «сидит» на предстадиях, когда помочь очень легко. Запущенный рак, который уже проявляет себя кровотечениями из распадающейся шейки, практически неизлечим.
Ставим диагноз правильно

Каждая пациентка с кровотечением в постменопаузе прямым ходом отправляется к гинекологу. После беседы с уточнением деталей, изучением лекарственного анамнеза (привет самолечению БАДами и фитоэстрогенами) доктор проводит осмотр на кресле. Обычно это позволяет понять, откуда течет кровь: травма во влагалище, проблема с шейкой или все-таки кровь вытекает через шейку из полости матки.
Биопсия эндометрия — специальный инструмент, толщиной со стержень для шариковой ручки, вводится в полость матки для получения кусочков эндометрия. Простая и практически безболезненная процедура, не требующая ни госпитализации, ни обезболивания, ни серьезной подготовки.
Трансвагинальное УЗИ — самый простой и быстрый способ сориентироваться в ситуации.
Жидкостная соногистерография — введение небольшого количества жидкости в полость матки с последующим проведением УЗИ помогает разобраться в сомнительных ситуациях «полип или не полип?».
Гистероскопия — метод, позволяющий заглянуть в полость матки. Офисные гистероскопы — тонкие и гибкие — позволяют уточнить ситуацию амбулаторно и даже взять небольшие фрагменты тканей для биопсии под контролем зрения. Это высокоинформативный способ диагностики, особенно при сомнительных результатах ультразвукового исследования. Для удаления полипов или других, более серьезных лечебных вмешательств понадобится гистерорезектоскоп — аппарат покрупнее, который вводят в полость матки после расширения шейки под наркозом.
Выскабливание полости матки — способ остановить кровотечение и получить материал для гистологического исследования. Проводится в гинекологическом стационаре под наркозом. Альтернативой может служить мануальная вакуум-аспирация содержимого полости матки, которую выполняют амбулаторно. Выбор метода зависит от оснащенности клиники, тяжести состояния пациентки, сопутствующей патологии.
Как лечиться будем?

Выбор метода лечения зависит от того, какой поставлен диагноз. Полипы в постменопаузе удаляются с обязательным гистологическим исследованием. Атрофические процессы в эндометрии можно лечить лекарственными препаратами. Простая гиперплазия тоже требует медикаментозного лечения, но с учетом высоких рисков у постменопаузальных женщин — под контролем регулярных биопсий эндометрия.
Рак эндометрия обычно лечат хирургически — полностью удаляют матку (вместе с шейкой!), маточные трубы, яичники и близлежащие лимфатические узлы. Дальнейшая тактика зависит от того, насколько все запущено. Если заболевание распознали на ранней стадии, никакое лечение больше не требуется. В других случаях проводят лучевую терапию, гормонотерапию или химиотерапию.
Любые кровянистые выделения в постменопаузе — повод для обращения к врачу и проведения лечебно-диагностических процедур. Не надо ждать, что «само пройдет». Даже если кровотечение рано или поздно пройдет, нераспознанное заболевание за это время может зайти слишком далеко.
Оксана Богдашевская
Фото depositphotos.com
Источник
