Кровотечение при травматической ампутации
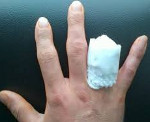
Травматическая ампутация – это отрыв конечности в результате травматического воздействия. Бывает полной или неполной. Может возникать на любом уровне, однако чаще страдают дистальные отделы верхней конечности (пальцы и кисть). Причиной является механический отрыв, раздавливание или гильотинирование. Обычно сопровождается обильным кровотечением, может осложняться травматическим шоком. Для оценки состояния пострадавшей конечности используют рентгенографию. Лечение хирургическое – формирование культи или реплантация оторванной части конечности.
Общие сведения
Травматическая ампутация – частичный или полный отрыв конечности в результате травматического воздействия. При полном отрыве дистальный сегмент полностью отделяется от тела, при частичной ампутации происходит повреждение костей, сухожилий, нервных стволов, артерий и вен с частичным сохранением кожи и мягких тканей. Лечение травматических ампутаций осуществляют травматологи-ортопеды и специалисты в области микрохирургии кисти. Тактика лечения определяется в зависимости от состояния тканей и сохранности дистального фрагмента.
Травматическая ампутация
Причины
Чаще всего травматические ампутации случаются на производстве. Вместе с тем, в последние десятилетия в связи с широким распространением бытовых электроинструментов возросло количество травматических отрывов конечностей в быту (обычно – при работе на даче), при этом, как правило, повреждаются один или несколько пальцев, реже выявляется повреждение на уровне кисти. Отрывы конечностей могут возникать при рельсовой травме (переезде конечности колесом трамвая или поезда), а также при падении больших грузов и затягивании конечности в движущие механизмы.
Симптомы травматической ампутации
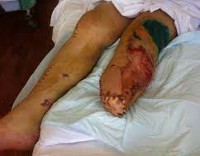
Конечность полностью или частично отделена от тела. При падении тяжелых грузов и рельсовой травме могут выявляться скальпированные или рваные раны проксимальных отделов конечности. Иногда при частичных отрывах конечность в области повреждения и ниже напоминает бесформенный мешок с раздавленным содержимым. Обычно рана обильно загрязнена. Для отрывов движущимися механизмами также характерны обширные рваные и скальпированные раны, в ряде случаев ампутированный отдел конечности разделяется на несколько фрагментов.
При гильотинных ампутациях культя ровная. Как правило, травматические ампутации сопровождаются обильным кровотечением, исключения иногда встречаются при рельсовой травме и раздавливании конечности тяжелым предметом (в этих случаях кровотечение отсутствует или минимально из-за сдавления поврежденных сосудов). Общее состояние больного средней тяжести или тяжелое. Наблюдается нарастающее беспокойство, бледность кожных покровов, падение АД, учащение дыхания и пульса. Возможна потеря сознания.
Диагностика
Постановка предварительного диагноза не вызывает затруднений. Для оценки состояния проксимального отдела конечности и исключения переломов выше уровня травматической ампутации проводят рентгенографию культи. При наличии других повреждений назначают различные исследования: рентгенографию соответствующих сегментов туловища и конечностей, лапароскопию, эхоэнцефалографию и т. д. Для определения степени кровопотери и общего состояния организма выполняют комплекс лабораторных анализов. В ходе предоперационной подготовки производят ЭКГ, рентгенографию ОГК и другие исследования.
Лечение травматической ампутации
На этапе первой помощи можно быстрее прекращают действие травмирующего агента (убирают груз с конечности, выключают вращающийся механизм и т. д.). При необходимости проводят реанимационные мероприятия: непрямой массаж сердца и дыхание рот в рот. При наличии кровотечения принимают немедленные меры для его остановки. На культю накладывают давящую повязку. Если повязка быстро пропитывается кровью, ее не снимают, а сверху накладывают еще одну. Конечность поднимают выше уровня сердца, проводят иммобилизацию с использованием специальной шины или подручных материалов (досок, картона, свернутых журналов и т. д.).
Если кровотечение не удается остановить при помощи тугой повязки, накладывают жгут на среднюю треть бедра или плеча. При высоких травматических ампутациях бедра и плеча наложение жгута невозможно, в таких случаях кровотечение останавливают, прижимая артерию в паховой или подмышечной области. Ампутированную часть конечности сохраняют вне зависимости от ее состояния – решение о возможности или невозможности реплантации может принять только врач. Если конечность оторвана частично, дистальную часть аккуратно укладывают на шину и прибинтовывают вместе с проксимальным отделом, стараясь не повредить сохранившиеся участки и не нарушить контакт между проксимальной и дистальной частью.
Если травматическая ампутация полная, оторванную часть заворачивают в сухую стерильную марлю или чистую ткань и укладывают в два полиэтиленовых пакета (один в другом). Пакеты завязывают, помещают в пластиковую посуду, посуду обкладывают пакетами с холодной водой или льдом. К узлу пакета привязывают записку с указанием даты и времени травмы. Ни в коем случае не следует обрабатывать ампутированный фрагмент спиртом или другими дезинфицирующими жидкостями, мочить, укладывать в воду или на лед – это может привести к повреждению, размоканию или холодовому поражению тканей.
При поступлении в отделение травматологии и ортопедии оценивают тяжесть состояния пострадавшего и примерный объем кровопотери, при необходимости проводят реанимационные мероприятия, переливают кровь и кровезаменители. Операцию осуществляют после выведения пациента из состояния шока, стабилизации дыхания и гемодинамических показателей. Тактику хирургического вмешательства выбирают с учетом состояния тканей культи и ампутированного отдела. Если реплантация невозможна, выполняют типичную ампутацию, стараясь сохранить максимально возможную длину культи. При размозжении тканей проводят ПХО: удаляют нежизнеспособные ткани, перевязывают сосуды и т. д. Швы при поступлении не накладывают, рану оставляют открытой. В последующем делают перевязки, а затем накладывают отсроченные швы или осуществляют реампутацию.
При выборе уровня ампутации у детей учитывают расположение зон роста и создают запас мягких тканей, чтобы избежать формирования конусовидной культи, в некоторых случаях вместо ампутации выполняют экзартикуляцию. Протезирование у детей и взрослых осуществляют через 2-3 и более месяцев после полного заживления раны.
При отсутствии выраженного размозжения и сохранности ампутированного отдела конечности возможна реплантация. Реплантации не подлежат пальцы и фаланги пальцев с размозжениями и множественными переломами, а также оторванные ногтевые фаланги V и IV пальцев. Противопоказаниями к реплантации являются старческий возраст, тяжелое состояние больного, наличие других повреждений, требующих срочного оперативного вмешательства, а также превышение критического срока с момента травматической ампутации.
Если ампутированная часть хранится при температуре +4 градуса, критический срок для пальцев составляет 16 часов, для кисти – 12 часов, для плеча, предплечья, бедра, голени и стопы – 6 часов. В случае хранения при температуре более +4 градусов критический срок сокращается для пальцев до 8 часов, для кисти – до 6 часов, для плеча, предплечья, бедра, голени и стопы – до 4 часов. Хранение при температуре ниже +4 градусов может привести к отморожению тканей, после чего приживление станет невозможным.
Источник
25 января 2018523,5 тыс.
Думается, если задать главный тематический вопрос из данной статьи, – «Что делать, если?…» – абсолютное большинство наших взрослых сограждан навскидку ответит верно. По большому счету, ничего сверхсложного здесь и впрямь нет: останавливаем кровь, хватаем утраченную часть тела, помещаем ее в холод – и пулей доставляем пострадавшего в больницу. Или несемся сами, если травма собственная и рядом никого. Или, в зависимости от места действия, немедленно звоним в Скорую. Или…
Дьявол, как известно, кроется в подробностях.
В наше перенасыщенное механизмами время никто от травмы не застрахован, беда может случиться даже на кухне. Тем не менее, травматические ампутации пальцев, кистей, предплечий, ступней, бедер – случаются не так часто, как можно было бы ожидать: их доля составляет около одного процента в потоке всех учитываемых травм конечностей (ампутации скальпов, гениталий, носов и ушей тоже встречаются, но реже).
Один процент – много это или мало? Да и вообще, чем поможет статистика в подобной, не приведи господи, ситуации?!
Хотя бы тем, что предупредит о главных опасностях. В сотый, в тысячный, в миллионный раз (который все равно не будет лишним!) напомнит о том, чего надо остерегаться, чем люди наносят себе увечья, что делают правильно, а что – наоборот. Сегодня много говорят о чудесах микрохирургии, и это действительно чудеса, которые были совершенно невозможны еще лет пятьдесят назад. Однако впадать в благодушно-защищенное настроение, – в наше-то время, дескать, что ни оторви, всё тут же пришьют обратно, – поверьте, еще очень и очень рано. Да, современные микрохирурги умеют и могут многое, но мы как-то не обращаем внимания на то, что самые сенсационные, уникальные, получающие всемирную известность примеры трансплантации и реплантации (т.е. пересадки донорских органов и «пришивания обратно» органов утраченных) производятся хирургическими бригадами высочайшей квалификации, в крупных элитных медцентрах с сильным научно-исследовательским сектором; производятся на такой аппаратуре и с такой оснасткой, которую врачи из средней районной больницы могут увидеть разве что на разноцветной картинке в интернете… И если разобраться поглубже, настоящее чудо – это те не столь уж редкие случаи, когда реплантация производится в обычных наших условиях, «обычными» хирургами, наследниками полумифических уже земских врачей. То, что зависит от нас, – если беда все-таки случилась, – дать этим немногословным ребятам как можно больше шансов на успешную реплантацию. От нас зависит реагировать быстро, вспоминать и соображать четко, действовать грамотно. В реальной ситуации это далеко не так просто, как выглядит на экране компьютера; в реальной ситуации пострадавшему очень больно, плохо и страшно, а для того, кто может и должен помочь, всё случается слишком внезапно, не там и не вовремя. Подключаться к интернету и «гуглить» будет некогда. Скорее всего, надеяться придется лишь на то, что было прочитано когда-то раньше.
Причины
Разнообразных и вполне достоверных статистических материалов в отношении травматической ампутации накоплено предостаточно. В разных источниках они несколько отличаются, поскольку результаты таких исследований зависят от «ракурса» (математической постановки задачи), однако судить о том, где и в каких ситуациях мы подвергаемся наибольшей опасности, позволяют уверенно.
Печальное лидерство сохраняется за колесным и рельсовым транспортом. ДТП – главный поставщик высокоэнергетической травмы; под «высокой энергией» здесь подразумевается кинетический импульс, в момент ударного, очень быстрого изменения скорости превышающий действие силы тяжести в десять и более раз (другим вариантом является падение с большой высоты). Политравма означает одновременное тяжелое поражение нескольких органов и/или систем, причем в этом случае травматические эффекты взаимно утяжеляются. Если же в число полученных политравматических повреждений входит отрыв конечностей, состояние пострадавшего зачастую оказывается несовместимым с жизнью.
Несмотря на то, что все всё знают, понимают и вроде бы не забывают смотреть по сторонам, люди продолжают погибать и получать тяжелейшие травмы под колесами трамваев и поездов. При затягивании движущимся транспортом на рельсы, как правило, ампутируются ноги, и в случае двусторонней ампутации на уровне бедер из-за травматического шока (см. ниже) шансов на спасение пострадавшего остается, увы, немного.
Кисть как универсальный манипулятор человеческого организма травмируется чаще всего (до 70% всех открытых травм опорно-двигательного аппарата, до 60% всех производственных травм); здесь наиболее распространенной причиной является работа с инструментами, механизмами, сельскохозяйственными машинами и т.п. Среди пострадавших преобладают мужчины 40-60 лет, и на этот факт следует обратить внимание: подобно тому, как тонут опытные пловцы или разбиваются водители с большим стажем, отнюдь не новички лишаются пальцев, кистей или более крупных сегментов. К тяжелой травматизации приводит несколько факторов: снижение концентрации внимания в ходе долгой монотонной работы с потенциально опасным механизмом, электро- или бензоинструментом; переоценка собственного опыта и скорости реакции; прямые нарушения техники безопасности (в первую очередь, работа с заведомо неисправными механизмами, под действием алкоголя или в отсутствие защитных приспособлений); попытки внесения модификаций, не предусмотренных конструкцией инструмента (вспоминается, к примеру, случай, когда сильный здоровый мужчина лишился обеих ступней из-за того, что установил на кусторезную электрокосу диск от циркулярной пилы, причем большего диаметра, чем допускалось техническим паспортом). Но главная причина видится в нелепой надежде на то, что «уж со мной-то точно ничего не случится», «один раз можно, если осторожно», «раньше и не такое делал»…
Далее список продолжается взрывной травмой с ампутацией (что случается не только в зонах боевых действий, но и при небрежном обращении с фейерверками, взрывчатыми и горючими веществами, газовыми баллонами и т.п.), несчастными случаями на стройках (которые всегда являются зоной повышенной опасности), высоковольтной электротравмой, укусами животных и, как ни странно, различными инцидентами с дверями (напр, блокирование руки при закрытии или резкий удар по пальцам).
Именно пальцы при травмах ампутируются чаще всего, затем следует кисть, предплечья, ступни и более крупные сегменты рук или ног. В отношении всего перечисленного, повторим, можно найти самые подробные статистические выкладки, однако гораздо важнее помнить другое: в развитых странах эта статистика не просто устойчива (т.е. не обнаруживает тенденции к снижению), но по ряду пунктов возрастает. Наша техника становится все более разнообразной, умной (в том числе и в плане всевозможных встроенных «защит»), мощной и эффективной, но по-прежнему она не прощает никакой небрежности.
Симптоматика
Характер ампутации имеет куда большее значение для врача, чем для пострадавшего или оказывающего доврачебную помощь, однако все же отметим ключевые моменты.
Различают полную и неполную ампутации; во втором случае отторгнутый сегмент сохраняет ту или иную анатомическую связь с конечностью (кожа, сухожилия и т.п.). Как показано ниже, логика оказания помощи от этого практически не меняется. Очевидно, что резаная рана, нанесенная тонким вращающимся диском, отличается от размозжения при падении груза или при затягивании в движущиеся части механизмов, а отрыв растяжением – от рельсовой раны.
В большинстве случаев из-за быстрого тромбирования не наблюдается такого стойкого и обильного кровотечения, как, например, при локальной резаной ране артерии, однако кровопотеря может быть достаточно большой, чтобы развился жизнеугрожающий травматический шок. Под этим понятием подразумевается резкое глубокое угнетение сердечной и высшей нервной деятельности под действием трех шоковых факторов: очень интенсивная боль, психическое потрясение и, – наиболее опасный фактор, – утрата больших объемов крови в течение короткого времени, что приводит к «провалу» артериального давления и гиповолемическому шоку (критический дефицит циркулирующей крови, к которому сердечнососудистая система не успевает адаптироваться).
На разных фазах и при разной выраженности травматического шока может наблюдаться существенная дезорганизация психики. Так, при самых тяжелых ампутациях (напр., оба бедра) пострадавший обычно сразу же впадает в бессознательное или ступорозное состояние, за которым развивается кома, агония и смерть. При менее тяжелом шоке возможно неконтролируемое психомоторное возбуждение, паника, агрессия и другие варианты дезориентации в происходящем с утратой волевого контроля. В этом случае, если объем и скорость кровопотери недостаточны для развития гиповолемии, АД может быть повышенным в силу рефлекторного гормонального выброса и попытки организма компенсировать ситуацию; как правило, пострадавший быстро бледнеет, покрывается холодным потом, нередко испытывает панический страх смерти.
Все последующие риски и опасности (а они ничуть не менее серьезны, чем непосредственные) связаны с вероятным инфицированием раны, некротическими процессами и развитием посттравматических вариантов шока, куда могут вовлекаться почки, легкие, печень; однако к этому моменту обычно проходит от шести часов до суток после получения травмы, т.е. в подавляющем большинстве случаев больного успевают госпитализировать и, таким образом, посттравматическими состояниями занимаются уже врачи в стационарных условиях.
Диагностика
Следует запомнить элементарные критерии, позволяющие оценить тяжесть ситуации в первые же секунды: чем проксимальней место ампутации (т.е. чем ближе к сердцу и внутренним органам), тем ситуация опасней. Двусторонняя ампутация, естественно, опасней односторонней. Политравма значительно опасней изолированной ампутации. Сильно загрязненная, обожженная и/или размозженная на большом участке культя опасней и значительно хуже в прогностическом (реплантационном) плане, чем «аккуратное», как бритвой, отсечение пальцев или кисти болгаркой; однако во втором случае может наблюдаться более сильное кровотечение.
Прекоматозное состояние (сопор, ступор) – опаснее, чем паника с истошными криками, попытками куда-то бежать и т.п.
Доврачебная помощь
И в заключение самое главное – правила оказания доврачебной помощи (а в некоторых случаях и самопомощи) при травматической ампутации.
Общая последовательность действий: оценка происходящего – остановка кровотечения – иммобилизация – вызов «Скорой» – сохранение ампутата (отторгнутого сегмента).
Прежде всего, необходима адекватная оценка ситуации. Независимо от наличия признаков начальной или глубокой фазы травматического шока, первоочередной задачей является обеспечение неподвижности больного и остановка кровотечения из культи. Культя должна находиться в возвышенной позиции относительно сердца. Если травма произошла в холодное время года вдали от помещений – крайне важно избежать переохлаждения. При тяжелой политравме придать пострадавшему т.н. противошоковую позу: уложить на спину и поднять ноги на 20-30 см выше головы (если ампутированы именно нижние конечности, особенно обе, сделать это будет необходимо в любом случае, приподняв культи).
Место отрыва НЕ обрабатывать!
Нужна давящая повязка. Перевязочный материал, который непосредственно контактирует с раной, должен быть максимально чистым (в идеале, конечно, стерильным). Последующие слои – из того, что под рукой; если нет ничего – делаем полосы из собственной одежды (рубашка, футболка и т.п.). Если в поле быстрой досягаемости имеются чистые женские гигиенические прокладки или памперсы – пускаем в ход в первую очередь, они отлично поглощают кровь. Если повязка быстро пропитывается кровью, менять ее не следует – продолжаем бинтовать поверх
Важно: весь перевязочный материал желательно сохранить и показать медработникам – это позволит сразу же оценить объем кровопотери.
Очень важно: в отличие от первой помощи при повреждениях вен и артерий, когда сильное кровотечение можно остановить только наложением жгута, при травматической ампутации жгут применяется лишь в крайнем случае – если, несмотря на повязку, продолжается обильная кровопотеря. Напомним, что жгут предназначен для механического перекрытия просвета кровоточащего сосуда и выключения этого сосуда из кровообращения. Соответственно, жгут должен быть достаточно тугим; накладывается примерно на 5 см выше места отрыва. Между жгутом и кожей обязательно должна быть одежда или плотная прокладка из ткани. При правильном, т.е. оптимально-тугом наложении жгута пострадавший испытывает боль, но ниже жгута кровь останавливается. Вместо стандартного эластичного жгута можно использовать повязку с закруткой, резиновую трубку достаточной длины и прочности, галстук, ремень, но ни в коем случае НЕЛЬЗЯ применять электропровод или проволоку. Кровь должна остановиться под первым же туром (оборотом, витком жгута), остальные используются для фиксации.
Критически важно! При травматической ампутации, если все-таки пришлось применить жгут, его НЕЛЬЗЯ ни ослаблять, ни снимать самостоятельно даже по прошествии критического времени (один час зимой и до двух летом). Время наложения жгута фиксируется и записывается обязательно; обычно рекомендуют вставить кусок бумаги под жгут, но на практике сгодится что угодно – например, написать можно маркером на неповрежденной коже рядом со жгутом, на лбу пострадавшего и т.п., лишь бы это место было на виду. Полагаться на собственную память слишком рискованно и недопустимо: в подобной ситуации можно внимательно взглянуть на часы – и забыть об этом через секунду, а то и вообще не воспринять сознанием положение стрелок.
Теперь об ампутате, – утраченном сегменте. «Поместить в холод» означает завернуть отторгнутую часть в чистый целлофановый пакет, плотно завязать его и полностью погрузить в другой пакет, заполненный водой и, в идеале, кусочками льда. В некоторых источниках настоятельно рекомендуется прибегать даже не к двойной, а к тройной термоизоляции. Если нет достаточно количества пакетов – ищите посуду разного диаметра. Чем-либо промывать, класть в холодильник и вообще класть куда бы то ни было ампутат нельзя, – его транспортируют только в подвешенном состоянии.
Критически важно! Для случаев частичной ампутации справедливо все вышесказанное (включая сохранение в холоде) плюс еще один нюанс: не пытаясь каким-то образом обрабатывать или воздействовать на сохранную связь, необходимо обеспечить НЕПОДВИЖНОСТЬ обоих сегментов друг относительно друга, использовав любую подходящую шину (аккуратно, но плотно прибинтовать выше и ниже отрыва).
Давать анальгетики или сердечные препараты пострадавшему можно и нужно; алкоголь – смертельно опасно.
О важности немедленного вызова «Скорой» или доставки больного в медучреждение говорить подробно, по-видимому, нет нужды. В первую же секунду, как только позволит ситуация (наложена повязка, остановлено кровотечение, больной неподвижен) необходимо звонить или, – опять же, все зависит от места события, – позаботиться о транспорте. Однако здесь также есть один существенный нюанс.
Важно как можно быстрее доставить пострадавшего в ЛЮБУЮ больницу, и это действительно так, – особенно в наиболее тяжелых случаях, когда речь идет не реплантации, а о сохранении жизни. Но в отношении прочих, менее тяжелых случаев (когда все сделано правильно и реплантация теоретически возможна) многие специалисты поднимают вопрос о том, что этап амбулаторного оказания помощи является, по большому счету, лишним, а иногда и осложняющим – поскольку в перспективах микрохирургической операции важна буквально каждая минута, и ситуацией с самого начала должны заниматься профильные специалисты (это касается и диагностики, и обработки, и подготовки к операции). Поэтому при всех обстоятельствах, где время доставки в то или иное медучреждение различается незначительно, следует стремиться сразу транспортировать пострадавшего в крупную областную больницу, институт неотложной помощи, НИИ хирургической направленности и т.п. – словом, в тот медицинский центр, где заведомо есть оснащенная микрохирургическая операционная и хирурги соответствующей квалификации. Существуют четко прописанные критерии того, в каких случаях реплантация показана, а в каких нет, и решает это врач; однако алгоритм действия лица, которое оказывает доврачебную помощь, остается одним и тем же, – соответственно, мы на этих критериях здесь не останавливаемся.
И еще один немаловажный вопрос: а что делать, если недоступен ни лед, ни снег, ни даже холодная вода, ни транспорт, ни…
Сохранять самообладание (даже если это дается очень трудно) и проявлять максимальную изобретательность. Самое страшное уже произошло, остается только действовать, а панику можно отложить до более удобной (и безопасной) для этого обстановки. Запас времени есть почти всегда. При охлаждении утраченного сегмента до температуры около или ниже четырех градусов этот запас достигает 16-20 часов и более, – если речь идет о кистях или пальцах, поскольку при утрате более крупных частей ресурс жизнеспособности тканей сокращается. В случае сохранения при комнатной температуре запас времени меньше примерно на 30%. Так или иначе, несколько часов в запасе есть точно, и за это время можно успеть очень многое: оказать первую помощь и предотвратить развитие шока, вызвать «Скорую», добежать до ближайшего населенного пункта, если травма получена в отдалении, и т.п. Максимально следуя всем изложенным выше принципам, важно использовать доступные средства и шансы, которые совершенно не обязательно окажутся такими, как описано здесь.
Однако наилучшее спасение в критической ситуации – это хотя бы начальное знакомство с практикой оказания доврачебной помощи при инфарктах, инсультах, кровотечениях, ампутациях и других поражениях. Сегодня можно найти и специальные курсы, и, – хотя бы, – подробные, пошаговые инструкции в интернете: как наложить жгут, как проводится сердечно-легочная реанимация и т.д. В конце концов, не стесняйтесь попрактиктоваться друг на друге с ближайшими родственниками или приятелями. Пусть даже такого рода идея вызовет поначалу смех и подтрунивание, – это пережить можно; пусть такие знания и навыки не пригодятся никогда, – это неизмеримо лучше, чем однажды растеряться и не сделать того, что могло бы спасти жизнь.
Источник

