Кровотечение при раке гортаноглотки
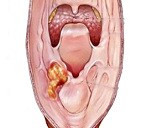
Рак гортаноглотки – злокачественная опухоль нижней части глотки. На начальных стадиях протекает бессимптомно. В последующем возникают боли, ощущение инородного тела, першение, обильное слюноотделение, охриплость голоса, кашель и затруднения дыхания. Очередность появления признаков заболевания зависит от локализации неоплазии. Рак гортаноглотки склонен к агрессивному течению и раннему регионарному метастазированию. Диагноз устанавливают с учетом данных УЗИ шеи, КТ и МРТ гортаноглотки и фиброфаринголарингоскопии с биопсией. Лечение – резекция гортаноглотки, расширенная ларингэктомия, лимфаденэктомия, химиотерапия, радиотерапия.
Общие сведения
Рак гортаноглотки – злокачественная неоплазия нижней части глотки, расположенной между свободным краем надгортанника и нижним краем перстневидного хряща. Рак гортаноглотки является распространенной патологией, составляет 40-60% от общего количества злокачественных новообразований ЛОР-органов, 8-10% от общего числа онкологических поражений головы и шеи и 1,3% от общего количества раковых заболеваний. Обычно поражает пациентов в возрасте 40-60 лет. Мужчины страдают в 5 раз чаще женщин.
Рак гортаноглотки считается тяжелым, неблагоприятно протекающим онкологическим процессом, что обусловлено сложностью анатомического строения данной области, быстрым местным ростом неоплазии, ранним появлением лимфогенных метастазов, низкой эффективностью консервативной терапии и калечащим характером хирургических вмешательств. Средняя пятилетняя выживаемость при раке гортаноглотки составляет примерно 30%. Лечение осуществляют специалисты в сфере онкологии и отоларингологии.
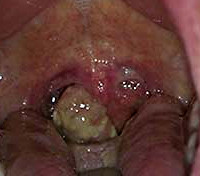
Рак гортаноглотки
Патанатомия рака гортаноглотки
Гортаноглотка – нижний отдел глотки, расположенный между линией, проведенной перпендикулярно от свободного края надгортанника к задней стенке глотки, и горизонтальной линией, проходящей на уровне нижнего края перстневидного хряща. Основная часть гортаноглотки находится позади гортани, при этом передняя стенка гортаноглотки является задней стенкой гортани. Вход в гортань располагается снизу и спереди от гортаноглотки. По бокам от входа есть конусовидные углубления – грушевидные синусы.
От 60 до 75% раков гортаноглотки локализуются в зоне грушевидных синусов. 20-25% неоплазий обнаруживаются на задней стенки гортаноглотки. Реже наблюдается поражение позадиперстневидной зоны. Примерно в 50% случаев при проведении гистологического исследования обнаруживается плоскоклеточный ороговевающий рак гортаноглотки. Около 30% приходится на плоскоклеточные неороговевающие новообразования и около 7% — на недифференцированные формы рака. В остальных случаях данные о гистологическом строении опухоли отсутствуют. Обычно наблюдается экзофитный рост рака гортаноглотки по направлению к гортани.
Подслизистый слой данной анатомической зоны содержит большое количество продольно расположенных лимфатических сосудов, объединяющихся в более крупные коллекторы. Клетки рака гортаноглотки попадают в эти сосуды и распространяются по лимфатической системе, что объясняет высокую частоту лимфогенного метастазирования. Кроме того, от гортаноглотки отходят коллекторы, собирающие лимфу из внеорганных лимфатических сосудов, располагающихся в области наружных стенок органа.
Причины
Причины возникновения рака гортаноглотки точно не выяснены, однако установлено, что существенное значение в развитии данного заболевания имеют повторяющиеся неблагоприятные химические и термические воздействия. В числе других факторов риска рака гортаноглотки исследователи указывают курение, частый прием крепких спиртных напитков, а также привычку употреблять слишком горячую и слишком острую пищу. Определенную роль играют наследственная предрасположенность и иммунные нарушения.
Классификация
С учетом распространенности местного онкологического процесса в соответствии с классификацией TNM различают следующие стадии рака гортаноглотки:
- Т1 – неоплазия диаметром менее 2 см располагается в пределах одной анатомической зоны гортаноглотки.
- Т2 – рак гортаноглотки размером 2-4 см распространяется на несколько анатомических зон либо поражает близлежащие структуры, фиксация половины гортани отсутствует.
- Т3 – выявляется узел диаметром более 4 см в сочетании с поражением нескольких анатомических зон или близлежащих структур, либо неоплазия размером 2-4 см в сочетании с фиксацией половины гортани.
- Т4 – рак гортаноглотки поражает хрящи, мышцы и жировую клетчатку, сонную артерию, щитовидную железу, пищевод и другие близлежащие анатомические образования.
Буквой N обозначают вторичные очаги в лимфоузлах, буквой M – в отдаленных органах.
Симптомы рака гортаноглотки
Какое-то время заболевание может протекать бессимптомно. Характерным признаком рака гортаноглотки является триада, обнаруживающаяся более чем у 50% больных и включающая в себя дисфагию, боли в горле и иррадиирующие боли в ушах. Специалисты считают целесообразным выделять две группы местных симптомов рака гортаноглотки: гортанные и глоточные. К числу глоточных симптомов относят дисфагию, першение, чувство инородного тела, боли и неприятные ощущения при глотании, а также усиленное слюноотделение.
В список гортанных симптомов включают изменение голоса, кашель (возможно – с кровью) и одышку, обусловленную сужением гортани. Очередность возникновения клинических признаков рака гортаноглотки определяется расположением и направлением роста неоплазии. Нередко первым проявлением опухоли становится увеличение шейных лимфоузлов. При прогрессировании рака гортаноглотки местная симптоматика становится более выраженной, дополняется общими признаками онкологического заболевания. Отмечаются слабость и потеря веса, выявляются признаки раковой интоксикации.
Диагностика
Диагноз устанавливается на основании жалоб, истории заболевания, пальпации шеи и данных дополнительных исследований. Из-за неспецифичности проявлений начальные стадии рака гортаноглотки нередко принимают за проявления хронического тонзиллита или хронического фарингита, что указывает на необходимость проявлять повышенную онкологическую настороженность при обследовании пациентов из группы риска (в возрасте старше 40 лет, курящих, злоупотребляющих алкоголем и острой пищей).
При постановке диагноза учитывают результаты КТ и МРТ гортаноглотки и УЗИ шеи. Решающую роль в выявлении рака гортаноглотки играют данные фиброфаринголарингоскопии. При проведении исследования специалист осуществляет визуальную оценку размера, локализации и структуры новообразования, а затем выполняет биопсию подозрительного участка. Окончательный диагноз выставляют онкологи на основании гистологического исследования.
Лечение рака гортаноглотки
Лечение рака гортаноглотки представляет собой сложную задачу, что обусловлено быстрым распространением опухоли, сложностью анатомо-топографических взаимоотношений органов этой зоны, а также высокой распространенностью сопутствующих заболеваний. Согласно данным исследований, у 75% пациентов с раком гортаноглотки выявляются нарушения деятельности сердечно-сосудистой системы, у 68% – дыхательной системы. Более чем у половины больных диагностируются воспалительные заболевания легких и верхних дыхательных путей. Все перечисленное создает ограничения при выборе способов лечения рака гортаноглотки и увеличивает вероятность развития осложнений во время операций и в послеоперационном периоде.
Лечебная тактика определяется распространенностью онкологического процесса. При небольших неоплазиях первой стадии осуществляют дистанционную лучевую терапию либо проводят резекцию гортаноглотки. При раке гортаноглотки первой и второй стадии без вовлечения верхушки грушевидного синуса необходима ларингэктомия выше уровня голосовой щели. На поздних стадиях рака гортаноглотки требуется расширенная ларингэктомия, лимфаденэктомия, иссечение клетчатки шеи и (при поражении пищевода) резекция шейного отдела пищевода.
В пред- и послеоперационном периоде больным с раком гортаноглотки назначают радиотерапию и полихимиотерапию. Использование консервативных лечебных методик не приводит к полной регрессии опухоли, но позволяет существенно уменьшить ее диаметр и обеспечить оптимальные условия для радикального хирургического вмешательства. В последующем пациентам с раком гортаноглотки нередко требуются реконструктивные операции для восстановления функции глотания. Для закрытия дефектов применяют местные кожные лоскуты и кожно-мышечные лоскуты на ножке. Для замещения удаленной части пищевода используют участки желудка и толстого кишечника.
Прогноз
Рак гортаноглотки считается прогностически неблагоприятным онкологическим заболеванием. Пятилетняя выживаемость после радикальных операций по поводу опухолей первой и второй стадии составляет около 50%. При распространенных онкологических процессах до пяти лет с момента постановки диагноза удается дожить примерно 30% пациентов. У многих больных раком гортаноглотки отмечается существенное снижение качества жизни, обусловленное наличием трахеостомы, нарушением голосообразования, расстройствами функций пищевода, необходимостью использования канюль, постоянного зондового питания и т. д.
Источник
Бесплатная консультация по лечению в Москве.
Звоните 8 (800) 350-85-60 или заполните форму ниже:
Рак гортаноглотки — это группа злокачественных заболеваний, которые поражают нижний отдел глотки. Как и любая другая онкология, недуг смертельно опасен для пациента, что вместе с особенностями эпидемиологии объясняет актуальность проблемы. В России на его долю приходится от 2 до 8% всех онкологических эпизодов.
Чаще встречается у мужчин среднего возраста и пожилых людей. Вероятно, этиологией в таких ситуациях служат вредные привычки, в частности курение. Представительницы женского пола и подростки болеют значительно реже, но так как в последнее время все больше женщин и девушек курят, показатели заболеваемости среди них увеличиваются.

Если вам или вашим близким нужна медпомощь, свяжитесь с нами. Специалисты сайта посоветуют клинику, в которой вы сможете получить эффективное лечение:
Виды рака гортаноглотки
В медицине встречается несколько классификаций рака гортаноглотки. Для обозначения распространенности применяют TNM-классификацию, где T — размер опухоли, N — поражение ближних и отдаленных лимфатических узлов, M — метастазирование в соседние органы.
По происхождению различают следующие формы рака гортаноглотки:
- • плоскоклеточный (ороговевающий и неороговевающий);
- • лимфоэпителиома;
- • малых слюнных желез;
- • неэпителиальный.
Лидирующие позиции по частоте занимают эпителиальные разновидности. По типу дифференциации он может быть высокодифференцированным, низкодифференцированным, недифференцированным.
Рак гортаноглотки: симптомы и признаки с фото
Рак гортаноглотки имеет динамику, похожую на другие виды рака. Начало недуга постепенное, на ранних сроках он явной симптоматикой не выражается. Самым начальным предвестником является язва (пятно) на слизистой оболочке (см. фотографии), характерная черта которой — постепенное увеличение. Как правило, первичные внешние изменения обнаруживает стоматолог, ЛОР или семейный доктор при профилактическом медосмотре. Затем появляется кашель, затрудненное глотание, ощущение комка или жжения в горле. Присоединяется болевой синдром — у пациента болит горло, зубы, шея. Если рак метастазирует лимфогенно, можно прощупать пальцами плотные «шишки» в области шеи — пораженные лимфатические узлы. Иногда встречается паранеопластический синдром, который характеризуется зудом, шелушением, высыпаниями на коже.
К поздним жалобам больного относятся:
- • изменение голоса;
- • нарушение артикуляции из-за невозможности полноценно двигать нижней челюстью;
- • нарушение чувствительности языка;
- • неприятный запах изо рта — проявление ракового распада;
- • общая слабость, учащенный пульс, ускоренное дыхание, снижение массы тела, повышение температуры — первые проявления эндогенной интоксикации.
Часто протекание рака гортаноглотки бессимптомное. В таких случаях болезнь долго развивается без видимых сигналов, но затем скорость течения увеличивается, она быстро прогрессирует и приводит к летальному исходу.

Причины рака гортаноглотки
Точные причины возникновения рака гортаноглотки до сих пор не установлены. К основным неблагоприятным факторам, которые провоцируют его появление, относят:
- • хроническое воспаление — фарингит, тонзиллит;
- • курение и жевание табака;
- • злоупотребление алкоголем;
- • неправильно подобранные зубные протезы.
Ученым известен и ряд заболеваний, при которых рак гортаноглотки образуется с высокой долей вероятности — эритроплакия, лейкоплакия, доброкачественные новообразования. Из специфических возбудителей, вызывающих нозологию, можно выделить вирус папилломы человека.
Рак гортаноглотки не заразен. Он не передается воздушно-капельным или контактным путем, поэтому заразиться при разговоре, уходе за больным или совместном проживании невозможно.
Трудно однозначно сказать о роли наследственности и психосоматики. По наследству может передаваться только предрасположенность к раку гортаноглотки, а не ген, отвечающий за его формирование.
Стадии рака гортаноглотки
Чтобы показать распространенность процесса, ученые выделяют 0, 1, 2, 3 и 4 стадию рака гортаноглотки. На первой процесс занимает область гортаноглотки, но не глубже слизистой оболочки, размер новообразования не превышает 2 см. На второй опухоль увеличивается до 4 см, прорастает подслизистую, гортань интактна. На ранних этапах степень поражения невелика, а пациент излечим.
Если максимальный диаметр опухоли превышает 4 см или же в процесс втягивается гортань, происходит определение третьей стадии. Поверхность может изъязвляться. Четвертая, последняя стадия, сопровождается прорастанием близлежащих структур и отдаленными метастазами.
Диагностика рака гортаноглотки
Выявить рак гортаноглотки можно на медицинском осмотре, а чтобы проверить правильность подозрений, врач назначает дополнительные тесты. Ключевую роль в диагностировании играет гистология и цитология. Именно с помощью патоморфологического исследования можно определить источник опухоли и наличие атипизма. Для проверки состояния окружающих органов и структур применяют магнитно-резонансную томографию. Из описания снимков можно получить достаточно данных о запущенности болезни. Более того, МРТ дает ценную информацию на самых ранних этапах развития онкопатологии, когда рак гортаноглотки еще никак себя не проявляет. Окончательное заключение делается на основании комплексного обследования.

Лечение рака гортаноглотки
Эффективные действия против рака гортаноглотки включают три направления — хирургию, радиологию, химиотерапевтические средства. Трудно сказать, какое именно из них способно победить недуг — обычно чтобы избавиться от болезни и повысить шансы выжить, врачи применяют комплексный подход, руководствуясь общим состоянием больного и цитологической картиной заболевания. В противном случае возрастает частота рецидивов — ситуаций, при которых заболевание развивается повторно.
В операбельных случаях основным методом лечения является хирургическое вмешательство. Его объем определяется индивидуально, в зависимости от особенностей протекания процесса и от того, насколько он запущенный. Чтобы обеспечить полное выздоровление, нужно принимать химиопрепараты — они способны остановить рост и развитие атипичных клеток, оставшихся в организме после операции.
В неоперабельных случаях, когда есть противопоказания к операции, «химия» и радиоактивное облучение становятся основными лечебными методами. Правильно назначенные, они могут замедлить рост опухоли и вызвать устойчивую клиническую ремиссию, увеличив продолжительность жизни заболевшего.
Если же процесс зашел слишком далеко и уже неизлечим, единственным приемлемым методом остается паллиативная терапия, цель которой — помочь облегчить состояние больного перед смертью. На первый план выходит обезболивание, для которого назначаются наркотические обезболивающие препараты.
Прогноз рака гортаноглотки зависит от того, насколько рано поставлен диагноз. Если недуг обнаружен и вылечен вовремя, выживаемость составляет 100%. Если его не лечить, последствия для больного и его близких ухудшаются. Истории известны случаи, когда длительность жизни больных с четвертой стадией рака гортаноглотки достигала пяти лет, но это исключение. Как правило, смертность в таких ситуациях абсолютная. Обнаружение патологии на поздних стадиях не говорит о том, что можно еще больше запускать ее и не бороться.
Профилактика рака гортаноглотки
Специфическая тактика, которая защищает от рака гортаноглотки, не разработана. Ключевое значение имеют рекомендации, направленные на укрепление иммунной системы — нормальный сон, правильный режим труда и отдыха, здоровый образ жизни. Рекомендуется исключить все вредные привычки — излишнее употребление алкоголя, курение, гиподинамию, нерациональное питание. Чтобы предотвратить появление в клетках мутаций, желательно устранить контакт с производственными канцерогенами.
Нужно помнить, что рак гортаноглотки относится к визуализированным формам, поэтому важно проходить регулярные медицинские осмотры у отоларинголога, что позволит диагностировать патологию на самых ранних сроках. Эти простые правила помогут избежать не только рака, но и других заболеваний.
Источник
Течение рака гортани и его осложненияПлоскоклеточный рак надскладочного отдела гортани составляет около 25-40% всех случаев рака гортани. Чаще всего он возникает на следующих структурах (в порядке убывания частоты): надгортанник, ложные голосовые складки, черпалонадгортанные складки, гортанные желудочки и черпаловидные хрящи. Около 50% опухолей располагаются на надгортаннике, практически все опухоли других анатомических единиц также в той или иной степени захватывают надгортанник. Опухоли надголосового пространства чаще всего распространяются кверху, к краю надгортанника и черпало-надгортанным складкам, затем проникают преднадгортанниковое пространство или выходят за пределы гортани, поражая грушевидные синусы или корень языка. В отличие от пациентов с раком складочного отдела на ранних стадиях рака надскладочного отдела сохраняется нормальный голос. В зависимости от размеров опухоли, их может беспокоить ощущение кома в горле, кашель, одышка при физической нагрузке. Часто единственным симптомом является появление припухлости на шее. Объяснением этому служит наличие богатой лимфатической сети в надсвязочном отделе гортани. У 50% пациентов с раком надсвязочного отдела имеется клинически явное поражение лимфоузлов. Чем больше размер первичной опухоли, тем выше шанс того, что к моменту постановки диагноза у пациента уже будут метастазы в регионарных лимфоузлах (в том числе контрлатеральных). При опухолях надгортанника двусторонние метастазы в лимфоузлах встречаются особенно часто. Даже среди пациентов с ранней стадией рака надгортанника скрытые метастазы в лимфоузлах шеи с двух сторон встречаются в 20% случаев. Клинически рак надскладочного отдела гортани может быть как экзофитным, так и язвенным. При экзофитных опухолях чаще встречаются симптомы со стороны дыхательных путей. При опухолях большого размера иногда появляется эффект «шарикового клапана с нарушениями во время спокойного дыхания. Интересно, что крупные, неизъязвляющиеся опухоли часто оказываются лучше оксигенированными, за счет чего лучше поддаются лечению лучевой терапией.
Рак складочного отдела составляет около 60-65% всех случаев рака гортани, что делает его самой распространенной формой в США. На ранних стадиях заболевания пациенты обычно предъявляют жалобы на нарушения голоса, затем, по мере роста опухоли, развиваются нарушения дыхания. Рак складочного отдела чаще всего возникает на передних двух третях голосовых складок, поражение задней трети голосовой щели встречается редко. Дальнейшее распространение опухоли практически всегда идет в соответствии с определенной последовательностью: распространение опухоли на противоположную голосовую складку по передней комиссуре, прорастание опухоли через связку передней комиссуры в щитовидный хрящ и мягкие ткани шеи, поражение задней комиссуры, позадиперстневидной области и надскладочного отдела. Поскольку опухоли надсвязочного отдела относительно редко распространяются к голосовой щели, новообразования связочного отдела и надгортанника (или других частей надсвязочного отдела) обычно стадируются как первичные связочные опухоли. Необходимо отметить, что важным прогностическим фактором является распространение опухоли в область передней комиссуры. Его необходимо учитывать при выборе между органосохраняющей терапией и хирургическим лечением. Согласно многочисленным сообщениям, при опухолях, прорастающих в область передней комиссуры, лучевая терапия менее эффективна, чем трансоральное удаление лазером, TORS или парциальная ларингэктомия. Как уже упоминалось выше, в связочном отделе лимфоотток меньше, чем в надсвязочном. На ранних стадиях (Т1 или Т2) воздействие на лимфоузлы шеи нецелесообразно. На стадиях Т3 и Т4 регионарные метастазы встречаются чаще. Рак подсвязочного отдела гортани является самой редкой его формой, составляя 1-8% всех плоскоклеточных опухолей гортани. Опухоль считается расположенной подскладочно, если она начинается на 1 см ниже верхушки гортанного желудочка и продолжается до верхнего края перстневидного хряща. Чаще всего подскладочные опухоли гортани представлены низкодифференцированным плоскоклеточным раком. Характерно длительное бессимптомное течение. Пациенты обращаются за медицинской помощью на поздних стадиях заболевания, после того, как их начинает беспокоить одышка. Чаще всего опухоль распространяется радиально и кпереди, прорастая в щитовидную железу и перстнещитовидную мембрану. Иногда опухоль прорастает в пищевод, трахею, скелет гортани, щиточерпаловидные мышцы и перстнечарпаловидные суставы. При подскладочной локализации рака регионарные метастазы встречаются достаточно редко, но чаще, чем при раке на уровне голосовой щели. Чаще всего опухоль метастазирует в преларингеальные и претрахеальные лимфоузлы. Поскольку пациенты обращаются за помощью уже на поздних стадиях заболевания, пятилетняя выживаемость составляет лишь около 40%. У многих пациентов, перенесших ларингэктомию, опухоль рецидивирует, чаще всего в области трахеостомы.
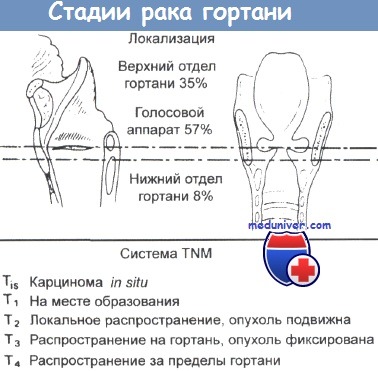
Осложнения рака гортани. Осложнения чаще всего касаются функций дыхания, фонации и глотания. При нелеченом раке гортани обструкция дыхательных путей неизбежно усугубляется. Начинается с периодической одышки, которая постепенно превращается в постоянную даже при минимальной нагрузке. Часто появляется стридор, который, в зависимости от локализации опухоли, может быть либо инспираторным, либо смешанным. Иногда опухоль может кровоточить, в таких случаях, пациент отметит появление кровохарканья. Опухоль надсвя-зочного отдела может не вызывать нарушений голоса. При локализации процесса на уровне голосовой щели у пациентов практически всегда имеется охриплость той или иной степени выраженности, в зависимости от размеров новообразования (иногда голос становится «с придыханием»). Нарушения глотания могут возникать при достижении опухолью крупных размеров, развитии пареза голосовых складок, экстраларингеальном распространении опухоли в грушевидные синусы и позадиперстневидную область. Осложнения отдаленного метастазирования зависят от их локализации. Возможно поражение легких, печени, головного мозга и позвоночника. При отсутствии лечения смерть наступает либо в результате асфиксии, либо при кровотечении из крупных сосудов, расположенных рядом с первичной опухолью. Стадии рака гортаниРекомендации Объединенного американского комитета по раку по стадированию злокачественных опухолей гортани основаны на системе классификации TNM (tumor, node, metastasis). Стадия Т зависит не от фактического размера опухоли, но от ее распространенности по отношению к другим отделам гортани. Классификации N и М аналогичны классификациям других опухолей головы и шеи. Стоит отметить, что рак каждого из отделов гортани (надсвязочного, связочного, подсвязочного) стадируется по-разному, поскольку опухоли каждой из этих областей имеют разное течение и разный прогноз. а) Надсвязочный отдел: б) Связочный отдел: в) Подсвязочный отдел: Классификация поражения лимфоузлов от локализации первичной опухоли не зависит. Стадия 0 — рак in situ.
— Также рекомендуем «Методы обследования при раке гортани — диагностика» Оглавление темы «Болезни глотки и гортани»:
|
Источник