Кровотечение при пузырном заносе
Причиной кровотечения, возникающего у беременной женщины, могут явиться такие заболевания оболочек плодного яйца, как пузырный занос и хорионэпителиома.
Пузырный занос (mola hydatidosa) — это своеобразное заболевание ворсистой оболочки плодного яйца, при котором ворсинки хориона превращаются в гроздевидные образования, состоящие из пузырьков. При нормальном развитии плодного яйца уже в конце первого месяца беременности ворсинка представляет собой микроскопическое образование, стенка которого состоит из двух слоев клеток. Наружный слой представлен клетками синцития, внутренний слой образуют клетки цитотрофобласта или клетки Лангханса. В просвете ворсинки находятся капилляры и окружающая их рыхлая соединительная ткань. В конце первого месяца беременности вся поверхность плодного яйца покрыта нежными ворсинками хориона. Начиная со второго месяца на поверхности плодного яйца, обращенной в сторону полости матки, ворсинки постепенно атрофируются. Хориальная оболочка на этом участке становится гладкой (chorion laeve). На противоположной стороне плодного яйца, обращенной в сторону компактного слоя отпадающей оболочки (decidua basalis), ворсины хориона разрастаются и образуют плаценту.
При пузырном заносе ворсины хориона превращаются в пузырьки, величина которых может колебаться от размеров просяного зерна до крупной виноградины. Каждый пузырек выполнен светлой прозрачной жидкостью. Между собой пузырьки связаны стебельками, имеющими сероватый цвет и разную толщину.
Встречаются две формы пузырного заноса — полный и частичный. При полном пузырном заносе все ворсинки хориона перерождаются в пузырьки. Развивается он в самом начале беременности, когда вся поверхность плодного яйца покрыта ворсинками. При этой форме пузырного заноса эмбрион погибает и, как правило, рассасывается. Вторая форма пузырного заноса характеризуется перерождением только части ворсинок, в связи с чем при этой форме плод может какой-то период времени развиваться, а затем погибает.
В литературе описаны очень редко встречающиеся случаи рождения даже живых детей при частичном пузырном заносе.
Превращение ворсин хориона в пузырный занос сопровождается разрастанием клеток синцития и цитотрофобласта и отеком стромы ворсинки. Децидуальная оболочка в месте внедрения в нее измененных ворсинок истончается и атрофируется. В результате разрушения стенок кровеносных сосудов децидуальной оболочки протеолитическими ферментами, которые выделяются клетками хориона, вокруг пузырьков образуются различной величины кровоизлияния. Очень редко встречается так называемый деструирующий пузырный занос, при котором измененные ворсины хориона внедряются в толщу мышечной стенки матки, разрушают ее, приводя к перфорации. Деструирующий пузырный занос сопровождается кровотечением в брюшную полость.
Разрастание ткани ворсинок приводит к тому, что в организме беременной увеличивается во много раз содержание гормонов, вырабатываемых хорионом. В результате при пузырном заносе в яичниках больной обычно образуются лютеиновые кисты различных размеров, которые после удаления пузырного заноса быстро подвергаются обратному развитию.
Диагностика пузырного заноса обычно не представляет больших трудностей. Основными клиническими признаками его являются следующие:
1) размеры матки значительно превышают предполагаемый срок беременности и продолжают быстро увеличиваться при наблюдении за беременной в динамике;
2) при пузырном заносе матка имеет тугоэластическую консистенцию в отличие от тестоватой консистенции при нормальной беременности;
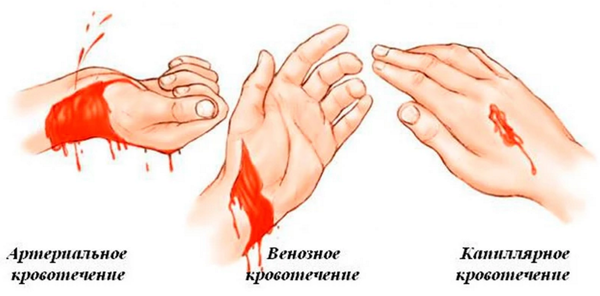
3) при развитии пузырного заноса уже со второго месяца беременности возникает наружное кровотечение, которое может проявляться разной степенью интенсивности. Кровотечение продолжается, то ослабевая, то усиливаясь, до изгнания пузырного заноса. Иногда вместе с кровью выделяются оторвавшиеся пузырьки. В этих случаях диагноз пузырного заноса не вызывает никаких сомнений. Рождение заноса всегда сопровождается сильным кровотечением;
4) в результате разрастания хориальной ткани и образования лютеиновых кист пузырный занос сопровождается выраженными явлениями токсикоза беременных (тошнота, рвота, отеки, альбуминурия);
5) при пузырном заносе и размерах матки, соответствующих беременности в 20 нед и более, отсутствуют достоверные признаки беременности — не прощупываются части плода, не определяются сердцебиение и шевеления плода.
Из дополнительных методов обследования, помогающих диагностировать пузырный занос, широкое распространение имеют рентгенологический и биологические (гормональные) методы.
Цель рентгенологического исследования — увидеть на рентгенограмме матки кости скелета плода, которые становятся рентгеноконтрастными только с 16—18 нед беременности, и тем самым подтвердить наличие нормальной беременности. Поэтому при подозрении на пузырный занос при размерах матки, соответствующих 18—20-недельной беременности, если не определяются пальпаторно части плода и не ощущаются его толчки, вполне целесообразно произвести рентгенографию матки. Отсутствие на рентгенограмме костей скелета подтверждает диагноз пузырного заноса.
Биологические методы диагностики беременности основаны на том, что при нормально развившейся беременности, уже с ранних сроков ее, хориальная оболочка плодного яйца вырабатывает большое количество гонадотропных гормонов, особенно лютеинизирующего. Эти гормоны попадают в кровь беременной, а затем выделяются с мочой. При введении мочи беременной женщины неполовозрелым мышам (реакция Ашгейм — Цондека) у них быстро, через 96— 100 ч, происходит созревание фолликулов и овуляция, сопровождающаяся кровоизлиянием в полость фолликула. Иногда на месте бывшего фолликула успевает образоваться даже желтое тело.
Реакция Фридмана по существу не отличается от реакции Ашгейм — Цондека, только проводится она на крольчихах и протекает в два раза быстрее, т. е. ответ читается через 48 ч.
В последние годы для диагностики беременности применяется иммунологическая реакция, основанная на использовании реакции агглютинации эритроцитов барана, обработанных хорионическим гонадотропином. Если исследуемая моча содержит хориальные гонадотропные гормоны, то агглютинация эритроцитов задерживается, следовательно, моча была взята у беременной женщины.
При пузырном заносе в отличие от нормальной беременности хориальная ткань вырабатывает во много раз большие количества гонадотропных гормонов. Поэтому при подозрении на пузырный занос перед проведением любой из биологических реакций исследуемая моча разводится в 10 и даже в 20 раз. Положительная реакция при этих разведениях подтверждает диагноз пузырного заноса.
В настоящее время все большее распространение получает использование с диагностической целью ультразвука. В акушерстве этот метод применяется для диагностики беременности ранних сроков, для измерения размеров малого таза и размеров головки плода, с целью установления места расположения плаценты, а также для определения сердцебиения плода. Существуют настолько чувствительные аппараты, которые улавливают сердцебиение плода начиная с 10—12 нед беременности. С помощью ультразвука можно также диагностировать пузырный занос.
Пока еще ультразвуковая диагностическая аппаратура не доступна каждому родовспомогательному учреждению, но в будущем, когда наладится серийное изготовление необходимых аппаратов, этот, чрезвычайно эффективный и абсолютно безвредный для матери и плода, метод облегчит диагностику многих патологических процессов.
Пузырный занос — это серьезное осложнение беременности, которое нередко приводит к анемизации больной. Кроме того, приблизительно в 5% всех случаев пузырного заноса наблюдается перерождение его в очень злокачественную опухоль — хорионэпителиому. В связи с этим пузырный занос подлежит удалению сразу после того, как он диагностирован.
В большинстве случаев перерожденное плодное яйцо под влиянием сокращений матки рождается самопроизвольно на 5—6-м месяцах беременности, что сопровождается, как правило, обильным кровотечением. Для ускорения изгнания пузырного заноса применяются средства, усиливающие сократительную деятельность матки: хинин по 0,05 через 10 мин от 6 до 10 порошков; питуитрин «М» или окситоцин по 1 ЕД внутримышечно через 20 мин 5 инъекций. Можно вводить окситоцин и другие средства и внутривенно капельно.
При обильном кровотечении, угрожающем жизни женщины, показано активное удаление пузырного заноса. Однако выскабливание матки при этой патологии опасно из-за возможности перфорации истонченной стенки матки. Поэтому отслойку и выделение пузырного заноса лучше производить пальцевым способом, если цервикальный канал проходим хотя бы для одного пальца. Можно для эвакуации пузырного заноса применить вакуум-экскохлеатор. При закрытом зеве и сильном кровотечении необходимо применить расширение шеечного канала вибродилятатором или расширителями Гегара. В исключительных случаях при невозможности ввести палец в полость матки и при сильном кровотечении пузырный занос очень осторожно удаляется тупой кюреткой. После опорожнения матки и сокращения ее производится выскабливание матки.
Деструирующая форма пузырного заноса требует удаления матки.
Лютеиновые кисты яичников, развивающиеся при пузырном заносе, самостоятельно исчезают в течение ближайших 1—2 мес после удаления пузырного заноса.
Каждую женщину, у которой диагностирован или подозревается пузырный занос, акушерка немедленно должна направить в больницу, где есть врач-гинеколог, операционная и где можно в случае необходимости произвести переливание крови.
После удаления пузырного заноса больная подлежит систематическому наблюдению в течение 1,5—2 лет. Цель наблюдения сводится к тому, чтобы своевременно выявить развитие хорионэпителиомы.
Обычно через 2—3 нед после удаления нормальной беременности или пузырного заноса моча женщины уже не содержит хорионического гонадотропного гормона, поэтому произведенные в это время биологические реакции должны быть отрицательными. В связи с этим через 1—1,5 мес после удаления пузырного заноса каждой женщине необходимо проводить одну из биологических реакций. Если реакция окажется положительной, больную надо направить в стационар для более углубленного обследования. В подобных случаях проводятся биологические реакции с разведенной мочой. Положительный ответ при разведении мочи в 10, 20 или 50 раз или, как говорят, «высокий титр хориального гонадотропного гормона» в моче женщины, перенесшей 1,5—2 мес тому назад удаление пузырного заноса, дает право подозревать наличие у больной хорионэпителиомы. Весьма подозрительными в отношении возможности развития хорионэпителиомы являются также те больные, у которых содержание хориального гонадотропного гормона в моче сразу после ликвидации пузырного заноса снизилось, а затем снова стало нарастать.
Следующим симптомом, на который надо обращать особое внимание при наблюдении за женщиной после пузырного заноса, являются ациклические кровотечения. Появление кровянистых выделений из влагалища, даже скудных, но не связанных по времени с менструальным кровоотделением, требует немедленного обследования женщины в условиях стационара.
В стационаре больную с подозрением на хорионэпителиому должны тщательно обследовать гинекологически, исследовать мочу на количественное содержание хориальных гонадотропных гормонов, произвести диагностическое выскабливание матки и обязательное рентгенологическое обследование легких.
- Хорионэпителиома
Источник
Главная
Гинекология
Маточные кровотечения
Кровотечение при пузырном заносе
В большинстве случаев при пузырном заносе кровотечение из половых путей довольно интенсивное и, если вовремя не будет назначено соответствующее лечение, у больных часто развивается гиповолемический шок. Частота случаев пузырного заноса составляет 1 на 2000-2500 беременностей.
Иногда возникают трудности при дифференцировании пузырного заноса с нормально протекающей беременностью или ранними стадиями аборта. При диагностике бывают полезны некоторые признаки. Так, матка может быть больших размеров, чем это ожидается при данном сроке беременности. Однако это встречается только у 50% больных. В остальных случаях она меньше или соответствует предполагаемому сроку беременности.
К характерным признакам кровотечения при пузырном заносе относятся также тошнота, неукротимая рвота и явления преэклампсии, часто возникающие в I триместре беременности. Гипертиреоидизм менее характерен. Больные иногда сообщают, что они наблюдали в выделениях из влагалища гроздевидные пузырьки.
Матка при пальпации гладкая, очень мягкая, части плода не прощупываются. При бимануальном исследовании можно обнаружить опухолевидные образования, располагающиеся по обе стороны от матки. Они представляют собой увеличенные яичники; это обусловлено их интенсивной ХГЧ-стимуляцией (текалютеиновые кисты).
Титр ХГЧ в моче обычно высокий, но у некоторых больных он не превышает значений, наблюдаемых при нормально протекающей беременности. Он продолжает нарастать и после 10-й недели беременности, тогда как при нормальном ее течении в этот период он начинает снижаться; хотя при возникновении в пузырном заносе дегенеративных изменений также может секретироваться меньшее количество ХГЧ.
Ультразвуковое исследование обеспечивает более быструю диагностику пузырного заноса. На эхограмме выявляется отсутствие плодного яйца, и возникает типичная картина помех в виде пятен или «снежной метели». Однако следует учитывать, что дегенерирующая миома матки и децидуальная оболочка плодного яйца могут давать похожую эхографическую картину.
При подозрении на пузырный занос следует произвести рентгенографию грудной клетки для того, чтобы исключить его метастазы в легких.
Лечение пузырного заноса, возникшего во время беременности, заключается в опорожнении матки; это может быть осуществлено путем отсасывания или выскабливания ее стенок. В редких случаях производится гистеротомия или гистерэктомия. Первые две операции являются вполне подходящими для большинства больных, особенно, если им необходимо сохранить детородную функцию. Некоторые рекомендуют после эвакуации пузырного заноса проводить капельное внутривенное введение окситоцина.
Гистерэктомия необходима при кровотечениях, неподдающихся лечению или при перфорации матки. Стандартная профилактическая химиотерапия не является обязательной, так как около 80% больных не нуждаются в дальнейшем лечении.
После эвакуации пузырного заноса рекомендуется длительное наблюдение, а также определение титра ХГЧ в плазме крови каждые 10-15 дней первые 2 мес и ежемесячно в течение (по меньшей мере) 1 года. Если он продолжает оставаться повышенным или нарастает на протяжении двух посещений врача, то следует назначить дальнейшее лечение. Этим больным показана химиотерапия. Для большинства из них бывает достаточно назначения метотрексата.
Женщин с метастазами пузырного заноса, болеющих свыше 4 мес, имеющих титр ХГЧ в суточной моче, превышающий 100 000 ME (40 000 Me/см3 b-субъединиц ХГЧ в сыворотке крови), метастатические поражения мозга или печени, относят к группе высокого риска или плохого прогноза. Лечение таких больных следует начинать с химиотерапии.
Хориокарцинома не имеет патогномоничных гистопатологических черт, отличающих ее от неметастазирующих трофобластических заболеваний, и ее выявляют по выраженному злокачественному течению. У больных хориокарциномой уже три первом посещении врача часто обнаруживают отдаленнее метастазы, поэтому первоочередным лечением является химиотерапия.
Ж.П.Бaльмaцeдa
«Кровотечение при пузырном заносе» и другие статьи из раздела Маточные кровотечения
Читайте также:
- Кровотечение при внематочной беременности
- Кровотечение при эндометрите
- Вся информация по этому вопросу
Сегодня 11.03.2020
с 10:00 до 19:00 на звонки
отвечает врач.
Источник
Эти кровотечения могут быть очень тяжелыми и даже стать опасными для жизни больной. В некоторых, правда, редких случаях ворсины хориона, внедряясь в подлежащую ткань, прорастают толщу децидуальной оболочки, разрушают мышечную оболочку стенки матки и доходят до ее брюшного покрова. Это может произойти тогда, когда перерожденное плодное яйцо еще целиком находится в полости матки или при наличии в полости остатков пузырного заноса. В таком случае имеется уже злокачественный процесс — деструирующий (разрушающий пузырный занос). Подобный занос встречается исключительно редко; при нем имеется угроза прободения маточной стенки с кровоизлиянием в брюшную полость. М. Б. Борщевская описала такой случай и нашла в иностранной литературе еще 5 случаев.
Но в громадном большинстве случаев пузырного заноса ворсинки проникают только в децидуальную оболочку и при наступившем выкидыше дегенерировавшее плодное яйцо часто целиком вместе с плодными оболочками изгоняется маточными сокращениями.
Распознавание пузырного заноса ставится на основании клинических симптомов, выражающихся в появлении кровотечения, иногда сразу обильного, иногда же кровотечение начинается исподволь, принимает затяжной характер, моментами даже прекращается. Характерно несоответствие между величиной матки и сроком беременности, часто наблюдаются явления токсикоза беременности (альбуминурия, отеки, чрезмерная рвота). Точный диагноз ставится обычно лишь тогда, когда вместе с кровью отходят характерные пузырьки или их обнаруживают при осмотре во влагалище или в маточном зеве, а иногда лишь при опорожнении матки.
Лечение пузырного заноса. Если кровотечение умеренное и общее состояние больной хорошее, можно ограничиться мероприятиями, способствующими скорейшему и возможно полному удалению содержимого из полости матки. Для этой цели применяют препараты, усиливающие сократительную деятельность матки (питуитрин, симпатомиметин и пр.). Если кровотечения усиливаются, влагалище надо плотно затампонировать, обращая особое внимание на тампонаду влагалищных сводов. В. С. Груздев рекомендует применять так называемый тампон платочком. Для этого, раскрыв влагалище зеркалами, в него вводят кусок стерильной марли, величиной с носовой платок и туго набивают его шариками из стерильной ваты. Тампон, возбуждая сократительную работу матки, способствует изгнанию пузырного заноса и в то же время предотвращает большие кровопотери. Вместо тампона можно применить кольпейринтер.
Такой выжидательно-консервативный способ лечения мы считаем целесообразным лишь в тех случаях, когда шеечный канал недостаточно открыт. Если же шейка матки пропускает один-два пальца (открытие на один палец при большой матке, содержащей пузырный занос, иногда недостаточно), то при угрожающем кровотечении или наступившей анемии следует перейти к активному методу лечения.
Наиболее бережным способом опорожнения матки при пузырном заносе является пальцевой способ. Ни в коем случае недопустимо применение корнцанга. Опытный гинеколог в некоторых случаях может применить абортцанг. Однако при этом необходимо, как мы уже указывали, соблюдать следующее условие: абортцанг вводить в полость матки только немного за внутренний зев и работать им под непрерывным контролем наружной руки.
Если после удаления пузырного заноса тем или иным способом кровотечение все же продолжается, то перед хирургом может встать вопрос, не является ли причиной кровотечения неполное опорожнение полости матки. Если матка все же уменьшилась в объеме, можно решиться на дополнительное выскабливание ее полости. Некоторые старые авторы, как Соколов, Вольштейн. для удаления пузырного заноса применяли только кюретку, а Пясецкий в одном случае удалил пузырный занос деревянной столовой
ложкой.
Применение кюретки для выскабливания полости матки при пузырном заносе находит сторонников и среди современных авторов. Так, Е. Г. Каржавина сообщила о 49 случаях пузырного заноса, в которых больные подверглись выскабливанию тупой кюреткой после расширения шеечного канала металлическими бужами до № 12-15. Нужно отметить, что на 49 больных с пузырным заносом, направленных в учреждение, где работал автор, лишь у 2 были указания на возможность наличия пузырного заноса, остальные 47 больных поступили с диагнозом угрожающего выкидыша. У 10 больных матка была увеличена только соответственно сроку беременности. Такие условия, понятно, могут побудить прибегнуть к выскабливанию полости матки. Но при огромной величине матки и несоответственно малом сроке беременности, столь характерном признаке пузырного заноса опорожнение матки исключительно кюреткой все же следует считать рискованным методом.
Известны случаи, когда при пузырном заносе врачи прибегали к кесареву сечению. Это можно допустить в тех случаях, когда хирург, обладающий опытом в подобных операциях и не владеющий влагалищными методами опорожнения беременной матки, встречается с угрожающим кровотечением при малом открытии шейки и очень большой величине матки (при сроке в 2-3 месяца беременности матка при пузырном заносе может достичь уровня пупка). Точно так же в исключительном случае опытный хирург-гинеколог при аналогичных условиях для того, чтобы добиться свободного доступа в полость матки, может произвести переднюю кольпогистеротомию (влагалищное кесарево сечение). Более широкое применение влагалищного кесарева сечения при лечении пузырного заноса является, с нашей точки зрения, необоснованным, особенно у молодых, ужо ронявших женщин. Скорее можно допустить применение брюшно-стеночного кесарева сечения при пузырном заносе у старой первобеременной или у нерожавшей.
Лютеиновые кисты, нередко встречающиеся при пузырном заносе, не требуют какого-либо лечения, тем более хирургического: они подвергаются инволюции вскоре после удаления пузырного заноса; то этому даже в тех исключительно редких случаях, когда по поводу пузырного заноса приходится производить чревосечение, лютеиновые кисты незачем удалять. Однако из литературы известны случаи, когда наблюдался рост этих кист и после удаления пузырного заноса. При нарастающей кахексии и росте опухоли необходимо их удалять вместе с маткой во избежание развития хорионэпителиомы. Ввиду того что диагноз разрушающего (деструирующего) пузырного заноса (случай из Казанской клиники проф. П. В. Маненкова, описанный Т. М. Пономаревой) ставится лишь после удаления матки, к подобной операции может вынудить угрожающее жизни кровотечение. Если кровотечение ничем не удается остановить, то может возникнуть подозрение на деструирующий пузырный занос или на хорионэпителиому. Если же маточное кровотечение, появившееся вне нормального менструального периода, не имеет угрожающего характера, то должно быть сделано тщательное выскабливание полости матки и гистологическое исследование соскоба. Особенно подозрительными на появление хорионэпителиомы являются маточные кровотечения, возникающие в первый год или в течение 2-3 лет после бывшего пузырного заноса, а также грязные выделения, сопровождающиеся повышением температуры.
Читать далее — Пузырный занос, симптомы и лечение
Источник