Кровотечение при повреждении печени
Операции при повреждении печени. Методы остановки кровотечений из печени.
При небольших поверхностных разрывах печени для выполнения гемостаза применяют П-образные швы, накладывая их в поперечном направлении по отношению к сосудам и желчным протокам печени. Для наложения швов на паренхиму печени применяют викрил или кетгут № 4 на атравматичной игле. В случае отсутствия атравматичного материала возможно использование круглой иглы с нитью № 4 или № 6. Применять нерассасывающийся шовный материал для наложения швов на ткань печени нельзя, так как в этом случае наблюдаются длительная воспалительная реакция и нередко абсцедирование, которое требует повторной операции и удаления шовного материала, являющегося инородным телом.
При разрывах печени глубиной более 3 см выполняют иссечение краев и удаление нежизнеспособных участков ткани, а затем на обе стороны дефекта накладывают гемостатические П-образные швы, отступая от края раны не меньше чем на 0,5 см. После достижения гемо- и желчестаза края дефекта сближают послойным наложением непрерывных или П-образных узловых швов, заходя за линию гемостатических швов (отступая от края раны не меньше чем на 1 см) и используя их для уменьшения нагрузки на рыхлую ткань печени. Швы следует затягивать осторожно, чтобы избежать их прорезывания. Для этого ассистент хирурга обеими руками старается максимально сблизить края разрыва. При прорезывании гемостатических швов под них подкладывают синтетические рассасывающиеся пленки При невозможности сближения краев раны или прорезывании швов дефект ткани тампонируют прядью сальника и узлы завязывают сверху этой пряди. При этом следует избегать травматизации или захватывания в шов сосудов, питающих прядь большого сальника. При наличии ран в области серповидной связки дефект можно укрыть мобилизованной серповидной связкой.
При закрытой травме печени наблюдаются самые разнообразные повреждения печени — от небольшого разрыва свободного края до разделения органа на фрагменты (с различной степенью жизнеспособности) Наиболее часто встречаются неправильной формы разрывы капсулы и паренхимы с истечением крови и желчи (60— 70 %), Размозжение нескольких сегментов, напротив, встречается всего в 1—2 ‘, случаев Нередко при закрытой травме живота хирург встречает большие подкапсульные гематомы, представляющие собой разрыв паренхимы с сохраненной капсулой (15—20 %). Подкапсульная гематома выглядит как флюктуирующее плоское образование темного цвета, расположенное под капсулой Глиссона. Ввиду большой вероятности двухэтапного разрыва такие гематомы следует опорожнить, осуществляя гемостаз одним из вышеуказанных способов. Особую форму закрытой травмы печени представляют внутрипеченочные гематомы (10—12 %), которые трудно диагностировать даже во время лапаротомии, так как внешний вид печени может не меняться. Косвенными внешними признаками внутрипеченочной гематомы могут быть участок кровоизлияния темного цвета или небольшая звездчатая трещина капсулы. В любом случае внутри печеночная гематома подлежит консервативному лечению и динамическому наблюдению.
При наличии глубоких трещин печени без повреждений крупных сосудов необходимо использовать гепатопексию с целью создания замкнутого изолированного пространства. Гепатопексия по Хиари — Алферову — Николаеву показана также при наличии ран или разрывов на диафрагмалыюй или нижнедорсальной поверхности печени. Операция заключается в фиксации свободного края соответствующей доли печени от круглой до треугольной связки с диафрагмой по линии ее прикрепления к грудной стенке (при разрывах диафрагмальной поверхности печени) или с задним листком париетальной брюшины (при наличии травмы по нижней поверхности). После такой операции искусственно создается замкнутое щелевидное пространство емкостью 15—25 мл, при этом к линии швов в поддиафрагмальное или подпеченочное пространство для оттока раневого отделяемого подводят двухпросветиыс дренажи.
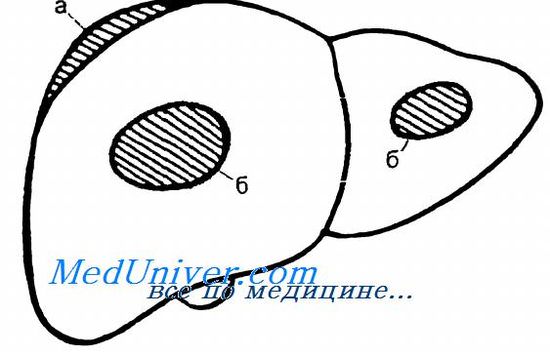
Схематическое расположение подкапсульной (а) и внутрипеченочной гематом (б).
При разрывах печени, сопровождающихся профузным кровотечением, изложенными выше приемами не всегда удастся добиться полного гемостаза, особенно при значтслкном разрушении ее паренхимы и при наличии гемобилии. В таких случаях, если при временном пережатии геиатодуодснальной связки имеется достаточный гемостатический эффект, печеночную артерию перевязывают. Для этого диссектором по верхнему краю гепатодуоденальной связки выделяют общую печеночную, собственную печеночную и пузырную артерии Собственную печеночную артерию перевязывают викрилом дистальнее места отхождения пузырной артерии (в противном случае возможно развитие некроза стенок желчного пузыря, и тогда потребуется холецистэктомия). Необходимо подчеркнуть, что перевязка печеночной артерии сама по себе приводит в 20—25 % случаев к летальным исходам за счет развития множественных мелких сегментарных некрозов, поэтому данный прием следует использовать при крайней необходимости.
У пострадавших с повреждением печени IV степени по Мооге паренхима печени представлена отдельными фрагментами, имеющими связь друг с другом только сосудисто-секреторными ножками. Удаление таких фрагментов не представляет сложности после раздельной перевязки сосудов и желчных протоков. Раневую поверхность печени в таких случаях прикрывают прядью большого сальника и фиксируют его к капсуле печени отдельными швами.
Травмированные участки печени с сомнительной жизнеспособностью необходимо удалять, начиная из глубины разрыва. При этом пальцами тупо разделяют участки ткани, ощущая натягивание кровеносных сосудов и желчных протоков (этот прием называется дигитоклазией), а затем прошивают и перевязывают викрилом сосуды и протоки.
При глубоких и кровоточащих разрывах для достижения гемостаза производят частичное разделение печени по ходу портальных щелей. Для этого ассистент осторожно разводит края печени, а хирург пальцами левой руки постепенно выделяет в паренхиме в зоне повреждения сосуды и желчные протоки, следуя по ходу сосудисто-секреторного пучка. Обнаружив источник кровотечения, сосуд вместе с прилежащим участком паренхимы печени прошивают обвивным викриловым или кетгутовым швом на атравматичной игле.
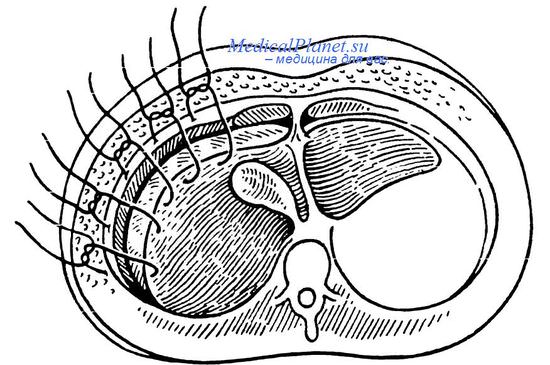
Гепатопексия по Хиари-Алферову-Николаеву.
После окончательной остановки кровотечения из печени постепенно ослабляют турникет с гепатодуоденальной связки, при этом в течение 10—15 мин наблюдают за изменением окраски печени. Появление темно-багрового или серого цвета свидетельствует о нарушении кровоснабжения и требует удаления соответствующего сегмента, однако при большой кровопотере, нестабильной гемодинамике это технически сложное и травматическое вмешательство следует отложить на 2—3 сут до стабилизации состояния или до доставки пострадавшего в специализированный стационар. Необходимо помнить, что выполнение таких расширенных вмешательств приводит к резкому увеличению леальности (до 60-80 %).
При невозможности выделения сосудисто-секреторных ножек и продолжающемся кронетечении из печени как исключение можно применить тугую тампонаду раны, используя 5-6 марлевых тампонов, которые выводят через контрапертуру в правом подреберье.
При обширных повреждениях обеих долей печени и профузном кровотечении также вынолняют тугую тампонаду марлевыми тампонами. Во всех случаях тяжелой травмы печени, в том числе и при тугой тампонаде, показаны дренирование двухпросветными силиконовыми трубками поддиафрагмального и подпеченочного пространств и обязательная декомпрессия желчевыводящих путей путем наружного дренирование холедоха по Керу или, в крайнем случае, наложения холецистостомы.
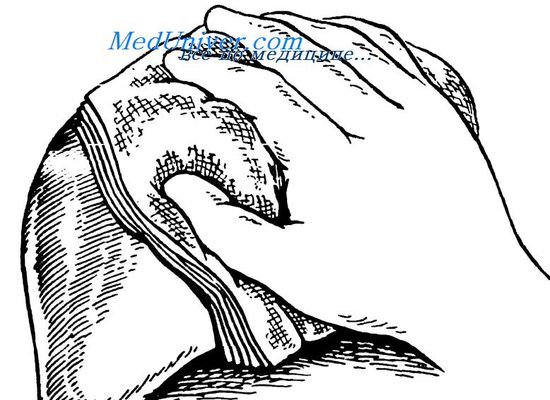
Тугая тампонада разрыва печени
Таким образом, оперативному лечению подлежат любые повреждения печени при продолжающемся кровотечении в брюшную полость. Применяемые при этом способы гемостаза зависят от опыта хирурга, технического оснащения операционной и характера повреждении печени.
Объем вмешательства на печени должен быть максимально щадящим, имея своей целью достижение темо- и желчестаза. Эффективным является применение как физических (электрическая, ультразвуковая, лазерная коагуляция), так и химических (фибриновый клей, тахокомб и др.) методов.
Обширные разрывы и глубокие раны паренхимы печени с повреждением сегментарных сосудисто-секреторных образовании требуют полноценной хирургической обработки с удалением нежизнеспособных тканей и отдельным лигированием кровеносных сосудов и желчных протоков. В случае неэффективного гемостаза могут быть использованы тампонада биологическим материалом, френогепатопексия, а также наружное сдавление печени. Метод наружного сдавления может вызывать резкое нарушение кровоснабжения органа и используется только при наличии определенного опыта.
Обширные первичные резекции печени при ее повреждении сопровождаются чрезвычайно высокой летальностью и не могут быть рекомендованы в широкую клиническую практику, тем более при тяжелой сочетанной травме.
— Также рекомендуем «Операции при повреждении селезенки. Методы остановки кровотечений из селезенки.»
Оглавление темы «Операции на паренхиматозных органах при сочетанной травме.»:
1. Оперативный доступ при сочетанной травме. Временный гемостаз и эвакуация крови при сочетанной травме.
2. Ревизия органов брюшной полости при сочетанной травме.
3. Реинфузия крови при сочетанной травме.
4. Операции при повреждении печени. Методы остановки кровотечений из печени.
5. Операции при повреждении селезенки. Методы остановки кровотечений из селезенки.
Источник
Среди повреждений органов брюшной полости разрывы печени в диагностическом и лечебном плане представляют относительно трудную и сложную задачу. Несмотря на достаточно плотную консистенцию, печень легко повреждается, даже при незначительном воздействии на нее. Печень покрыта брюшиной за исключением ее задней поверхности. Брюшинный покров мало защищает ее от механического воздействия. После повреждения этого покрова рыхлая ткань печени легко разрывается в любом направлении. Этим объясняется то, что при закрытых травмах живота относительно часто наступает разрыв печени. В связи с достаточной плотностью и малой эластичностью при ее небольшом разрезе или проколе иглой могут возникать кровотечение и истечение желчи.
Печень может повреждаться также при травмах грудной клетки и поясничной области. Это обусловлено анатомическим положением печени, ее большой массой и ограниченностью перемещения, ее связочным аппаратом [МЛ. Алиев, 1997; Ю.В. Бирюков и соавт., 1997; Е.С. Владимирова и соавт., 1997]. Будучи слабоэластичной и фиксированной между ребрами и позвоночником, она по сравнению с другими органами брюшной полости при закрытых травмах повреждается относительно часто, особенно при поражении ее патологическим процессом (сифилис, малярия, жировое перерождение, амилоидоз). При наличии патологических изменений в ней даже при воздействии незначительной внешней силы наступает ее разрыв.
Классификация. Различают закрытые и открытые, изолированные и комбинированные с другими органами повреждения.
По тяжести повреждения печени делят на 4 степени:
1) разрыв капсулы печени с легким кровотечением, не прекращающимся самопроизвольно или после ушивания капсулы; при подобном повреждении целость паренхимы печени не нарушается;
2) разрыв паренхимы, при котором кровотечение останавливается после наложения на него швов;
3) глубокие разрывы печени, сопровождающиеся профузным кровотечением и явлениями шока;
4) одновременные разрывы печени, крупных сосудов и НПВ; при таком виде повреждений больные часто умирают на месте происшествия.
Повреждения печени нередко сочетаются с повреждениями других органов брюшной полости, грудной клетки, черепа и опорно-двигательного аппарата.
Закрытые повреждения печени
Такие повреждения отмечаются при ударе по правому подреберью или надчревной области, а также при сдавлении между двумя предметами и обломками, развалинами, падении с высоты и тд. При наличии в печени патологических изменений и резкого повышения внутрибрюшного давления, даже при незначительной травме может наступить ее разрыв. Среди травм живота подкожные разрывы печени составляют 13,2-24,3% [Ю.В. Бирюков и соавт., 1987; Ю.М. Панцырев и соавт., 1988; Ю.И. Галлингер, 1996; Э.И. Гальперин, 1999]. Повреждения печени среди всех закрытых травм живота занимает 3-е место. В мирных условиях повреждения печени часто бывают при автомобильных и железнодорожных катастрофах. Следует отметить, что статистических данных относительно количества закрытых травм печени меньше, чем их фактическое количество, так как значительная часть пострадавших умирает на месте происшествия или при транспортировке в медицинское учреждение, а нередко и в медицинских учреждениях с невыясненным диагнозом.
В механизме возникновения закрытых травм печени большую роль играют переломы ребер. При этом часто повреждается правая доля печени. Закрытые повреждения печени часто встречаются у мужчин в их трудоспособном (18-40-летнем) возрасте. Характер повреждений печени зависит от механизма их возникновения. При воздействии механической силы на ограниченный участок печени возникает размозжение его и рядом лежащих органов и тканей. При падении с высоты или при сильном давлении на печень могут возникать обширные размозжения, отрыв ее отдельных участков, повреждения других органов живота и грудной клетки.
Патологическая анатомия. Разрывы печени могут быть изолированными и сочетанными с соседними ораганами (желудок, ДПК, поперечная ОК). При торакоабдоминальных ранениях вместе с печенью могут повреждаться и органы грудной клетки. Разрывы печени нередко сопровождаются повреждениями ЖП и внепеченочных желчных протоков. Повреждения печени могут сопровождаться нарушением целости капсулы и без него (рисунок 7, 8).

Рисунок 7. Разрыв печени (трещина)

Рисунок 8. Размозжение печени
В отдельных случаях может размозжаться ткань печени или оторваться ее отдельные части. Повреждения печени без нарушения целости капсулы называют подкапсулярными разрывами. Последние могут иметь вид центральных гематом.
Клиническая картина и диагностика. Клиническая картина закрытой травмы печени определяется характером повреждения. При этом отмечаются относительно легкое и тяжелое течение. Степень тяжести больного главным образом обусловлена объемом внугрибрюшного кровотечения и травматическим шоком. При подкапсулярных гематомах и поверхностных разрывах состояние больного может быть относительно удовлетворительным. При значительных или множественных разрывах, размозжениях или отрывах отдельных частей состояние пострадавших бывает очень тяжелым. Непосредственно после травмы у них преобладают явления шока, а позже развиваются симптомы внутреннего кровотечения: бледность покровов, холодный пот, тахикардия и гипотония. При эректильной фазе шока больные беспокойны, возбужденно кричат, часто меняют положение. Дыхание учащено, поверхностно, АД нормальное или повышенное, кожные покровы и видимые слизистые бледные.
У некоторых больных отмечается вынужденное положение, при перемене которого боли усиливаются (синдром «ваньки-встаньки»)- Непосредственно после травмы живот напряжен и втянут. При осмотре больного иногда в области печени отмечаются ссадины, кровоизлияния, переломы ребер и др. Больные очень беспокойны и жалуются на сильные боли в животе. Пульс прогрессивно учащается, АД падает Уровень АД зависит от степени тяжести поражения и количества потерянной крови. Ощупывание живота бывает болезненным, особенно в области повреждения. При перкуссии живота отмечается притупление перкуторного звука, место локализации его меняется при перемене положения больного (симптом перемещения). Количество излившейся в брюшную полость крови может достигать 2-3 л. Кровотечение самопроизвольно не останавливается, так как при смешивании желчи с кровью снижается свертываемость. В результате всасывания желчных пигментов может возникать брадикардия. При закрытых травмах печени до операции не всегда удается поставить диагноз и определить характер повреждения. Несмотря на это в обшей клинической картине преобладает картина повреждения внутрибрюшного органа, что требует неотложного оперативного вмешательства.
При подозрении на внутрибрюшное кровотечение показано произвести пункцию брюшной полости и лапароскопию, особенно при наличии множественных повреждений, когда на клиническую картину повреждения печени наслаиваются явления шока. При выявлении в брюшной полости крови показано неотложное оперативное вмешательство. Диагностике помогает и РИ. При этом выявляются косвенные признаки (высокое положение диафрагмы, ограничение ее подвижности, переломы ребер и др.).
Подкапсулярная гематома печени развивается постепенно. В начальной стадии она почти ничем не проявляется. Однако, достигая больших размеров, становятся более выраженными клинические признаки. При незначительном напряжении или травме может наступить так называемый двухэтапный разрыв печени. Это обычно происходит спустя 8-15 дней после получения травмы. Разрывы печени сопровождаются кровотечением в свободную брюшную полость, а через некоторое время обычно развивается разлитой перитонит, даже при отсутствии повреждений полых органов. При массивных повреждениях печени от всасывания продуктов распада ее паренхимы нередко может развиваться НП.
Клиническая картина. Клиническая картина повреждения печени бывает разнохарактерной. Из часто встречающихся явлений отмечаются шок, внутрибрюшное кровотечение. В тяжелых случаях развивается коллапс, потеря сознания. Больной лежит на правом боку или находится в вынужденном полусидячем положении. Он не может выдержать горизонтальное положение и тут же принимает полусидячее. При сочетанном повреждении полых органов к этому явлению присоединяется и картина перитонита. Состояние пострадавших прогрессивно ухудшается. Пульс учащается и бывает слабого наполнения, а иногда и еле ощутимым, АД падает. Живот умеренно вздут и напряжен, особенно в области правого подреберья. При накоплении в брюшной полости относительно большого количества крови в отлогих местах отмечается тупость. При изолированном повреждении печени симптом раздражения брюшины бывает выражен относительно слабее, чем при его сочетанном повреждении с полыми органами.
Диагноз ставится на основании тщательно собранного анамнеза, осмотра, степени потери крови (определение гематокрита и ОЦК), АД, данных рентгеноскопии, пункции живота, лапароскопии с применением метода шарнирного катетера.
Диагностика значительно трудна при подкапсулярных гематомах. При подобных повреждениях в первые дни отмечаются слабо выраженные симптомы. Однако спустя несколько дней после повреждений состояние больного может резко ухудшиться, появляются сильные боли, развивается клиническая картина внутрибрюшного кровотечения.
Диагностика повреждений печени значительно затрудняется при алкогольном опьянении пострадавшего или в бессознательном состоянии после черепно-мозговой травмы. В подобных случаях возникает необходимость более тщательно обследовать больного и установить за ним более активное наблюдение.
Лечение. При подозрении на наличие закрытой травмы (разрыва) печени показано неотложное оперативное вмешательство. Последнее менее опасно для больного, чем поздняя операция, так как каждый час ожидания увеличивает опасность неблагоприятного исхода. При выявлении разрыва печени можно поврежденный участок тампонировать большим сальником (биологическая тампонада). При размозжении ткани печени производится резекция данного участка.
Открытые повреждения печени
Наносятся разными колющими и режущими предметами, а также огнестрельным оружием. Соответственно различают колотые резаные и огнестрельные раны. Последние, в свою очередь, могут быть слепые, сквозные и тангенциальные. Огнестрельные раны, как правило, бывают комбинированными с повреждениями других органов брюшной полости. При колотых и резаных ранах размер повреждения печени бывает относительно маленьким, как и при огнестрельных ранах, однако при одновременных повреждениях легких, желудка или кишечника течение повреждений утяжеляется и становится опасным. При нанесении ран холодным оружием раневая поверхность печени бывает ровной, ее размеры часто соответствуют размерам наружного отверстия раны.
Для огнестрельных ран характерно наличие множественных разрывов печени. Раневой канал при этом обычно заполняется сгустками крови и кусочками печеночной ткани. При наличии сквозных ран размер выходного отверстия обычно бывает больше входного. При ранениях печени степень выраженности кровотечения зависит от размера повреждения и характера поврежденных сосудов. Наряду с кровотечением отмечается и истечение желчи, что часто становится причиной развития желчного перитонита. В более позднем периоде развивается некроз поврежденных, лишенных питания участков паренхимы печени.
Клиника и диагностика. Клиническая картина открытых повреждений печени мало отличается от клинической картины закрытых травм. Она зависит от характера повреждения, объема потерянной крови и времени, прошедшего с момента получения травмы. В клинической картине преобладают симптомы шока, особенно при комбинированных повреждениях. Достоверным признаком ранения печени является отток чистой или кровянистой желчи из раны. После разрыва печени о развившейся катастрофе в брюшной полости свидетельствует внутреннее кровотечение, наличие симптомов перитонита, боль, напряжение брюшной стенки, наличие положительного симптома Блюмберга—Щеткина, отставание брюшной стенки от акта дыхания, грудной тип дыхания и тл. Наличие этих явлений дает основание думать о повреждении печени. Ход раневого канала, наличие других характерных клинических признаков также дают основание диагностировать разрыв печени до оперативного вмешательства. Различают абдоминальные, торакоабдоминалъные и абдоминоторакальные ранения. При втором виде повреждения рана печени обычно локализуется на ее выпуклой поверхности, редко также на передней или нижней поверхности.
По локализации ран можно приблизительно определить место повреждения печени, торакоабдоминальных ран. При локализации на передних частях грудной клетки и надчревной области можно предположить повреждение центральных сегментов печени. Локализованные в заднебоковых частях и подреберных областях раны свидетельствуют о повреждении периферических частей печени. При локализации ран в надчревной и мезогастральной областях необходимо думать о повреждении нижней поверхности печени. Эта ранения нередко сопровождаются повреждениями ЖКТ, часто желудка. Размеры кожной раны у пострадавших в большинстве случаев соответствуют размерам раны печени. При повреждении крупных сосудов развивается нарушение кровообращения обширных участков печени. При этом быстро меняется цвет печени. При повреждении ПА она бывает сероватого цвета, ВВ — темно-фиолетового, а при повреждении ПВ — темно-коричневого оттенка. Необходимо помнить также и о сквозном повреждении печени. Во время операции следует осмотреть или ощупать противоположную поверхность, в противном случае, могут возникнуть серьезные осложнения.
При комбинированных торакоабдоминальных повреждениях клиническая картина состоит из симптомов повреждений печени, других органов брюшной полости и грудной клетки. В отличие от закрытых при открытых повреждениях печени особых диагностических трудностей не возникает. При наличии раны в области печени нет необходимости для уточнения диагноза производить дополнительные исследования.
Лечение. Даже при малейшем сомнении разрыва печени необходимо немедленно оперировать больного, не дожидаясь развития всех характерных симптомов. В зависимости от локализации повреждения операцию начинают лапаротомией или тораколапаротомией. Характер и объем оперативных вмешательств на печени зависят от вида повреждения. При открытой травме печени выбор оперативного доступа обусловлен локализацией раны. При необходимости проведения манипуляции на задней диафрагмальной поверхности печени разрез удлиняется в правую сторону, рассекая при этом прямую мышцу живота. При торакоабдоминальных и комбинированных повреждениях органов брюшной полости разрез начинают с правосторонней торакотомии по VIII межреберному пространству и продолжают до средней линии живота.
При оперативном вмешательстве в первую очередь предпринимают меры, направленные на остановку кровотечения. При сильном кровотечении можно временно выключить печень из общего кровообращения путем пережатия гепатодуоденальной связки и расположенных в ней ПА и ВВ (рисунок 9) не более чем на 10—15 мин. После остановки кровотечения рану печени обрабатывают и удаляют накопившуюся там кровь и желчь. Из раны печени необходимо удалить кровяные сгустки, нежизнеспособные ткани и инородные тела. Рану зашивают круглой иглой матрацными или П-образными швами (рисинок 10), под швы накладывают сальник на ножке. При очень тяжелом состоянии больного и наличии большого разрыва печени, когда невозможно зашить рану, считается допустимым ограничиться лишь обычным тампонированием ее сальником или марлевым тампоном. При локализации разрыва на диафрагмальной или реберной поверхности считается целесообразным данный участок печени подшить к диафрагме. При повреждении магистральных сосудов и желчных протоков, а также при массивном раэмозжении печени показано произвести декомпрессию желчных путей с помощью их наружного дренирования. Часто производят атипичную резекцию печени. При этом необходимо учитывать структуру печени, избегать повреждения сегментарной артерии и вены. При резаных ранах считается допустимым рану зашить без иссечения ее краев.

Рисунок 9. Сдавление печеночно-двенадцатиперстной связки:
а — пальцами: б — зажимом Гефнера

Рисунок 10. Матрацные швы при повреждении печени (по Тореку)
При огнестрельных ранах, размозжении ткани печени требуется произвести надежный гемостаз, что предотвращает опасность развития осложнений.
В послеоперационном периоде может развиваться ряд осложнений: вторичное кровотечение, гемобилия, желчный перитонит, поддиафрагмальный абсцесс, желчные свищи и т.д. При повреждениях печени смертность составляет 10-40%. Основные причины летальных исходов — шок и потеря крови.
Перейти к списку условных сокращений
Р.А. Григорян
Опубликовал Константин Моканов
Источник
