Кровотечение при пенетрации в поджелудочную железу
Панкреатит — серьезное заболевание, в основе которого лежит воспаление поджелудочной железы. Болезнь носит не локальный характер, от нее страдает весь организм. Хитрое заболевание не щадит никого, и часто приводит к серьезным осложнениям, одним из которых является кровотечение.
Обильные кровотечения при острой форме заболевания проявляются не так часто. Но их появление – свидетельство серьезного сбоя в работе организма, который может привести к летальному исходу.
Причиной этого явления может быть аррозия, или разъедание стенок сосудов, которые находятся в районе поджелудочной. Кровоизлияние происходит в пространство за брюшиной, в просвет ЖКТ или полость брюшины.
Симптомы кровотечения
К симптомам аррозивного кровотечения относят:
- рвоту;
- чувство тошноты;
- обморочное состояние и обморок;
- выступающий холодный пот;
- понижение артериального давления;
- учащенное сердцебиение.
Основным признаком кровоизлияния в области желудочно-кишечного тракта станет примесь крови в рвотных массах и стул ярко выраженного черного цвета.
Виды кровотечений при панкреатите
При воспалении поджелудочной железы могут появиться ранние и поздние кровотечения. Ранние, как правило, происходят вследствие эрозии стенок толстого кишечника или слизистой кишечника. Они не обильны и прекращаются после приема кровеостанавливающих лекарственных препаратов.
Поздние кровотечения (начинающиеся иногда на 200 сутки течения заболевания) являются результатом гнойного осложнения поджелудочной.
Рак поджелудочной
К появлению крови при панкреатите может привести рак поджелудочной железы (карцинома). Обнаружить его очень непросто, поэтому необходимо при малейшем намеке на заболевание пройти необходимую диагностику. Эта форма рака весьма агрессивна и быстрота действий может спасти жизнь.
К развитию рака поджелудочной приводят:
- курение;
- алкоголь;
- бедная свежими фруктами и овощами пища;
- наследственная предрасположенность;
- хронический панкреатит;
- сахарный диабет.
К симптомам карциномы поджелудочной железы относят: запор, слабость, общая утомляемость. У 90% больных заболевание проявляется болью и желтухой. Боль мучительная, локализуется или в спине, или в верхнем левом углу живота.
Желтуха может сопровождаться темной мочой, зудом и светлым калом. Желтизна кожных покровов и белков глаз появляется как следствие попадания желчи в кровь. Происходит это из-за того, что опухоль блокирует желчный проток. Этаже причина и появления зуда по всему телу.
При раке большое количество жирных кислот попадает в кал и выводится из организма больного. Это приводит к резкому снижению веса на фоне хорошего аппетита.
Поскольку опухоль оказывает сдавливающее действие на желудок и 12-перстную кишку, появляются сильные приступы тошноты и рвота.
Лечение при карциноме поджелудочной железы
Устраняется проблема хирургическим путем. Только так можно спасти больного. В клинике проводят резекцию поджелудочной и последующую химиотерапию.
Остальные виды лечения могут быть направлены на облегчение некоторых симптомов. Болевые ощущения снимают:
- обезболивающие;
- химио- и радиотерапия.
Народные средства
Чтобы правильно подобрать немедикаментозное лечение, следует учитывать: наличие метастаз, тяжесть состояния, стадия развития заболевания и пр. С этими знаниями можно приступать к подбору отваров и настоек. Благотворное влияние оказывают золотой ус, полынь, картофельные цветки, календула, свекольный сок и пр.
Питание
Особое внимание следует обратить на тепловую обработку продуктов. Пищу следует готовить на пару, запекать или отваривать. Перед подачей больному еду следует измельчить.
Продукты допускаются к употреблению только те, что легко усваиваются организмом. Поэтому жирная пища полностью исключается.
Идеальным блюдом станут супы-пюре. У них подходящая консистенция и они хорошо усваиваются. В их состав можно включить овощи и насытить организм полезными витаминами и микроэлементами.
Обязательно в меню должно входить богатое белком нежирное мясо, но только хорошо измельченное в блендере. Полезны будут и нежирные кисломолочные продукты в небольших количествах.
Поддержку организму окажут и различные крупы, но хорошо разваренные. Их также можно добавлять в супы.
Источник
Язвы желудка пенетрирующие в поджелудочную железу. Операции при пенетрирующих язвах.
Язвы желудка, пенетрирующие в поджелудочную железу и резистентные к медикаментозной терапии, встречаются крайне редко в связи с эффективностью современных терапевтических методов. Тем не менее , рано или поздно хирургу придется столкнуться с подобным случаем. Чрезвычайно важно помнить, что на ложе язвы, пенетрирующей в поджелудочную железу, не следует воздействовать агрессивными методами, такими как резекция или электрокоагуляция. Даже притом, что большинство язв желудке, пенетрирующих в поджелудочную железу, являются доброкачественными, показано, что они могут быть и злокачественными, несмотря на наличие воспалительной реакции, вызванной действием пепсина.
Если после выполнения нескольких предоперационных биопсий все же остаются некоторые сомнения относительно доброкачественной или злокачественной природы язвы, биопсию следует повторить во время операции.
Техника резекции желудка при язвахжелудка, пенетрирующих в поджелудочную железу, описана ниже.
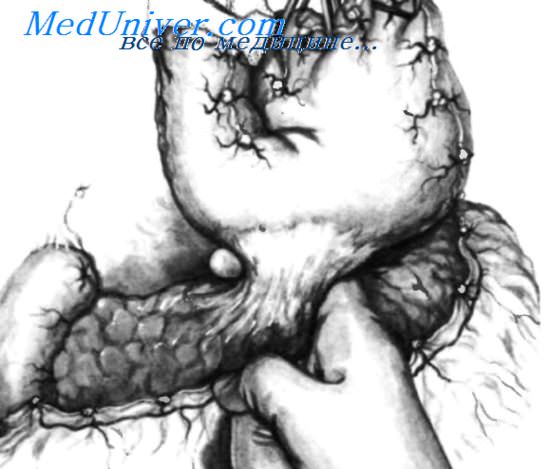
Данный пациент имеет большую каллезную язву на задней стенке тела желудка по малой кривизне, пенетрирующую в тело поджелудочной железы. Вокруг зоны пенетрации наблюдается интенсивный фиброзный воспалительный процесс. Большая кривизна желудка мобилизована, ее захватывают двумя треугольными зажимами Duval и осторожно подтягивают вверх.
После этого двенадцатиперстная кишка будет мобилизована и пересечена, чтобы получить удовлетворительный доступ к задней стенке желудка и передней поверхности поджелудочной железы.
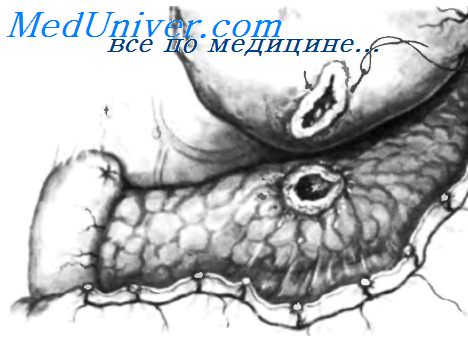
Двенадцатиперстная кишка пересечена и ее дистальный конец закрыт, в то время как проксимальный конец обернут марлей и удерживается зажимом Duval. При тракции вверх за три зажима становится доступной обзору зона пенетрации в поджелудочную железу и окружающие ее фиброзные сращения. Фиброзный валик вокруг перфорации рассекают.
Фиброзные тяжи вокруг пенетрации разделены, тяж пенетрации охвачен указательным пальцем правой руки, для того чтобы убедиться в отсутствии спаянных с зоной пенетрации внутренних органов, которые могут быть повреждены при отделении язвы от поджелудочной железы. На рисунке изображен описанный прием, выполняемый правым указательным пальцем.
Указательный палец, окружающий пенетрацию, заменен петлей или резиновой трубкой для выполнения тракции, позволяющей рассечь край язвы электроскальпелем.

Рассечение края язвы, пенетрирующеи в поджелудочную железу, завершают с помощью электроскальпеля.
Желудочная перфорация закрыта сразу после отделения желудка от поджелудочной железы чтобы предотвратить дальнейшее истечение желудочного содержимого. Не следует оказывать агрессивное воздействие на ложе язвы. Некоторые хирурги закрывают его участком большого сальника, чтобы предотвратить сращение петель тонкой кишки с этой зоной.
Желудочная перфорация ушита тремя отдельными швами, и верхняя часть атравматического двойного зажима Finochietto помещена поперек желудка для выполнения резекции по Billroth II и гастроеюностомии Пои язве желудка можно выполнить резекцию по Billroth I, при которой накладывают анастомоз между культей желудка и двенадцатиперстной кишкой. Ложе язвы укрыто большим сальником, подшитым к капсуле поджелудочной железы тремя швами.
— Также рекомендуем «Хирургическое лечение кровотечений из язвы желудка. Тактика хирурга при кровотечениях из язв желудка.»
Оглавление темы «Осложнения язв желудка. Осложнения после резекции желудка.»:
1. Техника резекции желудка при высоко расположенных язвах. Методика операции при высоких язвах желудка.
2. Язвы желудка пенетрирующие в поджелудочную железу. Операции при пенетрирующих язвах.
3. Хирургическое лечение кровотечений из язвы желудка. Тактика хирурга при кровотечениях из язв желудка.
4. Кровотечение из язвы двенадцатиперстной кишки. Операции при кровотечениях из язв.
5. Перфоративные язвы желудка и двенадцатиперстной кишки. Тактика при перфорации.
6. Операции при перфорации язвы двенадцатиперстной кишки и желудка.
7. Осложнения при операциях на желудке. Язвы анастомоза и рецидивирующие язвы.
8. Операции при язвах анастомоза и рецидивирующих язвах. Методика операций при рецидивирующих язвах.
9. Техника операции по поводу пептической язвы анастомоза. Устранение осложнений задней чрезбрыжеечной гастроеюностомии.
10. Желудочно-тощекишечно-толстокишечный свищ. Устранение желудочно-кишечных свищей.
Источник
Пенетрирующая
язва возникает при распространении
деструктивного язвенного процесса за
пределы стенки желудка или двенадцатиперстной
кишки в соседние органы: печень,
поджелудочную железу, сальник.
Наиболее
часто пенетрация язвы происходит в
малой сальник, головку поджелудочной
железы, печеночно-двенадцатиперстную
связку.
Клиническая
картина и диагностика.
Боли
при пенетрирующей язве становятся
постоянными, интенсивными, теряют
закономерную связь с приемом пищи, не
уменьшаются от приема антацидных
препаратов. Усиливаются тошнота и рвота.
В ряде случаев появляются признаки
воспаления, о чем свидетельствуют
субфебрильная температура, лейкоцитоз,
увеличение СОЭ. При пенетрации язвы в
поджелудочную железу появляются боли
в спине, часто принимающие опоясывающий
характер. Для пенетрирующей язвы тела
желудка характерна иррадиация болей в
левую половину грудной клетки, область
сердца. При пенетрации язвы в головку
поджелудочной железы, печеночно-двенадцатиперстную
связку может развиться обтурационная
желтуха. Рентгенологическим признаком
пенетрации язвы является наличие
глубокой ниши в желудке или двенадцатиперстной
кишке, выходящей за пределы органа.
Диагноз подтверждается эндоскопическим
исследованием с биопсией краев язвы.
Лечение.
Консервативная
противоязвенная терапия при пенетрирующих
язвах часто неэффективна, показано
хирургическое лечение. При язве
двенадцатиперстной кишки рекомендуют
селективную проксимальную ваготомию
с удалением язвы или оставлением ее дна
на органе, в который она пенетрировала;
при язве желудочной локализации выполняют
резекцию желудка.
Пилородуоденальный стеноз
Сужение
начального отдела двенадцатиперстной
кишки или пилорического отдела желудка
развивается у 10-15% больных язвенной
болезнью. Причиной чаще являются язвы
пилорического канала и препилорические
язвы.
Формирование
стеноза происходит в результате
рубцевания язвы, в некоторых случаях –
вследствие сдавления двенадцатиперстной
кишки воспалительным инфильтратом,
обтурации просвета кишки отеком в
области язвы.
Причины
и степень сужения определяются с помощью
рентгенологического исследования,
гастродуоденоскопии и (при показаниях)
биопсии. В ответ на затруднение эвакуации
из желудка его мышечная оболочка
гипертрофируется. В дальнейшем
сократительная способность мыщц
ослабевает, наступает расширение желудка
(дилатация, гастрэктазия) и его опущение
(гастроптоз).
Клиническая
картина и диагностика.
В
клиническом течении стеноза различают
3 стадии: I
– стадия компенсации, II
– стадия субкомпенсации, III
– стадия декомпенсации.
Стадия
компенсации не имеет выраженных
клинических признаков. На фоне обычных
симптомов язвенной болезни больные
отмечают в эпигастральной области после
приема пищи продолжительные боли,
чувство тяжести и полноты; изжогу,
отрыжку. Эпизодически бывает рвота,
приносящая облегчение, с выделением
значительного количества желудочного
содержимого.
В
стадии субкомпенсации ощущение тяжести
и полноты в эпигастральной области
усиливается, появляется отрыжка с
неприятным запахом тухлых яиц вследствие
длительной задержки пищи в желудке.
Часто беспокоят коликообразные боли,
связанные с усиленной перистальтикой
желудка, сопровождающейся урчанием в
животе. Почти ежедневно возникает
обильная рвота. Нередко больные вызывают
ее искусственно. Рвотные массы содержат
примесь непереваренной пищи.
Для
стадии субкомпенсации характерно
снижение массы тела. При осмотре живота
у худощавых больных видна волнообразная
перистальтика желудка, меняющая контуры
брюшной стенки. Натощак определяется
«шум плеска» в желудке.
В
стадии декомпенсации прогрессируют
гастростаз и атония желудка. Перерастяжение
желудка приводит к истончению его
стенки, утрате возможности восстановления
моторно-эвакуаторной функции. Состояние
больного значительно ухудшается.
Отмечается многократная рвота. Ощущение
распирания в эпигастральной области
становится тягостным, заставляет больных
вызывать рвоту искусственно или промывать
желудок через зонд. Рвотные массы
(несколько литров) содержат зловонные,
разлагающиеся, многодневной давности
остатки пищи.
Больные
с декомпенсированным стенозом обычно
истощены, обезвожены, адинамичны, их
беспокоит жажда. Отмечается уменьшение
диуреза. Кожа сухая, тургор ее понижен.
Язык и слизистые оболочки полости рта
сухие. Через брюшную стенку у похудевших
больных могут быть видны контуры
растянутого желудка. Толчкообразное
сотрясение брюшной стенки рукой вызывает
«шум плеска» в желудке.
Терминальная
стадия декомпенсированного стеноза
характеризуется признаком трех Д:
дерматит, диарея, деменция.
При
рентгенологическом исследовании в I
стадии выявляют несколько расширенный
желудок, усиление его перистальтики,
сужение пилородуоденальной зоны.
Эвакуация из желудка ускоренная. Во II
стадии желудок расширен, натощак содержит
жидкость, перистальтика его ослаблена.
Пилородуоденальная зона сужена. Через
6 часов в желудке выявляют остатки
контрастного вещества. В III
стадии желудок резко растянут, натощак
в нем находят большое количество
содержимого. Перистальтика резко
ослаблена. Эвакуация контрастной массы
из желудка задержана более чем на 24
часа.
Степень
сужения пилородуоденальной зоны
определяют при эндоскопическом
исследовании. В I
стадии отмечается рубцово-язвенная
деформация с сужением пилородуоденальной
зоны до 1 – 0,5 см; во II
стадии желудок растянут, пилородуоденальная
зона сужена до 0,5 – 0,3 см за счет резкой
рубцовой деформации. Перистальтическая
активность понижена. В III
стадии желудок достигает огромных
размеров, появляется атрофия слизистой
оболочки.
У
больных с пилородуоденальным стенозом
вследствие исключения нормального
питания через рот, потери с рвотными
массами большого количества желудочного
сока, содержащего ионы H+,
K+,
Na+,
Cl+,
а также белок, наблюдаются обезвоживание,
прогрессирующее истощение, нарушение
электролитного баланса (гипокалиемия,
гипохлоремия) и кислотно-основного
состояния (метаболический алкалоз).
Признаками
водно-электролитных нарушений являются
головокружение и обмороки при резком
переходе больного из горизонтального
в вертикальное положение, частый пульс,
снижение АД, тенденция к коллапсу,
бледность и похолодание кожных покровов,
снижение диуреза. Гипокалиемия
(концентрация K+
˂ 3,5 ммоль/л) клинически проявляется
мышечной слабостью. Снижение уровня K+
в плазме до 1,5 ммоль/л может привести к
параличу межреберных мышц и диафрагмы,
остановке дыхания и сердечной деятельности.
При гипокалиемии наблюдаются понижение
АД (преимущественно диастолического),
нарушение ритма сердечных сокращений,
расширение границ сердца, систолический
шум на его верхушке. Может произойти
остановка сердца. На ЭКГ выявляют
удлинение интервала Q–T,
уменьшение амплитуды и уплощение зубца
T,
появление зубца U.
На фоне гипокалиемии может возникнуть
динамическая непроходимость кишечника.
В
результате обезвоживания организма
снижается почечный кровоток, уменьшаются
клубочковая фильтрация и диурез,
появляется азотемия. В связи с почечной
недостаточностью из крови не выводятся
«кислые» продукты обмена веществ.
Снижается pH
крови, гипокалиемический алкалоз
переходит в ацидоз. Гипокалиемия
заменяется гиперкалиемией. Наряду с
этим у больных возникает выраженная
гипохлоремия. Нарушение содержания
электролитов в крови влияет на
нервно-мышечную возбудимость. В тяжелых
случаях на фоне гипохлоремии развивается
желудочная тетания – общие судороги,
тризм, сведение кистей рук («рука акушера»
— симптом Труссо), подергивание мышц
лица при поколачивании в области ствола
лицевого нерва (симптом Хвостека).
Гипохлоремический
и гипокалиемический алкалоз, сочетающийся
с азотемией, при отсутствии правильного
лечения может стать несовместимым с
жизнью.
Дифференциальная
диагностика.
Пилородуоденальный
стеноз язвенного происхождения следует
отличать от стенозов, обусловленных
опухолями выходного отдела желудка.
Выраженность гастрэктазии при медленно
(годами) прогрессирующем язвенном
стенозе значительно больше, чем при
быстро развивающемся (недели и месяцы)
опухолевом сужении привратника.
Эндоскопическое (включая биопсию) и
рентгенологическое исследования
позволяют уточнить диагноз. Диагностика
суб- или декомпенсированного
пилородуоденального стеноза является
абсолютным показанием к операции.
Лечение.
Больным
с признаками обострения язвенной болезни
при компенсированном стенозе проводят
курс консервативного противоязвенного
лечения длительностью до 2-3 недель. В
результате могут уменьшиться отек
слизистой оболочки привратника и
начальной части двенадцатиперстной
кишки, периульцерозный инфильтрат,
улучшается проходимость области
привратника. Одновременно осуществляют
коррекцию водно-электролитных и белковых
нарушений. После такого лечения риск
операции снижается.
Больные
с субкомпенсированным и декомпенсированным
стенозом, имеющие выраженные расстройства
водно-электролитного баланса и КОС,
нуждаются в более тщательной комплексной
предоперационной подготовке, в которую
должны быть включены следующие
мероприятия.
Нормализация
водно-электролитных нарушений (введение
растворов декстрана, альбумина, протеина,
сбалансированных растворов, содержащих
ионы K+,
Na+,
Cl+.
Препараты калия можно назначать только
после восстановления диуреза. Для
поддержания водного равновесия больному
вводят изотонический раствор глюкозы.
Об эффективности проводимого лечения
судят по общему состоянию больного,
показателям гемодинамики (пульс, АД,
ЦВД, шоковый индекс, почасовой диурез,
ОЦК), показателям кислотно-основного
состояния, концентрации электролитов
плазмы (K,
Na,
Cl),
Hb,
гематокрита, креатинина, мочевины
крови.Парентеральное
или зондовое энтеральное питание,
обеспечивающее энергетические
потребности организма за счет введения
растворов глюкозы, аминокислот, жировой
эмульсии. Зонд для кормления устанавливают
эндоскопически в постстенотический
отдел тонкой кишки.Противоязвенное
лечение антисекреторами.Систематическая
декомпрессия желудка (аспирация
желудочного содержимого через зонд).
Хирургическое
лечение.
При
пилородуоденальном стенозе операцией
выбора следует считать селективную
проксимальную ваготомию с различными
вариантами дренирования желудка
(пилородуоденопластика, поперечная
гастродуоденостомия при декомпенсированном
стенозе).
Отдаленные
результаты такого оперативного лечения
язвенных пилородуоденальных стенозов
не отличается от результатов лечения
неосложненных язв.
Соседние файлы в предмете Общая хирургия
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник


