Кровотечение при колоректальном раке
Колоректальный рак – распространенное заболевание, представляющее собой злокачественную опухоль толстого кишечника или прямой кишки. О том, как выглядит эффективная профилактика и лечение колоректального рака, предлагаемые современной медициной (симптомы, факторы риска, методы диагностики), – наш материал.
Самое главное, что нужно помнить – лечение колоректального рака эффективно при условии его профилактики и раннего выявления. К сожалению, будущие пациенты игнорируют этот подход и крайне редкую симптоматику ранних стадий колоректального рака (о ней – ниже), что приводит к значительной доле заболевания в статистике смертности онкологических пациентов (например, в США колоректальный рак лидер по этому показателю).
Как связаны колоректальный рак и полипы кишечника?
Скопление клеток, вызванное нарушением механики роста и отмирания, приводит к образованию наростов на внутренней поверхности кишечника – полипов. Большинство из них безвредны, однако значительная часть случаев колоректального рака развивается из перерожденных клеток полипов, являющихся предраковым заболеванием.
Колоректальный рак: факторы риска, на которые Вы не сможете повлиять
Некоторые из факторов, увеличивающих вероятность развития колоректального рака, Вы не можете контролировать по объективным причинам:
- возраст – наибольший шанс услышать такой диагноз “колоректальный рак” имеют люди старше 50 лет;
- наличие в организме полипов или воспалительных заболеваний кишечника;
- колоректальный рак и полипы толстой кишки в семейном анамнезе (у близких родственников).
Факторы риска колоректального рака, которые поддаются контролю
Если Вы ответственно относитесь к своему здоровью – запомните список того, что следует исключить, чтобы снизить риск рака прямой и толстой кишки (а при наличии указанных в предыдущем разделе факторов риска – действуйте с утроенным усердием в сохранении своего здоровья). Итак, существенно повышают вероятность колоректального рака:
- потребление большого количества красного мяса и переработанных мясных продуктов, в особенности, прошедших тепловую обработку при высоких температурах (колбасы, копчености, гриль, шашлык) – Всемирная организация здравоохранения (ВОЗ) признала продукты из переработанного мяса канцерогеном;
- недостаточное потребление грубой растительной клетчатки (корнеплоды, капуста);
- лишний вес, особенно, жировые отложения в области талии;
- недостаточная физическая активность;
- курение увеличивает риск колоректального рака в ДВА раза;
- высокое потребление алкоголя.
Симптомы колоректального рака
Особенность заболевания — отсутствие ранней симптоматики. Поэтому при появлении симптомов необходимо как можно быстрее пройти обследование. Чем раньше будет выявлен рак, тем более эффективным будет его лечение. Наиболее характерные симптомы колоректального рака:
- кровь в стуле
- боли в животе
- запоры, либо, наоборот, диарея;
- усталость, потеря веса без причины.
Появление этих признаков говорит о значительном размере опухоли, подлежащей более сложному лечению.
Колоректальный рак — диагностика
Скрининг. Регулярные профилактические обследования (колоноскопия) и ряд лабораторных исследований – это тот минимум, который нужен, чтобы выявить колоректальный рак на ранней стадии. Остальные методы диагностики показаны для уточнения диагноза и его верификации типа опухоли.
Колоноскопия
Колоноскопия в современном виде – ректальное введение миниатюрной видеокамеры для визуального обследования состояния слизистой оболочки кишечника. Лучший вариант – колоноскопия выявила полипы, хирург провел их безоперационное удаление, риск рака снизился на 75%. Немного худший – во время диагностики обнаружена опухоль на ранней стадии, начато своевременное лечение.
Есть и другой, менее оптимистичный, вариант – проходим колоноскопию для подтверждения подозрений о наличии опухоли кишечника, после чего начинаем лечение колоректального рака и его метастазов.
Выбор очевиден – все на скрининг!
Виртуальная колоноскопия
Учитывая “специфику” традиционной видеоколоноскопии, в обществе существует спрос на методы лучевой диагностики, которые можно применять в качестве скрининговых. В частности, компьютерная томография кишечника позволяет создать виртуальную трехмерную модель органа. Единственное преимущество КТ кишечника – оно проводится без помещения камеры внутрь организма. Среди основных минусов — лучевая нагрузка на организм, высокий шанс “пропустить” полипы и опухоли небольших размеров. А если полипы и будут выявлены — традиционной колоноскопии для их эндоскопического удаления – не избежать.
Ирригоскопия
За этим сложным названием стоит известная много лет и, по-прежнему, незаменимая процедура постепенного введения в организм рентген-контрастного вещества с пошаговой фиксацией состояния движения и накопления контраста на рентгеновских снимках. Ирригоскопия позволяет точно определить контуры кишечника, места ограниченной проходимости, новообразования на внутренних стенках органа – полипы и опухоли. Хотя полностью заменить традиционную колоноскопию (видеоколоноскопию) “бариевые клизмы” (так иногда называют ирригоскопию, имея в виду, что рентген-контрастным веществом выступают соли бария), особенно в части скрининговых исследований, метод не может — проведение ирригоскопии не рекомендуется чаще, чем один раз в пять лет.
Анализ кала на скрытую кровь
Один из наиболее доступных видов ранней диагностики, который может выявить колоректальный рак без вмешательства в организм. Микрочастицы крови в кале – повод пройти более глубокое обследование (как минимум, колоноскопию). Поэтому анализ кала на скрытую кровь становится все более востребованным в широкой клинической практике в качестве метода скрининга колоректального рака. Рекомендуется 1-2 раза в год.
Скорее всего, это колоректальный рак. Как действовать дальше?
Если данные предварительной диагностики говорят о возможном наличии опухоли, следующим этапом станет биопсия новообразования. Во время колоноскопии врач удалит полип и получит таким образом образец с любой части кишечника, которая будет вызывать подозрение. Эксперты (врачи-патоморфологи) изучат образец взятой во время биопсии ткани под микроскопом для определения типа клеток, из которых он состоит. Это подтвердит либо опровергнет предположение о развитии колоректального рака.
В случае, если взятый образец будет содержать злокачественные клетки, может быть проведено иммуногистохимическое исследование (ИГХ, иммуногистохимия). Задача ИГХ – выявить вероятную уязвимость опухолевых клеток к одному из препаратов таргетной терапии.
Стадии колоректального рака
“Стадирование” рака указывает на степень распространенности заболевания в организме. Чем выше стадия, тем менее оптимистичным является прогноз эффективности терапии. Правильное стадирование поможет выбрать наиболее оптимальную тактику лечения. Стадия рака зависит от размера новообразования, распространенности в окружающие лимфоузлы и наличия отдаленных метастазов.
У пациентов с диагнозом “колоректальный рак” выделяют следующие стадии заболевания:
- 0-я стадия: Рак локализован в пределах внутренней оболочки толстой кишки или прямой кишки;
- I-я стадия: Прорастание злокачественной опухоли в мышечный слой толстой кишки (прямой кишки);
- II-я стадия: Новообразование располагается в пределах внешнего слоя толстой (или прямой) кишки, либо проросло за ее пределы;
- III-я стадия: Распространение злокачественных клеток в один или более лимфоузлов;
- IV-я стадия: Наличие отдаленных опухолей – метастазы колоректального рака распространились в другие части тела, такие как печень, легкие или кости.
Лечение колоректального рака
Как и в случае с другими онкологическими заболеваниями, лечение колоректального рака в современном представлении включает комплексное применение различных методов. Для обеспечения максимального эффекта, а также сохранения качества жизни пациента (как во время лечения, так и по его завершению), в мультидисциплинарном консилиуме принимают участие врачи различных специальностей: клинический онколог, хирург, лучевой терапевт, радиохирург, химиотерапевт и т.д. Именно такой подход отличает практику онкологической помощи, предоставляемой пациентам в МИБС, что соответствует практике лучших мировых онкоцентров.
Когда поможет хирургия?
Хирургическое лечение колоректального рака демонстрирует наибольшую эффективность на ранних стадиях заболевания. Но и на более поздних этапах показано хирургическое удаление опухоли и пораженных тканей, нередко требуется удаление части кишечника с одномоментной (в рамках одного хирургического вмешательства) пластикой органа, либо временным выведением колостомы (вывод здоровой части кишечника на брюшную стенку для размещения калоприемника) и последующим восстановлением естественного пути выведения продуктов жизнедеятельности. На четвертой стадии, когда метастазы колоректального рака поразили другие органы хирургическое вмешательство, скорее всего не излечит, но облегчит симптомы и улучшит качество жизни пациента.
Радиочастотная абляция
Одним из вариантов радикального лечения злокачественной опухоли толстого кишечника либо прямой кишки (термин колоректальный рак охватывает заболевания этих двух отделов) является интенсивный нагрев опухоли воздействием радиоизлучения высокой частоты. Для этого под контролем КТ хирург вводит электроды в зону расположения опухоли. Радиочастотная абляция может применяться в тех случаях, когда опухоль не может быть удалена хирургически.
Химиотерапия и таргетное лечение колоректального рака
Учитывая статистику (позднее выявление и высокая смертность), лечение колоректального рака – одна из наиболее актуальных задач современной онкологии. Это выражается в повышенном внимании к разработке препаратов для борьбы с первичной опухолью и ее метастазами. На сегодня химиотерапия – важная часть сочетанного лечения, а ее побочные эффекты (главным образом, тошнота) эффективно контролируются современными методами поддерживающей терапии. Кроме того, широко изучаются и возможности для безоперационного таргетного лечения колоректального рака, с каждым годом арсенал онкологов пополняют новые препараты, действующие не на все клетки организма, а только на раковые клетки, обладающие одной или несколькими специфическими уязвимостями (выявляются при иммуногистохимии), на которые нацелена таргетная терапия.
Лучевое лечение колоректального рака
Как часть сочетанного подхода к лечению рака, методы лучевой терапии и радиохирургии занимают важное место в мировой практике онкологии. Оснащение Онкологической клиники МИБС современным высокотехнологичным оборудованием позволяет провести все виды лучевого лечения, предусмотренные современными протоколами оказания онкологической помощи.
В частности, лечение колоректального рака предусматривает использование радиохирургии для лечения метастазов в другие части тела (этому аспекту онкологической помощи будет посвящен следующий раздел), а также высокоточную лучевую терапию (IMRT) для лечения первичных опухолей кишечника.
Спектр применения лучевой терапии при лечении колоректального рака довольно широк. Неоадъювантная лучевая терапия позволяет уменьшить объем опухоли и снизить активность ее клеток (а, зачастую, «закапсулировать» опухоль в ее границах, делая для хирурга видимым границу здоровых и опухолевых тканей) для более безопасного и менее объемного хирургического вмешательства. Проводимая после хирургического вмешательства адъювантная лучевая терапия имеет своей целью уничтожение вероятных микрочастиц опухоли, расположившихся в границах удаленного новообразования, а также в близлежащих элементах лимфатической системы. Нередко послеоперационная лучевая терапия применяется одновременно с введением химиопрепаратов (химиолучевая терапия).
Также лучевое лечение колоректального рака широко применяется на поздних стадиях, как паллиативное лечение, задача которого – не радикальное воздействие на распространившуюся опухоль, а снижение болевых ощущений для повышения качества жизни пациента.
Для достижения эффекта требуется подвести к опухолевым тканям максимально возможную дозу, требуемую для разрушения ДНК раковых клеток, при это сохранив от повреждения здоровые ткани организма и полностью исключив облучение критически важных структур. Лучевое лечение колоректального рака требует максимальной защиты мочевого пузыря, мочеточников, здоровой части кишечника. Достичь такой точности подведения дозы при многократном повторении (количество сеансов – фракций, – лучевой терапии колоректального рака составляет от 5 до 30) позволяют только современные линейные ускорители, на которых реализуется лучевая терапия с модуляцией интенсивности (IMRT). Роботизированный комплекс проводит облучение по заданному плану лечения, описывающему множество полей облучения, каждое из которых имеет свою форму и подается по своей траектории, формируя высокую дозу ионизирующего излучения только в зоне пересечения полей.
Безопасность такого способа лучевой терапии гарантируют многоступенчатые мероприятия:
- подтверждение цифрового трехмерного плана лечения различными специалистами (медицинский физик и лучевой терапевт);
- контроль положения пациента перед началом каждого сеанса, выполняемый на основании данных интегрированной в линейный ускоритель системы рентгенологического контроля малой мощности;
- надежная и безопасная фиксация положения пациента с помощью специализированных приспособлений.
Практика лучших мировых клиник, подтвержденная опытом специалистов Онкологической клиники МИБС, показала, что совместная работа хирурга и лучевого терапевта позволяет повысить эффективность лечения колоректального рака, снизить вероятность его рецидива, а также уменьшить травматичность операции. И наоборот, если пациент выбирает онкоцентр, оборудование которого не позволяет реализовать лечение колоректального рака в соответствии с современными протоколами (учреждение не оборудовано линейными ускорителями, либо укомплектовано устаревшей техникой), эффективность такого лечения не будет максимальной.
Лечение метастазов колоректального рака
Борьба с распространенным раком включает не только повышенное внимание к “органам мишеням”, но комплексный подход к лечению метастазов колоректального рака, тактика которого зависит от стадии заболевания и разрабатывается совместно с привлечением специалистов различных специальностей (хирурги, лучевые терапевты, химиотерапевты).
Чаще всего, в 50% случаев, пациентам с колоректальным раком требуется лечение метастазов в печень. Учитывая близкое расположение этих органов, при хирургическом вмешательстве хирург может провести одновременное удаление первичной опухоли, пораженных лимфатических узлов и метастазов колоректального рака в печень.
Химиотерапия, назначаемая для уничтожения клеток первичной опухоли, действует и на ее метастазы. Однако в ряде случаев высокоточное бесконтактное лечение метастазов методом радиохирургии (в МИБС выполняется, согласно потребности конкретного клинического случая, на комплексе КиберНож или радиохирургическом линейном ускорителе TrueBeam STx) может демонстрировать большую эффективность, значительно облегчив состояние пациента без повторной операции.
Колоректальный рак четвертой стадии – с множественными метастазами – сложная задача для онколога. Но и при таком варианте развития событий лучевое лечение и химиотерапия могут облегчить симптомы и продлить жизнь.
Прогноз при колоректальном раке
Ожидаемый эффект, который может дать лечение колоректального рака, сильно зависит от стадии заболевания. Для стандартизации степени эффективности используется понятие “пятилетней выживаемости”. Термин означает процент пациентов, которые живут пять и более лет после постановки диагноза. Выживаемость среди пациентов с диагнозом «колоректальный рак», если он выявлен на первой стадии, колеблется в пределах 90%, при условии получения адекватного лечения современными методами.
Профилактика колоректального рака
Исследования показали, что до 45% вероятности риска колоректального рака можно снизить за счет простых здоровых привычек, связанных с диетой и физической активностью.
Насчет питания – все просто. Побольше овощей-фруктов, поменьше красного и переработанного мяса, продукты из цельных зерен взамен очищенных. Это также поможет поддерживать вес тела в норме.
Как, впрочем, и физическая активность. Важный резерв снижения риска колоректального рака – активность на уровне 150 минут в неделю легких нагрузок, например быстрой ходьбы, либо выполняемых в два раза меньше по времени, более энергичных упражнений (подойдет бег трусцой или плавание в бассейне).
В случае, если Вы нашли эту статью при поиске оптимального варианта лечения колоректального рака у себя или Ваших близких, предлагаем Вам комплексную онкологическую помощь в МИБС. Для того, чтобы получить больше информации — звоните, не откладывая, или закажите обратный звонок.
Источник
Колоректальный рак – это злокачественное новообразование в стенке толстой кишки. Опасность патологии в том, что она долгое время развивается бессимптомно, пациент не обращает внимания на первичные признаки. Однако заболевание продолжает прогрессировать, появляются осложнения, которые значительно ухудшают прогноз для пациента. Поэтому при наличии колоректального рака так важно своевременно провести диагностику.
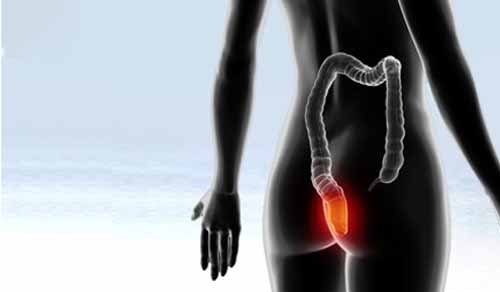
Симптомы колоректального рака
Ранние симптомы
- общая слабость;
- повышенная утомляемость;
- наличие неприятного привкуса во рту, появление отрыжки кислым;
- тошнота, рвота, не приносящая облегчения;
- вздутие живота, метеоризм;
- ощущение тяжести в области эпигастрия;
- тянущие боли в животе, часто локализующиеся в левой части живота.
Дальнейшее развитие симптоматики
-
 частичная, а затем и полная кишечная непроходимость;
частичная, а затем и полная кишечная непроходимость; - острые боли, возникающие резко и имеющие схваткообразный характер;
- постоянные нарушения перистальтики – чередование запоров и диареи;
- выраженная интоксикация – слабость, утомляемость, повышение температуры;
- выделение крови в начале дефекации;
- ощущение неполного опорожнения кишечника;
- снижение массы тела пациента;
- анемия;
- сухость слизистых глаз, рта, носа;
- повышенная потливость;
- боли при дефекации;
- иммунодефицитное состояние, которое сопровождается частыми инфекциями;
- сохраняется тошнота и рвота, потеря аппетита.
Причины и факторы риска
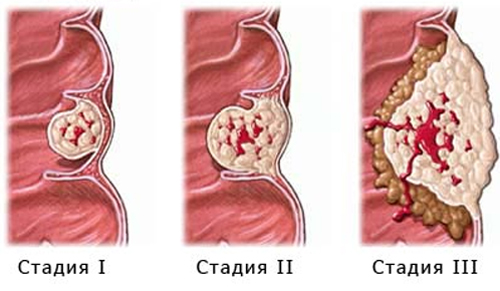
Стадии рака
- Стадия I. Характеризуется возникновением первичной опухоли, которая распространяется на глубину слизистой и подслизистой оболочки толстого кишечника.
- Стадия IIa. Опухоль распространяется глубже, но не прорастает всю стенку кишечника. Образование перекрывает не более половины полости органа. При этом не обнаруживается распространения в другие органы, в том числе в лимфатические узлы.
- Стадия IIb. Отличается от предыдущей стадии глубиной распространения – опухоль прорастает всю стенку кишечника, но при этом не выходит в полость органа более чем на половину поперечника и не дает метастазов в лимфатические узлы.
- Стадия IIIa. Новообразование распространяется на всю глубину стенки кишечника, закрывает более половины просвет, но не переходит на лимфатические узлы.
- Стадия IIIb. Опухолевый очаг прорастает всю стенку органа, значительно перекрывает его полость и распространяется в ближайшие лимфоузлы.
- Стадия IV. Опухоль значительно разрастается, может распространяться в соседние органы или отдавать гематогенные метастазы в отдаленные ткани.
Диагностика
- Анализ клинико-анамнестических данных. О наличии рака может свидетельствовать длительное вялое течение заболевания, характерные кишечные симптомы, наличие астенизации пациента (слабость, вялость, субфебрильная лихорадка), а также снижение массы тела (признак кахексии).
- Пальцевое ректальное исследование. Считается первичным методом диагностики. С помощью ректального исследования можно обнаружить только образования, расположенные в области анального канала.
-
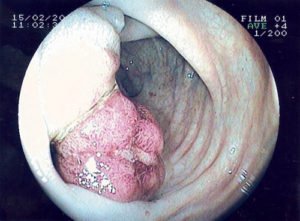
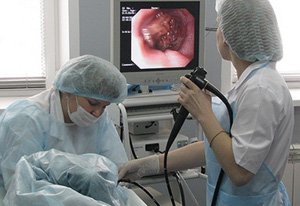 Колоноскопия. Основной метод диагностики колоректального рака. Методика может применяться и в качестве скрининга – профилактического обследования пациентов группы риска (пожилых людей старше 50 лет). Исследование предполагает введение в пищеварительную систему пациента через анальное отверстие специального эндоскопа, с помощью которого можно осмотреть стенку кишечника и обнаружить патологическое образование. В ходе диагностики из подозрительной опухоли обязательно берется фрагмент ткани.
Колоноскопия. Основной метод диагностики колоректального рака. Методика может применяться и в качестве скрининга – профилактического обследования пациентов группы риска (пожилых людей старше 50 лет). Исследование предполагает введение в пищеварительную систему пациента через анальное отверстие специального эндоскопа, с помощью которого можно осмотреть стенку кишечника и обнаружить патологическое образование. В ходе диагностики из подозрительной опухоли обязательно берется фрагмент ткани. - Гистологическое исследование. Полученный при колоноскопии биоптат отправляется в лабораторию для определения его клеточного состава. Анализ морфологии ткани позволяет дифференцировать злокачественное новообразование от доброкачественных полипов. Проведение гистологического исследования является обязательным компонентом диагностики, без которого невозможно подтвердить диагноз колоректального рака.
- Ирригоскопия. Методика представляет собой «запасной» метод диагностики, который применяется при наличии противопоказаний к колоноскопии. Она относится к рентгеноконтрастным исследованиям. По информативности ирригоскопия значительно ниже, чем эндоскопическая диагностика.
- Исследование кала. При анализе копрограммы можно обнаружить скрытую кровь в кале, которая свидетельствует о наличии повреждения стенки кишечника, характерного для колоректального рака. Однако такой признак не является специфическим для новообразования, он может появляться и при других патологиях пищеварительной системы.
-
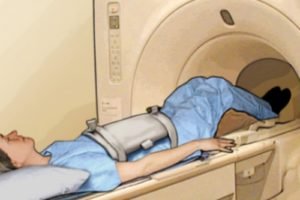 Дополнительные исследования. После обнаружения очага рака пациента в обязательном порядке обследуют на наличие метастазов опухоли в других органов. С этой целью проводится комплекс исследований, который включает УЗИ, КТ или МРТ брюшной полости, рентгенографическое исследование грудной клетки, урографию, цистоскопию. Объем обследования пациента зависит от наличия симптомов повреждения тех или иных органов, которые появляются на поздних стадиях заболевания.
Дополнительные исследования. После обнаружения очага рака пациента в обязательном порядке обследуют на наличие метастазов опухоли в других органов. С этой целью проводится комплекс исследований, который включает УЗИ, КТ или МРТ брюшной полости, рентгенографическое исследование грудной клетки, урографию, цистоскопию. Объем обследования пациента зависит от наличия симптомов повреждения тех или иных органов, которые появляются на поздних стадиях заболевания. - Общий и биохимический анализ крови. Лабораторные исследования являются рутинными методиками, которые необходимы для оценки общего состояния пациента. При колоректальном раке в общем анализе обычно определяется выраженная анемия, а в биохимическом – снижение функциональной активности печени.
Лечение
Основными методами борьбы с раком являются химиотерапия, лучевая терапия и хирургическое вмешательство. Консервативными методами избавиться от заболевания невозможно.
Хирургическая терапия
В большинстве случаев при колоректальном раке прибегают к хирургическому вмешательству. Объем операции зависит от стадии развития рака:
-
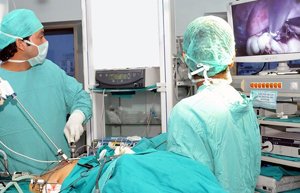 На ранних стадиях заболевания, когда оно имеется четко локализованный характер, удаляется только пораженный фрагмент кишечника с окружающей его клетчаткой и регионарными лимфатическими узлами.
На ранних стадиях заболевания, когда оно имеется четко локализованный характер, удаляется только пораженный фрагмент кишечника с окружающей его клетчаткой и регионарными лимфатическими узлами. - Распространенная опухоль нижнего отдела требует более радикального вмешательства. Проводится удаление прямой кишки вместе с сфинктером. На переднюю брюшную стенку накладывается сигмостома – прямое сообщение сигмовидной кишки с поверхностью кожи. В дальнейшем каловые массы будут удаляться через эту стому.
- В некоторых случаях может быть проведена более щадящая операция – сфинктеросохраняющая резекция. В ходе нее удаляется только прямая кишка, сфинктер остается на месте, и к нему подшивается низведенная сигмовидная кишка. Такая операция более удобна для пациента в дальнейшем, однако не всегда анатомическое строение позволяет подвести вышележащий отдел без натяжения ткани.
- Если рак находится на последних стадиях и осложняется кишечной непроходимостью, операция проводится в несколько этапов. Первоначально необходимо восстановить движение пищевых масс по кишечнику, для чего пациенту накладывается колостома – соустье между ободочной кишкой и поверхностью кожи. Через некоторое время проводится операция по удалению новообразования способом, описанным выше.
Химиотерапия и лучевая терапия
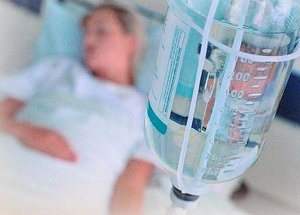 Химиотерапия и лучевое лечение – это обязательные компоненты терапевтического комплекса, однако при колоректальном раке они имеют второстепенное значение. Пациенту проводится курс облучения и химиотерапии перед проведением операции и после нее для закрепления результата, уничтожения оставшихся микроскопических фрагментов опухолевой ткани. Это снижает вероятность рецидива – повторного возникновения новообразования.
Химиотерапия и лучевое лечение – это обязательные компоненты терапевтического комплекса, однако при колоректальном раке они имеют второстепенное значение. Пациенту проводится курс облучения и химиотерапии перед проведением операции и после нее для закрепления результата, уничтожения оставшихся микроскопических фрагментов опухолевой ткани. Это снижает вероятность рецидива – повторного возникновения новообразования.
Дополнительное лечение
Пациенту обязательно проводится симптоматическое лечение, которое направлено на снятие клинических проявлений заболевания. На опухоль эти лекарства никак не влияют, поэтому заменить этиологическое лечение ими невозможно.
В данную группу входят:
- анальгетики – для купирования болей;
- противорвотные средства;
- препараты железа при анемии;
- иммуностимуляторы.
Особенности диеты
Во время лечения от рака пациент должен значительно скорректировать свой образ жизни, в том числе и питание. Правильное питания – это дополнительный положительный фактор, который поможет поддерживать нормальное состояние пациента при прохождении терапии.
| Рекомендуемые продукты | Нерекомендуемые продукты |
Отдельно стоит отметить антиканцерогенные продукты, которые рекомендуется ввести в рацион:
|
|
Прогноз для жизни
Прогноз жизни для пациента зависит от того, насколько рано была диагностирована опухоль.
- На I и II стадии заболевания после адекватного лечения выздоравливают 80-90% пациентов, при этом вероятность ремиссии заболевания практически отсутствует. При прогрессировании патологии прогноз ухудшается.
- На III стадии только 50% больных выздоравливает.
- IV стадия характеризуется появлением тяжелых осложнений и активного метастазирования опухоли. Это считается фатальным для пациента и почти всегда приводит к летальному исходу.
Профилактика
Специфическая профилактика заболевания на данный момент не разработана. В качестве неспецифической профилактики колоректального рака рекомендуется:

- правильно питаться, соблюдать режим приемов пищи, отказаться от вредных блюд, полуфабрикатов, фастфуда;
- включать в рацион больше продуктов, содержащих много клетчатки;
- отказаться от употребления алкоголя, бросить курить;
- регулярно проходить осмотр у гастроэнтеролога после достижения 50 лет;
- удалять доброкачественные полипы толстого кишечника, так как они могут переродиться в злокачественную опухоль.
Источник


