Кровотечение на фоне плотного прикрепления плаценты
Кровотечение
в послеродовом периоде иногда обусловлено
более интенсивным, чем в норме,
прикреплением плаценты к стенке матки.
При этом различают две формы патологического
прикрепления плаценты:
1)
плотное прикрепление плаценты;
2)
приращение плаценты.
Плотное
прикрепление происходит вследствие
атрофии губчатого слоя отпадающей
оболочки, расположенной между мышечной
стенкой матки и плацентой.
Приращение
плаценты представляет собой такое
прикрепление ее к стенке матки, когда
между мышечным слоем и ворсинами хориона
отсутствует губчатый слой децидуальной
оболочки, и ворсины достигают мышечного
слоя матки и даже проникают в него.
Приращение плаценты наблюдается почти
исключительно у повторнородящих.
Этиология.
Развитию плотного прикрепления и
приращения плаценты способствует
имплантация плодного яйца на участках
с гипотрофией эндометрия (область
перешейка и шейки матки), атрофией
эндометрия вследствие оперативных
вмешательств (ручное определение и
выделение последа при предыдущих родах,
искусственные аборты, часто осложненные,
рубцы на матке после кесарева сечения,
миомэктомии), а также патологические
изменения в матке и эндокринных железах
(перенесенные эндометриты, миомы матки,
гипофункция яичников).
Клиника
и лечение. Ведущим симптомом аномалии
прикрепления плаценты является
кровотечение, обычно возникающее в III
периоде родов, но оно может отсутствовать,
если плацента еще не начала отслаиваться
и полностью прикреплена к своему ложу.
Признаки отделения последа отсутствуют.
При
отсутствии и кровотечения и признаков
отделения плаценты в течение 30 минут
приступают к операции ручного отделения
плаценты и выделения последа. К этой
операции прибегают немедленно в тех
случаях, когда кровопотеря превышает
250–300 мл. и отсутствуют признаки
отделения плаценты.
Распознавание
форм патологического прикрепления
плаценты возможно лишь во время операции
отделения плаценты от стенки матки. При
плотном прикреплении плаценты с некоторым
затруднением удается отделить ее
целиком.
В
случаях приращении плаценты попытка
ручного отделения ее является лишь
диагностическим методом, диктующим
необходимость незамедлительной операции
чревосечения и удаления матки.
При
неполном приращении плаценты вследствие
частичного ее отделения всегда отмечается
кровотечение, в то время как при полном
– кровотечение не наблюдается, если не
предпринимаются попытки насильственного
отделения плаценты и не нарушается
целостность межворсинчатых пространств.
Попытка отделения плаценты, как при
частичном, так и при полном ее приращении
приводит к разрывам плацентарной ткани
и травматизации стенки матки, что еще
в большей степени усиливает кровотечение.
Грубое обращение с маткой в подобных
ситуациях может привести к массивному
кровотечению и развитию ДВС-синдрома.
3. Гипо- и атонические маточные кровотечения.
Кровотечения
в раннем послеродовом периоде может
быть обусловлено задержкой частей
плаценты в полости матки, гипо- и атонией
матки, нарушением свертывающей системы
крови, разрывом матки.
Этиология:
неадекватное
назначение утеротоников и токолитиков;дистрофические
рубцы миометрия;истощение
нервно-мышечного аппарата;нарушение
процессов прикрепления и отделения
плаценты;задержка
в матке последа и его частей.
Клиника
гипотонического кровотечения
характеризуется волнообразностью.
Методы
остановки гипотонического кровотечения:
Катетеризация
мочевого пузыряНаружный
массаж маткиСокращающие
вещества внутривенноЛед
на низ животаРевизия
полости матки рукой и негрубый массаж
матки на кулакеВведение
тампона с эфиром в задний сводПрижатие
аорты по Бирюкову, как временное средство
при транспортировкеЭлектроконизация
шейкиПоперечный
шов на шейке матки по ЛосицкойВытягивание
матки окончатыми зажимамиДеваскуляризация
матки.
При
неэффективности – лапаротомия и
ампутация матки (когда основную роль
играет гипотонический компонент), –
экстирпация (при коагулопатиях).
При
продолжающемся паренхиматозном
кровотечении, несмотря на экстирпацию,
выполняют:
перевязку
внутренних подвздошных артерий;эмболизация
сосудов малого тазапри
кровотечении необходимо своевременное
начало инфузионной терапии.
Разрывы
промежности. Классификация:
I
степень – разрыв задней спайки
II
степень – разрыв кожи, мышц промежности
(кроме наружного сфинктера прямой кишки)
и слизистой влагалища
III
степень
—
неполный – то же, что II степень плюс
разрыв наружного сфинктера
—
полный – еще разрыв стенки rectum
Центральный
разрыв – между задней спайкой и наружным
сфинктером прямой кишки.
Причины:
ригидная
промежность;высокая
промежность;оперативное
родоразрешение;быстрые
стремительные роды;крупный
плод;анатомически
узкий таз;неправильное
предлежание и вставление головки;неправильное
ведение родов.
Диагностика:
Угроза
разрыва:
I
стадия – значительное выпячивание,
синюшность кожи;
II
стадия – отечность, блеск;
III
стадия – бледность.
Разрыв
– кровотечение.
Техника
наложения швов:
Разрыв
I степени:
1)обнажение
верхнего угла разрыва влагалища с
помощью зеркал;
2)
кетгутовый шов на верхний угол раны и
узловые швы на слизистую задней стенки
влагалища с захватом дна до задней
спайки с формированием вульварного
кольца;
3)
шелковые отдельные швы на кожу промежности
от нижнего угла раны к задней спайке.
Разрыв
II степени:
1)
кетгутовый шов на верхний угол раны;
2)
погружные отдельные швы на мышцы
промежности;
3)
восстановление целостности слизистой
влагалища и кожи промежности, как при
разрыве I степени.
Ведение
в послеродовом периоде:
обработка
швов йодом;туалет
промежности;не
разрешается сидеть в течение 2–3 недель;вставать
при I–II степени можно через 6 часов
после родов;на
4–5 день – очистительная клизма;через
день – снятие швов с кожи;в
течение 4–5 дней – жидкая пища, чтобы
не было стула.
Особенности
наложения швов и ведение послеродового
периода при разрыве промежности III
степени:
кетгутовый
шов на верхний угол разрыва слизистой
влагалища;восстановление
целостности прямой кишки (с верхнего
угла раны прямой кишки до сфинктера);второй
ряд швов на внутритазовую фасцию;швы
на m.
levator
аni
(не завязывать);матрасный
кетгутовый шов на края разрыва наружного
сфинктера и завязывание узлов на m.
levator
ani;ушивание
раны слизистой влагалища и восстановление
целостности вульварного кольца;погружные
кетгутовые швы на мышцы тазового дна;швы
на кожу промежности.
В
послеродовом периоде:
подъем
разрешается к концу 1х
суток;в
течение 5-6 суток – жидкая пища, чтобы
не было стула;антибиотики;
обезболивающие;
на
5–6 сутки – очистительная клизма;при
отеке области швов промежности назначают
пузырь со льдом.
Разрывы
шейки матки. Классификация:
I
степень разрыва – до 2-х см;
II
степень – больше 2 см, но не доходящие
до сводов влагалища;
III
степень – разрывы, доходящие до свода
и переходящие на него.
Причины:
1)
рубцовые изменения шейки;
2)
дистоция шейки матки;
3)
оперативные роды;
4)
быстрые, стремительные роды;
5)
крупный плод;
6)
клиническое несоответствие;
7)
неправильные предлежания;
8)
нерациональное ведение II периода родов.
Диагностика:
кровотечение из родовых путей; осмотр
шейки матки в зеркалах с помощью окончатых
зажимов.
Техника
наложения швов:
1)
низведение шейки окончатыми зажимами
и разведение краев раны в противоположные
стороны;
2)
первый шов – несколько выше верхнего
края разрыва;
3)
слизистая цервикального канала не
прокалывается; отдельные кетгутовые
швы завязываются со стороны влагалища;
4)
при толстых краях разрыва – 2х
рядный шов;
5)
при размозжении шейки – иссечение краев
с тщательным анатомическим их
сопоставлением;
6)
расстояние между швами не больше 1 см.
Особенности
ушивания разрыва шейки матки III степени.
наложение
швов после обязательного ручного
обследования нижнего сегмента для
исключения неполного его разрыва;ушивая
свод влагалища, следует помнить о ходе
мочеточника;накладываются
отдельные кетгутовые швы.
Разрывы
влагалища. Причины:
воспалительные
и рубцовые изменения стенки влагалища;стремительные
роды;крупный
плод, переношенность;оперативное
родоразрешение;длительное
стояние головки в полости таза.
Диагностика.
Диагностируются
разрывы влагалища по: кровотечению при
хорошо сократившейся матке; визуально
при осмотре влагалища с помощью зеркал.
Особенности
наложения швов:
1)
швы накладываются на 0,5 см. от края
раны и на расстоянии 1 см. друг от друга,
начиная с верхнего угла раны;
2)
под контролем пальцев, разводящих разрыв
влагалища;
3)
шов с захватом дна раны для избежания
образования гематом и затеков;
4)
швы отдельные узловые или непрерывные
кетгутовые;
5)
при ушивании задней стенки влагалища
– опасность захвата в шов стенки кишки,
спереди – уретры.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
/О беременности/Беременность/Наблюдение беременности. Здоровье
Когда проводят ручное отделение плаценты

- К чему крепится плацента: децидуальный слой
- Почему отделяется или не отделяется плацента
- Почему возникает плотное прикрепление плаценты
- Плотное прикрепление плаценты: как определить
- Ручное отделение плотно прикрепленной плаценты: процедура и последствия
Одна из самых неприятных и, зачастую, неожиданных ситуаций для роженицы: ребенок уже благополучно появился на свет, но вместо спокойного отдыха и поздравлений от родных – наркоз и оперативное вмешательство.
Почему не отделяется послед, как происходит ручное отделение плаценты, и какие последствия это будет иметь?
К чему крепится плацента: децидуальный слой
Эмбрион попадает в матку на стадии бластоцисты. Это уже не просто оплодотворенная яйцеклетка, а несколько сотен клеток, разделенных на внешний и внутренний слой. Но даже бластоциста слишком мала, чтобы без труда закрепиться на стенке матки. Для этого нужны особые условия и «особо гостеприимная» внутренняя среда.
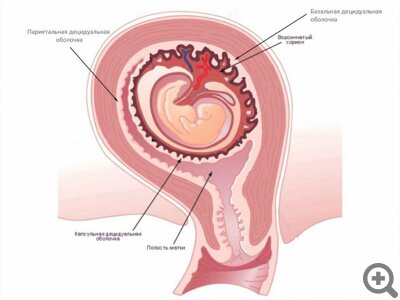 Именно поэтому на 25-27 день цикла эндометрий – внутренний слой матки – начинает кардинально изменяться. Клетки становятся крупнее, в них накапливается гликоген – это основной способ нашего организма хранить питательную глюкозу, именно им будет питаться эмбрион в первые дни после имплантации. Рост уровня гормона прогестерона в крови, возникающий при удачном оплодотворении, подстегивает изменение клеток эндометрия – они образуют так называемый децидуальный слой. После имплантации эмбриона он уже буквально везде: между стенкой матки и эмбрионом (базальная оболочка), вокруг зародыша (капсулярная оболочка) и на всей поверхности матки (париетальная оболочка).
Именно поэтому на 25-27 день цикла эндометрий – внутренний слой матки – начинает кардинально изменяться. Клетки становятся крупнее, в них накапливается гликоген – это основной способ нашего организма хранить питательную глюкозу, именно им будет питаться эмбрион в первые дни после имплантации. Рост уровня гормона прогестерона в крови, возникающий при удачном оплодотворении, подстегивает изменение клеток эндометрия – они образуют так называемый децидуальный слой. После имплантации эмбриона он уже буквально везде: между стенкой матки и эмбрионом (базальная оболочка), вокруг зародыша (капсулярная оболочка) и на всей поверхности матки (париетальная оболочка).
” Последние две с ростом малыша постепенно истончаются и сливаются друг с другом, а вот базальная оболочка, находящаяся под плацентой, растет, утолщается и становится двуслойной. Внутрь полости матки обращен компактный слой (stratum compactum), в которой проходят выводные протоки желез. За ним — губчатый (пористый) слой (stratum spongiosum), который состоит из множества гипертрофированных желез.
Базальная децидуальная оболочка не гладкая: на ней к третьему месяцу беременности появляются выросты-перегородки (септы), которые образуют своеобразные «чашечки», куда поступает материнская кровь. В эти чашечки погружены ворсины хориона (хорион – зародышевая часть плаценты, а его ворсины — структуры, образованные кровеносными сосудами плода). Они словно «выстилают» чашечки изнутри.
Почему отделяется или не отделяется плацента
Возможно, вы обратили внимание, что жесткой связи между плацентой и стенкой матки нет. Они прилегают друг к другу, но в норме ворсины хориона не прорастают глубоко в базальную оболочку: ее внутренний пористый слой становится непреодолимой преградой. В последовый (третий) период родов, уже после появления на свет малыша, матка начинает сжиматься. При этом плацента отслаивается легко и сравнительно безболезненно.
” Чтобы лучше представить себе происходящее, вообразите воздушный шар, к которому приделали тонкую пластилиновую лепешку. Пока шар надут и сохраняет свои размеры – конструкция стабильна. Однако если вы сдуете шарик, пластилиновая лепешка отслоится.
К сожалению, так происходит не всегда. Если базальный слой истончен и деформирован, то ворсины хориона в поисках питания прорастают прямо в него. Теперь, если вернуться к нашей аналогии и «сдуть воздушный шарик», пластилиновая лепешка будет растягивать резину, и вам придется приложить усилия, чтобы разлепить эту конструкцию. Плацента не позволит сократиться тому участку матки, к которому прикрепилась, и, соответственно, сама не отделится.
” Так возникает плотное прикрепление (или ложное приращение) плаценты. Это сравнительно редкая патология – 0,69% от всех случаев родов.
Бывает и хуже – если децидуальный слой и вовсе не развит, что обычно бывает на месте рубцов после хирургических вмешательств и воспалений, ворсины хориона прирастают к мышечному слою матки, врастают в него и даже прорастают сквозь стенки матки! Так появляется истинное приращение плаценты – крайне редкая и опасная патология, из-за которой матку ампутируют сразу после рождения ребенка. Об этой ситуации мы подробно рассказывали в статье «Истинное приращение плаценты: крайне редко и крайне опасно».
Почему возникает плотное прикрепление плаценты
Причины ложного и истинного приращения плаценты одинаковы – это локальная дистрофия эндометрия (внутреннего слоя матки), которая возникает по целому ряду причин.
Рубцы на стенке матки. Они могут возникнуть после любого хирургического вмешательства: кесарева сечения, аборта, удаления новообразований и даже диагностических выскабливаний.
Воспалительный процесс в матке – эндометрит. Он может быть вызван хламидиозом, гонореей, другими заболеваниями, передающимися половым путем, а также бактериальными инфекциями, например, осложнениями после медицинского вмешательства.
Новообразования в матке, например крупные подслизистые миомы.
Высокая активность хориона: из-за нарушения ферментативного равновесия ворсины хориона проникают в глубокие слои базальной оболочки.
Гестоз, вызванный нефритом (воспалением почек) во время беременности.
Плотное прикрепление плаценты: как определить
В отличие от истинного приращения плаценты, плотное прикрепление редко определяется в ходе дородового ультразвукового исследования. Подозрение может возникнуть, если изменения проявляются в самой плаценте. Она утолщена или, напротив, истончена (кожистая плацента), у нее есть добавочные дольки, причем порой удаленные от основной плацентарной площадки. Но чаще акушер ставит диагноз уже во время родов, если:
в течение 30 мин после рождения ребенка отсутствуют признаки отделения плаценты, и нет кровотечения;
кровопотеря превысила 250 мл, а признаков отделения плаценты нет.
” Хотя считается, что самостоятельного отделения плаценты можно ждать в течение двух часов, это правило действует только при отсутствии признаков кровотечения; потеря 400 мл крови считается критической, а потеря литра крови уже несет риск развития геморрагического шока.
Если отделения плаценты не происходит, перед акушером стоит две задачи. Во-первых, понять, по-прежнему плацента прикреплена к стенке матки или просто не может выйти из ее полости. Для этого существует ряд клинических тестов. Если плацента все еще прикреплена к стенке матки, то:
признак Альфельда — наружная часть пуповинного остатка не удлиняется;
признак Довженко — пуповина втягивается во влагалище при глубоком вдохе;
признак Клейна — пуповина удлиняется при натуживании, но после потуг втягивается назад;
признак Кюстнера-Чукалова — при надавливании ребром ладони на брюшную стенку несколько выше лобка пуповина не втягивается во влагалище, а, наоборот, еще больше выходит наружу.
Во-вторых, врач должен определить, Идет ли речь об истинном приращении плаценты, которое не заметили на этапе дородового наблюдения, или о ложном. К сожалению, это возможно только при попытке ручного отделения плаценты.
Ручное отделение плотно прикрепленной плаценты: процедура и последствия

Ручное отделение плаценты проводится, как можно понять из названия, руками. Акушер одной рукой снаружи фиксирует дно матки (то есть надавливает на него сверху, со стороны груди), а другую руку вводит непосредственно в полость матки.
” Звучит, конечно, жутковато, но, во-первых, у вас в матке только что был целый младенец – по сравнению с ним рука акушера имеет весьма скромные размеры. Во-вторых, вы ничего не почувствуете – эта процедура проводится только под полным внутривенным обезболиванием.
Что делает акушер? Он аккуратно нащупывает край плаценты и кончиками пальцев производит «пилящие» движения. Если плацента не прирощена, ворсины хориона не проросли сквозь базальную оболочку, то она сравнительно легко отделяется от стенки матки. Чтобы ускорить этот процесс, внутривенно водят медикаменты, вызывающие спазм мускулатуры матки.
Врач не выводит руку из полости матки сразу же после этого: сперва он проводит ручное обследование — не осталось ли где-то дополнительной доли, не порвалась ли сама плацента?
Если же ворсины хориона плотно вросли в тело матки, то при попытке ручного отделения плаценты врач неизбежно травмирует мышечный слой. Сложности при отделении, а главное – обильное кровотечение при попытке воздействовать на плаценту (ведь повреждается мышца!) говорит о том, что медики имеют дело с истинным приращением плаценты. К сожалению, в этом случае матку, скорее всего, придется немедленно удалить.
Разумеется, после такого вмешательства могут возникнуть осложнения различной степени тяжести.
Обильное кровотечение и геморрагический шок (критическое состояние организма, связанное с острой кровопотерей). Особенно велика вероятность развития осложнения при частичном плотном прикреплении плаценты.
Прободение матки – разрыв стенки матки может возникнуть при попытке акушера отделить приросшую плаценту.
Воспаление матки (эндометрит) и сепсис (заражение крови). После родов матка – это, практически, сплошная раневая поверхность. Вероятность случайно занести инфекцию даже при соблюдении всех мер предосторожности довольно высока. Именно поэтому женщинам после ручного отделения плаценты прописывают курс антибиотиков.
К сожалению, вероятность плотного прикрепления или даже истинного приращения плаценты, а также ее предлежания в ходе последующих беременностей будет только возрастать.
Однако строгое соблюдение рекомендаций вашего лечащего врача позволит вам справиться с этой ситуацией с минимальными потерями. Легких вам родов и счастливого материнства!
5.09.2018
Подготовила Алена Новикова
Материалы, использованные при подготовке публикации


![]()
burya
в статье, ссылку на которую я давала, об этом есть. Кроме этого можно почитать еще про естественные роды. есть журнал «Домашний ребенок», журнал для акушерок.
Море информации. Никогда до появления современного акушерства не пережимали пуповину. И ни одно животное не перекусывает пульсирующую пуповину. Только человек до такой ахинеи додумался.
![]()
Откровенно говоря, я была убеждена, что пульсация крови в пуповине прекращается потому, что она отсоединяется от стенки матки. А судя потому, что вы пишите, она отсоединяется потому, что из нее «выливается» кровь. Как может обескровиться неотделившаяся плацента?
![]()
burya
Тут вполне может быть проблема «гипердиагностики». И на самом деле приращения плаценты может и не быть. А просто плаценте не дали время избавиться от плацентарной крови, которой не позволили перейти в ребенка. Но по факту имеем то, что имеем — необходимость в ручном отделении плаценты.
![]()
Анна25, ручное отделение плаценты проводят, когда случается плотное прикрепление плаценты. Пережимание пуповины здесь не при чем.
![]()
burya
У меня было ручное отделение плаценты. И кто теперь мне скажет, что послужило причиной? Пуповину пережали сразу же. В подзаголовке статьи написано «когда проводят ручное отделение плаценты» — так вот если сразу пережимают пуповину, вероятность ручного отделения увеличивается в разы. Так что всё в тему.
![]()
Анна25, боюсь, приращение плаценты и даже плотное прикрепление никак не коррелирует с кровообращением, и по вашей ссылке, кстати, тоже ничего об этом нет. Там написано, что обескровливание плаценты немного облегчает ее отделение, но очевидно, что речь идет о ситуации нормы. Причина неотделения плаценты — только в ферментативных нарушениях и повреждении эндометрия матки.
![]()
Внимательно прочитала всё. И не увидела очень важного пункта: для того, чтобы плацента вышла самостоятельно необходимо НЕ перерезать пуповину и дождаться полного прекращения пульсации. А это гораздо дольше тех трех-пяти минут, которые выделяются в роддоме. Наполненная кровью плацента гораздо труднее отходит от стенки матки. А вот когда она полностью отдала всю кровь младенцу, пуповина не пульсирует и выглядит бледной и пустой, — тогда плацента отделяется легко и никаких проблем с отделением плаценты не возникает. А кровь, которая должна перейти в ребенка из плаценты, очень и очень улучшает общее состояние новорожденного.
Когда Природа создавала плаценту, никто и предположить не мог, что врачи зачем-то будут перерезать пуповину до окончания пульсации.
Вот тут можно почитать об этом подробнее:
Прямые ссылки на внешние источники запрещены. Модератор
Источник