Кровотечение из трахеостомы код по мкб 10
МКБ-10
МКБ-10-код J95.0
You are here: Главная > МКБ-10 > J00-J99 > J95-J99 > J95
Нарушение функционирования трахеостомы
МКБ-10 код J95.0 для Нарушение функционирования трахеостомы
Кровотечение из трахеостомы Закупорка трахеостомного дыхательного пути Сепсис трахеостомы Трахеопищеводный свищ вследствие трахеостомии
ICD-10
ICD-10 International Statistical Classification of Diseases and Related Health Problems 10th Revision
ICD-10
ICD-10 is the 10th revision of the International Statistical Classification of Diseases and Related Health Problems (ICD), a medical classification list by the World Health Organization (WHO).
It contains codes for diseases, signs and symptoms, abnormal findings, complaints, social circumstances, and external causes of injury or diseases.
The Anatomical Therapeutic Chemical (ATC) Classification System is used for the classification of active ingredients of drugs according to the organ or system on which they act and their therapeutic, pharmacological and chemical properties.
It is controlled by the World Health Organization Collaborating Centre for Drug Statistics Methodology (WHOCC).
The defined daily dose (DDD) is a statistical measure of drug consumption, defined by the World Health Organization (WHO).
It is used to standardize the comparison of drug usage between different drugs or between different health care environments.
источник
Общие симптомы и признаки (R50-R69)
Исключены:
- лихорадка неясного происхождения (во время) (у):
- родов (O75.2)
- новорожденного (P81.9)
- лихорадка послеродового периода БДУ (O86.4)
Исключены:
- атипичная боль в области лица (G50.1)
- мигрень и другие синдромы головной боли (G43-G44)
- невралгия тройничного нерва (G50.0)
Включена: боль, которая не может быть отнесена к какому-либо определенному органу или части тела
Исключены:
- хронический болевой личностный синдром (F62.8)
- головная боль (R51)
- боль (в):
- животе (R10.-)
- спине (M54.9)
- молочной железе (N64.4)
- груди (R07.1-R07.4)
- ухе (H92.0)
- области таза (H57.1)
- суставе (M25.5)
- конечности (M79.6)
- поясничном отделе (M54.5)
- области таза и промежности (R10.2)
- психогенная (F45.4)
- плече (M25.5)
- позвоночнике (M54.-)
- горле (R07.0)
- языке (K14.6)
- зубная (K08.8)
- почечная колика (N23)
Общее физическое истощение
Исключены:
- слабость:
- врожденная (P96.9)
- старческая (R54)
- истощение и усталость (вследствие) (при):
- нервной демобилизации (F43.0)
- чрезмерного напряжения (T73.3)
- опасности (T73.2)
- теплового воздействия (T67.-)
- неврастении (F48.0)
- беременности (O26.8)
- старческой астении (R54)
- синдром усталости (F48.0)
- после перенесенного вирусного заболевания (G93.3)
Старческий возраст без упоминания о психозе
Старость без упоминания о психозе
Старческая:
- астения
- слабость
Исключен: старческий психоз (F03)
Кратковременная потеря сознания и зрения
Исключены:
- нейроциркуляторная астения (F45.3)
- ортостатическая гипотензия (I95.1)
- неврогенная (G23.8)
- шок:
- БДУ (R57.9)
- кардиогенный (R57.0)
- осложняющий или сопровождающий:
- аборт, внематочную или молярную беременность (O00-O07, O08.3)
- роды и родоразрешение (O75.1)
- послеоперационный (T81.1)
- приступ Стокса-Адамса (I45.9)
- обморок:
- синокаротидный (G90.0)
- тепловой (T67.1)
- психогенный (F48.8)
- бессознательное состояние БДУ (R40.2)
Исключены: судороги и пароксизмальные приступы (при):
- диссоциативные (F44.5)
- эпилепсии (G40-G41)
- новорожденного (P90)
Исключены:
- шок (вызванный):
- анестезией (T88.2)
- анафилактический (вследствие):
- БДУ (T78.2)
- неблагоприятной реакции на пищевые продукты (T78.0)
- сывороточный (T80.5)
- осложняющий или сопровождающий аборт, внематочную или молярную беременность (O00-O07, O08.3)
- воздействием электрического тока (T75.4)
- в результате поражения молнией (T75.0)
- акушерский (O75.1)
- послеоперационный (T81.1)
- психический (F43.0)
- травматический (T79.4)
- синдром токсического шока (A48.3)
Исключены: лимфаденит:
- БДУ (I88.9)
- острый (L04.-)
- хронический (I88.1)
- мезентериальный (острый) (хронический) (I88.0)
Исключены:
- асцит (R18)
- водянка плода БДУ (P83.2)
- гидроторакс (J94.8)
- отек:
- ангионевротический (T78.3)
- церебральный (G93.6)
- связанный с родовой травмой (P11.0)
- во время беременности (O12.0)
- наследственный (Q82.0)
- гортани (J38.4)
- при недостаточности питания (E40-E46)
- носоглотки (J39.2)
- новорожденного (P83.3)
- глотки (J39.2)
- легочный (J81)
Исключена: задержка полового созревания (E30.0)
Исключены:
- булимия БДУ (F50.2)
- расстройства приема пищи неорганического происхождения (F50.-)
- недостаточность питания (E40-E46)
Исключены:
- синдром истощения как результат заболевания, вызванного ВИЧ (B22.2)
- злокачественная кахексия (C80.-)
- алиментарный маразм (E41)
Эта категория не должна использоваться в первичном кодировании. Категория предназначена для использования в множественном кодировании, чтобы определить данный синдром, возникший по любой причине. Первым должен быть присвоен код из другой главы, чтобы указать причину или основное заболевание.
Недиагностированная болезнь без уточнения локализации или пораженной системы
Алфавитные указатели МКБ-10
Внешние причины травм — термины в этом разделе представляют собой не медицинские диагнозы, а описание обстоятельств, при которых произошло событие (Класс XX. Внешние причины заболеваемости и смертности. Коды рубрик V01-Y98).
Лекарственные средства и химические вещества — таблица лекарственных средств и химических веществ, вызвавших отравление или другие неблагоприятные реакции.
В России Международная классификация болезней 10-го пересмотра (МКБ-10) принята как единый нормативный документ для учета заболеваемости, причин обращений населения в медицинские учреждения всех ведомств, причин смерти.
МКБ-10 внедрена в практику здравоохранения на всей территории РФ в 1999 году приказом Минздрава России от 27.05.97 г. №170
Выход в свет нового пересмотра (МКБ-11) планируется ВОЗ в 2022 году.
Сокращения и условные обозначения в Международой классификации болезней 10-го пересмотра
НКДР — не классифицированный(ая)(ое) в других рубриках.
† — код основной болезни. Главный код в системе двойного кодирования, содержит информацию основной генерализованной болезни.
* — факультативный код. Дополнительный код в системе двойного кодирования, содержит информацию о проявлении основной генерализованной болезни в отдельном органе или области тела.
источник
ОСЛОЖНЕНИЯ ХИРУРГИЧЕСКИХ И ТЕРАПЕВТИЧЕСКИХ ВМЕШАТЕЛЬСТВ, НЕ КЛАССИФИЦИРОВАННЫЕ В ДРУГИХ РУБРИКАХ (T80-T88)
При необходимости идентифицировать применявшееся приспособление и детали обстоятельств, относящихся к конкретному случаю, используют дополнительный код внешних причин (класс XX).
При необходимости идентифицировать инфекционный агент используют дополнительный код (B95-B98).
Исключены:
- неблагоприятные реакции на лекарственные средства и медикаменты (A00-R99, T78.-)
- любые обращения за медицинской помощью по поводу неосложненных послеоперационных состояний, например:
- в связи с наличием искусственного отверстия (Z93.-)
- закрытие наружной стомы (Z43.-)
- установка и подгонка наружного протезного устройства (Z44.-)
- термические и химические ожоги, обусловленные местными аппликациями и облучением (T20-T32)
- осложнения хирургических процедур во время беременности, родов и в послеродовом периоде (O00-O99)
- отравление и токсическое воздействие лекарственных средств и химических веществ (T36-T65)
- уточненные осложнения, классифицированные в других рубриках, такие как:
- истечение цереброспинальной жидкости при спинномозговой пункции (G97.0)
- нарушение функционирования колостомы (K91.4)
- нарушение водного и электролитного баланса (E86-E87)
- функциональные нарушения после хирургического вмешательства на сердце (I97.0-I97.1)
- синдром оперированного желудка (K91.1)
- постламинэктомический синдром НКДР (M96.1)
- синдром лимфатического отека после удаления молочной железы (I97.2)
- синдром оперированной слепой кишки (K91.2)
Исключено: отторжение пересаженного костного мозга (T86.0)
Исключены:
- патологическая реакция на лекарственное средство БДУ (T88.7)
- осложнение, связанное с:
- иммунизацией (T88.0-T88.1)
- инфузией, трансфузией и лечебной инъекцией (T80.-)
- уточненные осложнения, классифицированные в других рубриках, такие как:
- осложнения, обусловленные ортопедическими устройствами, имплантатами и трансплататами (T82-T85)
- дерматит, обусловленный лекарственными средствами и медикаментами (L23.3, L24.4, L25.1, L27.0-L27.1)
- отказ и отторжение пересаженных органов и тканей (T86)
- отравление и токсическое действие лекарственных средств и химических веществ (T36-T65)
Исключены: гибель и отторжение пересаженных органов и тканей (T86.-)
Исключено: отмирание и отторжение пересаженных органов и тканей (T86.-)
Исключены:
- отмирание и отторжение пересаженных органов и тканей (T86.-)
- перелом кости, связанный с введением ортопедического имплантата, суставного протеза или костной пластины (M96.6)
источник
Осложнения процедур, не классифицированные в других рубриках (T81)
Исключены:
- патологическая реакция на лекарственное средство БДУ (T88.7)
- осложнение, связанное с:
- иммунизацией (T88.0-T88.1)
- инфузией, трансфузией и лечебной инъекцией (T80.-)
- уточненные осложнения, классифицированные в других рубриках, такие как:
- осложнения, обусловленные ортопедическими устройствами, имплантатами и трансплататами (T82-T85)
- дерматит, обусловленный лекарственными средствами и медикаментами (L23.3, L24.4, L25.1, L27.0-L27.1)
- отказ и отторжение пересаженных органов и тканей (T86)
- отравление и токсическое действие лекарственных средств и химических веществ (T36-T65)
Кровотечение любой локализации, являющееся следствием процедуры
Исключены:
- гематома акушерской раны (O90.2)
- кровотечение, обусловленное ортопедическими устройствами, имплантатами и трансплантатами (T82.8, T83.8, T84.8, T85.8)
Включены:
- Коллапс БДУ во время или после процедуры
- Шок (эндотоксический) (гиповолемический) во время или после процедуры
- Послеоперационный шок БДУ
Использовать дополнительный код (K57.2) при желании, для выявления септического шока
Исключены: шок:
- вызванный анестезией (T88.2)
- анафилактический:
- БДУ (T78.2)
- обусловленный:
- адекватно назначенным и правильно введенным лекарственным средством (T88.6)
- введением сыворотки (T80.5)
- от воздействия электрического тока (T75.4)
- осложняющий аборт, внематочную или молярную беременность (O00-O07, O08.3)
- акушерский (O75.1)
- травматический (T79.4)
Случайная перфорация:
| катетером эндоскопом инструментом для проб | во время выполнения процедуры |
Исключены:
- инструментальное повреждение во время родов (O70-O71)
- перфорация, прокол или разрыв, вызванные устройством или имплантатом, преднамеренно оставленными в операционной ране (T82-T85)
- уточненные осложнения, классифицированные в других рубриках, такие, как синдром разрыва широкой связки [синдром Аллена-Мастерса] (N83.8)
Расхождение краев операционной раны
Исключено: расхождение краев:
- раны после кесарева сечения (O90.0)
- акушерской раны промежности (O90.1)
Включены:
| после процедуры |
Используйте дополнительный код, если это необходимо, чтобы выявить другие проявления инфекции, такие как сепсис или абсцесс.
Исключены:
- инфекция, связанная с:
- инфузией, трансфузией и лечебной инъекцией (T80.2)
- ортопедическим устройством, имплантатом и трансплантатом (T82.6-T82.7, T83.5-T83.6, T84.5-T84.7, T85.7)
- инфекция акушерской хирургической раны (O86.0)
Всключены:
| вызванные инородным телом, случайно оставленным в операционной ране или полости тела |
Исключены: закупорка и перфорация, вызванные ортопедическим устройством или имплантатами, намеренно оставленными в организме (T82.0-T82.5, T83.0-T83.4, T84.0-T84.4, T85.0-T85.6)
Перитонит:
- асептический
- химический
Включено: Воздушная эмболия, связанная с процедурой, БДУ
Исключены: эмболия:
- осложняющая:
- аборт, внематочную или молярную беременность (O00-O07, O08.2)
- беременность, роды и послеродовой период (O88.-)
- вызванная ортопедическим устройством, имплантатами и трансплантатами (T82.8, T83.8,T84.8, T85.8)
- связанная с инфузией, трансфузией и лечебной инъекцией (T80.0)
- травматическая (T79.0)
Включены:
- Осложнение ингаляционной терапии
- Эмфизема (подкожная) вследствие процедуры
- Незакрывающийся послеоперационный свищ
Исключены:
- гипотермия, связанная с анестезией (T88.5)
- злокачественная гипертермия, связанная с анестезией (T88.3)
источник
Источник
J95 Респираторные нарушения после медицинских процедур, не классифицированные в других рубриках
J95.0 Нарушение функционирования трахеостомы
J95.1 Острая легочная недостаточность после торакального оперативного вмешательства
J95.2 Острая легочная недостаточность после неторакального оперативного вмешательства
J95.3 Хроническая легочная недостаточность вследствие операции
J95.4 Синдром Мендельсона
J95.5 Стеноз под собственно голосовым аппаратом после медицинских процедур
J95.8 Другие респираторные нарушения после медицинских процедур
J95.9 Респираторное нарушение после медицинских процедур неуточненное
Действующие вещества применяемые для лечения «J95.0 Нарушение функционирования трахеостомы»
Лечение и профилактика — язвенная болезнь желудка и двенадцатиперстной кишки, НПВС-гастропатия, изжога (связанная с гиперхлоргидрией), гиперсекреция желудочного сока, симптоматические язвы ЖКТ, эрозивный эзофагит, рефлюкс-эзофагит, синдром Золлингера-Эллисона, системный мастоцитоз, полиэндокринный аденоматоз; хроническая диспепсия, характеризующаяся эпигастральными или загрудинными болями, связанными с приемом пищи или нарушающими сон; лечение кровотечения из верхних отделов ЖКТ, профилактика рецидивов желудочных кровотечений в послеоперационном периоде, профилактика аспирации желудочного сока у пациентов, которым проводятся операции под общей анестезией (синдрома Мендельсона), аспирационный пневмонит (профилактика).
Заболевания дыхательных путей (в т.ч. трахеит, бронхит, бронхоэктатическая болезнь, пневмония, послеоперационный ателектаз легких, эмпиема плевры, экссудативный плеврит), тромбофлебит, пародонтоз (воспалительно-дистрофические формы), остеомиелит, гайморит, отит, ирит, иридоциклит, кровоизлияние в переднюю камеру глаза, отек периорбитальной области после операций и травм, ожоги, пролежни; гнойные раны (местно).
Лечение и профилактика обострений язвенной болезни желудка и двенадцатиперстной кишки; лечение и профилактика симптоматических язв желудка и двенадцатиперстной кишки (связанных с приемом НПВС, стрессовых, послеоперационных); эрозивный гастродуоденит, рефлюкс-эзофагит, синдром Золлингера-Эллисона, кровотечение из верхних отделов ЖКТ (в составе комплексного лечения) и профилактика рецидивов кровотечения из верхних отделов ЖКТ, системный мастоцитоз, полиэндокринный аденоматоз, предупреждение аспирации желудочного сока при проведении общей анестезии (синдром Мендельсона).
Функциональная диспепсия, ассоциированная с повышенной секреторной функцией желудка.
Перечень лекарственных препаратов, входящие в состав терапии заболевания — J95.0 Нарушение функционирования трахеостомы:
Фармакопея России
150 мг, 300 мг
таблетки покрытые оболочкой;
25 мг/мл
раствор для внутривенного и внутримышечного введения;
25 мг/мл
раствор для внутривенного и внутримышечного введения;
150 мг, 300 мг
таблетки, покрытые пленочной оболочкой;
20 мг
лиофилизат для приготовления раствора для внутривенного введения;
20 мг, 40 мг
таблетки, покрытые пленочной оболочкой;
10 мг, 40 мг
капсулы кишечнорастворимые;
Фармакопея Франции
150 mg
таб. д/пригот. шипуч. напитка
150 mg
таб., покр. плен. обол.
300 mg
таб. д/пригот. шипуч. напитка
300 mg
таб., покр. плен. обол.
75,00 mg
таб. д/пригот. шипуч. напитка
40 mg
таб., покр. плен. обол.
20 mg
таб., покр. плен. обол.
40 mg
таб., покр. плен. обол.
Источник
Содержание
- Синонимы диагноза
- Описание
- Дополнительные факты
- Классификация
- Причины
- Симптомы
- Диагностика
- Лечение
Другие названия и синонимы
Трахеоэзофагеальная фистула.
Названия
Название: Трахеопищеводный свищ.
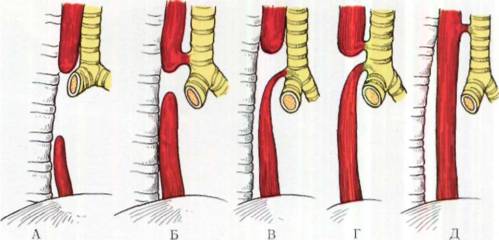
Пищеводно-трахеальный свищ
Синонимы диагноза
Трахеоэзофагеальная фистула.
Описание
Трахеопищеводный свищ. Патологическое соустье, соединяющее просвет дыхательного горла с пищеводом. Может являться аномалией развития или приобретенной патологией. Трахеопищеводный свищ проявляется приступами кашля во время приема пищи, которые сопровождаются удушьем, цианозом, выделением пенистой мокроты с кусочками пищи. Часто развивается аспирационная пневмония. Подтверждающая диагностика проводится с помощью эндоскопических методов (эзофагоскопии, трахеобронхоскопии), рентгенографии пищевода. Лечение исключительно оперативное – закрытие трахеопищеводного свища, нередко с одномоментной трахеопластикой, циркулярной резекцией трахеи, эзофагопластикой.
Дополнительные факты
Трахеопищеводный свищ (трахеоэзофагеальная фистула) – врожденный или приобретенный дефект, поддерживающий аномальное сообщение между трахеей и пищеводом. Врожденный трахеопищеводный свищ диагностируется у 1 из 3000 новорожденных. Изолированные фистулы составляют не более 3-4% всех аномалий развития пищевода; чаще всего они располагаются на уровне VII шейного- I грудного позвонков. В большинстве случаев врожденным свищам сопутствует атрезия пищевода. Частота приобретенной патологии достоверно не определена, однако исследователи отмечают, что ятрогенные трахеоэзофагеальные сообщения встречаются у 0,5-3% пациентов и часто сочетаются с рубцовым стенозом трахеи. Проблема профилактики и лечения трахеопищеводных свищей актуальна для педиатрии, анестезиологии и реаниматологии, торакальной хирургии.
Классификация
По своему происхождению трахеопищеводные свищи могут быть врожденными или приобретенными в процессе жизни. Различают 5 типов врожденных трахеопищеводных свищей, обозначаемых римскими знаками:
I тип. Оба конца атрезированного пищевода слепые, проксимальный конец пищевода сообщается с трахеей в верхней ее части;
II тип. Непрерывность пищевода сохранена, однако имеет место свищевое сообщение между задней трахеальной стенкой и передним отделом пищевода. Составляет около 5% случаев всех трахеопищеводных свищей;
IIIA тип. Оба конца атрезированного пищевода слепые, проксимальный конец пищевода сообщается с трахеей в нижней ее части;
IIIB тип. Атрезия проксимального отрезка пищевода; дистальный конец пищевода соединяется с дыхательной трубкой в нижней ее части. Составляет большинство случаев врожденных трахеопищеводных свищей;
IIIC тип. Атрезия проксимального отрезка пищевода; оба конца пищевода (проксимальный и дистальный) соединяются с трахеей на разных уровнях.
Этиология приобретенных трахеопищеводных свищей может быть послеоперационной, поствоспалительной, посттравматической, постинтубационной, опухолевой. В зависимости от сроков существования их делят на острые (до 1 месяца) и хронические (свыше 1 месяца). С учетом протяженности свищевого хода выделяют короткие фистулы (1 см). По длине трахеоэзофагеального дефекта различают малые свищи (1-3см) и гигантские (3 см); по ширине сообщения — узкие (до 1 см) и широкие (более 1 см).
По наличию/отсутствию клапанного механизма трахеопищеводные свищи подразделяются на клапанные и бесклапанные. При единственном дефекте говорят об изолированном свище, при сочетании с другими патологическими процессами трахеи или пищевода – о сочетанном. Клиническое течение трахеопищеводных свищей может быть неосложненным, гладким или осложненным различными состояниями (аспирационной пневмонией, нутритивной недостаточностью и кахексией, бактериальной деструкцией легких, пневмогенным сепсисом ).
Причины
Врожденный трахеопищеводный свищ образуется к 4-6-й неделе эмбриогенеза при неполном разделении первичной кишки и дыхательной трубки. При рождении дети с данной аномалией обычно имеют массу тела менее 2500 г.
Природа происхождения приобретенных трахеоэзофагеальных фистул может быть различной. Чаще всего с такой патологией приходится сталкиваться онкологам, а сами свищи возникают в результате далеко зашедшего рака пищевода или трахеи, лимфом, лимфогранулематоза. Второй по распространенности причиной служат травмы пищеварительной и дыхательной трубки (в том числе их ятрогенные повреждения), полученные при проведении эзофагоскопии, бужировании пищевода, перфорации пищевода или трахеи инородными телами, вследствие химических ожогов пищевода, при закрытых и проникающих ранениях шеи и груди. Возможно непреднамеренное повреждение трахеи и пищевода при операционных вмешательствах в этой области.
В анестезиолого-реанимационной практике отмечены случаи образования пролежней от трахеостомической или интубационной трубки, приводящие к формированию трахеопищеводного свища. К числу редких причин относят перфорацию дивертикула пищевода в трахею. Трахеопищеводный свищ может явиться осложнением неспецифической бактериальной инфекции (эмпиемы плевры, абсцесса легкого, гнойного медиастинита) или специфических воспалительных процессов (туберкулеза внутригрудных лимфатических узлов, сифилиса, актиномикоза).
Симптомы
Клиническая картина, ее выраженность и особенности зависят от времени возникновения, размеров, типа, направления хода трахеопищеводного свища. Большинство детей с данной аномалией рождаются недоношенными, а доношенные новорожденные имеют признаки внутриутробной гипотрофии. Во время гестации у беременных отмечается многоводие.
Признаки врожденного трахеопищеводного свища с атрезией пищевода появляются уже через несколько часов после рождения. Возникает кашель, приступы удушья, вздутие живота. Во время первого же кормления диагноз становится очевиден. Каждый глоток молока или воды сопровождается приступом кашля, выделением пенистой слизи из носа и рта ребенка. Дыхание затрудняется, развивается резкий цианоз и аритмия, в легких выслушиваются обильные крупнопузырчатые хрипы. Рано присоединяется аспирационная пневмония и ателектазы легких. Состояние ребенка прогрессивно ухудшается.
Наиболее выражены перечисленные признаки при широком и коротком трахеопищеводном свище. При наличии узкого и длинного свищевого хода аномалия долгое время нередко остается нераспознанной. Изредка при кормлении возникает поперхивание и несильный кашель, однако изменение позы кормления избавляет ребенка от приступов, поэтому родители не придает этому факту должного значения. Такие дети страдают частыми пневмониями.
У 40% новорожденных с трахеопищеводным свищом выявляются сопутствующие врожденные пороки сердца, аномалии развития кишечника и мочевыводящих путей. В литературе описан синдром VATER, включающий в себя аномалии развития позвоночника (клиновидные позвонки), атрезию заднего прохода, трахеопищеводный свищ, гипоплазию лучевой кости и дисплазию почек.
Боль в грудной клетке. Кашель. Кровохарканье. Одышка. Рвота. Рвота с кровью.
Диагностика
При подозрении на трахеопищеводный свищ пациент нуждается в консультации торакального хирурга, гастроэнтеролога, детского хирурга, эндоскописта, рентгенолога. На первичном этапе используется зондирования пищевода с помощью резинового катетера: если продвижению катетера мешает сопротивление слепого конца пищевода, а при введении в катетер жидкости, окрашенной метиленовым синим, она при кашле выделяется через рот или нос, вероятность трахеопищеводного свища оценивается как очень высокая.
Лучевое исследование включает выполнение рентгеноскопии и рентгенографии легких, эзофагографии, МСКТ грудной клетки. Контрастное исследование пищевода проводят очень осторожно, используя водорастворимые или масляные вещества, которые вводятся через зонд (применение сульфата бария в этих случаях недопустимо). Трахеопищеводный свищ требует проведения тщательной дифференциальной диагностики с изолированной атрезией и стенозом пищевода, гастроэзофагеальным рефлюксом, ахалазией кардии, дисфагией различного генеза.
Эндоскопическая диагностика трахеопищеводного свища остается основной. Для лучшей визуализации патологического соустья и получения максимальной информации о его особенностях, выполняется эзофагоскопия и трахеобронхоскопия. При критическом стенозе трахеи диагностическая трахеоскопия может быть трансформирована в лечебную процедуру путем эндоскопического восстановления просвета трахеи или стентирования стенозированного участка.
Лечение
Лечение трахеопищеводных свищей проводится хирургическим путем, консервативная терапия малоперспективна и используется только на этапе подготовки к оперативному вмешательству. С целью удаления скапливающегося секрета производится установка катетера в слепо заканчивающийся конец пищевода, выполняются санационные бронхоскопии. В рамках лечения аспирационной пневмонии назначается оксигенотерапия, антибактериальная и инфузионная терапия, УВЧ на грудную клетку. Для предотвращения попадания пищи в трахеобронхиальное дерево полностью прекращается кормление через рот, осуществляется гастростомия, нутритивная поддержка, витаминотерапия.
Варианты радикального хирургического устранения трахеопищеводного свища могут быть различны. Операция обычно производится из шейного доступа или заднебоковой торакотомии. Длинный свищевой ход выделяют и пересекают между двумя наложенными лигатурами. Дефекты в стенках пищевода и трахеи ушивают погружными швами. При коротком и широком свищевом ходе трахею отсекают от пищевода, после чего на оба дефекта накладывают непрерывный двухрядный шов. Для закрытия дефекта могут использоваться аутоткани (сальник или стенка желудка).
В тех случаях, когда трахеопищеводный свищ сочетается со стенозом трахеи либо атрезией пищевода, производится разобщение свища с одномоментной циркулярной резекцией или пластикой трахеи и/или одномоментной пластикой пищевода. Если имеется большой диастаз между проксимальным и дистальным сегментами пищевода, не позволяющий наложить анастомоз «конец-в конец», верхний отдел пищевода выводят на шею, свищ разобщают и на этом операцию заканчивают. В межоперационный период питание больного осуществляют через гастростому. На втором этапе производят пластику пищевода желудочным или тонкокишечным трансплантатом. При трахеопищеводных свищах, обусловленных распадом раковой опухоли, ограничиваются паллиативной гастростомией.
В послеоперационном периоде продолжается активная противопневмоническая терапия. В первые сутки осуществляется парентеральное питание, затем – кормление через зонд, который оставляют на 7-10 суток. Из послеоперационных осложнений возможны стенозы в области пищеводных анастомозов, которые подлежат бужированию, и рецидивы свища, требующие повторной операции. Летальность при оперативном лечении трахеопищеводного свища составляет 10-15% и связана, главным образом, с исходно тяжелым состоянием пациента. В то же время при отказе от операции показатели летальности возрастают до 80-90%.
Источник


