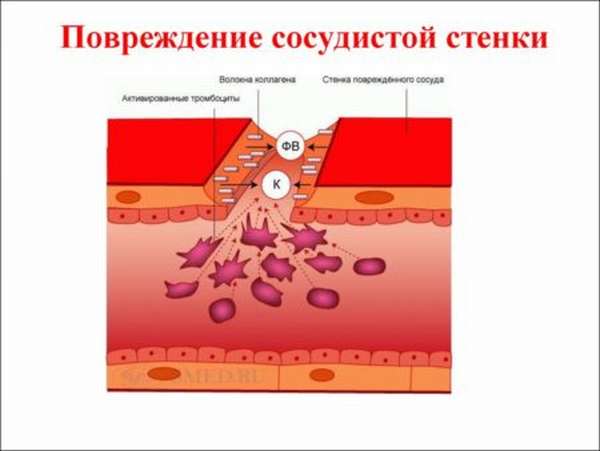
Кровотечение из полой вены
Кровотечение из коллатералей корня легкого бывает настолько обильным, что в первые годы мы прикладывали гемостатическую марлю и прекращали операцию на 12—20 мин. Дело в том, что у цианотических больных с уменьшенным легочным кровотоком под плеврой корня легкого расположено большое количество мелких сосудов, несущих кровь в легкое. Они расположены на передней поверхности общего ствола (правого и левого) и долевых ветвях легочной артерии, и без их повреждения легочную артерию и долевые ветви выделить невозможно.
В последующем мы обнаружили, что коллатерали расположены слоем между плеврой и адвентицией легочной артерии. В этом слое всегда есть «окошечко», участок, в котором нет сосудов и где стенка легочной артерии видна через плевру корня легкого и сам «слой» легко отходит от стенки легочной артерии. Это дает возможность «поднять весь слой» коллатеральных сосудов и пересечь их между лигатурами на необходимом протяжении и таким способом избежать кровотечения.
Кровотечение из верхней полой вены при ее выделении возможно в тот момент, когда происходит ее мобилизация у предсердия по задней поверхности. Дело в том, что переходная складка перикарда располагается не перпендикулярно к продольной оси полой вены, а окружает ее «косо» — спереди перикард прикрепляется к стенке полой вены на расстоянии 2— 2,5 см от стенки предсердия, а по задней стенке у самого предсердия, причем у части больных образуется даже «брыжейка» верхней полой вены, состоящая из 2 листков перикарда и расположенная по задней стенке полой вены у впадения ее в правое предсердие.
Отсечение листка перикарда от стенки верхней полой вены на этом участке удается сравнительно легко, когда есть такая «брыжейка», а когда ее нет, то может произойти повреждение стенки правого предсердия. Повреждение предсердия в этой зоне при выделении верхней полой вены в нашей практике было у 2 больных. Кровотечение удалось остановить и обе операции довести до конца, но одна больная потеряла около литра крови и после операции у нее возникла поперечная блокада сердца (Лариса С. — оперирована в 1957 г.).
По-видимому, при прошивании в лигатуру была захвачена межпредсердная перегородка и проводящая система после синусного узла. Больная была обследована в сентябре 1966 г. Насыщение артериальной крови кислородом— 93%, поперечная блокада, частота пульса — от 38 до 60 в 1 мин, в зависимости от физической нагрузки.
Кровотечения из периферического конца верхней полой вены после ее пересечения у нас были зарегистрированы по 2 причинам: из неперевязанных вен средостения, впадающих в верхнюю полую вену каудальнее непарной вены и из самой полой вены при неполном ее пережатии.
Вены средостения, впадающие с дорсальной стороны в верхнюю полую вену в количестве 1 или 2, малы по диаметру (1—2 мм), могут быть незамеченными, но в момент наложения анастомоза вы вдруг замечаете, что из периферического коЦца верхней полой вены начинает каплями поступать кровь и заливать сосудистую стенку на месте сшивания. Попытки «покрепче» пережать верхнюю полую вену и непарную вену не останавливают поступление крови. Начинаются поиски: откуда же, наконец? Все пережато?! И только при осмотре дорсальной поверхности верхней полой вены удается обнаружить впадающие в нее вены средостения маленького диаметра.
Их перевязка прекращает скопление крови в зоне анастомоза и дает возможность продолжать операцию. У 3 больных небольшое поступление крови из верхней полой вены после ее пересечения было по причине столь нелепой, что может показаться смешным упоминание о такой причине, но я тем не менее осмеливаюсь сказать о ней, чтобы другие не ломали голову, если в их практике такое случится. Это неполное пережатие верхней полой вены в углу Т-образного зажима Поттса из-за того, что резиновые трубочки на его браншах для большей эластичности сдавления были надеты не до конца на одной из них. Поэтому в углу зажима оказался участок в 5 мм, где бранши не сходятся и полая вена не перекрыта.
После обнаружения этого изъяна зажима Поттса мы стали пользоваться при этой операции Т-образным сосудистым зажимом НИИЭХАиИ — он эластичен, степень сдавления хирург может легко дозировать и фиксация его бранш абсолютно надежная.
— Читать далее «Кровотечение из сердечного конца легочной артерии. Кровотечение из поврежденных долевых ветвей легочной артерии»
Оглавление темы «Осложнения кавапульмонального анастомоза»:
1. Пример шунтирования по А. Д. Арапову и Е. С. Клеменовой. Вено-венозное шунтирование с микроАИК
2. Шунтирование верхней полой вены с применением микроАИК. Техника шунтирования ВПВ
3. Осложнения кавапульмонального анастомоза. Кровотечение из сосудов спаек легкого
4. Кровотечение из коллатералей корня легкого. Кровотечение из верхней полой вены
5. Кровотечение из сердечного конца легочной артерии. Кровотечение из поврежденных долевых ветвей легочной артерии
6. Кровотечение по линии кавапульмонального анастомоза. Отек мозга после наложения кавапульмонального анастомоза
7. Патологическая анатомия рака простаты. Морфология
8. Уход после наложения кавапульмонального анастомоза. Выход из наркоза после наложения кавапульмонального анастомоза
9. Дренаж плевральной полости после наложения кавапульмонального анастомоза. Заживление раны грудной стенки
10. Гемоторакс после наложения кавапульмонального анастомоза. Причины гемоторакса в кардиохирургии
11. Напряженный пневмоторакс после кавапульмонального анастомоза. Причины пневмоторакса в кардиохирургии
Источник
Повреждение верхней полой вены не является редкостью при операции на легких. Это не удивительно, поскольку вена иногда значительно выступает из средостения и интимно срастается с легким. Бывали случаи, когда при экстраплевральном пневмолизе вся вена отходила от средостения вместе с легким, ножницы уже были занесены для пересечения ее вместо спайки, и лишь тогда обнаруживалась ошибка.
Несколько раз случались небольшие ранения стенки вены, требовавшие наложения сосудистого шва или краевой лигатуры. Одну больную с разрывом верхней полой вены мы потеряли.
У больной Ч., 27 лет, в мае 1952 года, в Брянске, была удалена верхняя доля справа по поводу кавернозного туберкулеза. Послеоперационный период прошел гладко, больная выписалась, но через два месяца у нее была обнаружена новая каверна в оставшейся доле. Потеряв веру в хирургию, больная долго отказывалась от повторной операции и приехала в Институт туберкулеза только через полтора года, будучи уже в таком тяжелом состоянии, что из машины ее вынесли на носилках.
При обследовании была обнаружена большая полость, занимающая всю верхнюю треть правого легкого и прилежащая непосредственно к куполу плевры. В течение долгого времени состояние больной было настолько тяжелым, что нельзя было думать об операции. Проводилась энергичная предоперационная подготовка, которая дала лишь незначительные результаты. Несмотря на высокую температуру и общую слабость, решено было оперировать, поскольку второе легкое оставалось непораженным.
Прежний операционный рубец был иссечен и с некоторым трудом удалось войти в плевральную полость, преодолев сросшиеся после первой операции ребра. Обнаружена гнойная полость, занимавшая всю верхушку легкого и соединенная с разошедшейся культей верхнедолевого бронха. Таким образом, у больной оказалась ограниченная эмпиема с бронхиальным свищом, объединенная с каверной нижней доли.
Очень трудно было удалить остатки легкого. Значительную часть стенок гнойной полости пришлось оставить на ребрах, но, наконец, элементы корня легкого были обработаны и препарат удален. Кровяное давление удерживалось на удовлетворительных цифрах, и имелись все основания надеяться на благополучный исход операции.
Поскольку состояние больной позволяло, убрали оставшиеся на грудной стенке грануляции. Последними удаляли участки пиогенной мембраны с поверхности верхней полой вены. Несмотря на чрезвычайно осторожную препаровку, стенка верхней полой вены порвалась, а при попытке закрыть отверстие пальцем разрыв еще увеличился. Вена была сжата, это привело к нарушению кровообращения, пульс исчез, больная потеряла сознание и через 10 минут умерла. Переливание крови в подключичную артерию и искусственное дыхание ни к чему не привели.
Гистологическое исследование кусочков стенки верхней полой вены в зоне повреждение показало значительные дегенеративные изменения.
При повреждении верхней полой вены может возникнуть мысль о воздушной эмболии, но, видимо, эта опасность невелика: при широком пневмотораксе давление в полых венах положительное. Лишь несколько раз нам удавалось заметить, как просвет непарной вены спадался при каждом глубоком вдохе, что указывало на разрежение в крупных венозных стволах.
Учебное видео по анатомии верхней полой вены и ее притоков
— Вернуться в оглавление раздела «хирургические болезни»
Оглавление темы «Двухсторонние операции на легких. Кровотечение во время операции на легком»:
1. Клиновидные и плоскостные резекции легкого. Комбинированные операции в торакальной хирургии
2. Двухсторонние резекции легких. Показания к двухсторонним резекциям легких
3. Противопоказания к двухсторонним резекциям легких. Двухмоментные операции на легких
4. Методика двухсторонних резекций легких. Послеоперационный период двухсторонних легочных резекций
5. Прогноз при двухсторонних резекциях легких. Смертность при двухсторонних операциях на легких
6. Осложнения при торакальных операциях. Частота операционных осложнений
7. Кровотечение при торакальных операциях. Источники кровотечения при операции на легком
8. Остановка кровотечения при короткой культе сосуда. Пример обработки короткой культи сосуда легкого
9. Кровотечение при повреждении легочного сосуда. Кровотечение из дополнительных сосудов легкого
10. Повреждение верхней полой вены. Пример кровотечения из верхней полой вены во время операции
Источник
Клиническая картина синдрома верхней полой вены (СВПВ) очень показательна при выраженном блоке венозного оттока. Как правило, главный признак — выраженная отёчность головы и шеи с синюшным оттенком за счёт просвечивания через кожу «тёмной» венозной крови. Шея настолько сильно отекает, что её почти нет. Набрякшие веки и раздутые губы, на лице и шее контурируются и выбухают расширенные вены. Руки отекают несильно, поскольку сокращения мышц «выдавливают» кровь из мелких вен в центровой сосуд.
Пациент жалуется на головные боли и шум в голове, что объясняется отёком. Давление в головном мозге у ранее здорового человека должно оставаться в норме, за этим следит специфический гематоэнцефалический барьер (ГЭБ). У пожилых людей, а также при сопутствующих сердечно-сосудистых заболеваниях и диабете функция ГЭБ страдает, поэтому внутричерепное давление может повыситься. Проявляется это и скачками артериального давления — кризами, и потерей сознания, и сонливостью, и судорогами.
Может определяться небольшая отёчность передней грудной стенки в верхних отделах — надключичной и подключичной областях. Небольшой диффузный отёк называют пастозностью, при ней надавливание на кожу оставляет небольшое вдавление. Отекают голосовые связки, и голос меняется на негритянский тембр — как бы «толстый» и осиплый. Из-за застоя в лёгких возникают кашель, одышка. За счёт отёка глотки и пищевода беспокоит ощущение нарушения проходимости твёрдой пищи — дисфагия. Возникает чувство распирания груди изнутри.
Симптомы синдрома верхней полой вены
В зависимости от причины синдрома, симптоматика может развиваться медленно или быстро. Быстро — при агрессивных опухолях, таких как злокачественная лимфома и мелкоклеточный рак лёгкого. Постепенно проявляются клинические признаки при метастазах в лимфатические узлы рака и венозный тромбоз. Выраженность признаков синдрома верхней полой вены зависит от уровня, на котором частично перекрывается вена и степени сужения её просвета.
При любой скорости развития синдрома верхней полой вены наступает тот момент, когда без экстренной медицинской помощи обойтись невозможно.
Запись
на консультацию
круглосуточно
До середины прошлого века синдром верхней полой вены (СВПВ), а если быть точным, то синдром её сдавления, вызывал только третичный сифилис, когда гуммы разрушали стенку грудной аорты с формированием аневризматических мешков, сдавливавших органы средостения и верхнюю полую вену в том числе. Третичный сифилис искоренили антибиотиками, но с начала ХХ века распространилось курение, а с ним и тысячекратно выросла заболеваемость раком лёгкого, который и стал основной причиной неотложного состояния, вызванного нарушением кровообращения очень крупной вены и впадающих в неё сосудов.
Сколько людей ежегодно настигает СВПВ, точно неизвестно, медицинская статистика учитывает только этиологическую причину — рак лёгкого, но не его осложнения, тем не менее, в последние годы пациенты с СВПВ всё чаще попадают в онкологическую реанимацию по причине критичной для жизни тяжести состояния. Большинство всех диагностированных СВПВ обусловлены распространённым раком лёгкого, причём восемь случаев из десяти вызваны опухолью правого лёгкого. Если разбираться с морфологией, то преимущественно венозный синдром инициирует мелкоклеточный рак лёгкого, реже плоскоклеточный, и совсем редко аденокарцинома. Два последних относят к немелкоклеточному раку лёгкого.
На втором месте по частоте индукции СВПВ стоят онкогематологические заболевания — высокозлокачественные лимфомы или лимфосаркомы, поражающие переднее средостение, чаще лимфобластные и диффузные крупноклеточные. Как правило, это очень агрессивные, растущие буквально за несколько дней опухоли. Синдром развивается при метастазах в лимфоузлах средостения любого рака, но чаще это органы, лимфоколлекторы которых находятся в средостенной клетчатке: молочная железа, пищевод и желудок. Метастазы герминогенных опухолей яичка распространяются от забрюшинных до надключичных зон преимущественно по лимфатическим путям, но на их долю приходится немного случаев СВПВ.
Почему так происходит?
Полые вены впадают в правые отделы сердца: предсердие и желудочек. При расслаблении правого предсердия в него под небольшим давлением подаётся почти бескислородная венозная кровь. Из предсердия кровь идёт в правый желудочек, откуда она выжмется в лёгочную артерию, чтобы в альвеолах лёгких насытиться кислородом и по лёгочным венам вернуться в сердце, но в левые отделы, которые через аорту погонят обогащённую кислородом питательную жидкость ко всем органам.
Нижняя полая вена собирает «отработанную» кровь от всех органов ниже диафрагмы. Верхняя полая вена — от органов, расположенных выше диафрагмы. Бассейны обеих вен чётко разграничены, определённые сосудистые веточки несут кровь в верхнюю полую, другие — строго в нижнюю, но есть и сосудистые сообщения между «верхними» и «нижними», называемые анастомозы. При сужении просвета верхней полой вены, частично эти анастомозы сбрасывают избыток крови через ветви, идущие к нижней полой вене.
Верхняя полая вена тонкостенная, её мышечная оболочка — одно название, венозная кровь от головы и шеи идёт практически под давлением силы тяжести, движению помогают развитые мышцы рук и плечевого пояса. Рядом с веной в средостении проходят мощная аорта, где огромное давление крови, состоящие из хрящевых колец трахея и бронхи, и стелются цепочки лимфатических узлов, откачивающие лимфу от лёгких и других ближайших органов. Вот эти цепочки и создают проблемы, когда в них развиваются метастазы. Если аорта может противостоять сдавлению извне, то верхняя полая вена легко спадается, и не выполняет своей основной функции.
Вторичные раковые образования в лимфатических узлах деформируют их и увеличивают в размерах, что способно нарушить проходимость вены. Через стенку вены прорастает опухоль средостения, что характерно для крайне агрессивных злокачественных лимфом и мелкоклеточного рака лёгкого. К опухолевому поражению может присоединиться венозный тромбоз, который возникает даже без опухолевого поражения средостения. К примеру, чрезвычайно способствуют повышенной свёртываемости крови злокачественные опухоли желудочно-кишечного тракта и рак яичников. Всё это — опухоль, тромб, метастазы в лимфатических узлах нарушают отток крови, вызывая венозный застой с отёком.
Диагностика синдрома верхней полой вены
С одной стороны диагностика синдрома верхней полой вены проста: внешний вид настолько специфичен, что диагноз ставится сразу, и на первый взгляд совершенно достаточно взглянуть на больного. Если больной имеет анамнез — историю онкогематологического или онкологического заболевания, когда есть данные гистологического исследования. Тогда ограничиваются констатацией всех зон опухолевого поражения и приступают к терапии. Но в половине случаев синдром верхней полой вены развивается в дебюте заболевания, то есть СПВП — первый и единственный явный признак злокачественной опухоли.
Необходимо выяснить, чем вызван синдром, и только тогда его лечить. О наличии злокачественной опухоли говорит морфологическое исследование кусочка опухоли, химиотерапия и лучевая терапия проводятся только при наличии морфологического подтверждения рака. Исключения из этого незыблемого правила есть и тяжёлые проявления синдрома верхней полой вены в их числе, тогда лечение проводится по жизненным показаниям до получения клеточного анализа. Тем не менее, в специализированных клиниках сегодня есть возможность срочно верифицировать — получить морфологическое подтверждение рака.
Всегда выполняется рентгенография органов грудной клетки с послойной томографией средостения, но лучше сделать компьютерную томографию. Исследования помогают сориентироваться с последующей диагностикой — где делать пункцию или брать биопсию. При подозрении на рак лёгкого выполняется исследование мокроты на клетки рака, биопсия при бронхоскопии, возможна пункционная биопсия средостенного лимфатического узла, эндоскопическое исследование средостения, при подозрении на злокачественную лимфому берут пункцию из подвздошной кости или грудины.
Получение гистологического материала начинают с простой диагностической методики, при неудаче обращаются к более сложной. Просто разобраться с диагнозом, если есть другие визуальные опухоли или увеличенные периферические лимфоузлы, откуда можно взять клетки для микроскопического исследования. Без понимания, какой злокачественный процесс вызвал синдром сдавления верхней полой вены невозможно подобрать оптимальное лечение, хотя в крайне тяжёлых случаях, когда под угрозой жизнь и промедление смерти подобно, вводят химиопрепараты широкого спектра, действующие на все возможные причины СВПВ.
Лечение синдрома верхней полой вены
Цель лечения — избавить больного от патологических симптомов, но на первом этапе главное — спасти ему жизнь. Понятно, что бессмысленно обращаться в общебольничную сеть и даже самую хорошую городскую реанимационную службу: пока доктора поймут, что это, и вызовут на консультацию онколога, а тот пригласит химиотерапевта и радиолога, уйдёт время, а состояние больного будет только ухудшаться. В Отечестве нет государственной «скорой онкологической помощи», только плановая госпитализация, что для больного первичным СВПВ крайне трагично, ведь ему нужна не просто онкология, а онкологическая реанимация.
Если СВПВ — первое проявление злокачественной опухоли, то перспективы терапии весьма неплохие, потому что высоко агрессивные мелкоклеточный рак лёгкого, злокачественная лимфома и герминогенные опухоли яичка потенциально излечимые заболевания, очень хорошо отвечающие на первую химиотерапию. В этом случае эффект первого введения цитостатика чудесным образом возвращает пациенту лицо, поскольку буквально за пару часов уходят тягостные проявления болезни.
При истории онкологического заболевания, когда уже пройдены и операция, и лучевая терапия на первичную опухоль, и несколько курсов химиотерапии по поводу метастазов, а СВПВ обусловлен дальнейшим прогрессированием рака, нет перспектив на излечение, но улучшить качество жизни и продлить её тоже возможно. Специализированная онкологическая реанимация обеспечит максимально возможное поступление воздуха в лёгкие, избавит от избыточной жидкости, снизит отёчность головного мозга, предупредит развитие судорог, минимизирует воздействие венозного застоя на сердце и в некоторых случаях уменьшит сдавление верхней полой вены подключением лучевой терапии на очаг в средостении.
При синдроме верхней полой вены у первичного онкологического больного успех обязателен, и даже при длительной истории рака успех возможен, надо только попасть туда, где не только знают, но и имеют возможность оказать квалифицированную экстренную и обязательно онкологическую помощь. Реанимационная служба Европейской клиники удовлетворяет этим высоким требованиям и готова спасать в любое время.
Запись
на консультацию
круглосуточно
Источник