Кровотечение из мочевого пузыря код мкб
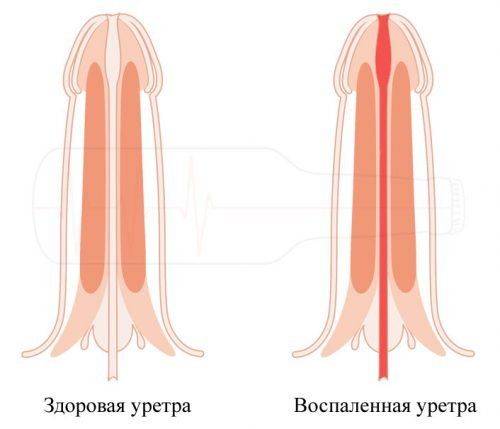
Гематурия — появление эритроцитов в моче — это симптом, характерный для ряда заболеваний, поражающих мочеполовую систему. На ранних стадиях заболеваний этот признак является единственным, указывающим на патологию. Такой симптом ни в коем случае нельзя оставлять без внимания. Появление крови в моче — это сигнал к тому, что человеку срочно необходима консультация врача и комплексное медицинское обследование.
ВАЖНО ЗНАТЬ! Секрет БОЛЬШОГО члена! Всего 10-15 минут в день и + 5-7 см к размеру. Совмещаешь упражнения с этим кремом… Читать далее >>
1
Классификации гематурии
Эритроциты могут попасть в мочу как при заболеваниях или травмах структур мочевыводящей системы, так и в случае патологий других внутренних органов. В зависимости от источника крови, обнаруженной в моче, выделяются следующие разновидности гематурии:
- экстраренальная (симптом в этом случае не связан с патологией почек и мочевыводящей системы);
- ренальная (развивается при заболеваниях или повреждениях почек);
- постренальная (причиной возникновения симптома являются поражения мочевого пузыря и мочевыводящих путей).

С учетом количества выделяющейся крови симптом подразделяется на:
- макрогематурию (когда количество крови достаточное, чтобы придать моче красноватый оттенок);
- микрогематурию (содержание эритроцитов небольшое, поэтому визуально симптом не определяется).
В зависимости от уровня поражения мочевыделительной системы, кровь выделяется в начале или в конце мочеиспускания. С учетом данной особенности, гематурия классифицируется следующим образом:
| Разновидность гематурии | Время появления патологической примеси |
|---|---|
| Начальная | Эритроциты при анализе определяются в первой порции мочи, то есть, в начале мочеиспускания. |
| Конечная | Патологическая примесь присутствует в последней порции мочи. |
| Тотальная | Кровь определяется во всех трех порциях. |
Такая закономерность позволяет предположить, какой из участков мочевыводящей системы является источником кровотечения. Чем позже появляются эритроциты, тем выше патологический очаг.

Что такое ДГПЖ: классификация по МКБ 10
2
Место гематурии в Международной Классификации Болезней
Перечень заболеваний, в структуре которых, среди прочих симптомов, присутствует гематурия, велик.

| Код по МКБ-10 | Заболевания |
|---|---|
| N00 — N08 | Заболевания, поражающие клубочковый аппарат почки. Попадание эритроцитов в мочу обусловлена нарушениями в процессе фильтрации. В эту группу, в том числе, входит рецидивирующая и устойчивая гематурия (N02) — состояние проявляющееся, помимо наличия крови в моче, гипертермией, болезненностью в области поясницы и нарушением в лабораторных анализах в виде протеинурии. |
| N10 — N16 | Заболевания, поражающие паренхиму почек и собирательные трубочки. Именно повреждения этих структур являются причиной кровотечения. |
| N17 — N19 | В данную группу входят все формы почечной недостаточности. |
| N20 — N23 | Мочекаменная болезнь. Появление в анализе мочи крови при мочекаменной болезни связано с травматизацией слизистой оболочки почечных лоханок, мочеточников, мочевого пузыря и мочеиспускательных каналов. |
| N25 — N29 | Данные группы объединяют неклассифицированные ранее заболевания почек и мочеточников, за исключением патологий, связанных с мочекаменной болезнью. |
| N30 — N39 | Заболевания мочевыделительной системы, не классифицированные в предыдущих рубриках (за исключением состояний, связанных с беременностью и родами). |
| N40 — N51 | Заболевания мужских половых органов. |
| N80 — N98 | Заболевания женских половых органов невоспалительной природы. |
| N99 | Данный пункт объединяет в себе не упомянутые в предыдущих рубриках нарушения в системе мочеполовых органов. |
| R31 | Неспецифическая гематурия. Причинами присутствия в моче эритроцитов в этом случае являются интенсивные физические нагрузки, лихорадочный синдром, токсические поражения. Состояние требует дифференциальной диагностики с семейными формами гематурии, травмами в области промежности, серповидноклеточной анемией, гломерулонефритом, циститом. |

Классификация гидронефроза по МКБ-10
3
Причины
В подавляющем большинстве случаев, микрогематурия — это патологическое состояние. В норме оно встречается крайне редко, после физической активности и исчезает самостоятельно после прекращения интенсивных нагрузок.

Макрогематурия в норме не встречается никогда.
Заболевания и патологические состояния, о которых сигнализирует такой симптом:
| Разновидность гематурии | Возможные причины возникновения |
|---|---|
| Экстраренальная | Патологические состояния, поражающие кроветворные органы. |
| Ренальная | Излишне тонкие базальные мембраны клубочков. Такое относительно доброкачественное состояние носит семейный характер, и у родственников пациента в анализах также обнаруживаются эритроциты. |
| Ренальная | Деструкция тканей под влиянием иммунно-воспалительных процессов (например, гломерулонефрит), при некротическом васкулите. |
| Ренальная | Поражение почечных канальцев токсическими или воспалительными факторами. |
| Постренальная | Изъязвление слизистой оболочки мочевыводящих путей в результате опухолевого поражения (при раке), воспалительного процесса или травмирования ее конкрементами, выходящими из почек (например, гематурия мочевого пузыря — следствие пассажа мелких камней). |
| Постренальная | Превышение допустимых доз антикоагулянтов |

Моча с кровью у мужчин: с какими причинами это связано?
4
Диагностические мероприятия
Одного факта присутствия крови в моче для постановки корректного диагноза недостаточно. Этот симптом позволяет только заподозрить ряд патологий.
Оставлять гематурию без внимания опасно. Этот симптом возникает при ряде заболеваний внутренних органов, способных при несвоевременном начале лечения прогрессировать и даже стать причиной инвалидности.

Для точного определения болезни и дифференциальной диагностики с другими заболеваниями необходимо провести следующие исследования:
- 1. Общий анализ мочи.
- 2. Трехстаканная проба (позволяет выяснить, в какой именно порции мочи появляются эритроциты; а значит, и предположить локализацию поражения мочевыводящей системы).
- 3. Исследование по Нечипоренко.
- 4. Ультразвуковое исследование почек (выявляет патологические изменения в их структуре).
- 5. Цистоскопия.
- 6. Урография.
- 7. Осмотр пациента специалистами «смежных» областей (гинеколог, проктолог, в ряде случаев — гематолог).
Только всестороннее комплексное обследование поможет определить причину заболевания.
5
Лечение
Область медицинского вмешательства и специфика лечения будут зависеть от заболевания, выявленного во время обследования.
В большинстве случаев требуются комплексные терапевтические меры.
| Диагноз | Лечебные мероприятия |
|---|---|
| Травматическое повреждение или онкологический процесс. | Экстренное или плановое оперативное вмешательство с последующей антибиотикотерапией в профилактических целях. |
| Инфекционно-воспалительные процессы. | Антибактериальная терапия в комплексе с симптоматической. В случае выявления протеинурии — назначение кортикостероидов. |
| Мочекаменная болезнь. | Введение спазмолитиков; проведение процедур, облегчающих отхождение камней; в некоторых случаях — их удаление оперативным способом. |
Несвоевременное обращение за медицинской помощью, самолечение или использование методов народной медицины без предварительного обследования могут привести к развитию интоксикации, анемии, закупорке мочевыводящих путей. При малейшем подозрении на наличие патологии меры необходимо принимать незамедлительно.
Источник
Присутствие в моче значительного количества крови обозначается в урологической практике термином «макрогематурия». Объёмная примесь крови окрашивает мочу в соответствующий цвет, иногда заметны сгустки или нити. Этот симптом свидетельствует о протекании в организме серьёзного патологического процесса, требующего немедленного врачебного вмешательства.
В отличие от микрогематурии, не определяемой невооруженным глазом, макрогематурия заметна покраснением мочи, иногда присутствием значительных вкраплений. Не следует путать это состояние с уретроррагией, при которой кровь истекает из мочеиспускательного канала независимо от акта мочеиспускания.

Код по МКБ 10 – N02 (устойчивая и рецидивирующая гематурия) или R31 (неспецифическая гематурия).
В урологической практике встречается состояние ложной гематурии, обусловленное употреблением содержащих красные красители продуктов или приёмом некоторых препаратов.
Разновидности макрогематурии
Выделяют три типа макрогематурии:
- инициальная;
- терминальная;
- тотальная.
Для инициальной гематурии характерно истечение крови из мочеиспускательного канала, как правило, в начале акта мочеиспускания. Такое явление наблюдается после повреждения уретры, в том числе во время проведения медицинских манипуляций, осуществляемых трансуретральным способом. Также инициальная макрогематурия наблюдается при онкологических заболеваниях мочеиспускательного канала.
Терминальная макрогематурия чаще всего является симптомом повреждений мочевого пузыря или заднего отдела уретры. Наблюдается при наличии конкрементов, опухолевых процессов, изъязвлений.
Если источник кровотечения локализован в почках, то речь идёт о тотальной макрогематурии. В таких случаях окрашивание мочи интенсивное, с наличием ярко-алых сгустков. Возникает при выраженных воспалительных процессах в разных отделах почек, гидронефрозе.
Причины
Кровь проникает в мочу из любого отдела мочевыводящих путей. Причинами макрогематурии могут выступать следующие патологии:
- воспалительные процессы в почках, например, гломерулонефрит;
- инфекционные поражения мочевых путей;
- нефролитиаз;
- уролитиаз;
- онкологические заболевания (злокачественные опухоли почек, мочевого пузыря, предстательной железы);
- калькулёзный простатит;
- заболевания, сопровождаемые нарушениями свёртываемости крови;
- отдельные паразитарные инвазии (мочеполовой шистосоматоз);
- сосудистые мальформации почек;
Травмы органов мочеполовой системы, в том числе нанесенные в ходе проведения медицинских манипуляций.
При беременности макрогематурия чаще свидетельствует об инфекционных поражениях органов мочеполовой системы. Также наблюдается при миграции конкрементов при мочекаменной болезни или развитии опухолевых процессов.
Сопутствующие симптомы
Клинические проявления зависят от того заболевания, которое спровоцировало макрогематурию. Среди распространённых симптомов можно отметить:
- боли в пораженной области;
- дизурические расстройства (затрудненное, болезненное мочеиспускание, учащение позывов, невозможность полностью опорожнить мочевой пузырь, чувство неудовлетворенности после микции);
- общее недомогание, выраженное снижение общего тонуса;
- перепады артериального давления;
- постоянная жажда.
При острых воспалительных процессах отмечается повышение температуры, лихорадочные явления, снижение аппетита, вялость.
Важное диагностическое значение имеет форма сгустков. Если в моче присутствуют вытянутые сгустки в виде нитей, то очаг кровотечения, скорее всего, локализован в верхних отделах мочевыделительной системы. Если сгустки округлые, бесформенные, то патологический процесс протекает в мочевом пузыре или мочеиспускательном канале.
Возможные осложнения макрогематурии
Если пациенту не оказать своевременную врачебную помощь, то высока вероятность развития осложнений:
- анемия вследствие значительной кровопотери;
- закупорка мочевых путей кровяным сгустком;
- интоксикация;
- ухудшение общей жизнедеятельности организма.
Диагностика
Макрогематурия – терминальное состояние, поэтому врачебная помощь должна быть оказана как можно быстрее. Врач проводит осмотр пациента, по возможности собирает анамнез. Для постановки диагноза необходимо выяснить, были ли травмирующие воздействия, какие препараты принимает человек, какие ещё симптомы присутствуют.
Проводятся следующие диагностические мероприятия:
- общий анализ крови;
- общий анализ мочи;
- двухстаканная проба мочи;
- анализ мочи по Нечипоренко;
- УЗИ органов малого таза и брюшной полости;
- урография;
- цистоскопия.
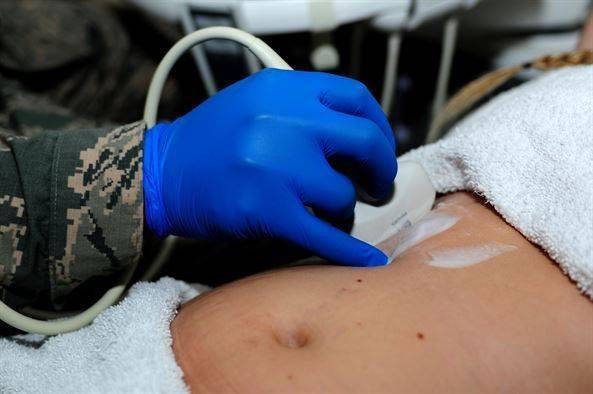
Даже среди отдельных врачей распространено мнение об опасности цистоскопического исследования при макрогематурии. Во многих случаях без этого метода не обойтись, так как он позволяет установить точную локализацию источника кровотечения и при необходимости провести экстренную операцию.
Методы лечения
Терапия осуществляется в зависимости от установленного диагноза. Чаще всего требуется госпитализация и оказание неотложной помощи пациенту. Экстренная помощь заключается в купировании острого болевого синдрома (анестезирующие препараты, холод на нижнюю часть живота). Кровоостанавливающие средства не используют до того момента, когда будет установлена точная причина макрогематурии.
Больному показан постельный режим и соблюдение диеты с исключением солёных, острых, чрезмерно жирных блюд.
В некоторых случаях требуется оперативное вмешательство, иногда – экстренное. При массивных внутренних кровотечениях срочная операция необходима для спасения жизни пациента. При травмах внутренних органов цель операции – устранение повреждений. Ушивается источник кровотечения, удаляется травмированный орган, частично или полностью.
Хирургические операции также применяются при обнаружении опухолевых процессов. Дополняется такое лечение химиотерапией, облучением. Для лечения мочекаменной болезни хирургические методы используются всё реже, но при терминальных состояниях они незаменимы. Сегодня конкременты разбиваются неинвазивными или малоинвазивными методами. Операция необходима при запущенных случаях мочекаменной болезни или при наличии камней большого размера, высокой плотности и причудливых форм.
В рамках консервативной терапии для лечения заболеваний, сопровождающихся макрогематурией, могут применяться следующие методы:
- проведение антибиотикотерапии при интенсивных и распространённых воспалительных процессах;
- использование кровоостанавливающих медикаментозных средств (Викасол, Дицинон, аминокапроновая кислота);
- введение кровоостанавливающих препаратов в полость мочевого пузыря;
- лечение спазмолитическими препаратами, противовоспалительными нестероидными средствами;
- повышение иммунного статуса и улучшение состояния кровеносных сосудов посредством витаминотерапии, введением витаминов группы В.
При острой задержке мочи проводится её отведение посредством катетера или наложения цистостомы.
Обнаружение изменения цвета мочи на розовый, красный или багровый, а тем более присутствие кровяных сгустков – повод для немедленного обращения за врачебной помощью. Это неотложное состояние, указывающее на протекание чрезвычайно опасного процесса в органах выделительной или репродуктивной системы. Самолечение в таких случаях чревато самыми тяжелыми последствиями вплоть до летального исхода.
Источник
Рак мочевого пузыря – тяжелая онкологическая патология, единственно возможным методом лечения и продления жизни при которой сегодня является хирургическое вмешательство.
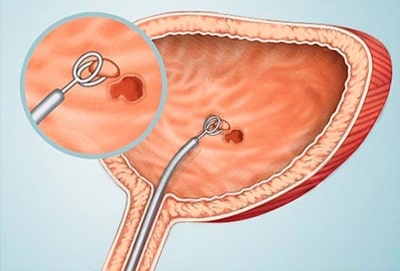 Врачи часто уточняют код рака мочевого пузыря по МКБ 10, поскольку эта патология – одна из самых распространенных.
Врачи часто уточняют код рака мочевого пузыря по МКБ 10, поскольку эта патология – одна из самых распространенных.
В структуре онкозаболеваемости в нашей стране это заболевание занимает 7 место у лиц мужского пола, и 18 место – у женского.
Чаще всего им болеют люди пожилого и старческого возраста.
↯
Больше статей в журнале
«Заместитель главного врача»
Активировать доступ
Рак мочевого пузыря – тяжелое прогрессирующее рецидивирующее онкологическое заболевание, в большинстве случаев приводящее человека к инвалидности и смерти.
К сожалению, система его активной диагностики в России несовершенна, а между тем подозрение на опухоль МП требует проведения тщательной дифференциации.
Этиология и патогенез РПМ
К причинам развития этого заболевания относят отягощенную наследственность, длительный прием гормональных препаратов и воздействие канцерогенных веществ на уротелий.
ЗНО имеет полиэтиологическую природу. Специалисты-онкологи убеждены, что основная его причина кроется в воздействии канцерогенных веществ, выделяемых с мочой, на слизистую оболочку органа (уротелий).
В статье вы найдете только несколько готовых образцов и шаблонов.
В Системе «Консилиум» их более 5000.
Успеете скачать всё, что нужно, по демодоступу за 3 дня?
Активировать
МКБ 10
Рак мочевого пузыря по МКБ-10 отмечается кодом С67.
В ходе оформления медицинских документов врач информирует пациента о следующих моментах:
- Клиническая картина.
- Формы и методы терапии заболевания.
- Ожидаемые результаты лечения.
Лечение обговаривается с пациентом еще на этапе оформления документов. Решение принимается после того, как пациент получил от врача исчерпывающую информацию о своей болезни и услышал ответы на все интересующие вопросы.
При этом врач должен объяснить больному, что нет ничего постыдного в заболевании. Пациента важно познакомить с научно-популярной литературой о симптоматике РМП, его клиническом течении, осложнениях.
Диагностика и лечение
В самом начале злокачественный процесс, как правило, ничем не проявляется или проявляет признаки схожести с другими заболеваниями мочевыделительной системы – мочекаменной болезнь, инфекциями мочевыводящих путей, простатитом (у мужчин).
Основным симптомом РПМ является гематурия – наличие крови в моче. При этом заболевание проявляется как однократным эпизодом гематурии или микрогематурией, так и тотальной макрогематурией, приводящей к тампонаде мочевого пузыря.
Размеры опухоли и стадии заболевания не связаны с размером новообразования. На первых стадиях заболевания однократный или повторяющийся эпизод гематурии может быть единственным признаком болезни, что в результате приводит к позднему обращению больного к специалисту и дезориентирует лечащего врача.
Еще одним симптомом РМП (код МКБ-10 – С67) может быть дизурия — частое болезненное мочеиспускание с наличием императивных позывов.
Механизм возникновения дизурии при разных формах и стадиях опухоли различается — так у пациентов c T in situ это состояние обусловлено изменением порога чувствительности рецепторного аппарата в структурах, формирующих возникновение позыва на мочеиспускание.
При инфильтрирующих формах рака частое мочеиспускание связано с ригидностью стенок и уменьшением емкости МП из-за обширного поражения новообразованием.
Боль в области лобка на первых стадиях ассоциирована с актом мочеиспускания, но со временем приобретает постоянный характер.
Кроме того, боль может возникать в области наружных половых органов и области крестца. Эти признаки говорят о местом распространении опухолевого процесса.
Боль в области поясницы связана с перекрытием устьев мочеточника новообразованием и развитием гидронефроза. Боль в костях, как правило, возникает на поздних стадиях и связана с метастатическим поражением скелета.
Выделяется группа симптомов, позволяющих сделать заключение о генерализации опухолевого процесса и начале интоксикации организма.
К ним относятся:
- общая слабость;
- быстрая утомляемость;
- потеря массы тела без каких-либо специальных усилий;
- анорексия;
- субфебрильная температура, и др.
Лечение
Пациентам с мышечно-неинвазивной формой рака мочевого пузыря (код в МКБ-10 – С67) показана трансуретральная резекция (ТУР). При тотальном поражении МП рекомендовано проведение цистэктомии.
Цель лечения в данном случае:
- удаление опухоли;
- профилактика рецидива заболевания;
- предотвращение развития инфильтративного ЗНО.
ТУР предполагает удаление всех видимых опухолей, отдельно – экзофитного компонента и основания новообразования. Специалистам важно разработать тактику дальнейшего лечения пациента.
Осложнения трансуретральной резекции:
- кровотечения;
- перфорация стенки МП.
Повторная операция проводится в следующих случаях;
- После неполного удаления опухоли в ходе первой процедуры (для исключения опухолей TaG1 и первичного РМП, если после в первоначальном образце не было мышечной ткани).
- Во всех случаях ЗНО в стадии Т1.
- При всех опухолях G3 за исключением первичного РМП.
На сегодняшний день специалисты не пришли к единому мнению относительно стратегии и времени выполнения повторной ТУР. Процедура должна включать резекцию первичной локализации опухоли.
Однако повторное вмешательство рекомендуется проводить не раньше, чем через 2-6 месяцев после выполнения первичной процедуры.
После удаления очагов опухоли Та и Т1 существенно возрастает риск развития резидуальной (остаточной) опухоли — после резекции опухолей Т1 она определяется у 33–53 процентов пациентов.
Более того, стадия опухоли часто недооценивается при первоначальной резекции. Вероятность того, что Т1-опухоль была недооценена и при повторной резекции будет обнаружен рак с инвазией в мышечный слой, составляет 4-25 %.
В некоторых исследованиях этот риск увеличивался до 50 % при проведении серии радикальных цистэктомий, хотя они были выполнены только отобранным пациентам.
Лечение высокодифференцированных опухолей Та, Т1 и опухолей Т2 различается, поэтому очень важно определить стадию ЗНО стадии опухоли. Доказано, что повторная ТУР увеличивает статистику по безрецидивной выживаемости.
Разработка дальнейшей тактики лечения зависит от прогностических факторов возникновения рецидива и прогрессии у пациентов с мышечно-неинвазивным РМП.
Не рекомендуется откладывать проведение радикальной цистэктомии более чем на 90 дней в связи с высоким риском прогрессии заболевания и раково-специфической смерти.
У мужчин проводится удаление единым блоком мочевого пузыря с покрывающей его брюшиной и паравезикальной клетчаткой, простаты с семенными пузырьками, а также двусторонняя тазовая лимфаденэктомия.
Если имеется опухолевое поражение простатической части уретры, показано проведение уретерэктомии.
Мужчинам показана нервосберегающая операция с сохранением кавернозных сосудисто-нервных пучков.
Это позволит в будущем предупредить проблемы с потенцией. Объем вмешательства для женщин — двустороннаяя тазовая лимфаденэктомия в сочетании с передней экзентерацией таза либо удаление мочевого пузыря с покрывающей его брюшиной и паравезикальной клетчаткой, а также удаление матки с придатками и резекция передней влагалищной стенки.
Удаление регионарных лимфатических узлов позволяет улучшить показатели 5-летней выживаемости по сравнению с традиционной методикой хирургического лечения.
При радикальном вмешательстве не рекомендовано удаление уретры, которая в дальнейшем будет служить для вывода мочи из организма.
На данный момент проводится изучение проведения лапароскопической и робот-ассистированной цистэктомиии при раке мочевого пузыря (код МКБ-10 – С67).
Эти методики в основном показаны при инвазивной форме заболевания. Однако однозначных данных в пользу преимущества малоинвазивных методик на данный момент нет.
Для пациентов старческого возраста радикальная цистэктомия является опциональным методом, а сам больной должен быть подробно проинформирован обо всех плюсах и минусах данного хирургического вмешательства.
Предоперационная подготовка кишечника перед проведением вмешательства не рекомендуется.
Смотреть список литературы

Источник


