Кровотечение из геморроидальных узлов локальный статус


Геморроидальное кровотечение представляет собой патологическое состояние, сопровождающееся истечением крови из геморроидальных узлов прямой кишки. Патология проявляется периодическими выделениями крови из ануса, возникающими под воздействием провоцирующих факторов. Для диагностики геморроидального кровотечения используются наружный осмотр, пальцевое обследование прямой кишки, ректороманоскопия, ирригоскопия, рентгенография органов брюшной полости, общий анализ крови, биохимическое исследование крови. Для лечения кровотечения из геморроидальных узлов применяются консервативные методики, малоинвазивные и радикальные оперативные вмешательства.
Геморроидальное кровотечение

Геморроидальное кровотечение — выделение крови из анального канала, возникающее на фоне гиперпластических изменений в кавернозных телах прямой кишки. Такие кровотечения манифестируют на фоне геморроидальной болезни, которая наблюдается более чем у 10% населения мира. Геморрой занимает 40% в структуре всех заболеваний прямой кишки. Данная патология преимущественно развивается у лиц мужского пола. Возрастной пик геморроидальной болезни приходится на период от 30 до 50 лет. Современная проктология активно занимается поиском новых методов лечения геморроя и кровотечений из геморроидальных узлов. Лечение и диагностику заболевания осуществляет проктолог, который назначает адекватную терапию в зависимости от стадии заболевания.
Причины геморроидального кровотечения
Чаще всего геморроидальные кровотечения являются следствием повреждения внутренних геморроидальных узлов во время акта дефекации. В основном это наблюдается при длительных запорах и чрезмерном натуживании. Геморроидальному кровотечению предшествует истончение стенок узла, которое является следствием застоя крови и нарушения местного венозного кровотока. В результате формируются мелкие надрывы и эрозии, которые приводят к развитию кровотечения. Из этиологических факторов также можно выделить нарушение оттока крови по венулам от кавернозных тел в стенках прямой кишки, наличие разветвленных кавернозных телец, врожденное функциональное недоразвитие соединительной ткани изменение иннервации венозной стенки.
К факторам риска, которые могут привести к развитию геморроидального кровотечения, относится повышение давления в системе вен из-за запоров, длительного пребывания в сидячем или стоячем положении, тяжелой физической работы или беременности. Также к данному состоянию может привести регулярное злоупотребление алкогольными напитками и острой пищей. Геморроидальное кровотечение развивается и на фоне цирроза печени с сопутствующей портальной гипертензией. Кроме того, к факторам риска относится ожирение.
В основе данной патологии лежит гиперплазия кавернозной системы благодаря усиленному артериальному притоку по мелким артериолам в кавернозные тельца. Все это может быть следствием ослабленного функционирования связочного аппарата анальной области. Под влиянием факторов риска происходят микроскопические травмы, которые приводят к миграции геморроидальных узлов по ходу анального канала. При наличии патологических изменений, обуславливающих геморроидальное кровотечение, в кавернозной ткани находятся контактирующие между собой венозные сосуды со складчатыми стенками.
Симптомы геморроидального кровотечения
Симптомы геморроидального кровотечения проявляются в виде капель и брызг яркой алой крови из заднего прохода. Они возникают непосредственно после акта дефекации. Кроме того, пятна крови могут обнаруживаться на туалетной бумаге, в испражнениях, на нижнем белье и так далее. Как правило, геморроидальное кровотечение не сопровождается болевыми ощущениями и может появляться абсолютно неожиданно. Зачастую выделение крови из геморроидальных узлов завершается по окончании акта дефекации и может снова повторяться при следующем.
 Геморрой в 79% случаев убивает пациента
Геморрой в 79% случаев убивает пациентаПри сочетании геморроя и выпадения прямой кишки геморроидальное кровотечение может быть очень существенным и приводить к тяжелой железодефицитной анемии. В зависимости от выраженности клинических симптомов, геморроидальное кровотечение разделяется на обильное и необильное. Обильное кровотечение проявляется практически при каждом акте дефекации в виде массивных выделений и даже брызг крови. Необильное геморроидальное кровотечение развивается исключительно при резких погрешностях в диете и длительных запорах.
Кроме того, часто параллельно с геморроидальным кровотечением развиваются другие патологические состояния ректальной области, такие как анальная трещина, острый парапроктит и свищи прямой кишки. Вследствие этого, помимо симптомов кровотечения, в клинике заболевания может наблюдаться появление гнойных и слизистых выделений, а также повышение температуры.
Диагностика геморроидального кровотечения
При обнаружении кровянистых выделений из заднего прохода следует обратиться к проктологу. Специалист должен обследовать область прямой кишки. При наличии острого кровотечения осуществляется только внешний осмотр и пальцевое исследование. Эти простые методы позволяют выявить наличие увеличенных геморроидальных узлов и осмотреть их на предмет кровоточивости. Эндоскопические исследования проводятся только после стихания острой симптоматики. Из инструментальных методов осуществляется эндоскопия прямой и сигмовидной кишки – ректороманоскопия, позволяющая уточнить локализацию кровотечения. Также может выполняться колоноскопия, представляющая собой эндоскопическое исследование всех отделов толстого кишечника.
Эндоскопические методики позволяют исключить онкологическую причину кровянистых выделений из прямой кишки. Для дифференциальной диагностики геморроидального кровотечения может использоваться рентгенография толстого кишечника с контрастом — ирригоскопия. При наличии геморроидального кровотечения показано УЗИ органов брюшной полости для оценки структуры печени и исключения портального генеза геморроидального кровотечения.
Из лабораторных методов проводится общий и биохимический анализ крови. В общем анализе крови обращают внимание на уровень эритроцитов и гемоглобина, которые могут снижаться при упорных частых кровотечениях. Для исключения гнойных осложнений геморроя оценивают уровень лейкоцитоза и наличие сдвига формулы влево. Эти изменения в крови обнаруживаются при воспалительных осложнениях. В случае частых рецидивирующих геморроидальных кровотечений необходимо провести оценку функциональных возможностей печени и определить показатели гемостаза. Как правило, при нарушении функции печени и патологии системы гемостаза геморроидальное кровотечение может быть более обильным и частым.
Лечение геморроидального кровотечения
Редкие геморроидальные кровотечения при неосложненном геморрое лечатся консервативно. Терапия в данном случае направлена на устранение воспалительных явлений и нормализацию стула. Важно полное исключение тяжелых физических нагрузок и соблюдение правильной диеты. Если геморроидальное кровотечение часто рецидивирует и сопровождается тромбозами и выпадением геморроидальных узлов, то таким больным показано проведение оперативного лечения. Операции при геморрое проводятся после предварительной подготовки, которая включает противовоспалительную терапию в течение 5-7 суток.
В период обострения геморроидального кровотечения рекомендуется исключить физические нагрузки. В питании больным геморроем следует увеличить содержание продуктов, которые имеют послабляющий эффект: желательно больше употреблять овощей и фруктов. Консервативное лечение включает проведение различных физиотерапевтических мероприятий, наиболее эффективными из которых являются сидячие местные лечебные ванны с антисептиками. В качестве медикаментозного лечения используется троксерутин, детралекс. Для лечения геморроидальных кровотечений применяют противовоспалительные суппозитории.
При наличии тромбоза геморроидальных узлов рекомендуется назначение гепарина. Если кровотечение сопровождается зудом, болями и жжением, то больным необходимо применять комплексные препараты с ксероформом, экстрактом белладонны, троксерутином, флуокортолоном. При сильных болях в прямой кишке показаны анальгетики.
Из хирургических малоинвазивных методов лечения рекомендуется проведение инфракрасной коагуляции, биполярной электрокоагуляции, латексного лигирования. Современными эффективными методами оперативного лечения геморроидального кровотечения являются лигирование геморроидальных артерий, склерозирующая терапия и криотерапия. Открытые оперативные вмешательства показаны при неэффективности малоинвазивных методик.
При своевременном обращении к проктологу прогноз при геморроидальном кровотечении благоприятный. В качестве профилактических мероприятий рекомендуется исключение алкоголя, гигиенический уход за анальной областью, исключение тяжелого труда, коррекция сидячего образа жизни, ежедневная гимнастика для беременных.
Источник

Геморроидальное кровотечение — это патологическое состояние, сопровождающееся истечением крови из геморроидальных узлов прямой кишки. Патология проявляется периодическими выделениями крови из ануса, возникающими под воздействием провоцирующих факторов. Для диагностики используются наружный осмотр, пальцевое обследование прямой кишки, ректороманоскопия, ирригоскопия, рентгенография органов брюшной полости, общий анализ крови, биохимическое исследование крови. Для лечения кровотечения из геморроидальных узлов применяются консервативные методики, малоинвазивные и радикальные оперативные вмешательства.
Общие сведения
Геморроидальное кровотечение — выделение крови из анального канала, возникающее на фоне гиперпластических изменений в кавернозных телах прямой кишки. Такие кровотечения манифестируют на фоне геморроидальной болезни, которая наблюдается более чем у 10% населения мира. Геморрой занимает 40% в структуре всех заболеваний прямой кишки. Данная патология преимущественно развивается у лиц мужского пола. Возрастной пик геморроидальной болезни приходится на период от 30 до 50 лет. Специалисты в области современной проктологии активно занимаются поиском новых методов лечения геморроя и кровотечений из геморроидальных узлов. Лечение и диагностику заболевания осуществляет проктолог, который назначает адекватную терапию в зависимости от стадии заболевания.
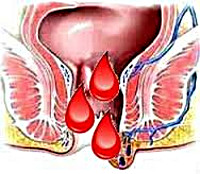
Геморроидальное кровотечение
Причины
Чаще всего геморроидальные кровотечения являются следствием повреждения внутренних геморроидальных узлов во время акта дефекации. В основном это наблюдается при длительных запорах и чрезмерном натуживании. В числе причин также можно выделить нарушение оттока крови по венулам от кавернозных тел в стенках прямой кишки, наличие разветвленных кавернозных телец, врожденное функциональное недоразвитие соединительной ткани изменение иннервации венозной стенки.
К факторам риска, которые могут привести к развитию геморроидального кровотечения, относится повышение давления в системе вен из-за запоров, длительного пребывания в сидячем или стоячем положении, тяжелой физической работы или беременности. Также к данному состоянию может привести регулярное злоупотребление алкогольными напитками и острой пищей. Геморроидальное кровотечение развивается и на фоне цирроза печени с сопутствующей портальной гипертензией. Кроме того, к факторам риска относится ожирение.
Патогенез
В основе геморроидального кровотечения лежит гиперплазия кавернозной системы благодаря усиленному артериальному притоку по мелким артериолам в кавернозные тельца. Под влиянием факторов риска происходят микроскопические травмы, которые приводят к миграции геморроидальных узлов по ходу анального канала. Кровотечению предшествует истончение стенок узла в результате застоя крови и нарушения местного венозного кровотока. Формируются мелкие надрывы и эрозии, которые становятся причиной излития крови из полости узла. При наличии соответствующих патологических в кавернозной ткани обнаруживаются контактирующие между собой венозные сосуды со складчатыми стенками.
Симптомы геморроидального кровотечения
Патология проявляется в виде капель и брызг яркой алой крови из заднего прохода. Они возникают непосредственно после акта дефекации. Кроме того, пятна крови могут обнаруживаться на туалетной бумаге, в испражнениях, на нижнем белье и так далее. Как правило, геморроидальное кровотечение не сопровождается болевыми ощущениями и может появляться абсолютно неожиданно. Зачастую выделение крови из геморроидальных узлов завершается по окончании акта дефекации и может снова повторяться при следующем.
При сочетании геморроя и выпадения прямой кишки геморроидальное кровотечение может быть очень существенным и приводить к тяжелой железодефицитной анемии. В зависимости от выраженности клинических симптомов, геморроидальное кровотечение разделяется на обильное и необильное. Обильное кровотечение проявляется практически при каждом акте дефекации в виде массивных выделений и даже брызг крови. Необильное кровотечение развивается исключительно при резких погрешностях в диете и длительных запорах.
Кроме того, часто параллельно с геморроидальным кровотечением развиваются другие патологические состояния ректальной области, такие как анальная трещина, острый парапроктит и свищи прямой кишки. Вследствие этого, помимо симптомов кровотечения, в клинике заболевания может наблюдаться появление гнойных и слизистых выделений, а также повышение температуры.
Диагностика
Наличие кровянистых выделений из прямой кишки свидетельствует о возможном геморроидальном кровотечении или другой патологии нижних отделов ЖКТ и является поводом для консультации проктолога. Специалист должен обследовать область прямой кишки. При наличии острого кровотечения осуществляется только внешний осмотр и пальцевое исследование. Эти простые методы позволяют выявить наличие увеличенных геморроидальных узлов и осмотреть их на предмет кровоточивости.
Эндоскопические исследования проводятся только после стихания острой симптоматики. Из инструментальных методов осуществляется эндоскопия прямой и сигмовидной кишки – ректороманоскопия, позволяющая уточнить локализацию кровотечения. Также может выполняться колоноскопия, представляющая собой эндоскопическое исследование всех отделов толстого кишечника. Из лабораторных методов проводится общий и биохимический анализ крови. В общем анализе крови обращают внимание на уровень эритроцитов и гемоглобина, которые могут снижаться при упорных частых кровотечениях.
Эндоскопические методики позволяют исключить онкологическую причину кровянистых выделений из прямой кишки. Для дифференциальной диагностики геморроидального кровотечения может использоваться рентгенография толстого кишечника с контрастом — ирригоскопия. При наличии геморроидального кровотечения показано УЗИ органов брюшной полости для оценки структуры печени и исключения портального генеза геморроидального кровотечения.
Для исключения гнойных осложнений геморроя оценивают уровень лейкоцитоза и наличие сдвига формулы влево. Эти изменения в крови обнаруживаются при воспалительных осложнениях. В случае частых рецидивирующих геморроидальных кровотечений необходимо провести оценку функциональных возможностей печени и определить показатели гемостаза. Как правило, при нарушении функции печени и патологии системы гемостаза геморроидальное кровотечение может быть более обильным и частым.
Лечение геморроидального кровотечения
Редкие кровотечения при неосложненном геморрое лечатся консервативно. Терапия в данном случае направлена на устранение воспалительных явлений и нормализацию стула. Важно полное исключение тяжелых физических нагрузок и соблюдение правильной диеты. Если геморроидальное кровотечение часто рецидивирует и сопровождается тромбозами и выпадением геморроидальных узлов, то таким больным показано проведение оперативного лечения. Операции при геморрое проводятся после предварительной подготовки, которая включает противовоспалительную терапию в течение 5-7 суток.
В период обострения геморроидального кровотечения рекомендуется исключить физические нагрузки. В питании больным геморроем следует увеличить содержание продуктов, которые имеют послабляющий эффект: желательно больше употреблять овощей и фруктов. Консервативное лечение включает проведение различных физиотерапевтических мероприятий, наиболее эффективными из которых являются сидячие местные лечебные ванны с антисептиками. В качестве медикаментозного лечения используется троксерутин, детралекс. Для лечения геморроидальных кровотечений применяют противовоспалительные суппозитории.
При наличии тромбоза геморроидальных узлов рекомендуется назначение гепарина. Если кровотечение сопровождается зудом, болями и жжением, то больным необходимо применять комплексные препараты с ксероформом, экстрактом белладонны, троксерутином, флуокортолоном. При сильных болях в прямой кишке показаны анальгетики.
Из хирургических малоинвазивных методов лечения показано проведение инфракрасной коагуляции, биполярной электрокоагуляции, латексного лигирования. Современными эффективными методами оперативного лечения геморроидального кровотечения являются лигирование геморроидальных артерий, склерозирующая терапия и криотерапия. Открытые оперативные вмешательства требуются при неэффективности малоинвазивных методик.
Прогноз и профилактика
При своевременном обращении к проктологу прогноз при геморроидальном кровотечении благоприятный. Современные методики позволяют устранить или существенно уменьшить проявления основного заболевания и предупредить развитие повторных кровотечений. В качестве профилактических мероприятий рекомендуется исключение алкоголя, гигиенический уход за анальной областью, исключение тяжелого труда, коррекция сидячего образа жизни, ежедневная гимнастика для беременных.
Источник
Æàëîáû è àíàìíåç çàáîëåâàíèÿ áîëüíîãî õðîíè÷åñêèì ãåìîððîåì ñ çàäíåé àíàëüíîé òðåùèíîé è ïîëèïîì ïðÿìîé êèøêè. Îáúåêòèâíîå èññëåäîâàíèå îáùåãî ñîñòîÿíèÿ áîëüíîãî. Äèôôåðåíöèàëüíûé äèàãíîç è îñîáåííîñòè òåðàïåâòè÷åñêîãî ëå÷åíèÿ õðîíè÷åñêîãî ãåìîððîÿ.
Ñòóäåíòû, àñïèðàíòû, ìîëîäûå ó÷åíûå, èñïîëüçóþùèå áàçó çíàíèé â ñâîåé ó÷åáå è ðàáîòå, áóäóò âàì î÷åíü áëàãîäàðíû.
Ðàçìåùåíî íà https://www.allbest.ru/
ÏÀÑÏÎÐÒÍÀß ×ÀÑÒÜ
1. Ô.È.Î: NNN
2. Âîçðàñò: 24. 01. 1972. 44 ëåò
3. Ïîë: ìóæñêîé
4. Ìåñòî æèòåëüñòâà:
5. Çàíèìàåìàÿ äîëæíîñòü: ðàáî÷èé
6. Ñïåöèàëüíîñòü, ïðîôåññèÿ: òåõíèê ýëåêòðèê
7. Ìåñòî ðàáîòû: Î
8. Äàòà ïîñòóïëåíèÿ â êëèíèêó:
9. Äàòà âûïèñêè èç êëèíèêè:
10. Êîëè÷åñòâî ïðîâåäåííûõ êîéêî-äíåé: 12
11. Ïîñòóïëåíèå: â ïëàíîâîì ïîðÿäêå
12. Äèàãíîç:
a) Íàïðàâèâøåãî ëå÷åáíîãî ó÷ðåæäåíèÿ: ãåììîðîé
b) Ïðè ïîñòóïëåíèè â êëèíèêó:
Îñíîâíîå çàáîëåâàíèå: õðîíè÷åñêèé ãåììîðîé
Îñëîæíåíèå îñíîâíîãî çàáîëåâàíèÿ: çàäíÿÿ àíàëüíàÿ òðåùèíà
Ñîïóòñòâóþùèå çàáîëåâàíèÿ: ïîëèï ïðÿìîé êèøêè
ñ) Îêîí÷àòåëüíûé:
Îñíîâíîå çàáîëåâàíèå: õðîíè÷åñêèé êîíñîëèäèðîâàííûé ãåììîðîé III ñòåïåíè
Îñëîæíåíèå îñíîâíîãî çàáîëåâàíèÿ: çàäíÿÿ àíàëüíàÿ òðåùèíà
Ñîïóòñòâóþùèå çàáîëåâàíèÿ: ïîëèï ïðÿìîé êèøêè
13. Îïåðàöèè:
-àïïåíäýêòîìèÿ 1995
— ãåìîððîèäýêòîìèÿ, èññå÷åíèå òðåùèí, äàòà: 1.04.2016, âðåìÿ: 11.10, ìåòîä àíåñòåçèè: ñïèíàëüíàÿ
14. Ãðóïïà êðîâè è ðåçóñ-ôàêòîð: À(IV), Rh(+)
15. Èñõîä áîëåçíè: âûçäîðîâëåíèå
16. Òðóäîñïîñîáíîñòü: âîññòàíîâëåíà
ÆÀËÎÁÛ
Áîëüíîé ïðåäúÿâëÿåò ñëåäóþùèå æàëîáû íà: ñèëüíûå áîëè, çóä â àíàëüíîé îáëàñòè, êðîâîòå÷åíèÿ âî âðåìÿ äåôåêàöèè.
ÀÍÀËÈÇ ÁÎËÅÇÍÈ (Anamnesis morbi)
Áîëüíûì ñåáÿ ñ÷èòàåò ñ 2007 ãîäà, êîãäà ïîÿâèëèñü ïåðâûå áîëè ïðè àêòå äåôåêàöèè. Íà ôîíå èçìåíåíèÿ ïîãîäû, ôèçè÷åñêîãî òðóäà, ïðèåìà æèðíîé ïèùè è àëêîãîëÿ ïðîèñõîäèëè îáîñòðåíèÿ. Ïîñëå îáðàùåíèÿ â ïîëèêëèíèêó ïî ìåñòó æèòåëüñòâà áûëè íàçíà÷åíû ñâå÷è «Ðåëèô», ìàçè äëÿ ìåñòíîãî ïðèìåíåíèÿ. Íà ôîíå òÿæåëîãî ôèçè÷åñêîãî òðóäà áûëî ðåçêîå îáîñòðåíèå, ïîñëå ÷åãî âîçíèêëè êðîâîòå÷åíèÿ ïðè àêòå äåôåêàöèè. Ðàíåå ïî ïîâîäó ãåìîððîÿ íå îïåðèðîâàí.
ÀÍÀÌÍÅÇ ÆÈÇÍÈ (Anamnesis vitae)
Ðîäèëñÿ è ðîñ â ïîëíîé ñåìüå, âòîðîé ðåáåíîê. Ðàçâèòèå â äåòñòâå ñîîòâåòñòâîâàëî âîçðàñòó è ïîëó. Îáðàçîâàíèå ñðåäíåå- òåõíè÷åñêîå, ðàáîòàåò òåõíèêîì-ýëåêòðîìåõàíèêîì, óñëîâèÿ òðóäà óäîâëåòâîðèòåëüíû. Ñåìåéíîå ïîëîæåíèå: æåíàò. Èìååò äâîå äåòåé. Æèëèùíûå, ñàíèòàðíî-áûòîâûå óñëîâèÿ óäîâëåòâîðèòåëüíû. Ðîäèëñÿ â ãîðîäå Àøà, ïðåáûâàíèå â ýíäåìè÷íûõ ðàéîíàõ îòðèöàåò. Èç õðîíè÷åñêèõ èíòîêñèêàöèé îòìå÷àåò òàáàêîêóðåíèå. Ïåðåíåñåííûå ðàíåå çàáîëåâàíèÿ: ÎÐÂÈ, ñîòðÿñåíèå ìîçãà. Ïåðåëèâàíèå êðîâè è êðîâåçàìåíèòåëåé îòðèöàåò. Àëëåðãè÷åñêèå ðåàêöèè íà ïðåïàðàòû îòðèöàåò. Èíôåêöèîííûé àíàìíåç íå îòÿãîùåí. Ïñèõè÷åñêèå è îíêîëîãè÷åñêèå çàáîëåâàíèÿ îòñóòñòâóþò. Íàñëåäñòâåííîñòü îòÿãîùåíà ïî ÑÑÑ ïàòîëîãèè (ãèïåðòîíèÿ ó ìàòåðè è îòöà).
ÎÁÚÅÊÒÈÂÍÎÅ ÈÑÑËÅÄÎÂÀÍÈÅ
À.Îáúåêòèâíîåèññëåäîâàíèåîáùåãîñîñòîÿíèÿ(Statuspraesenscommunis).
Îáùåå ñîñòîÿíèå óäîâëåòâîðèòåëüíîå, ïîëîæåíèå àêòèâíîå. Ñîçíàíèå ÿñíîå. Òåëîñëîæåíèå ïðàâèëüíîå, ðîñò ñðåäíèé, òèï êîíñòèòóöèè — íîðìîñòåíè÷åñêèé. Âûðàæåíèå ëèöà ñïîêîéíîå. Ãëàçà: áëåñê èìååòñÿ, äâèæåíèå ãëàçíûõ ÿáëîê íîðìàëüíîå.
Ðîñò-175ñì
Âåñ-72 êã.
ãåìîððîé àíàëüíûé çàáîëåâàíèå êèøêà
ÈÌÒ=72/1,75^2= 23,51.
Îñàíêà ïðàâèëüíàÿ, ïåðåäâèãàåòñÿ ñàìîñòîÿòåëüíî
Îêðàñêà êîæè íîðìàëüíàÿ. Ýëàñòè÷íîñòü, òóðãîð, âëàæíîñòü êîæè â ïðåäåëàõ íîðìû. Ñëèçèñòûå îáîëî÷êè ðîçîâûå áåç ïàòîëîãèè. Ïîäêîæíàÿ êëåò÷àòêà ðàçâèòà óìåðåííî. Ëèìôàòè÷åñêèå óçëû íå óâåëè÷åíûÌûøå÷íàÿ ñèñòåìà â íîðìå, êîñòíàÿ â íîðìå, ñóñòàâû áåç ïàòîëîãèè. Øåÿ áåç ñâèùåé è îïóõîëåé. Ãîðòàíü íå äåôîðìèðîâàíà, ïðèïóõëîñòåé â îáëàñòè ãîðòàíè íå îáíàðóæåíî.
Ùèòîâèäíàÿ æåëåçà íå ïàëüïèðóåòñÿ, ïðè ïàëüïàöèè áåçáîëåçíåííà.
Ñèñòåìàîðãàíîâäûõàíèÿ:
Äûõàíèå ðèòìè÷íîå, âåçèêóëÿðíîå. Ïðè àóñêóëüòàöèè õðèïû îòñóòñòâóþò. Ãîëîñîâîå äðîæàíèå ñèììåòðè÷íîå. Íîñîâûå êðîâîòå÷åíèÿ, âûäåëåíèå èç íîñà îòñóòñòâóþò. Íîñîâîå äûõàíèå íå çàòðóäíåíî. Ãîëîñ îáû÷íûé: îõðèïëîñòè, àôîíèè íåò.
Îñìîòðãðóäíîéêëåòêè:
Íàäêëþ÷è÷íûå, ïîäêëþ÷è÷íûå ÿìêè è ìåæðåáåðüÿ ñîîòâåòñòâóþò òèïó òåëîñëîæåíèÿ. Îêðóæíîñòü ãðóäíîé êëåòêè 93 ñì. ñìåøàííûé òèï äûõàíèÿ, ðèòìè÷íûé, ×Ä 14 äûõàòåëüíûõ äâèæåíèé â ìèíóòó.
Ïðè ñðàâíèòåëüíîé ïåðêóññèè ÿñíûé ëåãî÷íûé çâóê íàä âñåìè îòäåëàìè. Ïðè òîïîãðàôè÷åñêîé ïåðêóññèè ïîëó÷åíû ñëåäóþùèå äàííûå:
Ãðàíèöà | Ëåâîå ëåãêîå | Ïðàâîå ëåãêîå |
Ñðåäíÿÿ êëþ÷è÷íàÿ | V ìåæðåáåðüå | V |
Ñðåäíÿÿ ïîäìûøå÷íàÿ | VII ìåæðåáåðüå | VII |
Ëîïàòî÷íÿ | IX ìåæðåáåðüå | IX |
Ïðè àóñêóëüòàöèè âåçèêóëÿðíîå äûõàíèå.
Îðãàíûêðîâîîáðàùåíèÿ. Ïóëüñ: 72 óä/ìèí; ñèììåòðè÷íûé, ðèòìè÷íûé, óìåðåííîé íàïðÿæåíííîñòè è íàïîëíåíèÿ. Âèäèìàÿ ïóëüñàöèÿ àðòåðèè íå íàáëþäàåòñÿ. ÀÄ 130/80 ìì. ðò. ñò.
Ñåðäöå: Âåðõóøå÷íûé òîë÷îê ëîêàëèçóåòñÿ â V ìåæðåáåðüå íà 1,0 ñì êíóòðè îò ëåâîé ñðåäíåêëþ÷è÷íîé ëèíèè, óìåðåííîé âûñîòû, ñèëû, øèðèíà 2ñì. Ïðè ïåðêóññèè ãðàíèöû àáñîëþòíîé è îòíîñèòåëüíîé òóïîñòè íå èçìåíåíû. Òîíû ñåðäöà ïðèãëóøåíû. Ïàòîëîãè÷åñêèõ øóìîâ íå âûÿâëåíî. Ñåðäå÷íûé òîë÷îê è ýïèãàñòðàëüíàÿ ïóëüñàöèÿ íå îòìå÷àåòñÿ.
Îðãàíûïèùåâàðåíèÿ: Ñëèçèñòàÿ îáîëî÷êà ùåêè, íåáà áëåäíî-ðîçîâîãî öâåòà. Ãóáû ðîçîâûå, âëàæíûå. ßçûê âëàæíûé, ïîêðûò áåëûì íàëåòîì ó êîðíÿ ÿçûêà.
Æèâîò ïðè îñìîòðå îáû÷íûõ ðàçìåðîâ, îâàëüíîé ôîðìû, ñèììåòðè÷íûé.
Ðóáöîâ è ãðûæåâûõ âûïÿ÷èâàíèé íåò. Ïðè ïàëüïàöèè æèâîò ìÿãêèé, áîëåçíåííîñòü îïðåäåëÿåòñÿ â íàäëîáêîâîé îáëàñòè. Ñîñòîÿíèå ïóïêà áåç ïàòîëîãèé. Ñèìïòîì Ùåòêèíà-Áëþìáåðãà îòðèöàòåëüíûé. Íà âñåé ïîâåðõíîñòè æèâîòà îïðåäåëÿåòñÿ òèìïàíè÷åñêèé çâóê. Ñâîáîäíàÿ æèäêîñòü â áðþøíîé ïîëîñòè íå îïðåäåëÿåòñÿ. Ñèìïòîìû Ìþññè, Ðàæáå, Îðòíåðà, Ùåòêèíà-Áëþìáåðãà, Âîñêðåñåíñêîãî îòðèöàòåëüíû. Ïå÷åíü è ñåëåçåíêà íå ïàëüïèðóþòñÿ.
Ìî÷åïîëîâûåîðãàíû: Ïî÷êè íå ïàëüïèðóþòñÿ. Ñèìïòîì ïîêîëà÷èâàíèÿ ïî ïîÿñíè÷íîé îáëàñòè îòðèöàòåëüíûé ñ îáåèõ ñòîðîí. Ìî÷åòî÷íèêè íå ïàëüïèðóþòñÿ. Ìî÷åâîé ïóçûðü íå âûñòóïàåò íàä ëîíîì, íå ïàëüïèðóåòñÿ. Íàðóæíûå ïîëîâûå îðãàíû ðàçâèòû, ñîîòâåòñâóåò íîðìå, îïóùåíèå ÿè÷êà íå íàáëþäàåòñÿ.
Íåðâíàÿñèñòåìà: Ðåàêöèÿ çðà÷êîâ íà ñâåò ïðÿìàÿ è ñîäðóæåñòâåííàÿ. Êîðíåàëüíûé, ãëîòî÷íûé, áðþøíûå, ïîäîøâåííûé, êîëåííûé, àõèëëîâ ðåôëåêñû â íîðìå. Ðå÷ü áåç îòêëîíåíèé. Ïîõîäêà íîðìàëüíàÿ.
Á. Îáúåêòèâíîåèññëåäîâàíèåïîðàæ¸ííîãîîðãàíà(ñèñòåìû)—õèðóðãè÷åñêèé(ëîêàëüíûé,èëèìåñòíûé)ñòàòóñ(Statuslocalis).
Îáëàñòüçàäíåãîïðîõîäà:Âûïàâøèå ãåìîððîèäàëüíûå óçëû ðàçìåðîì 2,5*2,5 ñì â êîëè÷åñòâå 3 øò íà 3, 7, 11 ÷., îò àíàëüíîãî îòâåðñòèÿ îïóõîëåâèäíûå îáðàçîâàíèÿ ðàçìåðîì 6õ8ñì â êîëè÷åñòâå 1 øò íà 8 ÷àñîâ â 1,5 ñì îò àíóñà, àíàëüíàÿ òðåùèíà 0,3õ0,2 ñì íà 6 ÷àñîâ.PR:äî 7 ñì, áåçáîëåçíåííîå. Òîíóññôèíêòåðà: ñîõðàíåí. Ñòåíêèïðÿìîéêèøêè: ãëàäêèå. Àìïóëà: ñâîáîäíà. Ïàëüïàöèÿêîï÷èêà: áåçáîëåçíåííà. RRS: äî 20 ñì, ïðîäâèæåíèå òóáóñà: ñâîáîäíîå. Ïðîñâåòïðÿìîéêèøêè:íîðìàëüíîãî ðàçìåðà. Òîíóññòåíêèêèøêè: íîðìàëüíûé. Ñëèçèñòàÿ: ðîçîâîé îêðàñêè. Êðîâîòî÷èâîñòüñëèçèñòîé: íåò. Ñîñóäèñòûéðèñóíîê: ÷åòêèé.
Âíóòðåííèåãåìîððîèäàëüíûåóçëû:óâåëè÷åíû, ðàñïîëîæåíû íà 3, 7, 11 ÷., âûïàäàþò èç àíàëüíîãî êàíàëà, ìÿãêèå.
ËÀÁÎÐÀÒÎÐÍÛÅ, ÄÎÏÎËÍÈÒÅËÜÍÛÅ ÌÅÒÎÄÛ ÈÑÑËÅÄÎÂÀÍÈß
Äàòà: 29.03.2016 Âðåìÿ: 14.00
1. Èññëåäîâàíèå êðîâè íà ãðóïïó êðîâè, ðåçóñ — ïðèíàäëåæíîñòü, ãåíîòèïèðîâàíèå
ÀB(IV) Rh(+) ïîë.
C- c+ D+ E+ e+ Cw- ÊåLL-
Àíòèýðèòðîöèòàðíûå òåëà íå îáíàðóæåíû.
Àíòè À 865 F
Àíòè Â 890 R
Àíòè D 532
2. Áèîõèìè÷åñêèé àíàëèç êðîâè:
Áåëîê îáùèé-73,4 ã/ë
Êðåàòèíèí- 103,20 ÌêÌîëü/ë
Ãëþêîçà-5,32 ììîëü/ë
Áèëèðóáèí îáùèé-7,8 ÌêÌîëü/ë
ÀëÒ-16.7 Åä/ë
ÀñÒ-26.2 Åä/ë
3. Îáùèé àíàëèç êðîâè:
Ýðèòðîöèòû (RBC) 5,45x 1012/ë (4.0-5.0)
Ãåìîãëîáèí (HGB) 178ã/ë (130-170)
Ãåìàòîêðèò (HCT) 0,522
Ñðåäíèé îáúåì ýðèòðîöèòà (MCV) 95,8ôë (86-98)
Ñðåäíåå ñîäåðæàíèå ãåìîãëîáèíà â ýðèòðîöèòå (ÌÑÍ) 32,7ïã/êë (27.5-34.0)
Ñðåäíÿÿ êîíöåíòðàöèÿ ãåìîãëîáèíà â ýðèòðîöèòå (ÌÑÍÑ) 341 ã/äë (32.6-36.4)
Òðîìáîöèòû (PLT) 224×109/ë (150-450)
Ëåéêîöèòû (WBC) 9,8×109/ë (4.0-9.0)
Íåéòðîôèëû (NEUT) 0,523%, (40-70%)
Ëèìôîöèòû (LYM) 3,5×109/ë (1.5-2.8×109/ë)
Ñìåñü ìîíîöèòîâ áàçîôèëîâ è ýîçèíîôèëîâ (MXD) 0,120% (5-10%)
Îòíîñèòåëüíàÿ øèðèíà ðàñïðåäåëåíèÿ ýðèòðîöèòîâ ïî îáú¸ìó, ñòàíäàðòíîå îòêëîíåíèå (RDW-SD) 48,2ôë (37-49,2)
Îòíîñèòåëüíàÿ øèðèíà ðàñïðåäåëåíèÿ ýðèòðîöèòîâ ïî îáú¸ìó, êîýôôèöèåíò âàðèàöèè (RDW-CV) 0,130% (11.5-14.5)
Ñðåäíèé îáúåì òðîìáîöèòîâ (MPV) 9,0 ôë (7-11)
ÑÎÝ 6 ìì/÷ (2-10)
4. Îáùèé àíàëèç ìî÷è:
Öâåò ìî÷è áëåäíî-æåëòàÿ (ñîëîìåííî-æåëòàÿ)
Ïðîçðà÷íîñòü ìî÷è ñëàáàÿ ìóòíàÿ (ïðîçðà÷íàÿ)
Ðåàêöèÿ ìî÷è èëè ðÍ êèñëàÿ
Ïëîòíîñòü ìî÷è 1030 ã/ë (1012-1022)
Áåëîê îòðèöàòåëüíûé
Ëåéêîöèòû-åäèíè÷íûå â ïîëå çðåíèÿ
Ýðèòðîöèòû-åäèíè÷íûå â ïîëå çðåíèÿ
7. ÝÊÃ
PQ — 0,18 QRS — 0,12 QRST — 0,32 RR — 0,6 ×ÑÑ — 100
Ýëåêòðè÷åñêàÿ îñü ñåðäöà: íîðì
ST- íà èçîëèíèè
Ò+
Ñèíóñîâàÿ òàõèàðèòìèÿ ñ ×ÑÑ 100. Íàðóøåíèå âíóòðèæåëóäî÷êîâîé ïðîâîäèìîñòè.
ÊËÈÍÈ×ÅÑÊÈÉ ÄÈÀÃÍÎÇ
îñíîâíîå çàáîëåâàíèå: õðîíè÷åñêèé ãåìîððîé òðåòüåé ñòåïåíè
îñëîæíåíèå îñíîâíîãî çàáîëåâàíèÿ: çàäíÿÿ àíàëüíàÿ òðåùèíà
ñîïóòñòâóþùåå çàáîëåâàíèå ïîëèï ïðÿìîé êèøêè
ÎÁÎÑÍÎÂÀÍÈÅ ÊËÈÍÈ×ÅÑÊÎÃÎ ÄÈÀÃÍÎÇÀ
Äèàãíîç îáîñíîâàí íà îñíîâàíèè æàëîá íà áîëè â àíóñå, âûïàäàþùèõ âíóòðèêèøå÷íûõ ãåìîððîèäàëüíûõ óçëîâ.
Àíàìíåçà:êàëë îôîðìëåííûé, ñ ïðèìåñüþ àëîé êðîâè, êðîâü â ìî÷å
Äàííûõîáúåêòèâíîãîîáñëåäîâàíèÿ:ïî äàííûì P. r.: 6-7 ñì, áåçáîëåçíåííîå, òîíóñ â íîðìå, ìÿãêèå âíóòðåííèå è íàðóæíûå óçëû íà 3, 7, 11 ÷.
Âûñòàâëåíêëèíè÷åñêèéäèàãíîç:Õðîíè÷åñêèé ãåìîððîé III ñòåïåíè
Îñëîæíåíèå: çàäíÿÿ àíàëüíàÿ òðåùèíà
Ïëàíîáñëåäîâàíèÿ: ÎÀÊ, ÎÀÌ, Á/õ êðîâè
Ïëàíëå÷åíèÿ:îïåðàòèâíîå â îáúåìå: ãåìîððîèäýêòîìèÿ, èññå÷åíèå òðåùèíû, àíîïëàñòèêà
ÄÈÔÔÐÅÍÖÈÀËÜÍÛÉ ÄÈÀÃÍÎÇ
1. Îïóõîëè àíàëüíîãî êàíàëà (óïëîòíåíèå òêàíåé è îïóõîëåâèäíûå îáðàçîâàíèÿ)
2. Ïîäêîæíî-ïîäñëèçèñòûé ïàðàïðîêòèò (íàðóøåíèå îáùåãî ñàìî÷óâñòâèÿ áîëüíîãî (èíòîêñèêàöèÿ, ñóáôåáðèëüíàÿ èëè âûñîêàÿ òåìïåðàòóðà òåëà). Ïðè ïðîâåäåíèè ïðîêòîëîãè÷åñêîãî îáñëåäîâàíèÿ îòìå÷àþòñÿ ëîêàëüíàÿ ãèïåðåìèÿ êîæè ñ âûðàæåííîé áîëåçíåííîñòüþ ïðè ïàëüïàöèè, èíôèëüòðàöèÿ ïîäêîæíîé êëåò÷àòêè ñ âîçìîæíîé ôëóêòóàöèåé)
3. Êîíäèëîìàòîç (ñëåäóåò ó÷èòûâàòü ñïåöèôè÷åñêèé àíàìíåç çàáîëåâàíèÿ. Ïðè îñìîòðå âûÿâëÿþòñÿ õàðàêòåðíûå ðàçðàñòàíèÿ êîíäèëîì â àíîïåðèàíàëüíèé çîíå, íåðåäêî è íà ïîëîâûõ îðãàíàõ.)
ÝÒÈÎËÎÃÈß, ÏÀÒÎÃÅÍÅÇ
Ãåìîððîèäàëüíûå óçëû âîçíèêàþò âñëåäñòâèå èçáûòî÷íîãî ðàçâèòèÿ ïåùåðèñòîé òêàíè â îáëàñòè êîëëåêòîðîâ èç-çà ïîñòîÿííîãî ïàòîëîãè÷åñêîãî ïåðåïîëíåíèÿ êðîâüþ êàâåðíîçíûõ âåí. Ïðè÷èíû ãèïåðïëàçèè êàâåðíîçíîé òêàíè — çàòðóäíåíèå îòòîêà êðîâè ïî ïðÿìîêèøå÷íûì âåíàì, à òàêæå óñèëåíèå àðòåðèàëüíîãî ïðèòîêà ïî ïðÿìîêèøå÷íûì àðòåðèÿì. Çàòðóäíåíèå îòòîêà êðîâè ïî ïðÿìîêèøå÷íûì âåíàì âîçíèêëî ïî ïðè÷èíå ñèñòåìàòè÷åñêîãî ïîâûøåíèÿ âíóòðèáðþøíîãî äàâëåíèÿ èç-çà ñîêðàùåíèÿ ìûøö ïåðåäíåé ñòåíêè æèâîòà — ðàáîòà, ñâÿçàííàÿ ñ ïîäíÿòèåì òÿæåñòè. Ýòî ïðèâîäèò ê èçáûòî÷íîìó ðàçâèòèþ êàâåðíîçíîé òêàíè è ôîðìèðîâàíèþ óâåëè÷åííûõ ãåìîððîèäàëüíûõ óçëîâ. Ïîêðûâàþùàÿ èõ ñëèçèñòàÿ îáîëî÷êà, ñòàíîâèòñÿ òîíêîé è ðàíèìîé. Ïëîòíûå êàëîâûå ìàññû ëåãêî ïîâðåæäàþò åå ïðè çàòðóäíåííîé äåôåêàöèè. Âîçíèêàåò ðåêòàëüíîå êðîâîòå÷åíèå. Ïîñêîëüêó êàâåðíîçíûå âåíû çàïîëíÿþòñÿ àðòåðèàëüíîé êðîâüþ èç âïàäàþùèõ â íèõ óëèòêîâûõ àðòåðèé, êðîâîòå÷åíèå ïðè ãåìîððîå íîñèò àðòåðèàëüíûé õàðàêòåð.
 ìåõàíèçìå âûïàäåíèÿ âíóòðåííèõ ãåìîððîèäàëüíûõ óçëîâ èìååò çíà÷åíèå ìåõàíè÷åñêèé (äèñòðîôè÷åñêèé) ôàêòîð. Äèñòðîôè÷åñêèå ïðîöåññû ïðîèñõîäÿò â ñîåäèíèòåëüíîé òêàíè ïîäñëèçèñòîãî ñëîÿ è â ñâÿçêå Ïàðêñà, óäåðæèâàþùåé êàâåðíîçíûå òåëüöà â àíàëüíîì êàíàëå. Ïðîèñõîäèò ïîñòåïåííîå «ñîñêàëüçûâàíèå» óâåëè÷åííûõ âíóòðåííèõ ãåìîððîèäàëüíûõ óçëîâ îòíîñèòåëüíî ïîäñëèçèñòîé îñíîâû è èõ âûïàäåíèå èç àíàëüíîãî êàíàëà ïðè ñîêðàùåíèè ìûøö òàçîâîãî äíà.
ËÅ×ÅÍÈÅ
Íàçíà÷åíèÿ | 28.03 | 29.03 | 30.03 | 31.03 | 1.04 | 2.04 | 3.04 | 4.04 | 5.04 | 6.04 |
Rp.: Sol. Ketonali 2,0 S. â/ì 4 ðàçà â äåíü | + | + | + | + | + | + | ||||
Rp.: Sol. Cefazolini 1,0 S. â/ì 2 ðàçà â äåíü | + | + | ||||||||
Óáðàòü òàìïîí èç àíóñà | + | |||||||||
Ïåðåâÿçêà ï/î ðàíû | + | + | + | + |
ÏÐÅÄÎÏÅÐÀÖÈÎÍÍÛÉ ÝÏÈÊÐÈÇ
28.03.2016 ã. Áîëüíîé NNN., 44 ëåò, íàõîäèòñÿ íà ñòàöèîíàðíîì ëå÷åíèè â îòäåëåíèè êîëîïðîêòîëîãèè ñ æàëîáàìè íà êðîâîòå÷åíèå èç ïðÿìîé êèøêè, âûïàäåíèå ãåìîððîèäàëüíûõ óçëîâ, áîëü â àíóñå ïîñëå àêòà äåôåêàöèè.
Ïîñëå îáñëåäîâàíèÿ âêëþ÷àþùåãî ïàëüöåâîå èññëåäîâàíèå è ðåêòîìàíîñêîïèþ âûñòàâëåí äèàãíîç:
Õðîíè÷åñêèéãåìîððîé3ñò.
Îñë.:Àíàëüíàÿòðåùèíà
Ñîï.:Ïîëèïïðÿìîéêèøêè
01.04.2016 ãîäà ïëàíèðóåòñÿ:
Îïåðàöèÿ: Ãåìîððîèäýêòîìèÿ, èññå÷åíèå òðåùèíû, ïîëèïýêòîìèÿ, àíîïëàñòèêà
Àíåñòåçèÿ: Ñïèíàëüíàÿ àíåñòåçèÿ
Ãðóïïà êðîâè: ÀÂ(IV), Rh(+) ïîë.
Õèðóðãè÷åñêàÿ áðèãàäà:
Ôàåçîâ Ð. Ð.
Ìóøàðàïîâ Ä. Ð.
Àíåñòåçèîëîã:
Ðîùåíêî Â. À.
Ñ áîëüíûì ïðîâåäåíà áåñåäà îá îáúåìå ïðåäñòîÿùåé îïåðàöèè, âîçìîæíûå èñõîäû, ìåòîä îáåçáîëèâàíèÿ, áîëüíîé ïîñëå ýòîãî ñîãëàñåí íà îïåðàöèþ è çàêðåïèë ýòî ñâîåé ïîäïèñüþ.
ÏÐÎÒÎË ÎÏÅÐÀÖÈÈ
Ïðîòîêîë îïåðàöèè ¹ 220
Ïàöèåíò NNN., 44 ëåò
Íîìåð èñòîðèè 132759
Äàòà îïåðàöèè: 01.04.2016 ã.
Äèàãíîç: Õðîíè÷åñêèé ãåìîððîé 3 ñò. îñë.: Çàäíÿÿ àíàëüíàÿ òðåùèíà, ñîï.: Ïîëèï ïðÿìîé êèøêè
Îïåðàöèÿ: Ãåìîððîèäýêòîìèÿ, èññå÷åíèå òðåùèíû, àíîïëàñòèêà.
Áðèãàäà: Ôàåçîâ Ð. Ð., Ãàðèïîâ Ì. Ð.
Àíåñòåçèîëîã: Ðîùåíêî Â. À., î/ñ: Ñàìèãóëëèíà Ç. À.
Íà÷àëî îïåðàöèè: 11:10
Äëèòåëüíîñòü îïåðàöèè — 0÷ 30 ìèí.
Ïîñëå îáðàáîòêè îïåðàöèîííîãî ïîëÿ ñïèðòîâûì ðàñòâîðîì ïîä ñïèíàëüíîé àíåñòåçèåé ïðîèçâåäåíà ðåâèçèÿ ïåðèàíàëüíîé îáëàñòè è àíàëüíîãî êàíàëà. Óñòàíîâëåíî: ãèïåðòðîôèÿ âíóòðåííèõ ãåìîððîèäàëüíûõ óçëîâ ñ òðîìáîçîì íà 3, 7, 11 ÷àñàõ âûïàäåíèåì çà ïðîñâåò àíàëüíîãî êàíàëà, äåôåêò ñëèçèñòîé àíàëüíîãî êàíàëà, íà 8 ÷àñàõ â 1 ñì îò àíóñà ïîëèï íà íîæêå 4õ5 ìì. Ïðîèçâåäåíà ãåìîððîèäýêòîìèÿ óçëîâ íà 3, 7, 11 ÷àñàõ ïóòåì ïðîøèâàíèÿ óçëîâûìè êàïðîíîâûìè øâàìè, ïîëèïýêòîìèÿ ïóòåì ïðîøèâàíèÿ ïîëèïà ó îñíîâàíèÿ êàïðîíîâûì øâîì, àíîïëàñòèêà, ñëèçèñòàÿ àíàëüíîãî êàíàëà âîññòàíîâëåíà óçëîâûìè êåòãóòîâûìè øâàìè. Ïðîâåðêà íà ãåìîñòàç. Ïðåïàðàòû îòïðàâëåíû íà ãèñòîëîãèþ. Àñåïòè÷åñêàÿ ïîâÿçêà.
ÄÍÅÂÍÈÊ
Äàòà/âðåìÿ: 29.03.16 09:00
Ñîâìåñòíûéîñìîòðçàâ.îòäåëåíèåìêîëîïðîêòîëîãèèÕàñàíîâàÑ.Ð.,âðà÷åéîòäåëåíèÿ.
Æàëîáû: íà áîëè â àíóñå, âûïàäåíèå âíóòðåííèõ óçëîâ. Ñòóë 1 ðàç â ñóòêè, îôîðìëåííûé
Îáúåêòèâíîåîáñëåäîâàíèå: îáùåå ñîñòîÿíèå óäîâëåòâîðèòåëüíîå
Ñîçíàíèå:ÿñíîå Ïóëüñ 74 óä. â ìèíóòó ÀÄ: 130/90 ìì.ðò.ñò.
Òîíûñåðäöà: ðèòìè÷íûå, ïðèãëóøåíû
Äûõàíèåâëåãêèõ: âåçèêóëÿðíîå
ßçûê: âëàæíûé, ÷èñòûé
Æèâîòïðèïàëüïàöèè: ìÿãêèé, áåçáîëåçíåííûé
Ñèìïòîìûðàçäðàæåíèÿáðþøèíû: îòðèöàòåëüíû
Ïå÷åíü: íå óâåëè÷åíà
Äèàãíîç: ïðåæíèé
Íàçíà÷åíèÿ: Áîëüíîé ãîòîâèòñÿ íà ïëàíîâîå îïåðàòèâíîå ëå÷åíèå íà 1.04.16
Äàòà/âðåìÿ: 31.03.16 09:00
Æàëîáû: íà áîëè â àíóñå, âûïàäåíèå âíóòðåííèõ óçëîâ. Ñòóë 1 ðàç â ñóòêè, îôîðìëåííûé
Îáúåêòèâíîåîáñëåäîâàíèå: îáùåå ñîñòîÿíèå óäîâëåòâîðèòåëüíîå
Ñîçíàíèå:ÿñíîå Ïóëüñ 74 óä. â ìèíóòó ÀÄ: 130/90 ìì.ðò.ñò.
Òîíûñåðäöà: ðèòìè÷íûå, ïðèãëóøåíû
Äûõàíèåâëåãêèõ: âåçèêóëÿðíîå
ßçûê: âëàæíûé, ÷èñòûé
Æèâîòïðèïàëüïàöèè: ìÿãêèé, áåçáîëåçíåííûé
Ñèìïòîìûðàçäðàæåíèÿáðþøèíû: îòðèöàòåëüíû
Ïå÷åíü: íå óâåëè÷åíà
Äèàãíîç: ïðåæíèé
Íàçíà÷åíèÿ: Áîëüíîé ãîòîâèòñÿ íà ïëàíîâîå îïåðàòèâíîå ëå÷åíèå íà 1.04.16
Äàòà/âðåìÿ: 1.04.16 08:00 Äåíüîïåðàöèè
Æàëîáû: íà áîëè â àíóñå, âûïàäåíèå âíóòðåííèõ óçëîâ. Ñòóë 0 ðàç â ñóòêè, îôîðìëåííûé
Îáúåêòèâíîåîáñëåäîâàíèå: îáùåå ñîñòîÿíèå óäîâëåòâîðèòåëüíîå
Ñîçíàíèå:ÿñíîå Ïóëüñ 74 óä. â ìèíóòó ÀÄ: 130/90 ìì.ðò.ñò.
Òîíûñåðäöà: ðèòìè÷íûå, ïðèãëóøåíû
Äûõàíèåâëåãêèõ: âåçèêóëÿðíîå
ßçûê: âëàæíûé, ÷èñòûé
Æèâîòïðèïàëüïàöèè: ìÿãêèé, áåçáîëåçíåííûé
Ñèìïòîìûðàçäðàæåíèÿáðþøèíû: îòðèöàòåëüíû
Ï


