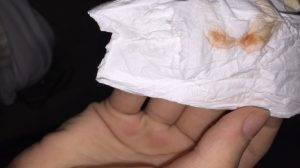
Кровотечение из дивертикул меккеля
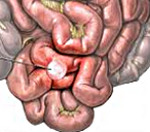
Дивертикул Меккеля у детей – врожденная аномалия подвздошной кишки, возникающая в результате нарушения облитерации проксимальной части желточного протока. Дивертикул Меккеля у детей опасен своими осложнениями: кровотечениями, кишечной непроходимостью, воспалением, перфорацией, ущемлением, опухолевыми процессами. С целью диагностики дивертикула Меккеля у детей проводится рентгенография тонкого кишечника с бариевой взвесью, сцинтиграфия, УЗИ и КТ органов брюшной полости, лапароскопия. Осложненные случая дивертикула Меккеля у детей требуют хирургической тактики – резекции дивертикула или участка кишки.
Общие сведения
Дивертикул Меккеля у детей – порок развития тонкого кишечника, представляющий собой патологическое мешковидное выпячивание в нижней трети подвздошной кишки. Дивертикул Меккеля входит в число наиболее частых врожденных аномалий ЖКТ, выявляемых у 2-3% детей, чаще у мальчиков. В половине случаев манифестация клинических проявлений развивается у детей до 10 лет, в остальных — в возрасте до 30 лет. Дивертикул Меккеля у детей является довольно коварной патологией: он трудно диагностируется, может иметь бессимптомное течение на протяжении всей жизни либо заявлять о себе клиникой острого живота уже в раннем детском возрасте. Совершенствование диагностических и лечебных алгоритмов при дивертикуле Меккеля у детей является актуальной задачей детской абдоминальной хирургии и педиатрии в целом.
Дивертикул Меккеля у детей
Причины дивертикула Меккеля у детей
Дивертикул Меккеля у детей является эмбриональным пороком, т. е. формируется в процессе внутриутробного развития.
В первые месяцы развития плода функционирует эмбриональный желточный проток, входящий в состав пупочного канатика и соединяющий терминальную часть подвздошной кишки с желточным мешком. На 3-5 месяце эмбрионального развития в норме происходит облитерация желточного протока и его атрофия. В случае неполной облитерации и сохранения желчного протока к моменту рождения ребенка в том или ином виде различают следующие виды аномалий: неполные и полные свищи пупка, энтерокистома, дивертикул Меккеля.
В большинстве случаев дивертикул Меккеля у детей формируется в нижней трети подвздошной кишки на расстоянии 60-80 см от илеоцекального (подвздошно-слепокишечного) угла. Обычно дивертикул имеет длину около 3-4 см, форму конуса или цилиндра, располагается на противоположной брыжейке стенке подвздошной кишки. Дивертикул Меккеля у детей относится к истинным дивертикулам, поскольку его стенка полностью повторяет морфологическое строение стенки подвздошной кишки. Однако в составе стенки дивертикула часто обнаруживается эктопированная слизистая желудка, способная вырабатывать соляную кислоту, или ткань поджелудочной железы. Наличие эктопического железистого эпителия желудка в дивертикуле Меккеля у детей служит причиной изъязвления его стенки и желудочно-кишечного кровотечения.
Дивертикул Меккеля у детей часто сочетается с атрезией пищевода, атрезией заднего прохода и прямой кишки, омфалоцеле, болезнью Крона.
Симптомы дивертикула Меккеля у детей
Неосложненный дивертикул Меккеля у детей протекает бессимптомно и может являться случайно находкой при проведении лапаротомии по поводу другого заболевания либо так и не быть распознанным. Клиническая манифестация дивертикула Меккеля у детей обычно связана с развитием осложнений: кишечного кровотечения, воспаления (дивертикулита), кишечной непроходимости (инвагинации, странгуляции), опухолей.
Кровотечение из пептической язвы, как самое частое осложнение дивертикула Меккеля у детей, может быть острым, обильным или хроническим, скрытым. Признаком кишечного кровотечения при дивертикуле Меккеля у детей служат дегтеобразный, черный стул. Кровотечение сопровождается общей слабостью, головокружением, тахикардией, бледностью, клинико-лабораторными признаками постгеморрагической анемии. В отличие от кровотечения из варикозно расширенных вен пищевода или язвы желудка и двенадцатиперстной кишки, при осложненном дивертикуле Меккеля у детей никогда не бывает рвоты «кофейной гущей».
Клиника острого дивертикулита, осложняющего дивертикул Меккеля у детей, напоминает симптомы острого аппендицита. У ребенка определяется боль в животе (около пупка или в правой подвздошной области), тошнота, повышенная температура, лейкоцитоз, положительный симптом Щеткина-Блюмберга. Обычно верный диагноз устанавливается интраоперационно, когда выявляется интактный червеобразный отросток, а ревизия подвздошной кишки выявляет наличие воспаленного дивертикула Меккеля у ребенка. Воспаление и изъязвление дивертикула Меккеля у детей может послужить причиной его перфорации в свободную брюшную полость с развитием перитонита.
Кишечная непроходимость, обусловленная дивертикулом Меккеля у детей, сопровождается тошнотой, рвотой, схваткообразной болью в животе, нарастающей интоксикацией. Непроходимость может быть вызвана инвагинацией, перекрутом петель подвздошной кишки вокруг дивертикула, ущемлением кишечных петель.
Иногда у детей происходит ущемление дивертикула Меккеля в грыжевом мешке паховой или бедренной грыжи (грыжа Литре). Пари ущемлении грыжи возникает резкая боль, напряжение и невправляемость грыжевого выпячивания, отсутствие симптома кашлевого толчка.
Реже, чем другие осложнения, у детей встречаются опухоли дивертикула Меккеля, как доброкачественные (гамартомы, миомы, липомы), так и злокачественные (аденокарциномы, карциноид). Клинические проявления опухолей дивертикула Меккеля у детей могут быть связаны с кишечной непроходимостью, перфорацией стенки, кровотечением.
Диагностика дивертикула Меккеля у детей
Дооперационный диагноз дивертикула Меккеля у детей устанавливается менее чем в 10% случаев. При физикальном обследовании обычно определяются признаки мышечного напряжения, локальной болезненности, раздражения брюшины. Из лабораторных исследований наиболее важными являются клинический и биохимический анализ крови, кал на скрытую кровь.
УЗИ органов брюшной полости обычно выявляет признаки воспалительного процесса, но не позволяет провести четкую топическую диагностику. Выявлению дивертикула Меккеля у детей способствует рентгенография тонкого кишечника с контрастированием взвесью сульфата бария. При дивертикуле Меккеля у детей, осложненном кровотечением, «золотым стандартом» диагностики служит сцинтиграфия с радиоактивным изотопом технецием-99т (меккелево сканирование), позволяющая обнаружить эктопированную слизистую оболочку желудка с чувствительностью 75-100%. Для исключения других причин кровотечения проводится эзофагогастродуоденоскопия, колоноскопия ребенку.
При подозрении на кишечную непроходимость выполняется обзорная рентгенография брюшной полости, КТ брюшной полости. Иногда дивертикул Меккеля у детей выявляется только в процессе диагностической лапароскопии или лапаротомии.
При дивертикуле Меккеля требуется исключить кровоточащую язву двенадцатиперстной кишки, острый аппендицит у детей, полипоз толстой кишки.
Лечение дивертикула Меккеля у детей
В отношении бессимптомных дивертикулов Меккеля у детей нет единого мнения. Одни детские хирурги считают, что не следует удалять случайно обнаруженный во время операции неизмененный дивертикул; другие настаивают на его обязательном удалении при благоприятной хирургической ситуации.
Дивертикул Меккеля у детей, осложненный воспалением, перфорацией, кровотечением, кишечной непроходимостью, ущемлением, однозначно требует проведения ургентного хирургического вмешательства. При этом ребенку может быть выполнено иссечение дивертикула тонкой кишки (дивертикулэктомия) либо сегментарная резекция тонкой кишки с наложением энтероэнтероанастомоза по типу конец в конец. В детской хирургии предпочтение отдается эндоскопической резекции тонкой кишки.
Методом выбора лечения дивертикулита у детей служит консервативная медикаментозная терапия: инфузии антибиотиков, инъекции противовоспалительных препаратов. При рецидивирующем характере воспаления дивертикула Меккеля у детей решается вопрос о резекции дивертикула.
При развитии перитонита, кроме резекции тонкой кишки, необходимо проведение дренирования и санации брюшной полости, назначение массивной антибиотикотерапии, инфузионной и дезинтоксикационной терапии.
Прогноз дивертикула Меккеля у детей
В 95% случаев дивертикул Меккеля остается бессимптомным в течение всей жизни; осложнения дивертикула Меккеля развиваются лишь у 4-5% детей.
При осложненном течении дивертикула Меккеля у детей на исход заболевания влияет своевременность госпитализации и хирургического лечения. Риск хирургических осложнений невысок, однако иногда возможно развитие послеоперационной спаечной кишечной непроходимости.
Источник
Е. В. Иванова, О. И. Юдин, И. В. Осипова, Е. Д. Фёдоров
Российский Национальный Исследовательский Медицинский Университет имени Н. И. Пирогова: кафедра госпитальной хирургии № 2 с НИЛ хирургической гастроэнтерологии и эндоскопии
ГКБ № 31
Медицинский реабилитационный Центр «Клиника+31»
г. Москва
Дивертикул Меккеля — это наиболее частый врожденный порок развития желудочно-кишечного тракта, который встречается у 2 %-4 % населения; соотношение мужчин и женщин примерно 2:1, а в случае симптоматического течения — 5:1. В 50 % случаев дивертикул Меккеля диагностируют у детей в возрасте до 10 лет, остальные случаи, как правило, манифестируют в возрасте до 30 лет.
Симптоматическое течение при дивертикуле Меккеля, по данным разных авторов, может встречаться в диапазоне от 5 до 16 % [1,2]. Среди пациентов с клиническими проявлениями дивертикула Меккеля кровотечение возникает в 25–56 % случаев [3]. В связи с относительно редкой встречаемостью у взрослых людей, предоперационный диагноз зачастую ставится неправильно, хотя широкое применение радиоизотопной сцинтиграфии с технецием‑99 т (так называемое «Меккелево сканирование») и диагностическая лапароскопия улучшили показатели дооперационной диагностики.
Мы представляем пациента с рецидивирующими тонкокишечными кровотечениями, вызвавшими существенные сложности диагностики, а также приведшими к развитию двух осложнений — диагностической капсульной и баллонноассистированной энтероскопии.
Пациент Ш., 31 года, в мае 2012 года поступил в клинику с предварительным диагнозом: желудочно-кишечное кровотечение из неустановленного источника, хроническая железодефицитная анемия.
Из анамнеза известно, что первый эпизод желудочно-кишечного кровотечения имел место в 2003 году, когда больной заметил наличие примеси темной крови в кале, появление резкой слабости. Обратился за медицинской помощью и был госпитализирован в хирургический стационар г. Волгодонска, где при ЭГДС был выявлен постъязвенный рубец луковицы двенадцатиперстной кишки без признаков кровотечения; колоноскопия не выполнялась. Гемоглобин крови во время госпитализации составлял 115 г/л. В стационаре проводилась комплексная противоязвенная терапия. Через 7 дней пациент был выписан, рекомендовалось соблюдение диеты и продолжение приема противоязвенных препаратов. До 2011 года подобные случаи не повторялись. Рецидив произошел в мае 2011 г, однако при госпитализации и клиническом обследовании источник кровотечения установлен не был.
Летом 2011 г. пациент обратился к гастроэнтерологу по поводу рецидива желудочно-кишечного кровотечения с жалобами на общую слабость, недомогание, частый жидкий стул, периодический дискомфорт в животе. При клинико-лабораторном обследовании, со слов больного, отмечалось снижение содержания гемоглобина в крови. Было высказано предположение о наличие у пациента болезни Крона и назначено лекарственное лечение (Месалазин 4 г/сут), на фоне которого пациент отмечал ухудшение состояния и самовольно прекратил прием лекарственных препаратов.
Очередной рецидив кишечного кровотечения произошел в сентябре 2011, по поводу которого пациент находился в МУЗ ГБСМП г. Волгодонска, где кровотечение расценивали как «толстокишечное». При ЭГДС патологические изменения не были обнаружены, колоноскопия не выполнялась из-за отказа пациента. По этой причине больной был выписан из стационара через один день. Показатель содержания гемоглобина крови при выписке составлял 127 г/л. Было рекомендовано выполнение видеокапсульной энтероскопии в плановом порядке.
В октябре 2011 года пациент проходил дообследование в нескольких клиниках г. Москвы. В одной из них пациенту была выполнена беззондовая энтероколонография с пероральным контрастированием, при которой в правой подвздошной области, в проекции одной из дистальных петель подвздошной кишки, был выявлен опухолевидный дефект наполнения частично обтурирующий просвет кишки (рис. 1). На фоне маятникообразной перистальтики отмечался длительный (около 2‑х часов) стаз контраста в зоне изменений. В диагностическом выводе этого исследования указано на необходимость проведения дифференциального диагноза между опухолью терминального отдела подвздошной кишки и дивертикулом Меккеля. От видеокапсульной энтероскопии в этом ЛПУ было решено воздержаться из-за высокого риска задержки капсулы и рекомендовано проведение ангио-КТ для уточнения диагноза.

Рис. 1. Пациент Ш., 31 год. Дивертикул Меккеля. Беззондовая энтероколонография (рентгенограммы)
Через 3 дня после проведения энтероколонографии была выполнена компьютерная ангиография органов брюшной полости и малого таза, при которой патологических изменений не обнаружено. Никаких дальнейших рекомендаций пациенту дано не было.
В апреле 2012 года, в связи с очередным рецидивом кишечного кровотечения, пациент был госпитализирован в 83 городскую клиническую больницу г. Москвы для поиска источника кровотечения и уточнения диагноза, где ему были проведены гастро- и колоноскопия, при которых патологические изменения и источник кровотечения не были выявлены. Во время пребывания в стационаре у пациента развилась двусторонняя пневмония, в связи с необходимостью лечения которой, поиск источника кровотечения было решено приостановить.
При обращении в медицинский центр «Клиника+31»: пациент худощавого телосложения, кожные покровы и слизистые бледные. По результатам общего анализа крови гемоглобин — 115 г/л. Жалобы на частые рецидивы кровотечения, невозможность восстановиться для «нормальной жизни и возможности работать»; на постоянное непонимание сложившейся ситуации врачами и отказы в обследовании тонкой кишки. При сборе анамнеза, указаний на признаки кишечной непроходимости не было.
Пациенту была разъяснена потенциальная возможность задержки капсулы в тонкой кишке и необходимость в этом случае проведения энтероскопии. Пациент настоятельно требовал проведения капсульного исследования, в связи с чем не предоставил нам результаты энтероколонографии.
С целью тотального осмотра тонкой кишки, выявления причины рецидивирующих кровотечений и определения дальнейшей тактики была выполнена видеокапсульная энтероскопия. Использовалась капсула Olympus ЕС‑1. Общее время работы капсулы составило 10 часов. Время пребывания капсулы в тонкой кишке — 9 часов 50 минут. На момент завершения работы, видеокапсула располагалась в подвздошной кишке, выход в толстую кишку не был отмечен. Начиная с 2 часов 32 секунд и далее, до конца работы видеокапсулы, регистрировался расширенный просвет подвздошной кишки, утолщенные складки, определялись очаги измененной слизистой с нехарактерным для тонкой кишки рисунком, утолщенными ворсинками и элементами изъязвления с наложением фибрина. Выхода капсулы в неизмененный сегмент кишки не наблюдали. Так как четко интерпретировать полученные данные, и высказаться о природе заболевания было затруднительно, видеокапсульные находки были расценены как изъязвление со стенозироанием подвздошной кишки, возможно, на фоне лимфопролиферативного заболевания (?). Ещё раз подчеркнём, что мы не имели сведений о проведенной до этого энтероколонографии. Для уточнения диагноза было рекомендовано проведение глубокой баллонно-ассистированной колоноилеоскопии. Перед её проведением пациенту была выполнена обзорная рентгеноскопия брюшной полости, на которой эндоскопическая капсула визуализировалась в правой подвздошной области.
Энтероскопия выполнялась под внутривенным наркозом эндоскопом SIF-Q180 с шинирующей трубкой. Выполнены 5 циклов присборивания толстой кишки и 12 циклов присборивания тонкой кишки. Подвздошная кишка осмотрена на протяжении 1,7 м. В проксимальной части подвздошной кишки (1,5–1,6 м выше илеоцекальной области) было выявлено сужение просвета кишки до 9–9,5 мм, протяженностью менее 5 мм. Эндоскоп был проведен выше сужения с ощущением сопротивления тканей, при этом изменений слизистой оболочки в области сужения обнаружено не было. После прохождения сужения аппаратом, визуализировался резко расширенный просвет тонкой кишки (создавалось впечатление наличия анастомотической камеры), слизистая кишки над сужением была отечная, ткани при инструментальной пальпации плотные с рубцовыми изменениями в виде гребня, с изъязвлением на поверхности, размером до 10–12 мм, шириной до 3–5 мм. На 10 см проксимальнее сужения была выявлена видеокапсула, которая была захвачена полипэктомической петлей и низведена дистальнее сужения с последующим извлечением наружу. Из выявленных рубцовых изменений и краев изъязвления была выполнена щипцовая биопсия (2 фрагмента), при этом отмечена повышенная плотность и выраженная кровоточивость тканей. К сожалению, выполнить адекватный гемостаз всеми имеющимися в наличии способами (инъекционным методом, аргоноплазменной и диатермо — коагуляцией, клипированием) не удалось из-за невозможности проведения инструментов через канал энтероскопа, ввёденного в тонкую кишку на значительную глубину. Как паллиативную меру, выполнили орошение кровоточащей области выполнения биопсии ледяной водой в объеме 600–700 мл, было отмечено, что интенсивность кровотечения уменьшилась. Находки при энтероскопии были расценены как изъязвление проксимальной части подвздошной кишки, осложненное стенозом просвета кишки в этой области и являющееся источником ранее перенесенных рецидивных тонкокишечных кровотечений.
Пациенту был прописан покой, холод на живот, назначена системная гемостатическая терапия. Однако к вечеру у пациента возникли жалобы на чувство дискомфорта в животе, выделение алой крови из прямой кишки, общую слабость. При осмотре: кожные покровы бледные, чистые. Пульс 78 ударов в минуту, АД 110/70 мм рт ст. Живот при пальпации не вздут, равномерно участвует в акте дыхания, мягкий, умеренно болезненный в мезогастральной области. При осмотре per rectum на перчатке определяются следы алой крови. По данным общего анализа крови: гемоглобин — 60,0 г/л, снижение числа эритроцитов.
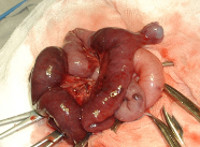
В связи с констатацией факта продолжающегося кровотечения, после кратковременной предоперационной подготовки, в экстренном порядке, пациенту выполнена диагностическая лапароскопия, при которой в 150 см от илеоцекального угла выявлено мешотчатое расширение тонкой кишки до 4–5 см, ниже которого кишка спавшаяся. При детальной ревизии выявлено, что расширенная часть представляет собой дивертикул подвздошной кишки. В брыжейке тонкой кишки в зоне дивертикула определяются рубцово‑спаечные изменения, приводящие к деформации стенки подвздошной кишки на уровне дистальной части дивертикула. Выше и ниже дивертикула кишка заполнена кровью. Операционный диагноз: дивертикул Меккеля, осложненный кишечным кровотечением и стенозированием просвета тонкой кишки на уровне дивертикула (рис. 2 а).
Выполнена минилапаротомия, резекция сегмента тонкой кишки, несущего дивертикул (рис. 2 б), с формированием межкишечного анастомоза «бок-в‑бок».
При анализе макропрепарата в области основания дивертикула определяется изъязвление 8х7 мм со стигмами кровотечения (рис. 3).

Рис. 3. То же наблюдение. Резецированный макропрепарат: дивертикул со стороны слизистой оболочки; у основания дивертикула расположен язвенный дефект с аномальной сосудистой сетью в дне, явившийся источником кровотечения (фото)
На 10‑е сутки после операции пациент был выписан из стационара в удовлетворительном состоянии. По прошествии 2 лет, жалоб у пациента нет, повторные кровотечения отсутствуют, отмечает восполнение массы тела (вес 105 кг, ранее 75 кг), гемоглобин 153 г/л; вернувшись к нормальному образу жизни, активно работает.
Заключение:
Представленный клинический случай демонстрирует, что дивертикул Меккеля на протяжении многих лет способен служить источником рецидивирующего тонкокишечного кровотечения и оставаться нераспознанным. Разрозненные инструментальные исследования удлиняют процесс диагностики и уступают в своей эффективности системному и комплексному поиску источника кровотечения. Ещё одно осложнение дивертикула — стеноз подвздошной кишки — привело к задержке видеокапсулы и, в совокупности, к затруднениями интерпретации полученных эндоскопических данных, не позволив поставить диагноз и принять решение об оперативном лечении уже на этом этапе. Принимая решение о выполнении биопсии в отдалённых участках тонкой кишки, необходимо убедиться в возможности проведения адекватного эндоскопического гемостаза и быть готовыми к выполнению неотложного оперативного вмешательства, которое в данном случае позволило поставить окончательный верный диагноз и излечить пациента.
Список литературы:
1. Park J. J., Wolff B. G., et al. Meckel Diverticulum: The Mayo Clinic Experience With 1476 Patients (1950–2002) Annals of Surgery. Vol. 241, N3, 2005, p. 529–533.
2. Mian A., Butt N., Bertino F. Meckel’s diverticulum: misdiagnosis and late presentation. Pediatric Health, Medicine and Therapeutics. 2013:4, p.29–39
3. Ашкрафт К. У., Холдер Т. М. Детская хирургия. 1997, Том 2, С. 392
Источник