Код мкб кишечное кровотечение неуточненное
Содержание
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Кишечное кровотечение.

Кишечное кровотечение
Описание
Кишечное кровотечение. Истечение крови из нижних отделов пищеварительного тракта. Проявляется симптомами основного заболевания, а также наличием свежей крови при дефекации (смешанной с калом либо расположенной в виде сгустков на каловых массах). Для диагностики используют ректальное пальцевое исследование, эндоскопию тонкой и толстой кишки, ангиографию мезентериальных сосудов, сцинтиграфию с мечеными эритроцитами, клинические и биохимические анализы крови. Лечение обычно консервативное, включает терапию основного заболевания и восполнение кровопотери. Хирургическое лечение требуется при тяжелом поражении кишечника (тромбоз, ишемия сосудов, некроз).
Дополнительные факты
Кишечное кровотечение – это кровотечение, которое происходит в просвет тонкой или толстой кишки. Кишечные кровотечения составляют около 10-15% всех кровотечений из пищеварительного тракта. Обычно не имеют явной клинической симптоматики, не приводят к геморрагическому шоку. Чаще всего факт кишечного кровотечения выявляется случайно во время обследования по поводу других заболеваний. Определить уровень кровотечения можно по цвету и консистенции каловых масс: кишечное кровотечение из тонкой кишки проявляется жидким, черным, зловонным калом; кровь из верхних отделов толстой кишки темная, равномерно перемешана с каловыми массами. При наличии кишечного кровотечения из нижних отделов толстой кишки алая кровь обволакивает каловые массы сверху. Незначительные кровотечения могут никак не проявляться клинически, выявить их можно только при проведении анализа кала на скрытую кровь.
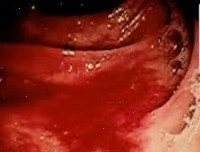
Кишечное кровотечение
Причины
Причиной кровотечения могут быть разнообразные заболевания кишечника и мезентериальных сосудов. Ангиодисплазии сосудов тонкого и толстого кишечника могут проявляться только кровотечением и не иметь никаких других клинических признаков. Дивертикулез кишечника является наиболее частой причиной кровотечения. Также кишечные кровотечения часто сопровождают хронические (болезнь Крона, неспецифический язвенный колит) и острые воспалительные заболевания кишечника (псевдомембранозный колит); специфическую патологию тонкой или толстой кишки (туберкулезный колит).
Также к кишечному кровотечению могут приводить поражения брыжеечных сосудов – ишемия кишечника вследствие спазма или тромбоза мезентериальных артерий. Массивными кровотечениями заканчивается опухолевая патология (рак, полипы кишечника). Источником кишечных кровотечений могут являться геморрой, анальные трещины. У детей частой причиной кишечных кровотечений бывают инородные тела пищеварительного тракта.
К более редким факторам, провоцирующим кишечные кровотечения, относят радиационный колит после лучевой терапии, аорто-кишечные свищи, анкилостомидоз, сифилис кишечника, амилоидоз, длительные марафонские забеги у спортсменов. Менее чем в 10% случаев выявить причину кишечного кровотечения не удается.
Симптомы
Кишечные кровотечения редко бывают массивными, вызывающими явную клинику гиповолемии, геморрагического шока. Достаточно часто пациенты упоминают о периодическом появлении крови в стуле только после тщательного сбора анамнеза. Наиболее распространенная жалоба при кишечном кровотечении – выделение крови с калом. При кровотечении из тонкой кишки кровь длительное время контактирует с пищеварительными ферментами, что приводит к окислению гемоглобина и придает крови черный цвет. Если крови много, она раздражает стенки кишечника и приводит к усилению пассажа содержимого по пищеварительной трубке. Проявляется это наличием жидкого, черного, зловонного стула – мелены.
Если источник кровотечения находится в верхних отделах толстого кишечника, кровь принимает активное участие в процессе формирования каловых масс, успевает окислиться. В таких ситуациях обнаруживается примесь темной крови, равномерно перемешанной с каловыми массами. При наличии кишечного кровотечения из сигмовидной, прямой кишки кровь не успевает смешаться с калом, поэтому располагается поверх внешне не измененных каловых масс в виде капель или сгустков. Цвет крови в этом случае – алый.
Если источником кровотечения служат дивертикулы толстой кишки либо ангиодисплазии, кровотечение может возникать на фоне полного здоровья, не сопровождаться болью. Если же кишечное кровотечение развилось на фоне воспалительной, инфекционной патологии кишечника, появлению крови в стуле может предшествовать боль в животе. Боли в области промежности при дефекации или сразу после нее, сочетающиеся с появлением алой крови в каловых массах или на туалетной бумаге, характерны для геморроя и трещин заднего прохода.
Диагностика
Для точного установления факта кишечного кровотечения требуется не только консультация гастроэнтеролога, но и врача-эндоскописта. Для установления степени тяжести и риска неблагоприятного исхода при кишечном кровотечении в экстренном порядке производится клинический анализ крови (определяется уровень гемоглобина, эритроцитов, нормоцитов, гематокрита), анализ кала на скрытую кровь, коагулограмма. Во время осмотра гастроэнтеролог обращает внимание на частоту пульса, уровень артериального давления. Обязательно выясняется, нет ли у пациента в анамнезе эпизодов потери сознания.
При наличии в стуле алой крови проводится пальцевое исследование прямой кишки на предмет наличия геморроидальных узлов, полипов. Однако следует помнить о том, что подтверждение диагноза геморроидального расширения вен прямой кишки не исключает кишечного кровотечения из других отделов пищеварительной трубки.
Наиболее простым и доступным методом, позволяющим выявить источник кишечного кровотечения, является эндоскопический. Для установления диагноза может проводиться колоноскопия (осмотр верхних отделов толстой кишки), ректороманоскопия (визуализация сигмовидной и прямой кишки). Проведение эндоскопического исследования позволяет выявить причину кишечного кровотечения в 90% случаев, провести одновременное эндоскопическое лечение (полипэктомию, электрокоагуляцию кровоточащего сосуда). Пристальное внимание уделяется описанию кровотечения (остановившееся или продолжающееся, наличие тромба и его характеристики).
Если кровотечение продолжается, а его источник выявить не удалось, проводят мезентерикографию, сцинтиграфию брыжеечных сосудов с использованием меченых эритроцитов. Мезентерикография позволяет выявить источник кишечного кровотечения в 85% случаев, но только при его интенсивности более 0,5 мл/мин. Введенный в брыжеечные сосуды контраст выходит с током крови в просвет кишечника, что видно на рентгеновском снимке. В этом случае катетер, находящийся в сосудах брыжейки, можно использовать для их склерозирования либо введения вазопрессина (он вызовет сужение сосудов и остановку кровотечения). Данный метод наиболее актуален при выявлении кишечных кровотечений на фоне дивертикулеза кишечника, ангиодисплазий.
Если же интенсивность кишечного кровотечения низкая (0,1 мл/мин. ), выявить его источник поможет сцинтиграфия с мечеными эритроцитами. Данная методика требует определенного времени и подготовки, однако с высокой точностью позволяет поставить диагноз низкоинтенсивного кишечного кровотечения. В отличие от мезентерикографии, сцинтиграфия позволяет выявить источник кровотечения, но не его причину.
Рентгенологические исследования кишечника с введением бариевой взвеси рекомендуется проводить в последнюю очередь, так как они наименее информативны и способны исказить результаты других методик (эндоскопического и ангиографического исследования). Обычно оценку пассажа содержимого по кишечнику проводят не ранее, чем через 48 часов после остановки кишечного кровотечения.
Лечение
Низкоинтенсивные кишечные кровотечения обычно не требуют госпитализации пациента в отделение гастроэнтерологии, а вот при наличии признаков геморрагического шока больной нуждается в экстренной госпитализации в отделение интенсивной терапии. К таким признакам относят: бледность кожи, похолодание конечностей, тахикардию, снижение артериального давления, отсутствие мочевыделения. В отделении интенсивной терапии обеспечивается стабильный венозный доступ, начинается инфузия кровезаменителей, препаратов крови (эритроцитарной массы, свежезамороженной плазмы, криопреципитата). Производится постоянный контроль показателей гемодинамики, раз в час контролируют уровень гемоглобина, эритроцитов, гематокрита. Проводится экстренная эндоскопия для определения источника кровотечения и его эндоскопической остановки. В результате такой тактики остановка кишечного кровотечения происходит в 80% случаев.
Если кровотечение выражено умеренно, лечение начинают с устранения его причины, т. Е. Лечения основного заболевания. Кишечное кровотечение на фоне дивертикулеза кишечника наиболее эффективно останавливается инфузией вазопрессина через катетер после ангиографии. Такие кровотечения имеют склонность рецидивировать в течение последующих двух суток, поэтому катетер из брыжеечного сосуда удаляют не ранее, чем через 48 часов. Также катетер, установленный во время ангиографии, может использоваться для эмболизации кровоточащего сосуда. Если кишечное кровотечение, осложнившее дивертикулез кишечника, не удается остановить, либо оно рецидивирует после консервативного гемостаза, может потребоваться проведение хирургической операции – гемиколэктомии, субтотальной колэктомии.
Кишечное кровотечение на фоне острой ишемии кишечника требует иной тактики – на начальных этапах остановить кровотечение помогает восстановление кровотока на фоне вазодилятации. Если же развился инфаркт кишечника, перитонит – также проводят резекцию пораженного участка кишечника. В том случае, если кишечное кровотечение обусловлено ангиодисплазией, во время эндоскопического исследования проводят электро- или лазерную коагуляцию пораженных сосудов. При геморроидальном кровотечении осуществляется их склерозирование или перевязка.
Основные медуслуги по стандартам лечения | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Желудочно-кишечным кровотечением называется истечение крови из поврежденных патологическим процессов в просвет органов пищеварения.
 Такое осложнение язвенной болезни желудка и двенадцатиперстной кишки, как желудочно-кишечное кровотечение (ЖКК), встречается довольно часто – примерно 60 случаев на 100 тысяч населения.
Такое осложнение язвенной болезни желудка и двенадцатиперстной кишки, как желудочно-кишечное кровотечение (ЖКК), встречается довольно часто – примерно 60 случаев на 100 тысяч населения.
Как правило, оно развивается у лиц пожилого возраста.
↯
Больше статей в журнале
«Заместитель главного врача»
Активировать доступ
ЖКК: причины и статистика
Желудочно-кишечное кровотечение (код по МКБ-10 – К92) – это проблема не только здравоохранения, но и экономики. Так, в США расходы на лечение таких больных составляют около 2 миллиардов долларов каждый год.
Основная причина ЖКК – язвенно-эрозивные поражения желудка и ДПК. Наиболее тяжелый вариант развития событий – истечение крови из варикозно расширенных вен пищевода.
Летальность из-за него составляет 15,6% от всего количества умерших в результате ЖКК пациентов.
Также остро стоит проблема развития кровотечений из ЖКТ у пациентов с ишемической болезнью сердца.
По статистике, до 30% случаев острого инфаркта миокарда сопровождается формированием гастродуоденального «стрессового» поражения слизистых, осложненных ЖКК. 50—80% таких случаев заканчиваются смертью больного.
Развитие желудочно-кишечного кровотечения при ишемии сердца может спровоцировать прием антикоагулянтов и антиагрегантов.
Кроме того, тяжелое кишечное кровотечение (код по МКБ-10 – К92.2) развивается у лиц, больных НЯК.
✔ Стандарт медпомощи больным с ЖКК неуточненным, порядки в Системе Консилиум
 Скачать документ сейчас
Скачать документ сейчас
МКБ 10
ЖКК имеет в МКБ-10 код К92 – «Другие болезни органов пищеварения».
Оно подразделяется на следующие формы:
K92.0 Кровавая рвота
K92.1 Мелена
K92.2 Желудочно-кишечное кровотечение неуточненное
- Желудочное БДУ;
- кишечное БДУ;
K92.8 Другие уточненные болезни органов пищеварения
K92.9 Болезнь органов пищеварения неуточненная
В статье вы найдете только несколько готовых образцов и шаблонов.
В Системе «Консилиум» их более 5000.
Успеете скачать всё, что нужно, по демодоступу за 3 дня?
Активировать
Проблемы
К сожалению, достижения современной медицины не способствовали снижению смертности от ЖКК.
Ее уровень даже в XXI веке недопустимо высок – по разным данным, он составляет 14%, а в случае рецидивов достигает показателя от 30% до 80%.
Одна из основных причин высокой летальности при ЖКК – поздняя госпитализация больного в хирургическое отделение.
Не меньшую проблему представляет собой сложная диагностика, являющаяся основной причиной несвоевременного хирургического вмешательства.
Также трудным остаётся выбор оптимальной тактики хирургического вмешательства.
Наиболее частыми причинами возникновения желудочного кровотечения вляются:
- Язвенная болезнь желудка и ДПК.
- Эеморрагический гастрит.
- Варикозное расширение вен пищевода и желудка.
- Синдром Мэллори—Вейсса.
- Онкологические процессы в ЖКТ.
Алгоритм обследования больного при подозрении на ЖКК:
- установить факт его наличия;
- убедиться, что источник находится именно в желудке;
- выяснить, явилось ли кровотечение результатом болезни желудка или развилось из-за какой-либо другой патологии;
- выяснить, остановилось истечение крови или еще продолжается;
- установить степень тяжести кровопотери.
Основной метод диагностики ЖКК – фиброэзофагогастродуоденоскопия. Это исследование позволяет определить источник патологической потери крови.
Существует 3 разновидности ФЭГДС:
- ранняя (в течение 2-10 дней после госпитализации);
- срочная (в течение суток после госпитализации);
- экстренная (в течение 12 часов с момента поступления в стационар).
Главным методом лечения ЖКК является хирургическое вмешательство. Цель операции – остановка кровотечения и спасение жизни человека, а также излечение язвенной болезни.
✔ Чек-лист пациента перед операцией скачайте в журнале «Заместитель главного врача»
 Скачать документ
Скачать документ
Выбор методики проведения операции основывается на индивидуальном подходе и учитывает тяжесть состояния пациента, морфологические изменения в очаге кровопотери и окружающих его тканях, а также от времени вмешательства.
Выделяют следующие методики хирургического вмешательства:
- прошивание кровоточащего сосуда;
- прошивание и перевязка сосудов, подходящих к источнику кровопотери;
- иссечение источника кровопотери при язвенной болезни;
- резекция желудка.
ЖКК является осложнением целого ряда патологий, а проблемы его диагностики и лечения актуальны и по сей день.
Проводимая терапия должна носить комплексный характер, учитывать индивидуальные особенности больного, сопутствующие хронические патологии.
Эксперты считают, что сократить частоту развития ЖКК и летальность от них путем внедрения следующих мер профилактики:
- снижение потребления населением спиртных напитков;
- внедрение передовых эндоскопических методик гемостаза;
- всеобщая диспансеризация и своевременная медикаментозная терапия больных язвенной болезнью желудка и ДПК;
- активное раннее применение органосохраняющих и органощадящих методов хирургического лечения язвенных кровотечений (в т. ч. эндовидеохирургических).
Выбор тактики
Выбор тактики проведения хирургического вмешательства при ЖКК носит индивидуальный характер и зависит от следующих факторов:
- Степень устранения фактора, провоцирующего возникновения язвы.
- Интенсивность кровотечения.
- Степень тяжести потери крови.
- Возраст пациента.
- Опыт и квалификация оперирующего хирурга.
Не менее важна сравнительная простота оперативного пособия и его переносимость больными.
Выбор метода операции и объем вмешательства – сложная задача для медицинского персонала.
Это связано с множеством причин данного состояния и сложностью его патогенеза, что не позволяет выработать какую-либо универсальную операцию.
При ЖКК учитывается все – состояние и возраст больного, тяжесть основного заболевания и сопутствующих патологий, степень ликвидации стресс-факторов и факторов риска развития изъязвлений, интенсивность процесса, степень потери крови, расположение язвы, выраженность поражений, а также опыт и квалификация врача-хирурга.

Источник
Рубрика МКБ-10: K92.2
МКБ-10 / K00-K93 КЛАСС XI Болезни органов пищеварения / K90-K93 Другие болезни органов пищеварения / K92 Другие болезни органов пищеварения
Определение и общие сведения[править]
При кровотечениях из нижних отделов ЖКТ источник кровотечения расположен в кишечнике дистальнее связки Трейтца.
Классификация
Кровотечения из нижних отделов ЖКТ могут быть явными или скрытыми (оккультными).
Этиология и патогенез[править]
У 5-10% больных с кровотечениями из нижних отделов ЖКТ, поступающих в стационар, причину кровотечений, несмотря на проведение комплексного инструментального обследования, выявить так и не удаётся.
Клинические проявления[править]
Нередко явные кровотечения из нижних отделов ЖКТ выражены умеренно и не сопровождаются падением артериального давления и другими общими симптомами. Иногда больные сообщают о периодически возникающих у них кишечных кровотечениях лишь при тщательном расспросе. Реже встречаются массивные кишечные кровотечения, сопровождающиеся гиповолемией, артериальной гипотонией, тахикардией.
Цвет выделяющейся крови имеет диагностическое значение. Чаще всего при кишечных кровотечениях отмечают появление неизменённой крови (гематохезия). При этом наблюдают закономерность: чем светлее выделяющаяся из прямой кишки кровь, тем дистальнее расположен источник кровотечения. Алая кровь выделяется преимущественно при кровотечениях, вызванных поражением сигмовидной кишки, тогда как появление тёмно-красной крови (цвета «бургундского вина») указывает, как правило, на локализацию источника кровотечения в более проксимальных отделах толстой кишки.
Боли в животе, предшествующие эпизоду кишечного кровотечения, свидетельствуют об острых инфекционных или хронических воспалительных заболеваниях кишечника, острых ишемических поражениях тонкой или толстой кишки.
Важное диагностическое значение имеют и другие клинические симптомы, сопутствующие кишечным кровотечениям. Остро возникшая лихорадка, боли в животе, тенезмы и диарея свойственны инфекционным заболеваниям с поражением толстой кишки. Длительная лихорадка, потливость, похудание, диарея могут свидетельствовать о туберкулёзе кишечника.
Желудочно-кишечное кровотечение неуточненное: Диагностика[править]
Анамнез
Для установления источника кровотечения из нижних отделов ЖКТ проводят тщательный сбор анамнеза. Необходимо выявление предшествующих курсов лучевой терапии по поводу рака простаты или женских половых органов, наследственной отягощённости в отношении колоректального рака или семейного полипоза толстой кишки, анкилостомидоза. Необходимо учитывать, что анкилостомидоз чаще всего обнаруживают у лиц, чья профессия связана с работой в шахтах, тоннелях, на плантациях.
Диагностические методы
Для установления источника кровотечений из нижних отделов ЖКТ используют следующие методы:
• пальцевое ректальное исследование;
• исследование кала на скрытую кровь;
• аноскопия;
• ректороманоскопия;
• колоноскопия;
• ангиография;
• сцинтиграфия;
• компьютерная томография.
Более чем у 90% больных источник кишечного кровотечения можно обнаружить при эндоскопическом исследовании толстой кишки (ректороманоскпии или колоноскопии).
Если при использовании эндоскопических методов источник кровотечения установить не удаётся, применяют селективную ангиографию и сцинтиграфию.
Сцинтиграфия, проводимая при помощи эритроцитов, меченных пертехнетатом технеция (99Тс) или тромбоцитов, меченных 111In, позволяет выявить источник кровотечения, если объём кровопотери превышает 0,05-0,1 мл в 2 мин. Сцинтиграфию считают более точным методом диагностики кишечных кровотечений, чем ангиографию. Вместе с тем для проведения сцинтиграфии необходимо больше времени, кроме того, процедура вызывает накопление радиоактивных изотопов в печени и селезёнке, что может маскировать экстравазаты данной области, затрудняя интерпретацию результатов исследования.
Традиционные методы рентгенологического исследования (ирригоскопия, в том числе с двойным контрастированием) не выявляют источник кровотечения, однако могут помочь в диагностике заболеваний, спровоцировавших его появление (например, опухолей).
По показаниям используют и другие методы исследования: ультрасонографию (включая эндоскопическую), видеокапсульную эндоскопию. В диагностике аортокишечных фистул применяют компьютерную томографию или магнитно-резонансную томографию (МРТ).
Если при помощи перечисленных диагностических методов причина кишечного кровотечения не обнаружена, то при его продолжении и прогрессировании анемии решают вопрос о проведении диагностической лапаротомии. Её эффективность можно повысить при интраоперационном проведении эндоскопического исследования кишечника.
Дифференциальный диагноз[править]
Желудочно-кишечное кровотечение неуточненное: Лечение[править]
В 80% случаев происходит самопроизвольное прекращение острых кишечных кровотечений. При умеренно выраженных кровотечениях проводят консервативную терапию в соответствии с заболеванием, вызвавшим кровотечение.
Обязательно проведение базисной терапии заболеваний, вызвавших кишечное кровотечение.
Профилактика[править]
Прочее[править]
Источники (ссылки)[править]
Гастроэнтерология [Электронный ресурс] / Под ред. В.Т. Ивашкина, Т.Л. Лапиной — М. : ГЭОТАР-Медиа, 2008. — https://www.rosmedlib.ru/book/ISBN9785970406755.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
- Аминометилбензойная кислота
- Менадиона натрия бисульфит
- Пирензепин
- Терлипрессин
- Транексамовая кислота
- Фамотидин
- Эзомепразол
Источник

