Клиническая картина легочного кровотечения
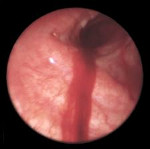
Легочное кровотечение – опасное осложнение различных заболеваний органов дыхания, сопровождающееся истечением крови из бронхиальных или легочных сосудов и ее выделением через воздухоносные пути. Легочное кровотечение проявляется кашлем с выделением жидкой алой крови или сгустков, слабостью, головокружением, гипотонией, обморочным состоянием. С диагностической целью при легочном кровотечении проводится рентгенография легких, томография, бронхоскопия, бронхография, ангиопульмонография, селективная ангиография бронхиальных артерий. Остановка легочного кровотечения может включать проведение консервативной гемостатической терапии, эндоскопический гемостаз, эндоваскулярную эмболизацию бронхиальных артерий. В дальнейшем для устранения источника легочного кровотечения, показано хирургическое лечение с учетом этиологических и патогенетических факторов.
Общие сведения
Легочное кровотечение относится к числу наиболее опасных состояний, осложняющих течение широкого круга заболеваний бронхо-легочной и сердечно-сосудистой систем, болезней системы крови и гемостаза. Поэтому проблема оказания неотложной помощи при легочном кровотечении актуальна для специалистов в области пульмонологии, фтизиатрии, онкологии, кардиологии, гематологии, ревматологии. Промедление с проведением экстренных гемостатических мероприятий может вызвать быструю гибель больных. В зависимости от выраженности кровопотери и состояния, ее обусловившего, летальность от легочного кровотечения варьирует от 5-15% до 60-80%. Среди пациентов с легочным кровотечением преобладают лица зрелого возраста (50-55 лет) с отягощенной соматической патологией.
Легочное кровотечение
Причины легочного кровотечения
Частая встречаемость кровохарканья и легочного кровотечения определяется полиэтиологичностью данных состояний. Первое место в структуре причин легочного кровотечения принадлежит туберкулезу легких (свыше 60% наблюдений). Значительная роль в этиологии легочных кровотечений отводится неспецифическим и гнойно-деструктивным заболеваниям — бронхиту, хронической пневмонии, бронхоэктазам, пневмосклерозу, абсцессу и гангрене легкого.
Нередко причинами легочного кровотечения выступают аденома бронха, злокачественные опухоли легких и бронхов, паразитарные и грибковые поражения (аскаридоз, эхинококкоз, шистозоматоз, актиномикоз легких), пневмокониозы (силикатоз, силикоз). Легочные кровотечения могут быть обусловлены неадекватным местным гемостазом после эндоскопической или трансторакальной биопсии, хирургического вмешательства на легких и бронхах. К легочному кровотечению могут приводить инородные тела бронхов, травмы грудной клетки (перелом ребер и др.).
Кроме болезней органов дыхания, кровохарканье и легочное кровотечение могут возникать при заболеваниях сердца и сосудов: ТЭЛА, митральном стенозе, аневризме аорты, артериальной гипертензии, атеросклеротическом кардиосклерозе, инфаркте миокарда. К числу относительно редких причин легочного кровотечения относятся легочный эндометриоз, гранулематоз Вегенера, системный капиллярит (синдром Гудпасчера), наследственная телеангиэктазия кожи и слизистых оболочек (синдром Рендю-Ослера), геморрагические диатезы и др. Легочное кровотечение может быть обусловлено нарушением свертываемости крови при длительной и плохо контролируемой терапии антикоагулянтами.
Факторами, провоцирующими легочное кровотечение, могут выступать физическая или эмоциональная нагрузка, инфекции, инсоляция, расстройства гемодинамики, легочная гипертензия, менструация (у женщин) и др.
Патогенез
Морфологическую основу для легочного кровотечения составляют истонченные и аневризматически расширенные ветви легочной артерии или бронхиальные артерии, а также легочные вены. Разрыв или аррозия измененных сосудов могут сопровождаться легочным кровотечением различной степени тяжести. При этом величину легочного кровотечения в значительной степени определяет калибр поврежденного сосуда, а выраженность происходящих в организме нарушений — темп и интенсивность кровопотери.
Развивающиеся в дальнейшие расстройства связаны с обтурацией дыхательных путей излившейся кровью и собственно величиной кровопотери. Попадая в бронхи даже в небольших количествах, кровь вызывает развитие обтурационных ателектазов и аспирационной пневмонии. В свою очередь, это приводит к уменьшению объема функционирующей легочной ткани, расстройствам газообмена, прогрессирующему нарастанию дыхательной недостаточности, гипоксемии.
Гиповолемия и анемия, сопровождающие острую и хроническую (при рецидивирующих легочных кровотечениях) кровопотерю, приводят к общему нарушению гомеостаза. Это, прежде всего, выражается в активизации фибринолитических и антикоагулянтных механизмов, что вызывает усиление склонности к гипокоагуляции, повышение проницаемости сосудистых стенок. Совокупный результат подобных изменений определяет патологическую готовность организма к возобновлению легочного кровотечения в любой момент.
Классификация
В клиническом аспекте важно разграничить легочное кровотечение и другое, менее опасное, но более часто встречающееся состояние – кровохарканье. Кровохарканье отличается по объему и темпу выделения крови из воздухоносных путей. В ряде случаев кровохарканье предшествует массивному легочному кровотечению, поэтому также требует проведения полного клинико-рентгенологического обследования и неотложных мер по его купированию. Обычно под кровохарканьем понимают выделение при кашле мокроты с прожилками или примесью крови; при этом количество выделяемой крови не превышает 50 мл в сутки. Увеличение объема откашливаемой крови расценивается как легочное кровотечение.
В зависимости от объема выделяемой при кашле крови различают малое легочное кровотечение (50-100 мл в сутки), среднее (100-500 мл в сутки), обильное или тяжелое легочное кровотечение (свыше 500 мл крови в сутки). Особенно опасны «молниеносные» обильные кровотечения, возникающие одномоментно или в течение короткого отрезка времени. Как правило, они приводят к острой асфиксии и летальному исходу.
В отличие от гемоторакса, легочное кровотечение относится к наружным кровотечениям. Также встречается смешанное легочно-плевральное кровотечение.
Симптомы легочного кровотечения
Клиника легочного кровотечения складывается из симптомокомплекса, обусловленного общей кровопотерей, наружным кровотечением и легочно-сердечной недостаточностью. Началу легочного кровотечения предшествует появление сильного упорного кашля, вначале сухого, а затем – с отделением слизистой мокроты и алой крови или откашливанием сгустков крови. Иногда незадолго до легочного кровотечения в горле возникает ощущение бульканья или щекотания, чувство жжения в грудной клетке на стороне поражения. В начальный период легочного кровотечения отделяющаяся кровь имеет ярко-красный цвет, позднее становится более темной, ржаво-коричневой. При обтурации бронха сгустком крови, легочное кровотечение может прекратиться самостоятельно.
Общее состояние определяется выраженностью кровопотери. Для пациентов с легочным кровотечением характерны испуганный вид, адинамия, бледность кожного покрова лица, холодный липкий пот, акроцианоз, снижение АД, тахикардия, головокружение, шум в ушах и голове, одышка. При обильном легочном кровотечении может возникать нарушение зрения (амавроз), обморочное состояние, иногда рвота и судороги, асфиксия. На 2-3 сутки после легочного кровотечения может развиваться картина аспирационной пневмонии.
Диагностика
Для установления причины легочного кровотечения нередко требуется проведение диагностического консилиума с участием специалистов пульмонологов, фтизиатров, торакальных хирургов, онкологов, рентгенологов, сосудистых хирургов, кардиологов, отоларингологов, ревматологов, гематологов. При аускультативном обследовании определяются влажные среднепузырчатые хрипы в легких и булькающие хрипы в области грудины. При аспирации крови отмечается укорочение перкуторного звука, шум трения плевры, ослабление дыхания и голосового дрожания.
Источник кровотечения предположительно можно определить по цвету крови. Выделение алой, пенистой крови, как правило, указывает на легочное кровотечение; крови темно-красного, кофейного цвета – на желудочно-кишечное кровотечение. Иногда клинику кровохарканья может симулировать носовое кровотечение, поэтому с целью дифференциальной диагностики важно проведение консультации отоларинголога и риноскопии. В сомнительных случаях, с целью исключения кровотечения из ЖКТ, может потребоваться проведение ЭГДС.
Для подтверждения источника кровотечения в легких выполняется рентгенологическое обследование: полипозиционная рентгенография легких, линейная и компьютерная томография, МРТ легких. При необходимости прибегают к углубленному рентгенологическому обследованию: бронхографии, бронхиальной артериографии, ангиопульмонографии.
Ведущими методом инструментальной диагностики при легочном кровотечении является бронхоскопия. Эндоскопическое исследование позволяет визуализировать источник кровотечения в бронхиальном дереве, выполнить аспирацию промывных вод, щипцовую и скарификационную биопсию из зоны патологических изменений.
В периферической крови при легочном кровотечении выявляется гипохромная анемия, пойкилоцитоз, анизоцитоз, снижение гематокритного числа. С целью оценки выраженности изменений в свертывающей и противосвертывающей системах крови исследуется коагулограмма и количество тромбоцитов. В анализах мокроты (микроскопическом, ПЦР, на кислоустойчивые микобактерии) могут определяться атипичные клетки, микобактерии туберкулеза, указывающие на этиологию легочного кровотечения.
Лечение легочного кровотечения
В лечении легочного кровотечения используются консервативные методы, местный гемостаз, паллиативные и радикальные хирургические вмешательства. Терапевтические мероприятия применяются при легочных кровотечениях малого и среднего объема. Пациенту назначается покой, придается полусидячее положение, накладываются венозные жгуты на конечности. Для удаления крови из просвета трахеи проводится трахеальная аспирация. При асфиксии требуется экстренная интубация, отсасывание крови и ИВЛ.
Медикаментозная терапия включает введение гемостатических препаратов (аминокапроновой кислоты, кальция хлорида, викасола, этамзилата натрия и др.), гипотензивных средств (азаметония бромида, гексаметония бензосульфонат, триметафан камсилата). С целью борьбы с постгеморрагической анемией производится заместительная трансфузия эритроцитной массы; для устранения гиповолемии вводится нативная плазма, реополиглюкин, декстран или раствор желатина.
При неэффективности консервативных мер прибегают к инструментальной остановке легочного кровотечения с помощью местного эндоскопического гемостаза. Лечебная бронхоскопия должна выполняться в операционной, в условиях готовности перехода к экстренной торакотомии. Для эндоскопического гемостаза могут использоваться местные аппликации с адреналином, этамзилатом, р-ром перекиси водорода; установка гемостатической губки, электрокоагуляция сосуда в месте истечения крови, кратковременная окклюзия надувным баллончиком типа Фогарти или временная обтурация бронха поролоновой пломбой. В ряде случаев эффективной оказывается эндоваскулярная эмболизация бронхиальных артерий, проводимая под контролем рентгена.
В большинстве случаев, перечисленные методы позволяют временно остановить легочное кровотечение и избежать неотложного оперативного вмешательства. Окончательный и надежный гемостаз возможен только при хирургическом устранении источника кровотечения.
Паллиативные вмешательства при легочном кровотечении могут включать оперативную коллапсотерапию при туберкулезе легких (торакопластику, экстраплевральную пломбировку), перевязку легочной артерии или сочетание этого хирургического приема с пневмотомией. К паллиативным вмешательствам прибегают лишь в вынужденных ситуациях, когда радикальная операция по каким-либо причинам невыполнима.
Радикальные операции по поводу легочного кровотечения предполагают удаление всех патологически измененных участков легкого. Они могут заключаться в частичной резекции легкого в пределах здоровых тканей (краевой резекции, сегментэктомии, лобэктомии, билобэктомии) или удалении всего легкого (пневмонэктомии).
Прогноз
Даже однократное и самостоятельно остановившееся легочное кровотечение всегда потенциально опасно в плане возобновления. Обильное легочное кровотечение угрожает жизни больного. В тяжелых случаях смерть наступает в результате асфиксии, вызванной закупоркой воздухоносных путей сгустками крови и одновременным спастическим сокращением бронхов. Процент послеоперационных осложнений и летальности при операциях, выполняемых на высоте легочного кровотечения, более чем в 10 раз превышает аналогичные показатели при плановых операциях.
Источник
| Том 08/№ 3/2006 | ИНТЕНСИВНАЯ ТЕРАПИЯ |
М.И.Перельман
Московская медицинская академия им. И.М.Сеченова
П
од легочным кровотечением
понимают излияние значительного
количества крови в просвет бронхов. Жидкую
или смешанную с мокротой кровь больной, как
правило, откашливает.
В клинической практике условно
различают легочное кровотечение и
кровохарканье. Отличие легочного
кровотечения от кровохарканья в основном
количественное.
Кровохарканье – это наличие
прожилок крови в мокроте или слюне,
выделение отдельных плевков жидкой или
частично свернувшейся крови.
При легочном кровотечении кровь
откашливается в значительном количестве
одномоментно, непрерывно или с перерывами.
В зависимости от количества выделенной
крови различают кровотечения малые (до 100 мл),
средние (до 500 мл) и большие, или профузные (свыше
500 мл). При этом следует иметь в виду, что
больные и их окружающие склонны
преувеличивать количество выделенной
крови. Часть крови из дыхательных путей
больные могут не откашливать, а
аспирировать или заглатывать. Поэтому
количественная оценка потери крови при
легочном кровотечении всегда
приблизительная.
Профузное легочное кровотечение
представляет большую опасность для жизни и
может быстро привести к смерти. Причинами
смерти являются асфиксия или такие
дальнейшие осложнения кровотечения, как
аспирационная пневмония, прогрессирование
туберкулеза, легочно-сердечная
недостаточность.
Патогенез и патологическая анатомия
Причины и источники легочного
кровотечения весьма многообразны. Они
зависят от структуры легочных заболеваний
и совершенствования методов их лечения.
Относительно недавно, 40–50 лет назад,
большинство легочных кровотечений
наблюдалось у больных деструктивными
формами туберкулеза, абсцессом, гангреной и
распадающимся раком легкого. Источниками
кровотечения считали в основном сосуды
малого круга кровообращения –
аррозированные ветви легочной артерии. В
настоящее время легочные кровотечения чаще
происходят из сосудов большого круга
кровообращения при хронических
неспецифических заболеваниях легких, в
первую очередь при хроническом бронхите. У
больных туберкулезом легочное
кровотечение чаще осложняет
инфильтративные формы, казеозную пневмонию,
фиброзно-кавернозный туберкулез. Иногда
кровотечение возникает при цирротическом
туберкулезе или посттуберкулезном
пневмофиброзе. Другими причинами легочного
кровотечения являются грибковые и
паразитарные поражения легких и в первую
очередь – аспергиллема в остаточной
каверне или воздушной кисте. Реже источник
кровотечения связан с карциноидом бронха,
бронхоэктазами, бронхиолитом, инородным
телом в ткани легкого или в бронхе,
инфарктом легкого, эндометриозом, пороком
митрального клапана с гипертензией в малом
круге кровообращения, осложнениями после
операций на легких. Кровотечение может быть
также при синдромах Гудпасчера и Вегенера,
в случаях закрытой травмы легких и
дыхательных путей.
Профузное легочное кровотечение
может произойти в случае прорыва аневризмы
аорты в левый главный бронх.
Морфологической основой для
кровотечения в большинстве случаев
являются аневризматически расширенные и
истонченные бронхиальные артерии, извитые
и хрупкие анастомозы между бронхиальными и
легочными артериями на разных уровнях, но в
основном – на уровне артериол и капилляров.
Сосуды образуют зоны гиперваскуляризации с
высоким давлением крови. Аррозия или разрыв
таких хрупких сосудов в слизистой оболочке
или в подслизистом слое бронха вызывают
кровоизлияние в легочную ткань и
бронхиальное дерево. Возникает легочное
кровотечение различной степени тяжести.
Реже кровотечение происходит вследствие
разрушения сосудистой стенки при гнойно-некротическом
процессе или из грануляций в бронхе либо
каверне.
Клиническая картина и диагностика
Легочное кровотечение наблюдается
чаще у мужчин среднего и пожилого возраста.
Оно начинается с кровохарканья, но может
возникнуть внезапно, на фоне хорошего
состояния. Предусмотреть возможность и
время кровотечения, как правило, нельзя.
Алая или темная кровь откашливается через
рот в чистом виде или вместе с мокротой.
Кровь может выделяться и через нос. Обычно
кровь бывает пенистой и не свертывается.
Всегда важно установить характер
основного патологического процесса и
определить источник кровотечения. Такая
диагностика нередко бывает весьма сложной
даже при использовании современных
рентгенологических и эндоскопических
методов.
При выяснении анамнеза обращают
внимание на болезни легких, сердца, крови.
Получаемая от больного, его родственников
или наблюдавших его врачей информация
может иметь важное диагностическое
значение. Так, при легочном кровотечении в
отличие от кровотечения из пищевода или
желудка кровь всегда выделяется с кашлем и
бывает пенистой. Алый цвет крови
свидетельствует о ее поступлении из
бронхиальных артерий, а темный – из системы
легочной артерии. Кровь из сосудов легкого
имеет нейтральную или щелочную реакцию, а
кровь из сосудов пищеварительного тракта –
обычно кислую. Иногда в мокроте, выделяемой
больным с легочным кровотечением, при
микроскопии могут быть обнаружены
кислотоустойчивые бактерии, что сразу же
вызывает обоснованное подозрение на
туберкулез. Сами больные редко чувствуют,
из какого легкого или из какой его области
выделяется кровь. Субъективные ощущения
больного часто не соответствуют
действительности, и оценивать их следует с
осторожностью.
Для исключения кровотечения из
верхних дыхательных путей необходимо
осмотреть носоглотку, в сложной ситуации с
привлечением оториноларинголога. После
обычного физикального исследования
необходимо рентгенологическое
исследование легких – рентгенография в
двух проекциях и при возможности
значительно более информативный метод –
компьютерная томография.
Дальнейшая диагностическая тактика
индивидуальна. Она зависит от состояния
больного, характера основного заболевания,
продолжения или прекращения кровотечения и
должна быть тесно связана с лечением.
Бронхоскопию при легочном
кровотечении еще 20–25 лет назад считали
противопоказанной. В настоящее время
благодаря совершенствованию
анестезиологического обеспечения,
аппаратуры и техники исследования
бронхоскопия стала важнейшим методом
диагностики и лечения легочных
кровотечений. Пока это единственный способ,
который позволяет осмотреть дыхательные
пути и непосредственно увидеть источник
кровотечения либо точно определить бронх,
из которого выделяется кровь. Для
бронхоскопии у больных с легочным
кровотечением применяют как жесткий, так и
гибкий бронхоскоп (фибробронхоскоп). Через
жесткий бронхоскоп можно эффективнее
отсасывать кровь и лучше вентилировать
легкие, а через гибкий удается осмотреть
более мелкие бронхи.
Выявить источник кровотечения часто
позволяет рентгеноконтрастное
исследование бронхиальных артерий –
артериография. Для проведения бронхиальной
артериографии пунктируют под местной
анестезией бедренную артерию и по методу
Сельдингера проводят специальный катетер в
аорту и далее в устье бронхиальной артерии.
После введения рентгеноконтрастного
раствора на снимках обнаруживают прямые
или косвенные признаки легочного
кровотечения. Прямой признак – это выход
контрастированной крови за пределы сосуда (рис.
1). Косвенными признаками легочного
кровотечения являются расширение сети
бронхиальных артерий (гиперваскуляризация)
в отдельных участках легкого,
аневризматические расширения сосудов,
наличие анастомозов между бронхиальными и
легочными артериями, тромбоз
периферических ветвей бронхиальных
артерий (рис. 2).
Лечение
Возможности эффективной первой
помощи при легочном кровотечении в отличие
от всех наружных кровотечений очень
ограничены.
Вне лечебного учреждения у больного
с легочным кровотечением важно правильное
поведение медицинских работников, от
которых пациент и его окружение требуют
быстрых и результативных действий. Эти
действия должны заключаться в экстренной
госпитализации больного. Параллельно
больного стараются убедить не бояться
кровопотери и инстинктивно не сдерживать
кашель. Наоборот – важно откашливать всю
кровь из дыхательных путей. С целью лучших
условий для откашливания крови положение
больного во время транспортировки должно
быть сидячим или полусидячим.
Госпитализировать больного с
легочным кровотечением необходимо в
специализированный стационар с наличием
условий для бронхоскопии, контрастного
рентгенологического исследования сосудов
и хирургического лечения заболеваний
легких.
В стационаре больному
обеспечивают покой в полусидячем положении.
Измеряют артериальное давление (АД). По
цвету откашливаемой крови ориентировочно
определяют источник кровотечения –
бронхиальные артерии (алая кровь) или ветви
легочной артерии (темная кровь). Методы
остановки легочного кровотечения могут
быть фармакологическими, эндоскопическими,
рентгено-эндоваскулярными и
хирургическими.
К фармакологическим методам относят
управляемую артериальную гипотензию,
которая весьма эффективна при
кровотечениях из сосудов большого круга
кровообращения – бронхиальных артерий.
Снижение АД до 85–90 мм рт. ст. создает
благоприятные условия для тромбоза и
остановки кровотечения. С этой целью при
контроле за давлением используют один из
следующих лекарственных препаратов.
1. Арфонад – раствор 0,05–0,1% в 5%
растворе глюкозы или в изотоническом
растворе натрия хлорида внутривенно
капельно (30–50 капель в 1 мин и затем более).
2. Нитропруссид натрия – раствор
0,25–10 мкг/кг/мин – внутривенно.
3. Пентамин – 0,5–1 мл 5% внутримышечно
– действие через 5–15 мин.
4. Нитросорбид – 0,01 г (2 таблетки под
язык), можно в комбинации с ингибиторами
ангиотензинпревращающего фермента.
В случаях кровотечения из легочной
артерии давление в ней снижают
внутривенным введением эуфиллина (5–10 мл 2,4%
раствора эуфиллина разводят в 10–20 мл 40%
раствора глюкозы и вводят в вену в течение
4–6 мин).
При всех легочных кровотечениях для
некоторого усиления свертываемости крови
можно внутривенно капельно вводить
ингибитор фибринолиза – 5% раствор
аминокапроновой кислоты в изотоническом
растворе натрия хлорида – до 100 мл. Часто
рекомендуемое внутривенное введение
хлорида кальция, применение дицинона,
викасола не имеет существенного значения
для остановки легочного кровотечения и
поэтому не может быть рекомендовано.
При малых и средних легочных
кровотечениях, а также в случаях
невозможности быстрой госпитализации
больного в специализированный стационар
фармакологические способы позволяют
остановить легочное кровотечение у 80-90%
больных.
Эндоскопическим методом
остановки легочного кровотечения является
бронхоскопия с прямым воздействием на
источник кровотечения (диатермокоагуляция,
лазерная фотокоагуляция) или с окклюзией
бронха, в который поступает кровь. Прямое
воздействие особенно эффективно при
кровотечении из опухоли бронха.
Рис. 1. Бронхиальная артериография у
больного с легочным кровотечением.
Контрастирована резко расширенная правая
бронхиальная артерия. Гиперваскуляризация
и проникновение контрастированной крови за
пределы сосудов. Стрелками указаны
контрастированные через артерио-артериальные
анастомозы ветви легочной артерии.

Рис. 2. Бронхиальная артериография у
больного с остановившимся легочным
кровотечением из левого легкого. Тромбоз
бронхиальной артерии.
Рис. 3. Бронхиальная артериография у
больного с кровотечением из правого
легкого. Гиперваскуляризация с выходом
контрастированной крови за пределы сосудов.
Рис. 4. Бронхиальная артериография у того же
больного после окклюзии периферического
отдела бронхиальной артерии. Кровотечение
остановлено.
Окклюзия бронха может быть
использована при массивных легочных
кровотечениях. Осуществляют окклюзию
поролоновой губкой, силиконовым баллонным
катетером, марлевой тампонадой.
Продолжительность такой окклюзии может
варьировать, но обычно бывает достаточно
2–3 дней. Окклюзия бронха позволяет
предотвратить аспирацию крови в другие
отделы бронхиальной системы и иногда
окончательно останавливает кровотечение.
При необходимости последующей операции
окклюзия бронха дает возможность увеличить
время для подготовки к оперативному
вмешательству и улучшить условия его
выполнения.
У больных с остановившимся
кровотечением бронхоскопию следует
производить возможно раньше, лучше в первые
2–3 дня. При этом часто можно определить
источник кровотечения. Обычно это
сегментарный бронх с остатками
свернувшейся крови. Возобновление
кровотечения бронхоскопия, как правило, не
провоцирует.
Эффективным методом остановки
легочного кровотечения является рентгено-эндоваскулярная
окклюзия кровоточащего сосуда. Лечебную
окклюзию бронхиальной артерии производят
сразу же после бронхиальной артериографии
и уточненной топической диагностики
кровотечения. Через катетер вводят кусочки
тефлонового велюра, силиконовые шарики,
фибринную губку, сгустки аутокрови, а при
наличии широкого сосуда – специальную
металлическую спираль со шлейфом из
тефлоновых нитей. Можно использовать и
другие материалы, которые способствуют
тромбозу и остановке кровотечения из
бронхиальной артерии.
В случае кровотечения из системы
легочной артерии для временного гемостаза
можно осуществить катетеризацию и
временную баллонную окклюзию артерии.
При неэффективности консервативных
мероприятий или состояниях,
непосредственно угрожающих жизни больного,
необходимо оценить показания и
противопоказания к оперативному
вмешательству.
Операции при легочных кровотечениях
могут быть экстренными, срочными,
отсроченными и плановыми. Экстренные
операции производят во время кровотечения,
срочные – после остановки кровотечения, а
отсроченные или плановые – после остановки
кровотечения, специального обследования и
полноценной предоперационной подготовки.
Примером показания к экстренной операции
может быть кровохарканье у больного с
аневризмой аорты – признак угрожающего
прорыва. Если показания к операции
установлены, следует обращать внимание на
ее своевременное выполнение. Выжидательная
тактика нередко приводит к повторным
кровотечениям, аспирационной пневмонии,
прогрессированию заболевания (рис. 3, 4).
Основной операцией при легочном
кровотечении является резекция легкого с
удалением его пораженной части и источника
кровотечения. Значительно реже, главным
образом в случаях кровотечения у больных
легочным туберкулезом, могут быть
использованы коллапсохирургические
вмешательства (торакопластика,
экстраплевральная пломбировка), а также
хирургическая окклюзия бронха, перевязка
бронхиальных артерий.
После профузного кровотечения
иногда может возникнуть необходимость в
частичном замещении потерянной крови. С
этой целью используют эритроцитную массу и
свежезамороженную плазму.
Во время и после операции по поводу
легочного кровотечения необходима
бронхоскопия для санации бронхов, так как
оставшаяся в них жидкая и свернувшаяся
кровь способствует развитию аспирационной
пневмонии.
После остановки легочного
кровотечения для профилактики
аспирационной пневмонии и обострения
туберкулеза необходимо назначать
антибиотики широкого спектра действия, а
больным туберкулезом – и
противотуберкулезные препараты.
Основой профилактики легочных
кровотечений является своевременное и
эффективное лечение заболеваний легких. В
случаях необходимости хирургического
лечения заболеваний легких у больных с
кровотечением в анамнезе оперативное
вмешательство целесообразно проводить
своевременно в плановом порядке.ние
заболеваний легких. В случаях
необходимости хирургического лечения
заболеваний легких у больных с
кровотечением в анамнезе оперативное
вмешательство целесообразно проводить
своевременно в плановом порядке.
/media/consilium/06_03/88.shtml :: Saturday, 19-Aug-2006 13:56:21 MSD
Источник
