Классификация желудочных кровотечений у детей
ЖКК не самостоятельная нозологическая форма, а синдром который может сопровождать различные заболевания ЖКТ. Поэтому в МКБ-10 он включен в состав этих заболеваний как одно из осложнений. Однако, в случаях, когда не известна причины кровотечения, в разделе К.92,2 (578,9) «Желудочно-кишечные кровотечения не выясненной этиологии» он считается самостоятельным заболеванием. Таким же образом в разделе К.625 (569,3) кровотечение из прямой кишки представлено как самостоятельное заболевание.
С целью организации адекватного лечения и в практической оценки ЖКК применяется следующая ЖКК (Н.Н.Крылов, 2001), представленная в таблице 14.
Табл. 14 Классификация желудочно-кишечных кровотечений
1. По локализации:
а) из верхних отделов ЖКТ (пищевод, желудок, ДПК)
б) из тонкой кишки (тощая и повздошная)
в) из нижних отделов ЖКТ (толстая и прямая кишка)
2. По клинике:
а) продолжающееся (активное)
б) остановившееся
3. По объему:
а) массивное (профузное)
б) малое (минимальное)
4. По характеру:
а) острое
б) хроническое (скрытое, оккультное)
5. По этиологии:
а) язвенное
б) не язвенное
6. По степени тяжести — величина кровопотери:
а) легкая
б) средняя
в) тяжелая
7. По частоте:
а) первичное
б) рецидивное (повторное).
Указанная классификация способствует логическому построению диагноза и принятию организационных мер в лечении больного. Однако, из неё не вытекают рекомендации по интенсивности и объему лечебных мероприятий, особенно тяжелых форм ЖКК. Решению этих вопросов способствует классификация кровопотери по П.Г.Брюсову.
Табл. 15 Классификация кровопотери (Брюсов П.Г. 1998)

Американской Коллегией хирургов разработана простая классификация кровопотери позволяющая врачу при первичном осмотре больного предположить тяжесть кровопотери (табл. 16).
Табл.16 Классификация кровопотери Американской Коллегии хирургов (цит. по r.L.Marino, 1998)

В основу её положены ортостатические пробы, по которым выделены 4 класса (степень тяжести) кровопотери.
Для первого — характерно отсутствие симптомов, но имеется ортостатическая тахикардия — при переходе из горизонтального положения в вертикальное пульс учащается на 20 уд./мин. Объем кровопотери достигает 15%.
При втором классе дефицит ОЦК составляет 20-25%. АД. снижается при переходе из горизонтального положения в вертикальное на 15 или более мм.рт.ст. В положении лежа АД нормальное или несколько снижено. Диурез сохранен.
Дефицит ОЦК при третьем классе находится в пределах от 30 до 40%. Отмечается гипертензия в положении лежа, олигурия (мочи менее 400 мл./сут.) К четвертому классу кровопотери относят больных находящихся в коллапсе с крайне низким АД, сознание нарушено вплоть до комы. Дефицит ОЦК более 40%.
В выборе тактики лечения больного с острыми ЖКК имеет большое значение выделение на основании клинических показателей группы риска с высокой или низкой степенью рецидива кровотечения и летальности.
Как неблагоприятные прогностические факторы при острых ЖКК учитываются клинические и инструментальные признаки, отражающие степень тяжести первичного и продолжающегося кровотечения, вероятность развития его рецидива, требующих проведения неотложных мероприятий (табл. 17)
Табл.17 Неблагоприятные прогностические факторы при острых кровотечениях из верхних отделов желудочно-кишечного тракта
Возраст более 60 лет
Продолжающееся или рецидивное кровотечение
Конкурирующие заболевания
Начало кровотечения в стационаре
Высокий темп кровопотери:
кровь, аспирируемая из желудка
кровавая рвота
кровавый стул
необходимость гемотрансфузии большого объема нестабильная геодинамика
Этиология кровотечения
Необходимость экстренного хирургического вмешательства
Эндоскопические критерии:
стигмы рецидива кровотечения локализация язвы
большие размеры язвы
Прогноз летальности устанавливается также на основании темпа кровопотери: наличие кровавой рвоты, обнаружение крови аспирированой из желудка, характер крови обнаруженной в кале, состояние показателей геодинамики. Дополнительные факторы, указывающие на высокую вероятность летального исхода — возраст больного старше 60 лет, наличие нескольких конкурирующих заболеваний, начало кровотечения у больного находящегося в стационаре (табл.18).
Табл.18 Зависимость летальности при острых кровотечениях от действия факторов риска (по F.Silverstein et al., 1996)

Степанов Ю.В., Залевский В.И., Косинский А.В.
Опубликовал Константин Моканов
Источник

Острые желудочно- кишечные кровотечения у детей доцент Васильев Н. С.

n Желудочно — кишечные кровотечения (ЖКК) у детей наблюдаются при 70 патологических состояниях, 29 из них – хирургические, что составляет 41, 8% (W. Tunssen, 1983; Н. И. Григович, 1996). n В многопрофильные детские больницы поступает 4, 5% детей с ЖКК. На долю хирургической патологии приходится 1 – 1, 8%% больных, оставшиеся 3, 5 до 2, 7%% — соматической.

n ЛЕТАЛЬНОСТЬ среди детей с ЖКК составляет 4, 5%, у взрослых больных – 10%. НЕОТЛОЖНОСТЬ, ТРУДНОСТЬ ДИАГНОСТИКИ, СЛОЖНОСТЬ В ВЫБОРЕ ТАКТИКИ ЛЕЧЕНИЯ ЖКК ПОРОЙ СОЗДАЕТ ДЛЯ ВРАЧА СТРЕССОВЫЕ СИТУАЦИИ !!!
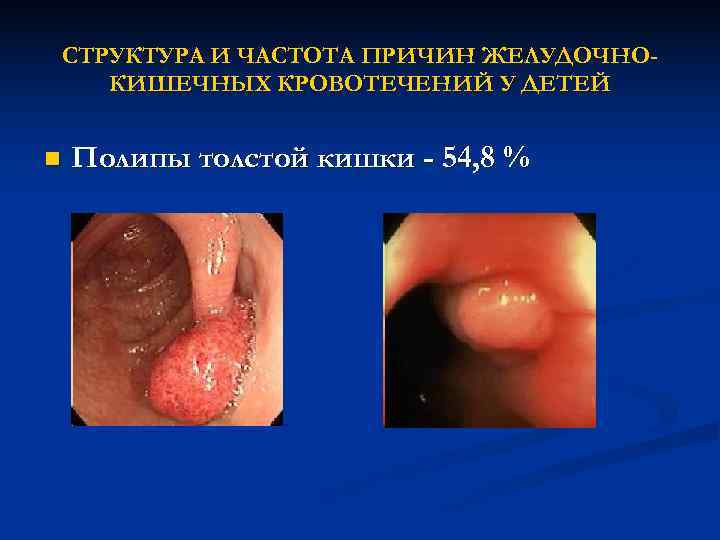
СТРУКТУРА И ЧАСТОТА ПРИЧИН ЖЕЛУДОЧНО- КИШЕЧНЫХ КРОВОТЕЧЕНИЙ У ДЕТЕЙ n Полипы толстой кишки — 54, 8 %
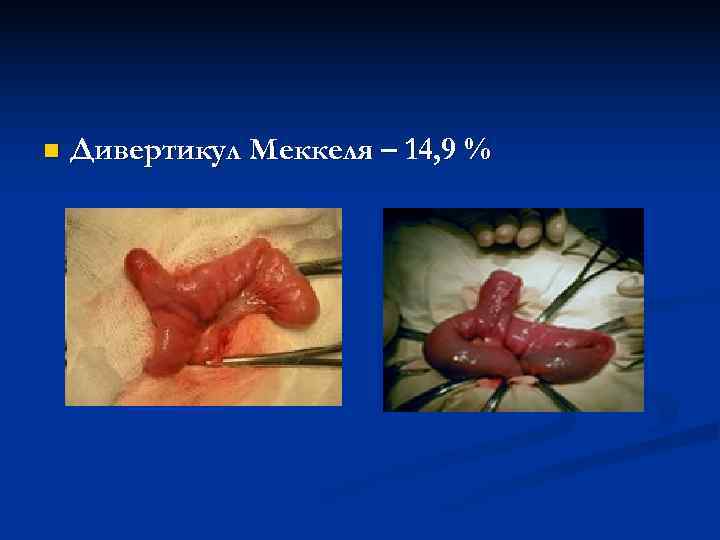
n Дивертикул Меккеля – 14, 9 %
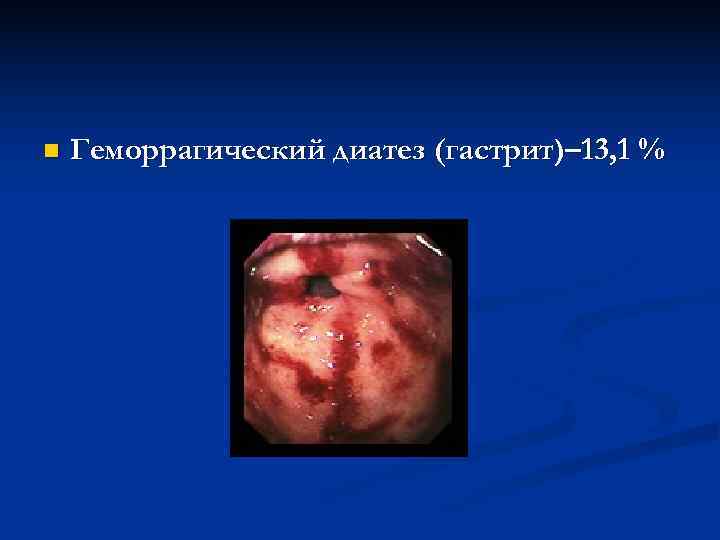
n Геморрагический диатез (гастрит)– 13, 1 %
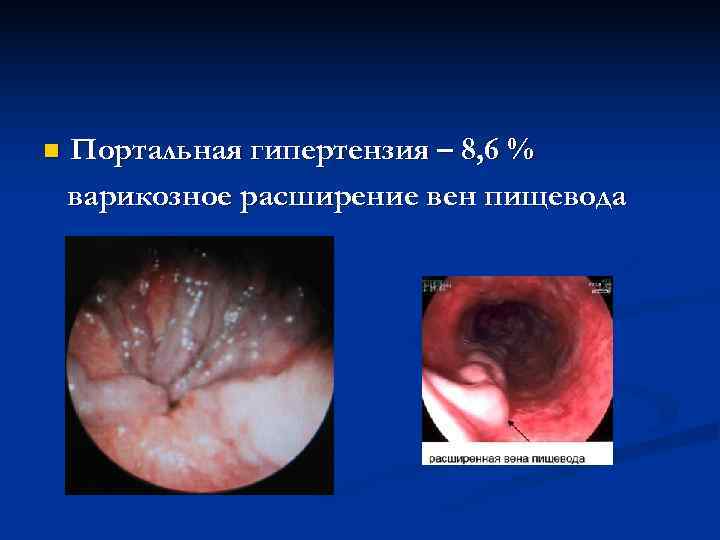
n Портальная гипертензия – 8, 6 % варикозное расширение вен пищевода
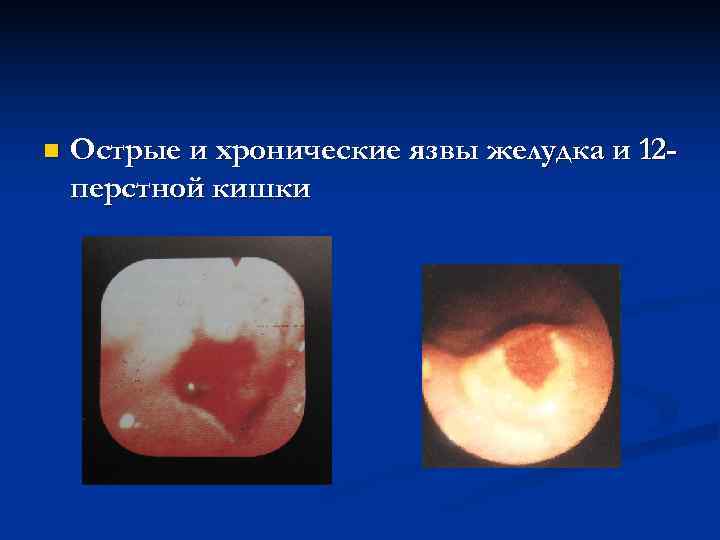
n Острые и хронические язвы желудка и 12 — перстной кишки

n Гемобилия при травмах печени – 0, 6 % n Причина кровотечения неизвестна – 1, 2 % n Локализованные источники кровотечения в желудочно – кишечный тракт составляют 40%, диффузные – 60%.

n УМЕНИЕ ВРАЧА ЛЮБОЙ СПЕЦИАЛЬНОСТИ СПРАВИТЬСЯ С ЖЕЛУДОЧНО-КИШЕЧНЫМ КРОВОТЕЛЕНИЕМ У РЕБЕНКА СЛЕДУЕТ РАССМАТРИВАТЬ КАК ПОКАЗАТЕЛЬ ЕГО ПРОФЕССИОНАЛИЗМА, ЧТО ЯВЛЯЕТСЯ ВАШЕЙ МОТИВАЦИЕЙ К ИЗУЧЕНИЮ ДАННОЙ ТЕМЫ ЛЕКЦИИ И ПРАКТИЧЕСКОГО ЗАНЯТИЯ !!!

ВОПРОСЫ, ТРЕБУЮЩИЕ БЕЗОТЛАГАТЕЛЬНОГО РЕШЕНИЯ У ДЕТЕЙ С КРОВОТЕЧЕНИЕМ В ЖКТ n Какова причина возникшего кровотечения? n Какие необходимо выполнить наиболее информативные клинические, лабораторные, инструментальные методы исследования для определения локализации источника ЖКК , его интенсивности и надежности полученного гемостаза? n Если кровотечение остановилось, то какова реальная угроза его рецидива? n Где тот критерий, который точно определит сроки перехода от неэффективных методов консервативного лечения к оперативным ?

ГРУППЫ ЗАБОЛЕВАНИЙ, КОТОРЫЕ ОСЛОЖНЯЮТСЯ ЖЕЛУДОЧНО — КИШЕЧНЫМ КРОВОТЕЧЕНИЕМ У ДЕТЕЙ Первуюсоставили соматические и инфекционные заболевания с небольшим объемом потерянной крови (1 ст. ). Это – гастрит, лейкозы, лимфогранулематоз кишечника, обменный ретикулёз, мелена новорождённого, дизентерия. n Вторую составили соматические заболевания, когда консервативные мероприятия по остановке кровотечения эффекта не имели и возникала необходимость прибегать к эндоскопическим или оперативным вмешательствам. Это так называема пограничная патология: острая и хроническая язвы желудка и 12 -перстной кишки, болезни Шёнлейн- Геноха и Верльгофа, некротическо-язвенный энтероколит.

ГРУППЫ ЗАБОЛЕВАНИЙ, КОТОРЫЕ ОСЛОЖНЯЮТСЯ ЖЕЛУДОЧНО — КИШЕЧНЫМ КРОВОТЕЧЕНИЕМ У ДЕТЕЙ n Т р е т ь юсоставили заболевания хирургического профиля, где требуются плановые или экстренные оперативные вмешательства. Среди них следует отметить: полипы толстой кишки, трещины заднего прохода, кишечную инвагинацию, портальную гипертензию, грыжи пищеводного отдела диафрагмы, язвы дивертикула Меккеля, врождённый пилоростеноз, удвоение кишечника, его опухоли, странгуляционную непроходимость кишечника, и кровотечения, возникшие в ближайшие сроки после хирургических вмешательств на органах пищеварительного тракта.

ВОЗРАСТ И ПРИЧИНЫ ЖЕЛУДОЧНО-КИШЕЧНЫХ КРОВОТЕЧЕНИЙ У ДЕТЕЙ НОВОРОЖДЕННЫЕ n Мелена новорожденных. n Язвенно-некротической энтероколит. n Врожденная кишечная непроходимость со странгуляционным механизмом. n Врожденный гипертрофический пилоростеноз. n Удвоение желудочно-кишечного тракта. n Сепсис с синдромом ДВС. n Язвенно — некротический энтероколит в 3 стадии.

ВОЗРАСТ И ПРИЧИНЫ ЖЕЛУДОЧНО-КИШЕЧНЫХ КРОВОТЕЧЕНИЙ У ДЕТЕЙ 1 месяц – 1 год n Инвагинация кишечника. n Врожденный гипертрофический пилоростеноз. n Странгуляционная приобретенная кишечная непроходимость. n Острая симптоматическая язва желудка и 12 — перстной кишки. n Синдром Меллори – Вейсса. n Инфекционно-язвенный энтероколит

ВОЗРАСТ И ПРИЧИНЫ ЖЕЛУДОЧНО- КИШЕЧНЫХ КРОВОТЕЧЕНИЙ У ДЕТЕЙ От года до 3 лет n Странгуляционная кишечная непроходимость. n Язва дивертикула Меккеля. n Острая язва желудка и 12 -перстной кишки. n Внепеченочная портальная гипертензия. n Удвоение желудочно-кишечного тракта n Синдром Маллори — -Вейсаэ n Полип прямой кишки. n Трещины заднего прохода. n Инфекционно-язвенный энтероколит.

От 3 до 7 лет n Язва дивертикула Меккеля n Портальная гипертензия n Полип прямой кишки n Странгуляционная кишечная непроходимость n Удвоение желудочно-кишечного тракта n Грыжи пищеводного отверстия диафрагмы n Синдром Меллори – Вейса n Трещина заднего прохода n Геморрагические диатезы n Носовые кровотечения

ВОЗРАСТ И ПРИЧИНЫ ЖЕЛУДОЧНО-КИШЕЧНЫХ КРОВОТЕЧЕНИЙ У ДЕТЕЙ От 7 до 10 лет n Острая язва желудка и 12 -перстной кишки. n Странгуляционная кишечная непроходимость. n Грыжи пищеводного отверстия диафрагмы. n Портальная гипертензия. n Геморрагические диатезы. n от 10 до 14 лет n Острые и хронические язвы желудка и 12 -перстной кишки. n Портальная гипертензия. n Странгуляционная кишечная непроходимость. n Грыжи пищеводного отверстия диафрагмы. n Опухоли желудочно-кишечного тракта.

ПАТОГЕНЕЗ НАРУШЕНИЙ КРОВООБРАЩЕНИЯ n Скорость (интенсивность) кровопотери. n Объемом кровопотери. n Компенсаторными возможностями организма больного. n Несоответствие между уменьшенной массой циркулирующей крови и объемом сосудистого русла – снижение ударного и минутного объема сердца – гиповолемии – нарушается микроциркуляция на фоне падения А/Д, падает скорость кровообращения – повышается вязкость крови – наступает агрегация эритроцитов с явлением депонирования крови в капиллярном русле (ДВС синдром) – развивается полиорганная недостаточность.

n ПОД ОСТРОЙ КРОВОПОТЕРЕЙ ПОНИМАЮТ КОМПЛЕКС КОМПЕНСАТОРНО- ПРИСПОСОБИТЕЛЬНЫХ РЕАКЦИЙ ОРГАНИЗМА, РАЗВИВАЮЩИХСЯ В ОТВЕТ НА УМЕНЬШЕНИЕ ОБЪЕМА ЦИРКУЛИРУЮЩЕЙ КРОВИ И ПРОЯВЛЯЮЩИЙСЯ ХАРАКТЕРНЫМИ КЛИНИЧЕСКИМИ ПРИЗНАКАМИ.

ОСНОВНЫЕ КЛИНИЧЕСКИЕ ПРИЗНАКИ КРОВОТЕЧЕНИЯ В ЖКТ n Hemotemesis – рвота неизмененной жидкой алой кровью. n Melaenemeis – рвота жидкой коричневого, или черного цвета кровью по типу «кофейной гущи» . n Haematochezia – выделение из прямой кишки алой крови. n Melaena — выделение из прямой кишки черного цвета крови виде липкой дегтеобразной массы

РАБОЧАЯ КЛАССИФИКАЦИЯ КРОВОТЕЧЕНИЙ В ЖКТ У ДЕТЕЙ ПО ЛОКАЛИЗАЦИИ источника кровотечения: n Высокие (пищеводные, желудочные, дуоденальные) n Средние (тощая и подвздошная кишка) n Низкие (толстый кишечник) n Сочетанные (источник в нескольких отделах ЖКТ) ПО ИНТЕНСИВНОСТИ кровотечения: n Профузные (массивные) n Торпидные (умеренные) n Легкие n Продолжающиеся n Остановившиеся.

ПО СТЕПЕНИ КРОВОТЕЧЕНИЯ n ПЕРВАЯ — легкая, адаптационно – приспособительная с гиперкинетическим типом нарушения кровообращения. Тахикардия на 10 – 15 %% превышает возрастные нормы, при нормальных показателях артериального давления. Эр до 3 х10/12, Нt – 0, 3, ОЦК до 20% к должному. n ВТОРАЯ — компенсаторной централизации крови. Тахикардия на 20 – 30 %% к возрастной норме, А/Д снижается на 10 – 15 %%, Эр. падают до 2, 5 х 10 /12, Нt снижается до 0, 25, ОЦК до 30% от нормы. При беспокойстве выявляется одышка. Имеется олигурия, КОС – метаболический ацидоз с компенсаторным дыхательным алкалозом.

ПО СТЕПЕНИ КРОВОТЕЧЕНИЯ n ТРЕТЬЯ – патологической централизации с гипокинетическим типом кровообращения. Тахикардия возрастает на 50%, А/д падает на 35%, ОЦК снижается на 35%. Эр. снижаются до 1, 5 х 10/12, Нt до 0, 2. n ЧЕТВЕРТАЯ – декомпенсированная фаза геморрагического шока. Ps на периферических сосудах не определяется, систолическое давление ниже 60 мм. рт. ст. , ОЦК снижается более чем на 50%. Эр менее 1, 5 х 10/12, Нt меньше 0, 2. ШОКОВЫЙ ИНДЕКС АЛГОВЕРА – частное от деления частоты сердечных сокращений на систолическое давление. Норма до 0, 6. Выше до 1, 2 ОЦК падает до 20% (1 степень); 1, 3 – 1, 6 соответствует падению ОЦК до 30% ( 2 ст. ), 1, 6 – 2, 0 ОЦК снижается до 35% (3 ст. ) и 2 и выше ОЦК теряет более 35% (3, 4 степени).

МЕТОДЫ ИССЛЕДОВАНИЯ ПРИ КРОВОТЕЧЕНИИ В ЖКТ n Физикальное исследование больного n Лабораторные исследования: количество эритроцитов, Нt, ОЦК. n Дополнительные методы исследования: фиброгастродуоденоскопия при высоких кровотечениях и колоно-ректоскопия при низких) n рентгенологические методы по показаниям

n Врачебная тактика лечения острого кровотечения в просвет ЖКТ определяется его продолжительностью, интенсивностью, состоянием больного, характером основного и сопутствующего заболевания. Организация лечебного процесса у больных желудочно- кишечным кровотечением складывается из безотлагательного и одновременного решения трёх задач: n остановки кровотечения, n ликвидации последствий острой кровопотери, n воздействие на патогенетические механизмы основного заболевания, как причины кровотечения.

ПРИНЦИПЫ ЛЕЧЕНИЯ КРОВОТЕЧЕНИЙ В ЖКТ У ДЕТЕЙ на ДОГОСПИТАЛЬНОМ ЭТАПЕ (участок, поликлиника, педиатрический стационар). n Строгий постельный режим с повернутой головой на бок. n Транспортировка больного должна осуществляться на носилках, медицинским транспортом в положении лёжа с опущенным головным концом. n На переднюю брюшную стенку в области локализации источника кровотечения кладется пузырь со льдом; n Питание ребёнка через рот прекращается, а в стационаре кормление осуществляется холодной пищей по принципам диеты Мейленграхта. В последние годы с этой целью используется зондовое питание сбалансированными смесями (оволакт, энпит), которые быстро и эффективно коррегируют гиповолемические нарушения, подавляет секреторную активность желудочно-кишечного тракта;

МЕТОДЫ ЛЕЧЕНИЯ КРОВОТЕЧЕНИЙ В ЖКТ У ДЕТЕЙ на ГОСПИТАЛЬНОМ ЭТАПЕ (отделение гастроэнтерологии, детской хирургии). n Эндоскопические: — орошение источника кровотечения охлаждённым раствором 5% ЭАКК, 10% кальция хлорида, 3% перекиси водорода, 0, 5% нитрата серебра; — обкалывание источника кровотечения норадреналином, мезатоном, диатермокоагуляция или фотокоагуляция лазерным излучением; n клеивая апликация источника кровотечения медицинским клеем МК-6, лифузолем, гастрозолем; n Эндоваскулярные : — введение в артерию 0, 2 -0, 3 мл питуитрина. 1 мл 12, 5% этамзилата, 2 -10 мл 5% ЭАКК, — эмболизация артерий желатиновой губкой, полистеролом, 2% тромбоваром, склерозантом в смеси с 70% этиловым спиртом; — клипирование сосудов на их протяжении в кровоточащей язве.

МЕДИКАМЕНТОЗНОЕ ВОЗДЕЙСТВИЕ НА ОБЩИЙ ГЕМОСТАЗ. n Введение под контролем агрегатного состояния крови внутривено блокатара рецепторов гистамина (зантак), ЭАКК, кальция хлорида, фибриногена, соматостатина и внутримышечно — викасола, этамзилата. n Для блокирования фибринолизом образовавшегося сгустка крови дают через рот гемостатический коктель из ЭАКК и тромбина. n Подавление секреторной деятельности желудка приемом рег оs антоцидов (алмогель, маолокс рамитидин, цемитидин, фамотидин). n Препаратом выбора для эффективного снижения портального давления является раствор питуитрина обладающий выраженным гипотензивным действием на давление в портальной системе, хорошей управляемостью, отсутствием последствия и минимально воздействующим фактором на параметры центральной гемодинамики.

ИНФУЗИОННО-ЗАМЕСТИТЕЛЬНАЯ ТЕРАПИЯ n восполнение ОЦК и нормализация центральной гемодинамики, n нормализация реологических свойств крови с целью улучшения микроциркуляции и транскапиллярного обмена, n восполнение дефицита кислородной емкости, сниженного в результате потери массы крови и её патологического депонирования. Эритромассу переливают всем детям: со 2 степенью из расчёта 15 -25 мг/кг, с 3 ст. – 25 -35 мг/кг, n предупреждение патологического фибринолиза (аминокапроновая кислота, свежезамороженная и нативная плазма, тромбоцитарная масса, криопрецепитат). n основным правилом реализации этой части консервативной терапии должен быть принцип проведения её в режиме гиперволемической гемодилюции с превышением потерянного объёма на 30 -50%%, при гемотокрите 25 -35%.

АЛГОРИТМ ВРАЧА ПРИ ПРОФУЗНЫХ И ТОРПИДНЫ КРОВОТЕЧЕНИЯХ В ЖКТ У ДЕТЕЙ. n При поступлении у больного измеряют АД, частоту пульса, дыхания катетеризируют мочевой пузырь и определяют почасовой диурез. Все заносится в медицинскую документацию. Одновременно берут кровь и мочу для клинических и биохимических исследований, определяя при этом уровень гемоглобина, гематокрита, эритроциты, группу крови и её резус-фактор коагулогамму, содержание глюкозы, калия, натрия, хлоридов и КЩР крови. n Проводится катетеризации одной из центральных вен и, измерив ЦВД, начинают инфузионную терапию растворами кристаллоидов. При низком уровне ЦВД и АД пунктируют дополнительно периферическую вену и начинают вливание полиглюкина. n Струйным вливанием в 2 вены добиваются стабилизации АД и диуреза, дополняя инфузию реополиглюкином и реоглюманом.

n Установив величину кровопотери сразу готовят нужное количество ампул крови и кровезаменителей и начинают инфузии. n Повторно измеряют ЦВД, коррегируют скорость инфузий. Определяют степень компенсации кровопотери по данным лабораторных исследований. n Корригируют терапию, согласно диагностируемым отклонениям. n Все проводимые мероприятия и измерения фиксируют в графике наблюдений и обязательно отмечают время и фамилию исполнителя (при неустойчивом состоянии больного – каждые 5 -15 мин, при стабильном – каждые 30 -60 мин в первые сутки, каждые 3 часа в последующие).

КРИТЕРИИ НЕЭФФЕКТИВНОСТИ КОНСЕРВАТИВНОЙ ТЕРАПИИ КРОВОТЕЧЕНИЯ В ЖКТ У ДЕТЕЙ. n продолжающееся кровотечение в виде рвоты или выделения крови из прямой кишки на фоне переливания крови в течении 90 минут в объёме 85 мл/кг; n возникновение второй волны кровотечения (рвота с кровью, стул с кровью, нарушение гемодинамики) после или на фоне проводимой консервативной терапии; n при потере крови ребёнком в возрасте до года в объёме одного возрастного ОЦК, или ребёнком старше года в объёме больше ½ возрастного ОЦК;

ПОКАЗАНИЯ К ОПЕРАТИВНОМУ ВМЕШАТЕЛЬСТВУ ПРИ КРОВОТЕЧЕНИИ В ЖКТ У ДЕТЕЙ. n Абсолютные, когда кровотечение является одним из симптомов наличия у больного острого хирургического заболевания органов брюшной полости. Если оно возникло в раннем послеоперационном периоде при оперативном вмешательстве на органах желудочно-кишечного тракта. n Относительные, когда лечение начатыми вышеуказанными консервативными мероприятиями компенсируют нарушенный гомеостаз, а сохраняются показания к оперативному лечению основного заболевания то его делают в «холодном периоде» и в плановом порядке.

ОПЕРАТИВНЫЕ ВМЕШАТЕЛЬСТВА НАИБОЛЕЕ ЧАСТО ПРИМЕНЯЕМЫЕ ДЛЯ ОСТАНОВКИ КРОВОТЕЧЕНИЯ В ЖКТ У ДЕТЕЙ. n При портальной гипертензии кровотечение из варикозно расширенных вен пищевода и кардиального отдела желудка оперативным путем устраняется прошиванием и перевязкой вен на открытом желудке. Селезёнку желательно не удалять, так как в дальнейшем при плановой коррекции портальной гипертензии будет использоваться селезёночная вена. Операция заканчивается наложением гастростомы. В последние годы появляются предложения о проведении таким больным сразу радикальных оперативных вмешательств на высоте кровотечения с наложением портосистемного шунтирования в минимально короткие сроки. Это метод требует специальной подготовки хирургических, анестезиологических бригад, соответствующего оснащения и он доступен немногим специализирующимся на лечение таких больных клиникам.

n Язвенная болезнь желудка и 12 -перстной кишки является показанием у детей к лигированию эррозиванных сосудов в язве, или иссечению её с селективной проксимальной ваготомией и пилоропластикой. n Синдром Мэллори-Вейса хирургически лечится высокой гастротомией с ушиванием повреждённой стенки желудка и гастростомией. n Удвоение кишечника устраняется резекцией сегмента кишки несущей её с наложением энтероанастомоза конец в конец. n Дивертикул Меккеля устраняется его клиновидной резекцией. n Инвагинация на операции разрешается дезинвагинацией методом выдавливания, а при некрозе инвагината его резекцией. n При опухалях кишечника применяется её резекция с несущей кишкой.

n При полипах толстого кишечника выполняют его резекциею через просвет прямой кишки при выполнении ректороманоскопиии n Все дети с желудочно-кишечным кровотечением, тем более перенесшими операцию, подлежат дальнейшему лечению и диспансерному наблюдению врачом- гастроэнтерологом и детским хирургом. n Санаторно-курортное лечение этой группы больных показано в местных санаториях не ранее чем через 6 -12 месяцев после кровотечения.
Источник

