Кишечные кровотечения алгоритм действий


Гематолог
Высшее образование:
Гематолог
Самарский государственный медицинский университет (СамГМУ, КМИ)
Уровень образования — Специалист
1993-1999
Дополнительное образование:
«Гематология»
Российская Медицинская Академия Последипломного Образования
Контакты: ivanova@cardioplanet.ru
Внутренние кровотечения представляют серьезную угрозу жизни человека. Они могут быть результатом травмы. Но чаще всего причиной становятся болезни желудка и кишечника. При массивных кровотечениях требуется незамедлительная медицинская помощь. Доврачебные мероприятия способны спасти человеку жизнь. Что представляет собой неотложная помощь при желудочном кровотечении?
Симптомы и степени тяжести внутренних кровотечений
Для непосвященного человека такие симптомы, как бледность и головокружение не являются сигналом к оказанию экстренной помощи. Знание признаков желудочного кровотечения даст возможность принять своевременные меры для поддержания более или менее стабильного состояния больного до приезда скорой помощи.
Признаки кровотечения
Основным диагностическим признаком является рвота с примесью крови. По ее виду врач определит продолжительность и место кровотечения. Яркий алый или вишневый цвет крови в рвотной массе говорит об интенсивном кровотечении. Темно-коричневый – о том, что его скорость не велика.
Кишечные кровотечения дополнительно сопровождаются стулом с кровью. Он может быть также при желудочном кровотечении через несколько часов после начала приступа. Окраска стула также важна для диагностики продолжительности, локализации и интенсивности кровотечения. Основные симптомы сопровождаются изменением состояния:

- болевой синдром с локализацией в области грудной клетки;
- бледность и холодный липкий пот;
- головокружение и помутнение сознания;
- тахикардия.
Одним из важных и первых показателей внутреннего кровотечения является падение артериального давления.
Степени тяжести
Медицина различает степени тяжести кровопотери при желудочно-кишечных кровотечениях – легкую, среднюю и тяжелую. При легкой степени человек остается в ясном сознании и может испытывать лишь небольшое головокружение. Пульс остается в норме, показатель верхнего давления – около 110 мм рт. с.
Состояние средней тяжести сопровождается снижением давления до 90 — 100 мм, пульс усиливается до 100 ударов в минуту. К головокружению присоединяется бледность и холодный пот.
Тяжелое кровотечение вызывает резкую слабость и бледность с обильным выделением липкого холодного пота. Человек «затормаживается», не реагирует на окружающую обстановку, с трудом понимает и отвечает на вопросы. Давление падает до 80 мм, а пульс продолжает учащаться.
Если к тому же у больного начали синеть губы, появилась одышка, и он стал плохо видеть, значит, состояние резко ухудшается. При подозрении на желудочно-кишечное кровотечение необходимо вызывать скорую помощь.

Как оказать срочную помощь при желудочно-кишечном кровотечении?
Медицинская помощь при внутреннем кровотечении требуется независимо от тяжести состояния. После вызова бригады медиков алгоритм оказания неотложной помощи при желудочном кровотечении следующий:
- обеспечить больному полный покой и неподвижность, уложить его на ровную поверхность или немного приподнять ноги при симптомах сильного кровотечения;
- если есть рвота, больного нужного повернуть на бок, чтобы он не захлебнулся;
- наложить лед на область желудка, можно использовать грелку или бутылку с холодной водой, это поможет приостановить кровотечение и утихомирить боль;
- кровопотеря сопровождается кислородным голоданием, поэтому больному нужен приток свежего воздуха;
- не оставлять больного и внимательно наблюдать за его состоянием.
Во время кровотечения человека начинает мучить жажда. Ни в коем случае ему нельзя давать пить. Допустимо лишь прополоскать рот холодной водой. Вообще в желудок не должно попадать ничего – ни жидкость, ни пища, ни лекарства. Запрещено промывать желудок, ставить клизму.
Во время кровопотери у человека появляется страх, паническое состояние. Неотложная помощь при кровотечении заключается еще и в том, чтобы успокоить больного. Ему нежелательно разговаривать и вообще как-либо напрягаться.
Доврачебная помощь особенно важна при тяжелых состояниях, когда человек начинает терять сознание. В этом случае его нужно «возвращать» с помощью нашатырного спирта (несколько капель на ватку – и дать вдохнуть). Важен контроль пульса и дыхания. Для облегчения состояния время от времени нужно протирать лицо и шею больного влажной салфеткой.
Если пострадавший человек – близкий или знакомый, прибывшему на вызов врачу нужно сообщить о болезнях, которые могли стать причиной желудочно-кишечного кровотечения. Это облегчит диагностику и ускорит оказание экстренной медицинской помощи.

Нашатырный спирт позволяет привести в сознание больного во время тяжелого состояния
Неотложная медицинская помощь
Больной с внутренним кровотечением госпитализируется в хирургическое отделение. Возможно, при легкой степени кровотечению будет назначена консервативная терапия. Срочная помощь оказывается эндоскопическим способом. Врач промывает желудок холодной водой, которая вызывает сужение сосуда и его закупорку. Через зонд вводят в желудок адреналин и обкалывают им место истечения крови, он также спазмирует кровоточащие сосуды.
В легких или среднетяжелых случаях проводятся эндоскопические манипуляции, предусматривающие следующие методы остановки кровотечения:
- прижигание электричеством или лазером сосудов, из которых идет кровь;
- наложение специального медицинского клея;
- прошивание нитками или наложение специальных клипсов.
Если кровотечение массивное, проводят противошоковую терапию и применяют кровоостанавливающие средства. Во время операции проводится ушивание кровоточащего участка или удаление части желудка в зависимости от степени поражения, вызвавшего кровотечение.
Можно ли справиться с желудочным кровотечением в домашних условиях?
Любое кровотечение опасно для жизни. Оно требует врачебной помощи. Даже легкая, но длительная кровоточивость приводит к тяжелым последствиям в виде анемии. Наряду с лекарственным лечением, назначенным врачом, можно помогать себе и народными средствами.
Предупредить и остановить легкие желудочные кровотечения помогут травы – горец перечный, кора калины, полевой хвощ, розовый бессмертник. Они оказывают не только кровоостанавливающее действие, но и влияют на причину, вызывающую кровотечение.
Источник
Приветствуем на канале НетГастриту.
Ставим лайки и подписываемся на канал. Новые материалы публикуются ежедневно!
Если хотите поддержать проект, в конце страницы Вы найдете необходимую форму. Спасибо за внимание.
Когда возникает желудочное кровотечение, признаки его распознать довольно легко. Главное в этой ситуации – адекватно принимать решения и грамотно оказать первую помощь, поскольку при обильной кровопотере дорога каждая минута.
В этом случае не стоит сложа руки дожидаться приезда медиков: необходимо попытаться остановить или хотя бы уменьшить интенсивность кровопотери.
Даже если кровотечение в желудке не сильное, нужно также предоставить человеку минимальную помощь и обратиться к врачу.
Первая помощь при желудочном кровотечении
Если есть подозрение на кровоизлияние в желудок у взрослых, в первую очередь нужно обеспечить покой. Оптимальное положение – лежа на спине, на твердой поверхности. Если человек теряет сознание, нужно следить за тем, чтобы во время рвоты массы не попали в органы дыхания.
При рвоте алой кровью нужно немедленно звонить в скорую. Рвота гущей указывает на более медленной потере крови. Но попытаться остановить кровотечение необходимо в обоих случаях.
Для этого на область живота положить холод. Контакт со льдом – не дольше 20 минут, затем нужно сделать перерыв, чтобы не вызвать обморожение.
Ни в коем случае нельзя давать пищу и воду. Если пациент в сознании и очень просит пить, стоит дать ему пососать лед: холод вызовет спазм сосудов и уменьшит кровопотерю, при этом не будет большого количества воды в желудке.
Как остановить кровотечение в домашних условиях? При остром состоянии можно только замедлить скорость кровопотери и помочь человеку продержаться до приезда медиков. Следует помнить, что доврачебная помощь может как спасти человека, так и навредить.
Нельзя заставлять человека двигаться. Транспортировать можно только на носилках, опустив голову ниже ног. В таком положении можно уложить пациента до приезда скорой, подложив под ноги подушку или свернутое полотенце. приток крови к голове поможет избежать потери сознания.
Медицинские препараты принимать не желательно. Только в остром состоянии можно дать 30-50 мл аминокапроновой кислоты, 2-3 измельченный таблетки Дицинона или пару ложек хлористого кальция.
Применять желательно что-то одно, поскольку все три препарата повышают свертываемость крови, и передозировка приведет к образованию тромбов. Нужно записать название, дозировку и примерное время приема, чтобы передать эти данные медикам.
Диагностика
При легкой и иногда при средней степени кровотечения пациент проходит лечение амбулаторно. В остром состоянии показана госпитализация. Только в условиях стационара медики смогут оказать быструю и квалифицированную помощь, которая поможет спасти человеку жизнь.
Амбулаторным лечением занимается гатсроэнтеролог. Острое состояние купирует хирург. Если кровотечение и боль локализованы в области прямой кишки, нужна консультация проктолога. В зависимости от результатов предварительного обследования может потребоваться консультация гематолога или онколога.
Выяснить, почему идет кровь из слизистой желудка и кишечника, а также оценить состояние пациента помогут:
- ФГДС. Этот метод позволяет врачу увидеть степень поражения. Также во время процедуры можно ввести адреналин для быстрого предотвращения кровопотери.
- Анализ кала на скрытую кровь применяется при внутреннем кишечном кровотечении. Он позволяет определить наличие примесей крови даже в том случае, если объем суточной потери составляет 15 мл.
- Общий анализ крови. Его расшифровка поможет выявить наличие воспаления, оценить свертываемость и выявить анемию.
- При необходимости проводится анализ рвотных масс.
- Рентген и КТ желудка или кишечника.
Лечение желудочного и кишечного кровотечения
Чем лечить пациента – выбирает врач после тщательного обследования.
В условиях стационара обычно назначают:
- Средства для повышения свертываемости.
- Препараты для восполнения объема крови.
- Ингибиторы протонной помпы.
- Эндоскопические операции (прижигание, сшивание, лигирование сосуда).
- Хирургическая перевязка сосудов, резекция поврежденной части желудка или кишечника.
Последствия и осложнения
Чем больше объем кровопотери, тем опаснее последствия. Острое кровотечение может привести к геморрагическому шоку и быстрой смерти. Потеря небольших объемов приводит к развитию стойкой анемии.
Если вовремя не выявить причину, по которой возникло внутрикишечное кровоизлияние, можно запустить болезнь до той стадии, когда врачи будут бессильны.
Поэтому первое, что нужно делать при кровотечениях ЖКТ – обращаться к врачу. Внутренние кровотечения опасны тем, что сложно оценить масштаб потери крови и вероятность определенных осложнений.
Видео — Аптечка. Внутреннее кровотечение
_____________________________________________________________________________________
Проект НетГастриту создавался с целью предоставления людям точной и актуальной информации медицинской тематики. Статьи пишутся профессионалами и, к сожалению, затраты на развитие тормозят развитие проекта.
Если Вы хотите нас поддержать воспользуйтесь формой ниже.
Сделаем мир лучше вместе. Спасибо за внимание.
_____________________________________________________________________________________
Источник
Смертельно опасные осложнения заболеваний желудочно-кишечного тракта, проявляющиеся в желудочно-кишечных кровотечениях, требуют неотложной помощи медицинского персонала.
Статистические данные медиков не утешительны: более 70% пациентов с невылеченной язвой сталкиваются с этой опасной патологией. Более того, к ней могут привести еще более 100 заболеваний.
В процессе патологических изменений кровь попадает в просвет пищеварительного тракта, нарушая его естественную деятельность. При отсутствии своевременной помощи пациент может умереть.
Данные кровотечения могут иметь разный характер локализации, скрытый и проявляющийся период течения.

Виды и их классификация
Деление жкк проводят, основываясь на нескольких критериях.
В зависимости от причин, которые вызвали кровотечение, выделяют 2 группы патологий:
- Язвенные кровотечения;
- Кровотечения, не связанные с язвой.
Обратите внимание!
Чаще всего кровоизлияния возникают в связи с первой причиной, а также иных патологий эрозийного характера в желудке.
Следующее деление базируется на характеристике процесса обострения.
- Острое кровоизлияние – интенсивная потеря крови;
- Хроническая кровопотеря – кровь изливается медленно длительное время.
Обратите внимание!
Кровоизлияние в органы ЖКТ чаще всего случаются у мужчин после 50 лет.
Признаки кровоизлияния могут иметь явное выражение или протекать со скрытой симптоматикой.
Такие состояния протекают в единичной фазе или имеют рецидивирующий тип.
Немаловажное значение для диагностики и лечения имеет локализация произошедшего осложнения. В связи с этим выделяют еще 2 вида кровоизлияний:
- Излияние крови из верхнего отдела ЖКТ;
- Излияние крови из нижнего отдела ЖКТ.
Обратите внимание!
Более 30 % кровоизлияния приходится на двенадцатиперстную кишку.
Причины
Учитывая большое разнообразие факторов, вызывающих кровоизлияние в область пищеварительного тракта, медики классифицировали их в 4 большие группы.
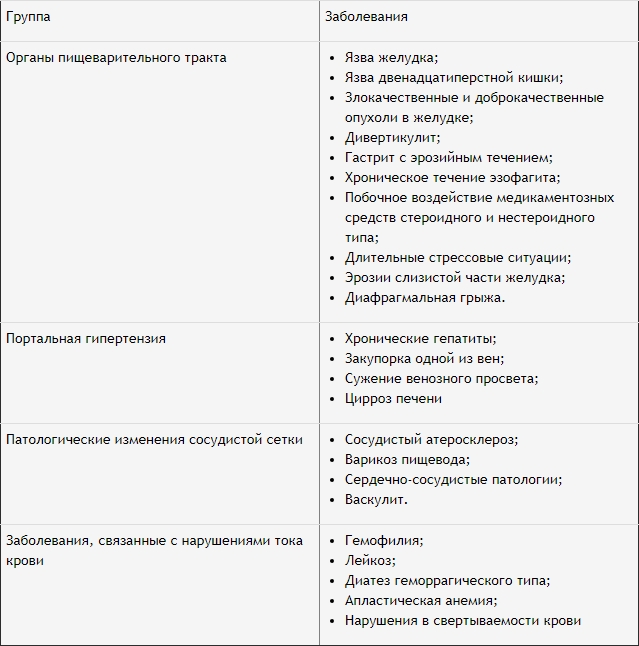
Обратите внимание!
Как правило, кровопотерю вызывают сразу несколько приведенных факторов.
Кишечное кровотечение возникает из-за таких патологий:
- Геморрой;
- Гельминтозы;
- Новообразования;
- Колиты инфекционной природы;
- Дивертикулез кишечника;
- Травмирование кишечных стенок инородными предметами;
- Осложнения после заболеваний инфекционного характера.

Симптоматика
Мы уже упоминали о том, что кровоизлияние в полость желудочно-кишечного тракта является следствием многочисленных заболеваний.
Поэтому симптоматика в каждом конкретном случае будет несколько отличаться, имея общие и специфические проявления.
К общим (системным) признакам относятся ранние проявления патологии:
- Сильная слабость и упадок сил;
- Проявления головокружения, потеря сознания;
- Резкие поведенческие изменения: излишняя возбудимость и раздражительность, легкая спутанность сознания;
- Появление холодного пота;
- Постоянная жажда и ощущение сухости во рту;
- Посинение пальцев и губ;
- Пациент бледен;
- Измененное состояние пульса: он учащен или чуть слышен;
- Резкий спад показателей артериального давления.
Обратите внимание!
В период проявления первичных (общих) симптомов диагностика кровоизлияния крайне затруднена!
При развитии кровопотери появляются признаки, указывающие на наличие патологии.
Главный симптом – появление рвоты, которая имеет специфический бардовый оттенок. В ней всегда присутствуют примеси крови. Медики называют этот особый оттенок рвотных масс «кофейной гущей». Цвет рвоты меняется из-за длительного контакта с желудочным соком. Темный, насыщенный цвет свидетельствует о том, что желудок уже содержит как минимум 100 мл крови.
Обратите внимание!
Если рвота возникает с периодичностью в 1 час, это свидетельствует о непрекращающемся кровоизлиянии.
В том случае, если рвотные массы наполнены ярко-алой кровью, это является свидетельством профузной кровопотери.
Вторым важным признаком обширного кровотечения в пищеварительном тракте является цветовые изменения кала. К тому же каловые массы часто меняют и свою консистенцию, становясь жидкими. Как правило, они имеют черный цвет, характерный блеск и липкость.
Рассмотрим основные специфические признаки кровоизлияния, которые проявляются в зависимости от вида заболевания, их вызывавшего.
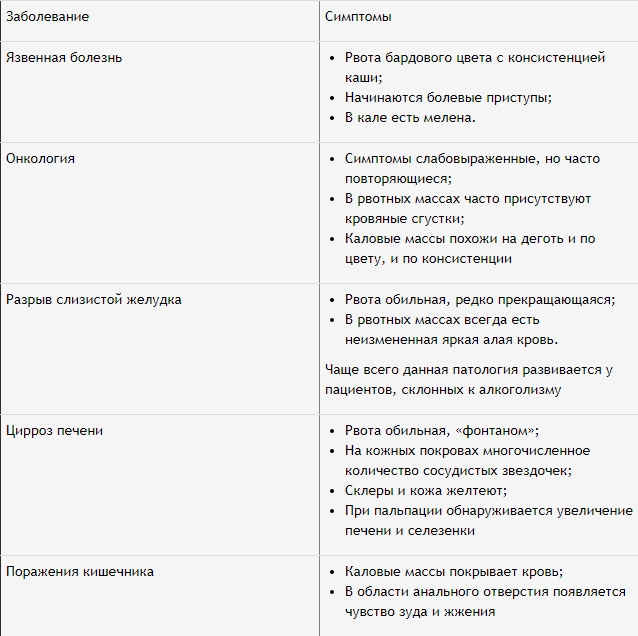
Обратите внимание!
Чтобы удостовериться, что в каловых массах есть кровь, нужно добавить в них перекись водорода. Появление шипения подтвердит подозрения.
Определиться с причиной появления такого рода кровотечений без инструментальной диагностики очень сложно. К тому же проявления патологических процессов начинаются внезапно, поэтому важно на основе представленных выше симптомов распознать их и быстро оказать помощь при желудочном кровотечении.

Специфика неотложных действий
Желудочное кровотечение предполагает неотложную помощь медицинского персонала. Самостоятельно остановить кровопотерю не удастся, а любое промедление может стоить жизни пациенту.
Поэтому доврачебная помощь должна начинаться с вызова бригады скорой помощи или немедленной транспортировки пострадавшего в ближайшее медицинское учреждение.
До осмотра пациента медиками нужно соблюдать следующий алгоритм действий:
- Обеспечить больному удобное положение лежа;
- Исключить его подвижность;
- Человека нужно расположить на ровной поверхности так, чтобы голова находилась чуть ниже остального уровня тела;
- При наличии рвоты повернуть голову на бок, чтоб больной не захлебнулся ее массами;
- К области живота прикладывают грелку, наполненную льдом, или любой очень холодный предмет, который несколько раз обернут в любую материю;
- Обеспечить максимальное психологическое спокойствие пациента.
При желудочно-кишечных кровотечениях во время оказания неотложной помощи запрещено:
- Без медицинского персонала промывать желудок пострадавшему;
- Давать пациенту кушать или пить;
- Использовать анальгетики без назначения медиков.
Обратите внимание!
Первая помощь в обязательном порядке предусматривает фиксирование показателей артериального давления до приезда медицинского персонала.
В учреждение здравоохранения пациента транспортируют исключительно в положении лежа на носилках, край которых в области головы должен быть слегка опущен.
Кровоизлияния в области ЖКТ не являются самостоятельными заболеваниями. Они – следствие многочисленных болезней. Поэтому, чтобы опасное осложнение не привело к печальным последствиям, пациентам, имеющим хронические заболевания этой категории, нужно проходить регулярные врачебные обследования и придерживаться рекомендованного питания.
Источник
Êëèíè÷åñêàÿ êàðòèíà ïðè îñòðîì æåëóäî÷íî-êèøå÷íîì êðîâîòå÷åíèè, åãî îñíîâíûå ïðè÷èíû è ìåõàíèçì ðàçâèòèÿ. Çàáîëåâàíèÿ æåëóäî÷íî-êèøå÷íîãî òðàêòà, âûçûâàþùèå êðîâîòå÷åíèÿ. Äîâðà÷åáíàÿ ïîìîùü è ëå÷åíèå íà äîãîñïèòàëüíîì ýòàïå êðîâîòå÷åíèé äàííîãî òèïà.
Ñòóäåíòû, àñïèðàíòû, ìîëîäûå ó÷åíûå, èñïîëüçóþùèå áàçó çíàíèé â ñâîåé ó÷åáå è ðàáîòå, áóäóò âàì î÷åíü áëàãîäàðíû.
Ðàçìåùåíî íà https://www.allbest.ru/
ÊÀÇÀÕÑÒÀÍÑÊÎ-ÐÎÑÑÈÉÑÊÈÉ ÌÅÄÈÖÈÍÑÊÈÉ ÓÍÈÂÅÐÑÈÒÅÒ
Êàôåäðà ïðîïåäåâòèêè âíóòðåííèõ áîëåçíåé è ñåñòðèíñêîãî äåëà
Ðåôåðàò
íà òåìó:Àëãîðèòì äåéñòâèÿ ìåäèöèíñêîé ñåñòðû ïðè æåëóäî÷íî-êèøå÷íîì êðîâîòå÷åíèè
Âûïîëíèëà: Åñòàåâà À.À.
Ôàêóëüòåò: «Îáùàÿ Ìåäèöèíà»
Ãðóïïà: 210 «Á»
Ïðîâåðèëà: Àìàíæîëîâà Ò.Ê.
Àëìàòû 2012
Ïëàí
Ââåäåíèå
1. Êëèíè÷åñêàÿ êàðòèíà
2. Ïðè÷èíû, ìåõàíèçì ðàçâèòèÿ
3. Çàáîëåâàíèÿ âûçûâàþùèå æåëóäî÷íî-êèøå÷íûå êðîâîòå÷åíèÿ
4. Îïðåäåëåíèå ñòåïåíè òÿæåñòè æåëóäî÷íî-êèøå÷íîãî êðîâîòå÷åíèÿ
5. Ëå÷åáíûå ìåðîïðèÿòèÿ
6. Äîâðà÷åáíàÿ ïîìîùü ïðè æåëóäî÷íî-êèøå÷íîì êðîâîòå÷åíèè
Çàêëþ÷åíèå
Ñïèñîê èñïîëüçîâàííîé ëèòåðàòóðû
Ââåäåíèå
Îñòðûå æåëóäî÷íî-êèøå÷íûå êðîâîòå÷åíèÿ ÿâëÿþòñÿ îñëîæíåíèÿìè áîëåå ÷åì 100 çàáîëåâàíèé ðàçëè÷íîé ýòèîëîãèè. Èõ êëèíè÷åñêèå ïðîÿâëåíèÿ ìîãóò áûòü ñèìóëèðîâàíû áîëåçíÿìè îðãàíîâ äûõàíèÿ (òóáåðêóëåç, ðàê, áðîíõîýêòàçèè è äð.), êîòîðûå ïðèâîäÿò ê îáèëüíîìó êðîâîõàðêàíüþ, çàãëàòûâàíèþ êðîâè, ïîñëåäóþùåé ðâîòå êðîâüþ è ìåëåíå. Ïî ÷àñòîòå îíè çàíèìàþò 5-å ìåñòî ñðåäè îñòðûõ çàáîëåâàíèé îðãàíîâ áðþøíîé ïîëîñòè, óñòóïàÿ îñòðîìó àïïåíäèöèòó, îñòðîìó õîëåöèñòèòó, îñòðîìó ïàíêðåàòèòó, óùåìëåííîé ãðûæå è îïåðåæàÿ îñòðóþ êèøå÷íóþ íåïðîõîäèìîñòü è ïðîáîäíóþ ÿçâó æåëóäêà è äâåíàäöàòèïåðñòíîé êèøêè.
Íàèáîëåå ÷àñòî ýòè êðîâîòå÷åíèÿ âîçíèêàþò íà ïî÷âå ÿçâåííîé áîëåçíè (60-75%). Æåëóäî÷íî-êèøå÷íûå êðîâîòå÷åíèÿ íåÿçâåííîé ýòèîëîãèè ìîãóò áûòü îáóñëîâëåíû îïóõîëÿìè ïèùåâàðèòåëüíîãî êàíàëà, ýðîçèâíûì ãàñòðèòîì, ñèíäðîìîì Ìàëëîðè-Âåéññà, ãèïåðòåíçèåé â ñèñòåìå âîðîòíîé âåíû, ãðûæàìè ïèùåâîäíîãî îòâåðñòèÿ äèàôðàãìû, áîëåçíÿìè êðîâè (áîëåçíÿìè Áàíòè, Âåðëüãîôà, Ùåíëåéíà-Ãåíîõà, ãåìîôèëèåé è äð.), à òàêæå çàáîëåâàíèÿìè ñåðäå÷íî-ñîñóäèñòîé ñèñòåìû (àòåðîñêëåðîçîì, ãèïåðòîíè÷åñêîé áîëåçíüþ, ðåâìàòèçìîì è äð.).
1. Êëèíè÷åñêàÿ êàðòèíà
Êëèíè÷åñêàÿ êàðòèíà ïðè îñòðîì æåëóäî÷íî-êèøå÷íîì êðîâîòå÷åíèè çàâèñèò ïðåæäå âñåãî îò åãî èíòåíñèâíîñòè, õàðàêòåðà îñíîâíîãî çàáîëåâàíèÿ, âîçðàñòà áîëüíîãî, íàëè÷èÿ ñîïóòñòâóþùåé ïàòîëîãèè.
 êëèíè÷åñêîì òå÷åíèè îñòðûõ æåëóäî÷íî-êèøå÷íûõ êðîâîòå÷åíèé ñëåäóåò âûäåëèòü äâå ôàçû:
ü ñêðûòîãî òå÷åíèÿ
ü ÿâíûõ ïðèçíàêîâ êðîâîòå÷åíèÿ.
Ïåðâàÿ ôàçà íà÷èíàåòñÿ ñ ïîñòóïëåíèÿ êðîâè â ïðîñâåò ïèùåâàðèòåëüíîãî êàíàëà è ïðîÿâëÿåòñÿ ïðèçíàêàìè íàðóøåíèÿ âíóòðèîðãàííîãî êðîâîòîêà — ñëàáîñòüþ, ãîëîâîêðóæåíèåì, øóìîì â óøàõ, áëåäíîñòüþ êîæíûõ ïîêðîâîâ, òàõèêàðäèåé, òîøíîòîé, ïîòëèâîñòüþ è îáìîðîêîì. Ýòîò ïåðèîä ìîæåò áûòü êðàòêîâðåìåííûì èëè æå ïðîäîëæàòüñÿ â òå÷åíèå íåñêîëüêèõ ÷àñîâ è äàæå ñóòîê. Êëèíè÷åñêàÿ äèàãíîñòèêà â ýòîò ïåðèîä ÷ðåçâû÷àéíî ñëîæíà. Íåðåäêî ýòî ñîñòîÿíèå îáúÿñíÿþò âåãåòîñîñóäèñòîé äèñòîíèåé, èíôàðêòîì ìèîêàðäà, áåðåìåííîñòüþ, ïîñëåäñòâèåì çàêðûòîé ÷åðåïíî-ìîçãîâîé òðàâìû è äð. Çàïîäîçðèòü îñòðîå æåëóäî÷íî-êèøå÷íîå êðîâîòå÷åíèå ïîçâîëÿåò òîëüêî âíèìàòåëüíîå èçó÷åíèå æàëîá áîëüíîãî, àíàìíåçà è íà÷àëüíûõ ñèìïòîìîâ çàáîëåâàíèÿ.
Êðîâàâàÿ ðâîòà èëè ðâîòà öâåòà êîôåéíîé ãóùè, äåãòåîáðàçíûé ñòóë (ìåëåíà) — íàèáîëåå äîñòîâåðíûå ïðèçíàêè æåëóäî÷íî-êèøå÷íîãî êðîâîòå÷åíèÿ. Îíè õàðàêòåðíû äëÿ íà÷àëüíîé ñòàäèè âòîðîé ôàçû. Ïðè ýòîì ñàì ôàêò æåëóäî÷íî-êèøå÷íîãî êðîâîòå÷åíèÿ íå âûçûâàåò ñîìíåíèÿ, õîòÿ ïðè÷èíû è ëîêàëèçàöèÿ èñòî÷íèêà íåðåäêî îñòàþòñÿ íåÿñíûìè.
Íà äîãîñïèòàëüíîì ýòàïå íåò íåîáõîäèìîñòè âî ÷òî áû òî íè ñòàëî âûÿñíèòü ýòèîëîãèþ êðîâîòå÷åíèÿ. Ñàì ôàêò æåëóäî÷íî-êèøå÷íîãî êðîâîòå÷åíèÿ ÿâëÿåòñÿ ïîêàçàíèåì ê ïðîâåäåíèþ íåîòëîæíûõ ëå÷åáíûõ ìåðîïðèÿòèé è ñðî÷íîé ãîñïèòàëèçàöèè áîëüíîãî â õèðóðãè÷åñêèé ñòàöèîíàð.
2. Ïðè÷èíû, ìåõàíèçì ðàçâèòèÿ
×àñòîòà èõ îáóñëîâëåíà øèðîêèì êðóãîì ïàòîëîãèè âåðõíåãî îòäåëà ïèùåâàðèòåëüíîãî òðàêòà, áîëüøîé ðàíèìîñòüþ ñëèçèñòîé îáîëî÷êè æåëóäêà.
Ðàçâèòèþ æåëóäî÷íî-êèøå÷íûõ êðîâîòå÷åíèé ñïîñîáñòâóþò:
n çàáîëåâàíèÿ îðãàíèçìà èëè ïîâðåæäåíèå îðãàíà, îñëîæíÿþùèåñÿ ÿçâîé è ðàçðûâîì êðîâåíîñíîãî ñîñóäà;
n ïåðâè÷íîå ïîðàæåíèå ñîñóäèñòîé ñòåíêè — íàðóøåíèÿ ïðîíèöàåìîñòè, àòåðîñêëåðîòè÷åñêèå èçìåíåíèÿ, ïîâûøåííàÿ ëîìêîñòü, âàðèêîçíîå ðàñøèðåíèå, àíåâðèçìû;
n íàðóøåíèÿ êîàãóëèðóþùèõ ñâîéñòâ êðîâè è åå ôèáðèíîëèòè÷åñêîé àêòèâíîñòè
3. Çàáîëåâàíèÿ âûçûâàþùèå æåëóäî÷íî-êèøå÷íûå êðîâîòå÷åíèÿ
Çàáîëåâàíèÿ, ïðè êîòîðûõ ìîãóò âîçíèêíóòü æåëóäî÷íî-êèøå÷íûå êðîâîòå÷åíèÿ, ñõåìàòè÷íî ìîæíî ðàçäåëèòü íà:
n áîëåçíè ïèùåâîäà: çëîêà÷åñòâåííûå è äîáðîêà÷åñòâåííûå îïóõîëè, äèâåðòèêóëû, èíîðîäíûå òåëà, îêîëîïèùåâîäíûå ãðûæè;
n áîëåçíè æåëóäêà è äâåíàäöàòèïåðñòíîé êèøêè: ÿçâåííàÿ áîëåçíü æåëóäêà è äâåíàäöàòèïåðñòíîé êèøêè, çëîêàêà÷åñòâåííûå îïóõîëè, ïîëèïû, äèâåðòèêóëû, ýðîçèâíûé ãàñòðèò, äóîäåíèò, ñèíäðîì Ìàëëîðè — Âåéññà, òóáåðêóëåç;
n áîëåçíè îðãàíîâ, ïðèëåæàùèõ ê æåëóäêó è äâåíàäöàòèïåðñòíîé êèøêå: ãðûæà ïèùåâîäíîãî îòâåðñòèÿ äèàôðàãìû, àáñöåññû, ïðîíèêàþùèå â æåëóäîê èëè äâåíàäöàòèïåðñòíóþ êèøêó, îïóõîëè áðþøíîé ïîëîñòè, ïðîðàñòàþùèå â æåëóäîê è äâåíàäöàòèïåðñòíóþ êèøêó, êèñòû ïîäæåëóäî÷íîé æåëåçû, êàëüêóëåçíûé ïàíêðåàòèò, ñèíäðîì Çîëëèíãåðà — Ýëëèñîíà.
n Áîëåçíè ïå÷åíè è æåë÷íûõ ïóòåé, ñåëåçåíêè è âîðîòíîé âåíû: öèððîç ïå÷åíè, òðîìáîç âîðîòíîé âåíû è åå âåòâåé, îïóõîëè ïå÷åíè, æåë÷íî-êàìåííàÿ áîëåçíü, òðàâìà ïå÷åíè (ãåìîáèëèÿ);
n áîëåçíè ñåðäöà è ñîñóäîâ: àòåðîñêëåðîç è ãèïåðòîíè÷åñêàÿ áîëåçíü ñ ðàçðûâîì ñêëåðîçèðîâàííûõ ñîñóäîâ æåëóäêà è äâåíàäöàòèïåðñòíîé êèøêè, ðàçðûâû àíåâðèçìû àîðòû, ñåëåçåíî÷íîé àðòåðèè â ïðîñâåò æåëóäêà èëè ïèùåâîäà;
n îáùèå çàáîëåâàíèÿ îðãàíèçìà, ñîïðîâîæäàþùèåñÿ èçúÿçâëåíèÿìè æåëóäêà è äâåíàäöàòèïåðñòíîé êèøêè: îæîãîâàÿ áîëåçíü, èíôåêöèîííûå çàáîëåâàíèÿ, ïîñëåîïåðàöèîííûå îñòðûå ÿçâû, îñòðûå ÿçâû ïðè ïîðàæåíèè íåðâíîé ñèñòåìû, ïðè çàáîëåâàíèÿõ ñåðäå÷íî-ñîñóäèñòîé ñèñòåìû è íàðóøåíèÿõ êðîâîîáðàùåíèÿ, ïðè îñëîæíåíèÿõ ëåêàðñòâåííîé, ãîðìîíàëüíîé òåðàïèè è îòðàâëåíèÿõ;
n ãåìîððàãè÷åñêèå äèàòåçû è áîëåçíè êðîâè: ãåìîôèëèÿ, ëåéêîçû, áîëåçíü Âåðëüãîôà.
4. Îïðåäåëåíèå ñòåïåíè òÿæåñòè æåëóäî÷íî-êèøå÷íîãî êðîâîòå÷åíèÿ
Ñòåïåíü òÿæåñòè êðîâîòå÷åíèÿ | Êëèíè÷åñêèå äàííûå | Ãåìàòîëîãè÷åñêèå äàííûå | Ïðåäïîëàãàåìîå ñíèæåíèå ÎÖÊ |
Ñëàáîå | Íå âûðàæåíû | Ãåìîãëîáèí áîëåå 100 ã/ë, Ãåìàòîêðèò 0,44 0,5, øîêîâûé èíäåêñ 0,6 | Äî 10- 15% (500-700 ìë) |
Óìåðåííîå | Ïóëüñ äî 100 â 1 ìèí. Ñèñòîëè÷åñêîå àðòåðèàëüíîå äàâëåíèå 90 — 100 ìì ðò.ñò. ÖÂÄ âûøå 40 ìì âîä.ñò. Êîæíûå ïîêðîâû áëåäíûå, ñóõèå. Äèóðåç áîëåå 30 ìë/÷ | Ãåìîãëîáèí 80-90 ã/ë, Ãåìàòîêðèò 0,38 0,32, øîêîâûé èíäåêñ 0,8-1,2 | 15-20% (äî 1,5 ë) |
Ñðåäíåé òÿæåñòè | Ïóëüñ 120 â 1 ìèí, Ñèñòîëè÷åñêîå àðòåðèàëüíîå äàâëåíèå 70 — 85 ìì ðò.ñò. ÖÂÄ 30-35 ìì âîä.ñò. Âûðàæåííàÿ áëåäíîñòü êîæíûõ ïîêðîâîâ, áåñïîêîéñòâî, õîëîäíûé ïîò. Äèóðåç ìåíåå 25 ìë/÷ | Ãåìîãëîáèí 70 80 ã/ë, Ãåìàòîêðèò 0,3 -0,22, øîêîâûé èíäåêñ 1,3-2 | 25-30% (äî 2 ë) |
Òÿæåëîå | Ïóëüñ áîëåå 120 â 1 ìèí, ñëàáûé, íèòåâèäíûé. Ñèñòîëè÷åñêîå àðòåðèàëüíîå äàâëåíèå íèæå 70 ìì ðò.ñò. ÖÂÄ íèæå 30 ìì âîä.ñò. Ñòóïîð, õîëîäíûé ëèïêèé ïîò. Àíóðèÿ | Ãåìîãëîáèí ìåíåå 70 ã/ë, Ãåìàòîêðèò ìåíåå 0,22, øîêîâûé èíäåêñ âûøå 2 | Áîëåå 35 % (áîëåå 2 ë) |
Ïðè ðåêòàëüíîì êðîâîòå÷åíèè âûäåëÿåòñÿ àëàÿ êðîâü (èíîãäà â âèäå «áðûçã» èëè ñãóñòêîâ).
Êëèíè÷åñêàÿ êàðòèíà îñòðîãî æåëóäî÷íî-êèøå÷íîãî êðîâîòå÷åíèÿ çàâèñèò îò ñòåïåíè åãî òÿæåñòè. Ðàçëè÷àþò ñëàáîå, óìåðåííîå, ñðåäíåé òÿæåñòè è òÿæåëîå êðîâîòå÷åíèå.
Áîëüíûõ ñ ïðèçíàêàìè æåëóäî÷íî-êèøå÷íîãî êðîâîòå÷åíèÿ ñëåäóåò íåìåäëåííî ãîñïèòàëèçèðîâàòü â õèðóðãè÷åñêèé ñòàöèîíàð.
5. Ëå÷åáíûå ìåðîïðèÿòèÿ
æåëóäî÷íûé êèøå÷íûé êðîâîòå÷åíèå
Íà äîãîñïèòàëüíîì ýòàïå íåîáõîäèìî ïðîâåñòè ñëåäóþùèå ëå÷åáíûå ìåðîïðèÿòèÿ. Áîëüíîãî óêëàäûâàþò â ãîðèçîíòàëüíîå ïîëîæåíèå, íàêëàäûâàþò õîëîä íà íàä÷ðåâíóþ îáëàñòü. Óñòàíàâëèâàþò íàçîãàñòðàëüíûé çîíä, ïðîìûâàþò æåëóäîê ëåäÿíîé 5 % àìèíîêàïðîíîâîé êèñëîòîé è ââîäÿò â æåëóäîê 2 ìë 0,1 % ðàñòâîðà íîðàäðåíàëèíà ãèäðîòàðòðàòà. Çàïðåùàåòñÿ ïðèåì ïèùè è æèäêîñòåé per os. Âíóòðèâåííî ââîäÿò ãåìîñòàòè÷åñêèå ïðåïàðàòû: 10 ìë 10 % ðàñòâîðà êàëüöèÿ õëîðèäà, 2 ìë 5 % ðàñòâîðà äèöèíîíà, 200 ìë àìèíîêàïðîíîâîé êèñëîòû, à òàêæå 2 ìë ãèñòîäèëà, 5-10 ìë 1 % ðàñòâîðà àìáåíà. Ìîæíî ïîâòîðíî ââåñòè îäèí èç ïåðå÷èñëåííûõ ïðåïàðàòîâ. Ïðîâîäÿò èíôóçèè êðèñòàëëîèäíûõ è ãåìîäèíàìè÷åñêèõ ïëàçìîçàìåùàþùèõ ðàñòâîðîâ (æåëàòèíîëü, ïîëèãëþêèí, ðåîïîëèãëþêèí) äëÿ âîñïîëíåíèÿ ÎÖÊ (âíà÷àëå ñòðóéíî, à ïðè óâåëè÷åíèè ñèñòîëè÷åñêîãî àðòåðèàëüíîãî äàâëåíèÿ áîëåå 80 ìì ðò.ñò. — êàïåëüíî). Òðàíñïîðòèðîâêó áîëüíîãî îñóùåñòâëÿþò íà íîñèëêàõ â ïîëîæåíèè ëåæà, à ïðè íàëè÷èè êîëëàïñà — â ïîëîæåíèè Òðåíäåëåíáóðãà, îäíîâðåìåííî ïðîâîäÿ êèñëîðîäîòåðàïèþ.
 óñëîâèÿõ õèðóðãè÷åñêîãî ñòàöèîíàðà óòî÷íÿþò äèàãíîç, îïðåäåëÿþò ëîêàëèçàöèþ èñòî÷íèêà êðîâîòå÷åíèÿ, ïðèìåíÿÿ âåñü äîñòóïíûé àðñåíàë äîïîëíèòåëüíûõ èíñòðóìåíòàëüíûõ è ëàáîðàòîðíûõ ìåòîäîâ èññëåäîâàíèÿ, ïðîâîäÿò èíòåíñèâíóþ êîíñåðâàòèâíóþ òåðàïèþ, à ïðè íåîáõîäèìîñòè — îïåðàòèâíîå ëå÷åíèå.
6. Äîâðà÷åáíàÿ ïîìîùü ïðè æåëóäî÷íî-êèøå÷íîì êðîâîòå÷åíèè
äåéñòâèÿ | îáîñíîâàíèå |
Âûçâàòü âðà÷à . | Äëÿ îêàçàíèÿ ýêñòðåííîé ìåäèöèíñêîé ïîìîùè. |
Óñïîêîèòü, óëîæèòü íà ñïèíó èëè íà áîê, ãîëîâó ïîâåðíóòü íà áîê, ïîäëîæèòü ïîä ðîò ëîòîê èëè ñàëôåòêó. | Ïñèõîýìîöèîíàëüíàÿ ðàçãðóçêà, äëÿ ïðîôèëàêòèêè àñïèðàöèè ðâîòíûõ ìàññ. |
Ïîëîæèòü íà ýïèãàñòðàëüíóþ îáëàñòü õîëîä. | Ñ öåëüþ ñóæåíèÿ ñîñóäîâ, óìåíüøåíèÿ êðîâîòå÷åíèÿ. |
Çàïðåòèòü ïèòü, ïðèíèìàòü ïèùó, ðàçãîâàðèâàòü | Óìåíüøèòü êðîâîòå÷åíèå. |
Èçìåðèòü ÀÄ, ïîäñ÷èòàòü ïóëüñ, ×ÄÄ. | Êîíòðîëü ñîñòîÿíèÿ |
Ïîäãîòîâèòü ê ïðèõîäó âðà÷à:
— ñèñòåìó äëÿ â/â âëèâàíèÿ, øïðèöû äëÿ â/â, â/ì è ï/ê ââåäåíèÿ ïðåïàðàòîâ, æãóò, âàòíûå øàðèêè, 700 ýòèëîâûé ñïèðò, âñå íåîáõîäèìîå äëÿ îïðåäåëåíèÿ ãðóïïû êðîâè è ðåçóñ — ôàêòîðà, ãàñòðîñêîï;
— ëåêàðñòâåííûå ïðåïàðàòû: 5% ðàñòâîð àìèíîêàïðîíîâîé êèñëîòû, 12,5% ðàñòâîð äèöèíîíà (àìï.), 10% ðàñòâîð õëîðèäà è ãëþêîíàòà êàëüöèÿ, 10% ðàñòâîð æåëàòèíîëÿ, öèìåòèäèí 10% — 2ìë, ïîëèãëþêèí, ðåîïîëèãëþêèí, îäíîãðóïïîâóþ è ñîâìåñòèìóþ ïî ðåçóñ — ôàêòîðó êðîâü.
Çàêëþ÷åíèå
Ïðè çàáîëåâàíèÿõ æåëóäî÷íî-êèøå÷íîãî òðàêòà ìåäñåñòðà êîíòðîëèðóåò ñîñòîÿíèå ôóíêöèè êèøå÷íèêà ó áîëüíîãî. Ïðè ýòîì íåîáõîäèìî ñëåäèòü çà ðåãóëÿðíîñòüþ îïîðîæíåíèÿ êèøå÷íèêà, õàðàêòåðîì ñòóëà, åãî êîíñèñòåíöèåé, îêðàñêîé. Òàê ïîÿâëåíèå äåãòåîáðàçíîãî ñòóëà — ïðèçíàê æåëóäî÷íî-êèøå÷íîãî êðîâîòå÷åíèÿ.  ýòîì ñëó÷àå ìåäñåñòðà íåìåäëåííî âûçûâàåò âðà÷à, à áîëüíîãî óêëàäûâàåò â ïîñòåëü. Âûçîâà âðà÷à òðåáóåò òàêæå ïîÿâëåíèå â èñïðàæíåíèÿõ áîëüíîãî ïðîæèëîê êðîâè, ñëèçè.
Ïðè ëå÷åíèè çàáîëåâàíèé æåëóäî÷íî-êèøå÷íîãî òðàêòà îãðîìíîå çíà÷åíèå èìååò ñîáëþäåíèå ïðàâèëüíîãî ðåæèìà ïèòàíèÿ. Âðà÷ íàçíà÷àåò áîëüíîìó îïðåäåëåííóþ äèåòó, à ìåäñåñòðà äîëæíà òùàòåëüíî ñëåäèòü çà âûïîëíåíèåì åå áîëüíûì
Áîëüíûõ ñ ìàññèâíûì êðîâîòå÷åíèåì ãîñïèòàëèçèðóþò â õèðóðãè÷åñêîå îòäåëåíèå. Ïîêàçàíî ñîáëþäåíèå ñòðîãîãî ïîñòåëüíîãî ðåæèìà, ïî ïîêàçàíèÿì — ïåðåëèâàíèå êðîâè, ââåäåíèå õëîðèäà êàëüöèÿ, âèêàñîëà. Ñåñòðà ñëåäèò, ÷òîáû â íà÷àëüíûé ïåðèîä êðîâîòå÷åíèÿ áîëüíûå íå ïðèíèìàëè íèêàêîé ïèùè.  äàëüíåéøåì ðàçðåøàåòñÿ õîëîäíàÿ æèäêàÿ ïèùà, ñîäåðæàùàÿ ìîëîêî, æåëå, ÿè÷íûå áåëêè. Äèåòà ïîñòåïåííî ðàñøèðÿåòñÿ.
Ñïèñîê èñïîëüçîâàííîé ëèòåðàòóðû
1. Çèñëèí Á.Ä., Áàæåíîâ À.Ì., Áåëêèí À.À. è äð. Îñíîâíûå ïðèíöèïû ýêñïðåññ äèàãíîñòèêè è èíòåíñèâíîé òåðàïèè íåîòëîæíûõ ñîñòîÿíèé: èõ ðåàëèçàöèÿ â ýêñïåðòíîé ñèñòåìå.//Àíåñòåçèîëîãèÿ è ðåàíèìàòîëîãèÿ.- 1997.-N1.-Ñ.31.
2. «Îáùèé óõîä çà áîëüíûì» È.Ã. Ôîìèíà «Ìåäèöèíà» Ìîñêâà 1999ã.
Ðàçìåùåíî íà Allbest.ru
…
Источник


