Карта вызова скорой помощи ларингит
Острый стенозирующий ларинготрахеит (синдром крупа) — воспаление слизистой оболочки гортани и трахеи с явлениями стеноза из-за отёка в подсвязочном пространстве и рефлекторного спазма гортани. Заболевание чаще развивается у детей до 3 лет.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
■ Острое респираторное вирусное заболевание (ОРВИ).
■ Бактериальные инфекции (эпиглоттит).
■ Анафилактические реакции немедленного типа.
КЛИНИЧЕСКАЯ КАРТИНА
Вирусное поражение гортани проявляется лающим кашлем и дисфонией. Опасность представляет прогрессирующее сужение просвета гортани. Симптомы ларинготрахеита появляются внезапно, на фоне ОРВИ с повышенной температурой, чаще в течение первых трёх суток заболевания.
Выделяют 4 степени тяжести стеноза.
■ I степень (компенсированный стеноз). Состояние средней тяжести, сознание ясное. Ребёнок беспокоен, периодически возникает инспираторная одышка, лающий кашель. Отмечают осиплость голоса. Кожные покровы обычной окраски. ЧСС превышает возрастную норму на 5—10%.
■ II степень (субкомпенсированный стеноз). Состояние тяжёлое, ребёнок возбуждён. Характерны стридорозное дыхание, грубый лающий кашель, инспираторная одышка с втяжением яремной ямки и других уступчивых мест грудной клетки. Голос сиплый. Выявляют бледность и цианоз кожи и слизистых оболочек, ЧСС превышает возрастную норму на 10—15%.
■ III степень (декомпенсированный стеноз). Состояние очень тяжёлое. Ребёнок возбужден или заторможен, сознание спутанное. Отмечают резкую инспираторную одышку с участием вспомогательной мускулатуры, выдох укорочен. Кожа и слизистые оболочки бледные, землистой окраски, характерны акроцианоз, холодный пот. Развиваются симптомы недостаточности кровообращения: мраморность кожи, ЧСС превышает норму более чем на 15%, глухость сердечных тонов, частый аритмичный пульс, увеличение печени.
■ IV степень (асфиксия). Состояние крайне тяжёлое, сознание отсутствует, зрачки расширены, часто появляются судороги. Дыхание поверхностное. Кожные покровы цианотичны. Грозным признаком служит брадикардия, которая предшествует остановке сердца.
Круп может осложняться бактериальным нисходящим трахеобронхитом и пневмонией. Заболевание чаще не бывает тяжелее I—II степени, состояние спонтанно улучшается через 1—3 дня. Рецидивирующий круп наблюдают чаще у детей с атопией, он часто сочетается с приступом бронхиальной астмы. Возникая также на фоне ОРВИ, круп очень быстро прогрессирует, поэтому наличие крупа в анамнезе требует более энергичного лечения ребёнка.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
■ Необходимо исключить дифтерийный круп, который развивается более постепенно, без симптомов ОРВИ.
■ Стеноз гортани при эпиглоттите (бактериальном, чаще вызванном гемофильной палочкой типа b, воспалении надгортанника) протекает с высокой температурой, наличием выраженного токсикоза и ухудшением проходимости гортани в положении лёжа на спине, а также отсутствием лающего кашля. В 25% случаев одновременно развивается пневмония.
Отёк гортани при анафилактических реакциях развивается внезапно, в течение нескольких минут после контакта с аллергеном (пищевым, ядом насекомого, инъекцией вакцины или ЛС, например пенициллина). Круп следует дифференцировать также с врождённым стридором (сужением
гортани), возникающим обычно из-за врождённой мягкости надгортанника или хрящей гортани, реже с сужениями трахеи (сдавление, трахеомаляция). Затруднения вдоха появляются обычно сразу после рождения, но усиливаются во время ОРВИ.
ДЕЙСТВИЯ НА ВЫЗОВЕ
Лечение
ПОКАЗАНИЯ К ГОСПИТАЛИЗАЦИИ
■ Стеноз III степени.
■ Прогрессирование стеноза меньшей степени.
■ Подозрение на дифтерийный круп.
РЕКОМЕНДАЦИИ ДЛЯ ОСТАВЛЕННЫХ ДОМА БОЛЬНЫХ
■ При ларингите без стеноза, сопровождающемся навязчивым кашлем, показан бутамират или другие противокашлевые средства на фоне отвлекающих процедур, ингаляций тёплого пара с температурой 28—32 °С (в ванной с включённой горячей водой).
■ При крупе I—II степени рекомендованы слабые седативные (прометазин в дозе 1—2 мг/кг), тёплая ванна, ингаляции пара, холодного воздуха.
СПОСОБ ПРИМЕНЕНИЯ И ДОЗЫ ЛЕКАРСТВЕННЫХ СРЕДСТВ
Лекарственная терапия крупа
Лекарственное средство, доза и способ применения | Примечание |
Дексаметазон в/м в дозе 0,6 мг/кг массы тела | |
Сальбутамол внутрь в дозе 3-8 мг/сут при приступе астмы или профилактически, в виде аэрозоля по 1 — 2 дозы 3-4 раза в сутки или ингаляций через небулайзер по 1,25-2,5 мг при приступе астмы повторно | |
Фенотерол ингаляционно в дозе 200 мкг, повторно 100 мкг через 5 мин | |
Фенотерол р-р для ингаляций 1 мг/мл: детям <6 лет 50 мкг/кг (10 капель=0,5 мл), детям 6—14 лет — до 1,0 мл (20 капель), 3—4 раза в день | |
Фенотерол 50 мкг + ипратропия бромид 20 мкг по 1-2 ингаляции 2-3 раза в сутки | |
Фенотерол 0,5 мг/мл + ипратропия бромид 0,25 мг/мл р-р для ингаляций: детям <6 лет до 50 мкг/кг (до 10 капель=0,5 мл) на приём; детям 6-12 лет — 10-40 капель на приём 3 раза в день | |
Эпинефрин п/к в дозе 0,01 мг/кг массы тела (не более 0,3 мг) | При рецидивирующем крупе |
Иммуноглобулин противодифтерийный человека в дозе 30 000-50 000 ЕД в/в или в/м | При задержке госпитализации в случае подозрения на дифтерийный круп |
КЛИНИЧЕСКАЯ ФАРМАКОЛОГИЯ ЛЕКАРСТВЕННЫХ СРЕДСТВ
■ При рецидивирующем крупе дексаметазон можно заменить на преднизолон в дозе 30 мг в/м или 20 мг внутрь.
■ При эпиглоттите парентерально вводят ампициллин, амоксициллин + клавулановую кислоту, цефуроксим, цефотаксим или цефтриаксон, в том числе в сочетании с аминогликозидами. Ребёнка укладывают на бок и проводят интубацию независимо от наличия стеноза (для профилактики закрытия гортани надгортанником).
■ Врождённый стридор не требует лечения: он обычно исчезает в возрасте 1 — 1,5 лет. Сдавления трахеи лечат оперативно.
■ При нетяжёлом стенозе дексаметазон можно заменить на ингаляционные глюкокортикоиды (например, будесонид).
Источник
Ангина
Боль при глотании, недомогание, повышение температуры тела, головная боль, боли в суставах, озноб
Катаральная ангина
Симптомы: сухость, саднение, першение в глотке. Боль, в глотке при глотании, повышение температуры тела, интоксикация.
Объективно: умеренная отёчность и гиперемия нёбных миндалин и прилегающих участков нёбных дужек. Мягкое нёбо и задняя стенка глотки не изменены, что является одним из дифференциально-диагностических признаков, отличающих эту форму ангины от о. фарингита. Может быть увеличение регионарных лимфоузлов, болезненность их при пальпации.
Фолликулярная и лакунарная ангина
Симптомы: головная боль, боль в горле при глотании, недомогание, озноб, слабость, повышение температуры тела до 40° С, снижение аппетита, ломота в суставах. 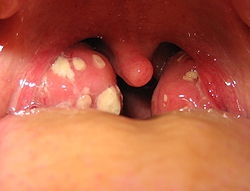
Фолликулярная и лакунарная ангина
Объективно: выраженная гиперемия и отёчность нёбных миндалин и прилегающих участков мягкого нёба и нёбных дужек. При фолликулярной ангине видны нагноившиеся фолликулы, просвечивающие сквозь слизистую оболочку в виде мелких пузырьков жёлто-белого цвета. При лакунарной ангине образуются желтовато-белые налёты, локализующиеся в устьях лакун. Налёты эти в дальнейшем могут сливаться, покрывая всю или почти всю свободную поверхность миндалин; они легко снимаются шпателем
Флегмонозная ангина
Тоже самое что и паратонзиллярный абсцесс
Это острое гнойное воспаление миндалины или околоминдалиновой клетчатки. Чаще является осложнением одной из описанных форм ангины и развивается через 1-2 дня после того, как закончилась ангина. Флегмонозная ангина — процесс чаще односторонний. Резкая боль при глотании, головная боль, озноб, слабость, гнусавость, тризм жевательных мышц, повышение температуры тела до 40 градусов цельсия, неприятный запах изо рта, гиперсаливация.
Объективно: резкая гиперемия и отёчность тканей мягкого нёба с одной стороны. Нёбная миндалина на этой стороне смещена к средней линии и книзу. Вследствие отёчности мягкого нёба осмотреть миндалину нередко не удаётся
Пример заполнения карты вызова
Диагноз: Острая гнойная ангина.
Жалобы на боли в горле, повышение температуры тела. Объективно: миндалины гиперемированы, увеличены в объёме, на левой миндалине — два гнойных фолликула.
Гипертрофия нёбных миндалин
Это патологическое увеличение нёбных миндалин. Объективно: нёбные миндалины резко увеличены, бледно-розового цвета, мягкие при надавливании шпателем, выступают из-за нёбных дужек.
Отит
1. Наружный отит
Формы:
— ограниченная (фурункул наружного слухового прохода);
— диффузная
Клиника: боль в ухе, усиливающаяся при надавливании на козелок («+» с.-м козелка), при потягивании за ушную раковину. Болезненность при открывании рта — при локализации фурункула на передней стенке. При о. диффузном наружном отите жалобы на зуд и боль в ухе, гнойные выделения с неприятным запахом.
2. Острый средний отит
Формы:
— катаральная
— гнойная
Стадии:
1. Возникновение и развитие воспалительного процесса. Клиника: сильная боль в ухе, иррадиирующая в соответствующую половину головы, зубы, фебрильная температура до 39°, значительное снижение слуха.
2. Прободение барабанной перепонки и гноетечение (2-я форма). Клиника: гноетечение, боль стихает, повышение температуры тела.
3. После прекращения гноетечение м/б снижение слуха.
Паратонзиллярный абсцесс
Смотрите более подробную статью о паратонзиллярном абсцессе
Тоже самое что и флегмонозная ангина. Боль в горле, усиливающаяся при глотании и открывании рта. Принятие пищи затруднено, повышение температуры тела, увеличение зачелюстных лимфоузлов и болезненность их при пальпации. Нёбные дужки и прилегающая часть мягкого нёба набухают на поражённой стороне, суживая просвет зева и смещая язычок в здоровую сторону.
Заглоточный (ретрофарингеальиый) абсцесс
Заглоточный (ретрофарингеальный) абсцесс
Это гнойное расплавление лимфоузлов и рыхлой клетчатки заглоточного пространства. Боль при глотании, затруднение дыхания, особенно при вертикальном положении больного.
Гематома носовой перегородки
Чаще — при травмах носа. Может быть абсцесс — резкое затруднение носового дыхания, боль, повышение температуры тела, головная боль.
Ларингит
Ощущение першения, саднения в горле, сухой кашель; голос хриплый, грубый или совсем беззвучный. Может быть боль при глотании, повышение температуры тела.
Болезнь Меньера
внезапные приступы сильного головокружения, тошноты, рвоты. Шум в ушах, снижение слуха, потеря равновесия. Приступ длится от нескольких часов до нескольких суток.
Нарушение кровообращения во внутренней слуховой артерии.
Внезапная тугоухость или глухота, шум в ухе, головокружение. М/б спонтанный нистагм (горизонтальный).
Медицинская помощь: папаверин — в/м, платифиллин — п/к, магнезия — в/м, госпитализация.
Перихондрит ушной раковины
Это разлитое воспаление надхрящницы ушной раковины. Боль, гиперемия, отёчность.
Объективно: ушная раковина припухает, становится неровной, бугристой, м/б флюктуация.
Отгематома (тупая травма ушной раковины).
Кровоизлияние в области наружной поверхности ушной раковины в ‘ верхней её трети: полушаровидная I
Синуситы
1. Синусит верхнечелюстной пазухи, слабость, головная боль. М/б увеличение шейных лимфоузлов. Болезненность при пальпации и перкуссии в области проекции левой или правой гаймаровой пазухи. Гнойное отделяемое из носа. М/б пульсирующая периорбитальная головная боль.
2. Фронтит. Боли в области лба.
3. Этмоидит. Давящая боль в области корня носа и переносицы, резко * J, обоняние.
4. Сфеноидит. Боль в области темени, затылка, в глазнице.
Острый стеноз гортани
Степени:
I. Компенсация. ДН в покое нет. Она есть при физической нагрузке.
II. Субкомпенсация. Инспираторная одышка в покое. Втяжение < межрёберных промежутков, надключичных пространств, в ярёмной ямке.; Выражен стридор (дыхательный шум). Кожа бледная, больной беспокоен, ^ кашель.
III. Декомпенсация. Дыхание частое, поверхностное, ортопноэ. Лицо ) бледно-синюшное. Потливость, акроцианоз, тахикардия.
IV. Асфиксия. Дыхание едва возможно, угнетение ССД, пульс нитевидный, кожа бледно-серая. Потеря сознания, мидриаз, экзофтальм, м/б смерть.
Инородные тела уха, глотки, гортани
1. Инородное тело уха. Неприятные ощущения в ухе. чувство заложенности уха, боль, шум в ушах.
Медицинская помощь: если насекомое, то: закапать 2-3 капли 70° спирта, затем промыть.
2. Инородное тело глотки. Боли при глотании, чувство инородного тела в глотке. Боль чёткой локализации.
3. Инородное тело гортани. Резко выраженные приступы кашля, боль в области гортани, охриплость (до афонии), может быть затруднение дыхания (до асфиксии), цианоз лица, возбуждение
Источник
Ларингит — это воспалительное заболевание слизистой оболочки гортани, различают острые и хронические ларингиты.
Этиология и патогенез
Причинами острых ларингитов чаще являются вирусы (парагрипп, грипп, аденовирусная инфекция, ри-носинцитиальная инфекция и др.), реже — бактерии (стрептококки, стафилококки и др.). У некоторых пациентов ларингит имеет аллергическую природу (при отеке Квинке, анафилактическом шоке).
У детей раннего возраста относительно узкий просвет гортани, обильное кровоснабжение, рыхлость подслизистого слоя в подсвя-зочном пространстве способствуют быстрому возникновению отека и сужения просвета гортани при острых ларингитах (синдром крупа). В 50 % случаев синдром крупа развивается при парагриппе, в 30 % — при гриппе, иногда при кори, ветряной оспе.
При дифтерии синдром крупа обусловлен спазмом мышц гортани и закупоркой ее просвета отслоившимися фибринозными пленками, которые образуются в результате крупозного воспаления слизистой оболочки (истинный круп).
Синдром крупа при ОРВИ развивается вследствие отека слизистой оболочки гортани в области голосовых связок и подсвязочно-го пространства, гиперсекреции слизистых желез, скопления густой мокроты, рефлекторного спазма мышц гортани (ложный круп). В результате возникает сужение просвета гортани, компенсаторно усиливается внешнее дыхание, развиваются гипоксия и дыхательная недостаточность.
К факторам, предрасполагающим к развитию синдрома крупа, относятся лимфатико-гипопластическая аномалия конституции и паратрофия.
Хронические ларингиты встречаются у детей от 4 до 10 лет, преимущественно у мальчиков. Развитию заболевания способствуют частые ОРВИ и поражение гортани, хронические ринофарин-гиты, голосовое перенапряжение (крик), прием очень холодной пищи, длительное дыхание через рот.
Патоморфологические изменения при хроническом ларингите включают гиперемию, мелко клеточную инфильтрацию и серозное пропитывание слизистой оболочки, иногда и мышц гортани. Различают катаральный, гипертрофический и атрофический хронический ларингиты.
Клиническая картина
Для стенозирующего ларингита характерны: грубый «лающий» кашель, шумное стенотическое дыхание, инспираторная одышка и осиплость голоса.
Стеноз гортани при ОРВИ развивается остро или даже внезапно, обычно ночью. Ребенок просыпается от грубого «лающего» кашля, шумного дыхания, становится беспокойным, испуганным. Иногда круп возникает на 2 — 3-е сутки от начала вирусной инфекции или более поздние сроки. Дифтерийный круп развивается постепенно, с последовательной сменой стадий.
Течение синдрома крупа зависит от степени стеноза и наслоения вторичной бактериальной инфекции. Тяжесть состояния ребенка оценивается по выраженности дыхательной недостаточности.
Стеноз гортани I степени (состояние компенсации, признаки дыхательной недостаточности I степени) характеризуется появлением одышки, тахипноэ (увеличение частоты дыхания на 10 — 20 % возрастной нормы), тахикардии, периорального цианоза, легкого втяжения податливых мест грудной клетки только при беспокойстве ребенка или физической нагрузке, которые быстро проходят в покое. Насыщение крови кислородом нормальное или незначительно снижено (на 10%).
При стенозе гортани II степени (состояние субкомпенсации, признаки дыхательной недостаточности II степени) появляются симптомы гипоксического поражения ЦНС (возбуждение, растор-моженность, плаксивость и др.). Кожные покровы бледные. Частота дыхания в покое увеличивается на 20 — 50 % нормы, в акте дыхания участвует вспомогательная мускулатура. Имеются тенденция к повышению АД, тахикардия. Кислородное насыщение крови уменьшается до 70 — 80%, появляются незначительная гипер-капния, ацидоз.
Стеноз гортани III степени (состояние декомпенсации, признаки дыхательной недостаточности III степени) характеризуется стойким цианозом носогубного треугольника. Наблюдаются холодный липкий пот, частый, слабого наполнения пульс с выпадением пульсовой волны во время вдоха («парадоксальный» пульс). Периоды беспокойства сменяются периодами адинамии. Дыхание в легких проводится плохо; частота дыхания повышается более чем на 100 % нормы, периодически наблюдается брадипноэ. Отмечаются симптомы декомпенсации сердечно-сосудистой системы: тенденция к брадикардии и снижению АД, нарушение микроциркуляции, явления застоя в малом круге кровообращения. Кислородное насыщение крови — менее 30 %, характерны гиперкапния и ацидоз.
Стеноз гортани IV степени (асфиксия, гипоксемическая кома) характеризуется сменой процессов возбуждения в ЦНС на торможение. Появляются вялость, заторможенность, отсутствие сознания и рефлексов, судорог. Зрачки расширены. Больной не реагирует на инъекции. Отмечаются резко выраженный общий цианоз, гипотония мышц, холодные конечности, гипотермия. Дыхание поверхностное, аритмичное или парадоксальное, редкое, почти не прослушивается. Пульс едва ощутим, наблюдается брадикардия, АД низкое. При отсутствии экстренной помощи (трахеостомия) наступает смерть от остановки дыхания или сердечной деятельности.
Основным симптомом хронических ларингитов является дисфония. Изменение голоса (охриплость) более выражено по утрам, днем голос становится чище, но к вечеру снова грубеет. Дети предъявляют жалобы на сухость и саднение в глотке, сухой «лающий» кашель.
Диагностика
При ларингитах диагностика не представляет особых затруднений и основана на характерной клинической картине и данных ларингоскопии (гиперемия, отек, неполное смыкание голосовых связок, вязкая слизь на поверхности).
Дифференциальная диагностика
Острый ларингит при ОРВИ дифференцируют с корью, ветряной оспой, а также истинным дифтерийный крупом. При хроническом ларингите необходимо исключить папилломатоз гортани, вклинившееся инородное тело, туберкулез, сифилис.
Лечение ларингита
Всем детям с ларингитами назначается щадящий голосовой режим (тихий разговор, освобождение от уроков пения, чтения вслух и др.), исключение приема слишком горячей или холодной пищи, ограничение мучных и сладких блюд.
Лечение острых ларингитов назначается с учетом причины заболевания. Антибактериальные препараты применяют при присоединении вторичной бактериальной инфекции, а также вирусных крупах, развивающихся позже 5-х суток от начала ОРВИ.
При синдроме крупа ребенок нуждается в оказании неотложной помощи. При стенозе гортани I и II степеней лечение начинают с отвлекающих процедур (щелочные ингаляции, согревающий компресс на область шеи и грудной клетки, горчичник на икроножные мышцы, горячие ножные или ручные ванны) и обеспечения доступа свежего воздуха (по возможности увлажненного). Назначают ингаляции кислорода с помощью масок, кислородных палаток или тентов. Для уменьшения отека слизистой оболочки используют ингаляции или закапывание в носовые ходы сосудосуживающих средств (0,05 % раствор нафтизина). При сопутствующих аллергических проявлениях применяют десенсибилизирующие средства (эриус, кларитин, супрастин, тавегил и др.).
При стенозе гортани II степени назначаются ингаляции с ГКС (гидрокортизон), при отсутствии эффекта от терапии — преднизо-лон парентерально (1 — 3 мг на 1 кг массы тела в сутки).
При стенозе гортани III степени одновременно с оказанием неотложной помощи необходимо решить вопрос о возможной интубации трахеи.
Стеноз гортани IV степени требует немедленной интубации трахеи и проведения реанимационных мероприятий.
Больные с синдромом крупа независимо от его этиологии и степени стеноза гортани подлежат обязательной госпитализации.
Лечение хронических ларингитов включает назначение щадящего голосового режима и мероприятий, направленных на восстановление нормального носового дыхания (аденотомия, гальванокаустика нижних носовых раковин и т.д.).
Прогноз
В большинстве случаев прогноз благоприятный. При отсутствии своевременной терапии стенозирующего ларингита возможна смерть от асфиксии. Симптомы катарального и гипертрофического хронических ларингитов к периоду полового созревания купируются.
Профилактика
Профилактические мероприятия включают соблюдение правил противоэпидемического режима, санацию хронических очагов инфекции, восстановление нормального носового дыхания, повышение сопротивляемости организма и закаливание.
Источник


