Как называется кровотечение в плевральную полость
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 30 мая 2013;
проверки требуют 15 правок.
Гемото́ракс (от др.-греч. αἷμα — кровь и θώραξ — грудь) — скопление крови в плевральной полости[1]. Является следствием кровотечения из сосудов лёгких, внутригрудных ветвей крупных сосудов (аорта, полые вены), грудной стенки, средостения, сердца или диафрагмы. Чаще всего гемотораксы возникают после травмы грудной клетки или как осложнение лечения[1].
Описание гемоторакса вследствие ранения грудной клетки встречается уже в средние века у Парацельса, Амбруаза Паре. Впервые научно-обоснованные рекомендации по лечению гемоторакса дал Н. И. Пирогов. Вплоть до окончания XIX века была распространена тактика лечения гемоторакса «поздними» плевральными пункциями на 3—5 день после травмы. Ранние плевральные пункции вошли в практику лишь во время боёв на реке Халхин-Гол (Апухтин М. А., Вишневский А. А., 1939 год). Современные отечественные принципы лечения гемоторакса разработаны В. И. Колесниковым, П. А. Куприяновым, В. С. Левитом во время Великой Отечественной войны[2].
Патогенез[править | править код]
Продолжающееся внутреннее кровотечение при гемотораксе приводит к накоплению крови в плевральной полости, что в свою очередь вызывает компрессию лёгкого на стороне поражения, а при дальнейшем накоплении крови — к возможному смещению средостения в здоровую сторону и сдавлению здорового лёгкого. Вследствие этого происходит уменьшение объёма дыхания, а следовательно, и дыхательной поверхности лёгкого и нарушение газообмена. Смещение средостения со сдавлением полых вен и лёгочных сосудов в свою очередь оказывает неблагоприятное влияние на гемодинамику. Возникает клиника острой дыхательной и сердечной недостаточности.
Излившаяся в плевральную полость свежая кровь сворачивается, однако затем в результате фибринолиза и механического дефибринирования («взбалтывания» за счёт дыхательных движений) вновь становится жидкой. Иногда фибринолиза свернувшейся крови не происходит, в таких случаях развивается свернувшийся гемоторакс[3].
При скоплении крови в изолированных сращениями плевральных листков отделах плевральной полости образуется ограниченный гемоторакс[1].
В случае одновременного скопления в плевральной полости воздуха и крови возникает гемопневмоторакс[1].
Классификация[править | править код]
По этиологии[править | править код]
- травматический (при проникающих ранениях или закрытой травме грудной клетки);
- патологический (следствие различных заболеваний);
- ятрогенный (осложнение операций, плевральных пункций, катетеризации центральных вен и т. п.).
По количеству излившейся в плевральную полость крови[править | править код]
- малый (до 500 мл) — кровь занимает только плевральные синусы
- средний (от 500 до 1000 мл) — кровь достигает угла лопатки
- большой, или тотальный, (более 1000 мл) — кровь занимает почти всю плевральную полость
По наличию продолжающегося кровотечения[править | править код]
- с прекратившимся кровотечением в плевральную полость
- с продолжающимся внутриплевральным кровотечением
По наличию осложнений[править | править код]
- свернувшийся гемоторакс
- инфицированный гемоторакс
По локализации ограниченного гемоторакса[править | править код]
- апикальный (верхушечный)
- междолевой
- наддиафрагмальный
- паракостальный
- парамедиастинальный
Клиническая картина[править | править код]
Клиническая картина зависит от интенсивности кровотечения. Кожные покровы таких больных бледные, отмечается тахикардия, понижение артериального давления. При перкуссии поражённой половины грудной клетки определяется укорочение перкуторного звука, верхняя граница жидкости, если нет пневмоторакса, образует линию Дамуазо. При аускультации лёгких определяется ослабление дыхания или его отсутствие. Границы сердца смещены в здоровую сторону[4]. Чёткость физических признаков наличия жидкости зависит от величины гемоторакса.
Лечение[править | править код]
Доврачебная помощь[править | править код]
За исключением наложения окклюзионной повязки, алгоритм оказания доврачебной помощи при гемотораксе аналогичен таковому при ране груди, осложнённой открытым или клапанным пневмотораксом.
Терапия[править | править код]
Лечение ранений грудной клетки в ЛПУ начинается с первичной хирургической обработки раны, во время которой определяют характер повреждения (проникающее, непроникающее). При небольших даже проникающих ранах ограничиваются обработкой раны, гемостазом и наложением швов. При повреждении органов грудной полости проводится торакотомия.
Любые хирургические вмешательства на грудной клетке заканчиваются введением дренажей в плевральную полость. Современные дренажи изготавливаются из прозрачной силиконизированной рентгеноконтрастной плёнки. Диаметр их различен в зависимости от назначения. Так, при скоплении воздуха между листками плевры вводятся дренажи диаметром 0,5-2 см, а для выведения жидкости (крови, экссудата) — 1,5-2,5 см.
Выделяют 2 открытых способа дренирования плевральной полости: неоперационный («слепой») и операционный. В первом случае дренирование проводится в VI межреберье по среднеподмышечной линии, чтобы исключить повреждения диафрагмы. Во втором случае дренаж вводится в V межреберье по среднеподмышечной линии. Для эвакуации содержимого плевральной полости наиболее эффективным признан метод активной аспирации, когда свободный конец дренажной трубки опускается в стерильную прозрачную ёмкость с отрицательным давлением от -5 до -25 мм водяного столба.
Если отсутствуют условия, необходимые для активной аспирации, то используют метод пассивного дренирования полости плевры — подводный дренаж по Бюлау. Внешний конец дренажа опускают в сосуд под слой антисептической жидкости. Для исключения заброса раствора в плевральную полость сосуд должен находиться ниже уровня пациента не менее чем на 80 см. Эта система функционирует в момент повышения внутриплеврального давления (выдох, кашель, физическое напряжение), когда происходит отток жидкости по принципу сифона. Кроме того, чтобы дренаж на вдохе не присасывал в полость плевры жидкость или воздух из сосуда, на конец резиновой трубки привязывают палец от хирургической перчатки, на кончике которого делают отверстие.
Дренажи удаляют из полости плевры через 1-2 дня после прекращения выделения воздуха или жидкости. Дренажную трубку извлекают на вдохе, при этом врач быстро зажимает раневое отверстие 2 пальцами и накладывает герметизирующие швы.
Помимо открытого дренирования для удаления воздуха и жидкости из плевральной полости используется закрытый метод хирургического лечения — плевральная пункция с диагностической или лечебной целью. Для выполнения пункции пациенту придают возвышенное положение: сидя или полусидя.
При скоплении воздуха пункция делается во II межреберье (по верхнему краю ребра) по среднеключичной линии, при скоплении жидкости — в IV-VII межреберье (по верхнему краю ребра) по средней лопаточной или задней подмышечной линии.
Прогноз[править | править код]
При неосложнённом гемотораксе прогноз благоприятный.
При большом гемотораксе, вызванном повреждением крупных сосудов, с продолжающимся внутриплевральным кровотечением может наступить в течение нескольких часов летальный исход от острой кровопотери.
В случае инфицированного гемоторакса прогноз также более серьёзен из-за значительной вероятности развития эмпиемы плевры[2].
Примечания[править | править код]
- ↑ 1 2 3 4 Перельман М. И. Гемоторакс // Малая медицинская энциклопедия: В 6 томах / Главный редактор Покровский В. И.. — М.: Советская энциклопедия, 1991. — Т. 1. — С. 419—420. — 560 с. — 150 000 экз. — ISBN 5-85270-040-1.
- ↑ 1 2 Сергеев В. М., Катковский Г. Б. Гемоторакс // Большая медицинская энциклопедия: В 30 томах / Главный редактор Б. В. Петровский. — 3-е издание. — М.: Советская энциклопедия, 1977. — Т. 5. Гамбузия — Гипотиазид. — С. 227—229. — 528 с. — 150 000 экз.
- ↑ Мусалатов Х. А. Хирургия катастроф: Учебник. — М.: Медицина, 1998. — С. 405—407. — 592 с. — 5000 экз. — ISBN 5-225-02710-5.
- ↑ Вагнер Е. А. Хирургия повреждений груди. — М.: Медицина, 1981. — С. 78—79. — 288 с. — 20 000 экз.
Литература[править | править код]
- Вагнер Е. А. Хирургия повреждений груди. — М.: Медицина, 1981. — С. 78—79. — 288 с. — 20 000 экз.
- Мусалатов Х. А. Хирургия катастроф: Учебник. — М.: Медицина, 1998. — С. 405—407. — 592 с. — 5000 экз. — ISBN 5-225-02710-5.
- Перельман М. И. Гемоторакс // Малая медицинская энциклопедия: В 6 томах / Главный редактор Покровский В. И.. — М.: Советская энциклопедия, 1991. — Т. 1. — С. 419—420. — 560 с. — 150 000 экз. — ISBN 5-85270-040-1.
- Колесников И. С. Гемоторакс // Большая медицинская энциклопедия / Главный редактор А. Н. Бакулев. — 2-е издание. — М.: Государственное издательство медицинской литературы, 1958. — Т. 6. Вульва — Гинантроп. — С. 818—822. — 1183 с. — 100 000 экз.
- Сергеев В. М., Катковский Г. Б. Гемоторакс // Большая медицинская энциклопедия: В 30 томах / Главный редактор Б. В. Петровский. — 3-е издание. — М.: Советская энциклопедия, 1977. — Т. 5. Гамбузия — Гипотиазид. — С. 227—229. — 528 с. — 150 000 экз.
Ссылки[править | править код]
- Mary C. Mancini. Hemothorax. Medscape. WebMD LLC (14 сентября 2012). Дата обращения 29 мая 2013. Архивировано 29 мая 2013 года.
См. также[править | править код]
- Проба Рувилуа — Грегуара
- Проба Петрова
- Пневмоторакс
Болезни органов дыхания (J00—J99), респираторные заболевания | |||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|
| |||||||||||
| |||||||||||
| |||||||||||
Источник
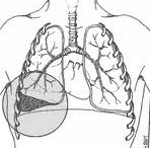
Гемоторакс – это кровотечение в полость плевры, скопление крови между ее листками, приводящее к сдавлению легкого и смещению органов средостения в противоположную сторону. При гемотораксе отмечается боль в грудной клетке, затруднение дыхания, развиваются признаки острой кровопотери (головокружение, бледность кожных покровов, тахикардия, гипотония, холодный липкий пот, обмороки). Диагностика гемоторакса основана на физикальных данных, результатах рентгеноскопии и рентгенографии грудной клетки, КТ, диагностической плевральной пункции. Лечение гемотракса включает гемостатическую, антибактериальную, симптоматическую терапию; аспирацию скопившейся крови (пункции, дренирование плевральной полости), при необходимости – открытое или видеоторакоскопическое удаление свернувшегося гемоторакса, остановку продолжающегося кровотечения.
Общие сведения
Гемоторакс является вторым по частоте (после пневмоторакса) осложнением травм грудной клетки и встречается у 25 % больных с торакальной травмой. Довольно часто в клинической практике наблюдается комбинированная патология — гемопневмоторакс. Опасность гемоторакса заключается как в нарастающей дыхательной недостаточности, обусловленной сдавлением легкого, так и в развитии геморрагического шока вследствие острого внутреннего кровотечения. В пульмонологии и торакальной хирургии гемотракс расценивается как неотложное состояние, требующее оказания экстренной специализированной помощи.
Гемоторакс
Причины гемоторакса
Выделяют три группы причин, наиболее часто приводящих к развитию гемоторакса: травматические, патологические и ятрогенные.
- Под травматическими причинами понимают проникающие ранения или закрытые повреждения грудной клетки. К торакальной травме, сопровождающейся развитием гемоторакса, относятся ДТП, огнестрельные и ножевые ранения грудной клетки, переломы ребер, падения с высоты и др. При подобных травмах довольно часто происходит повреждение органов грудной полости (сердца, легких, диафрагмы), органов брюшной полости (травмы печени, селезенки), межреберных сосудов, внутренней грудной артерии, внутригрудных ветвей аорты, кровь из которых изливается в плевральную полость.
- К причинам гемоторакса патологического характера причисляют различные заболевания: рак легкого или плевры, аневризму аорты, туберкулез легких, абсцесс легкого, новообразования средостения и грудной стенки, геморрагический диатез, коагулопатии и др.
- Ятрогенными факторами, приводящими к развитию гемоторакса, выступают осложнения операций на легких и плевре, торакоцентеза, дренирования плевральной полости, катетеризации центральных вен.
Патогенез
Скопление крови в полости плевры вызывает компрессию легкого на стороне поражения и смещение органов средостения в противоположную сторону. Это сопровождается уменьшением дыхательной поверхности легкого, возникновением расстройств дыхания и гемодинамики. Поэтому при гемотраксе нередко развивается клиника геморрагического и кардио-пульмонального шока с острой дыхательной и сердечной недостаточностью.
Уже в ближайшие часы после попадания крови в плевральную полость развивается асептическое воспаление плевры — гемоплеврит, обусловленный реакцией плевральных листков. При гемотораксе возникает отек и умеренная лейкоцитарная инфильтрация плевры, набухание и слущивание клеток мезотелия. В начальном периоде излившаяся в плевральную полость кровь практически не отличается по составу от периферической крови. В дальнейшем в ней происходит снижение гемоглобина, уменьшение эритроцитарно-лейкоцитарного индекса.
Попадая в плевральную полость, кровь вначале сворачивается. Однако затем вскоре наступает процесс фибринолиза, и происходит повторное разжижение крови. Этому способствуют антикоагулянтные факторы, содержащиеся в самой крови и плевральной жидкости, а также механическое дефибринирование крови за счет дыхательной экскурсии грудной клетки. По мере истощения механизмов антикоагуляции происходит свертывание крови и формирование свернувшегося гемоторакса. В случае присоединения микробного инфицирования на фоне гемоторакса довольно быстро может возникать эмпиема плевры.
Классификация
В соответствии с этиологией различают травматический, патологический и ятрогенный гемоторакс. С учетом величины внутриплеврального кровотечения гемоторакс может быть:
- малый — объем кровопотери до 500 мл, скопление крови в синусе;
- средний — объем до 1,5 л, уровень крови до нижнего края IV ребра;
- субтотальный — объем кровопотери до 2 л, уровень крови до нижнего края II ребра;
- тотальный — объем кровопотери свыше 2 л, рентгенологически характеризуется тотальным затемнением плевральной полости на стороне поражения.
Количество крови, излившейся в плевральную полость, зависит от локализации ранения и степени разрушения сосудов. Так, при повреждении периферических отделов легкого, в большинстве случаев возникает малый или средний гемоторакс; при ранениях корня легкого обычно повреждаются магистральные сосуды, что сопровождается массивным кровотечением и развитием субтотального и тотального гемоторакса.
Кроме этого, также выделяют ограниченный (обычно малый по объему) гемоторакс, при котором излившаяся кровь скапливается между плевральными спайками, на изолированном участке полости плевры. С учетом локализации ограниченный гемоторакс бывает верхушечным, междолевым, паракостальным, наддиафрагмальным, парамедиастинальным.
В случае продолжающегося внутриплеврального кровотечения говорят о нарастающем гемотораксе, в случае прекращения кровотечения – о ненарастающем (стабильном). К осложненным видам относят свернувшийся и инфицированный гемоторакс (пиогемоторакс). При одновременном попадании в полость плевры воздуха и крови, говорят о гемопневмотораксе.
Симптомы гемоторакса
Клиническая симптоматика гемоторакса зависит от степени кровотечения, сдавления легочной ткани и смещения органов средостения. При малом гемотораксе клинические проявления выражены минимально или отсутствуют. Основными жалобами служат боли в грудной клетке, усиливающиеся при кашле, умеренная одышка.
При гемотораксе среднего или большого размера развиваются дыхательные и сердечно-сосудистые расстройства, выраженные в различной степени. Характерна резкая боль в груди, иррадиирующая в плечо и спину при дыхании и кашле; общая слабость, тахипноэ, снижение АД. Даже при незначительной физической нагрузке происходит усиление симптоматики. Больной обычно принимает вынужденное сидячее или полусидячее положение.
При тяжелом гемотораксе на первый план выступает клиника внутриплеврального кровотечения: слабость и головокружение, холодный липкий пот, тахикардия и гипотония, бледность кожных покровов с цианотичным оттенком, мелькание мушек перед глазами, обмороки.
Гемоторакс, сопряженный с переломом ребер, как правило, сопровождается подкожной эмфиземой, гематомами мягких тканей, деформацией, патологической подвижностью и крепитацией отломков ребер. При гемотораксе, протекающем с разрывом легочной паренхимы, может возникать кровохарканье.
В 3-12% случаев формируется свернувшийся гемоторакс, при котором в полости плевры образуются кровяные сгустки, фибринные наслоения и шварты, ограничивающие дыхательную функцию легкого, вызывая развитие склеротических процессов в легочной ткани. Клиника свернувшегося гемоторакса характеризуется тяжестью и болью в грудной клетке, одышкой. При инфицированном гемотораксе (эмпиеме плевры) на первый план выходят признаки тяжелого воспаления и интоксикации: лихорадка, ознобы, вялость и др.
Диагностика
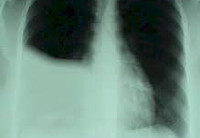
Для постановки диагноза уточняются подробности истории заболевания, проводится физикальное, инструментальное и лабораторное обследование. При гемотораксе определяется отставание пораженной стороны грудной клетки при дыхании, притупление перкуторного звука над уровнем жидкости, ослабление дыхания и голосового дрожания. При рентгеноскопии и обзорной рентгенографии легких выявляется коллабирование легкого, наличие горизонтального уровня жидкости или сгустков в полости плевры, флотация (смещение) тени средостения в здоровую сторону.
С диагностической целью выполняется пункция плевральной полости: получение крови достоверно свидетельствует о гемотораксе. Для дифференциации стерильного и инфицированного гемоторакса проводят пробы Петрова и Эфендиева с оценкой прозрачности и осадка аспирата. С целью суждения о прекращении или продолжении внутриплеврального кровотечения выполняют пробу Рувилуа-Грегуара: свертывание полученной крови в пробирке или шприце свидетельствует о продолжающемся кровотечении, отсутствие коагуляции говорит о прекращении кровотечения. Образцы пунктата направляют в лабораторию для определения гемоглобина и проведения бактериологического исследования.
При банальном и свернувшемся гемотораксе прибегают к лабораторному определению Нb, количества эритроцитов, тромбоцитов, исследованию коагулограммы. Дополнительная инструментальная диагностика при гемотораксе может включать УЗИ плевральной полости, рентгенографию ребер, КТ грудной клетки, диагностическую торакоскопию.
Лечение гемоторакса
Пациенты с гемотораксом госпитализируются в специализированные хирургические отделения и находятся под наблюдением торакального хирурга. С лечебной целью для аспирации/эвакуации крови производится дренирование плевральной полости с введением в дренаж антибиотиков и антисептиков (для профилактики инфицирования и санации), протеолитических ферментов (для растворения сгустков). Консервативное лечение гемоторакса включает проведение гемостатической, дезагрегантной, симптоматической, иммунокорригирующей, гемотрансфузионной терапии, общей антибиотикотерапии, оксигенотерапии.
Малый гемоторакс в большинстве случаев может быть ликвидирован консервативным путем. Хирургическое лечение гемоторакса показано в случае продолжающегося внутриплеврального кровотечения; при свернувшемся гемотораксе, препятствующем расправлению легкого; повреждении жизненно важных органов.
В случае ранения крупных сосудов или органов грудной полости производится экстренная торакотомия, перевязка сосуда, ушивание раны легкого или перикарда, удаление излившейся в плевральную полость крови. Свернувшийся гемоторакс является показанием к плановому выполнению видеоторакоскопии или открытой торакотомии для удаления сгустков крови и санации плевральной полости. При нагноении гемоторакса лечение проводится по правилам ведения гнойного плеврита.
Прогноз и профилактика
Успешность лечения гемоторакса определяется характером травмы или заболевания, интенсивностью кровопотери и своевременностью хирургической помощи. Прогноз наиболее благоприятен при малом и среднем неинфицированном гемотораксе. Свернувшийся гемоторакс повышает вероятность развития эмпиемы плевры. Продолжающееся внутриплевральное кровотечение или одномоментная большая кровопотеря могут привести к гибели пациента.
Исходом гемоторакса может являться образование массивных плевральных сращений, ограничивающих подвижность купола диафрагмы. Поэтому в период реабилитации пациентам, перенесшим гемоторакс, рекомендуются занятия плаванием и дыхательной гимнастикой. Профилактика гемоторакса заключается в предупреждении травматизма, обязательной консультации пациентов с торакоабдоминальной травмой хирургом, контроле гемостаза при операциях на легких и средостении, осторожном выполнении инвазивных манипуляций.
Источник