Ювенильное кровотечение у девочек мкб 10
Связанные заболевания и их лечение
Описания заболеваний
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Ювенильные маточные кровотечения.

Ювенильные маточные кровотечения
Описание
Ювенильные маточные кровотечения. Кровотечения пубертатного периода, не имеющие органической природы. Проявляются обычно после задержки очередного менструального цикла. Кровянистые выделения превышают средний объем кровопотери во время менструации, в случае их обильности и длительности присоединяются симптомы постгеморрагической анемии: общая слабость, головокружение, бледность кожных покровов и тд Ювенильные маточные кровотечения диагностируются на основании клинических данных и анамнеза при подтвержденном отсутствии органического генеза кровопотери. Лечение комплексное. Проводится негормональный и гормональный гемостаз, терапия анемии и профилактика повторных дисфункциональных кровотечений.
Дополнительные факты
Ювенильные маточные кровотечения являются серьезной проблемой в педиатрии и детской гинекологии. Более чем половина случаев задержки менструального цикла в пубертатном возрасте заканчивается кровотечением. Частота нозологии в структуре гинекологических заболеваний колеблется от 10 до 37,5%. Однако истинная распространенность ювенильных маточных кровотечений намного выше, поскольку очень часто состояние скрывается самой девушкой, либо недооценивается ее родителями. Многие вообще считают нормой кровотечения в период становления менструального цикла. Это мнение не только ошибочно, но и крайне опасно.
Важно понимать, что ювенильные маточные кровотечения сами по себе являются стрессом для молодой девушки, а состояние стресса повышает риск повторных маточных геморрагий. Кроме того, патология приводит к развитию в молодом возрасте воспалительных заболеваний репродуктивной системы, которые очень часто имеют хроническое течение. Впоследствии такая высокая заболеваемость неизбежно отражается на росте числа патологий беременности, спонтанных выкидышей, абортов, в том числе по медицинским показаниям Все вышеперечисленное вносит свой вклад в неблагоприятную демографическую ситуацию в обществе в целом.
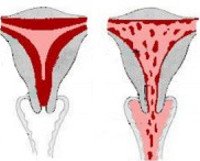
Ювенильные маточные кровотечения
Причины
Ювенильные маточные кровотечения имеют полиэтиологическую природу и возникают под влиянием множества внутренних и внешних факторов. Основная причина – несовершенство регуляции репродуктивной системы в период становления менструального цикла. Предрасполагать к неустойчивому функционированию могут факторы, воздействующие еще в антенатальном периоде. Речь идет о патологиях беременности и родов матери девушки, особенно о внутриутробной гипоксии, поскольку дефицит кислорода губителен для мозга и в дальнейшем может проявиться нарушением гормональных функций гипофиза. Таким образом, гормональные нарушения при ювенильных маточных кровотечениях часто обусловлены дисфункцией именно в центральном звене регуляции.
На фоне имеющейся предрасположенности девушки пубертатного возраста очень часто подвержены эмоциональным стрессам. Триггером к развитию ювенильных маточных кровотечений может служить конфликт в семье или со сверстниками, неуспеваемость в школе, проблемы в отношениях с противоположным полом и многое другое. Стресс приводит к нарушению выработки фолликулостимулирующего (ФСГ) и лютеинизирующего гормона (ЛГ) чаще с избытком первого из них. Вследствие этого овуляция не происходит, длительное время имеет место гиперэстрогения, которая является основной причиной усиленной пролиферации эндометрия без его своевременного отторжения. Слизистая оболочка матки при этом часто претерпевает аномальные изменения с образованием полипов и кист. Появляются участки ишемии и некроза, впоследствии эндометрий отторгается с развитием ювенильных маточных кровотечений.
• Меноррагия. Ритм менструаций сохранен, кровопотеря превышает 80 мл при продолжительности более 7 дней.
• Полименорея. Цикл также сохранен, является регулярным и коротким (менее 21 дня).
• Метроррагия. Ациклическое маточное кровотечение, которому часто предшествуют циклы со скудными кровянистыми выделениями (олигоменорея).
Очень важным в определении врачебной тактики является корреляция типов ювенильных маточных кровотечений с концентрацией эстрогенов в крови пациентки. Выделяют три типа кровотечений: гипоэстрогенный, нормоэстрогенный и гиперэстрогенный. Гипоэстрогенный тип встречается у девушек со слаборазвитыми вторичными половыми признаками при ускоренном развитии интеллекта (акселерация). Нормоэстрогенный тип предполагает гармоничное физическое развитие, однако размеры матки остаются ниже возрастной нормы. Гиперэстрогенные ювенильные маточные кровотечения встречаются у физически развитых девушек, часто с некоторой психологической незрелостью.
Симптомы
Типичный возраст возникновения – 13-16 лет, возможны случаи более раннего или позднего появления симптомов. К врачу может обратиться как сама девушка, так и ее родители. Основная жалоба – это кровопотеря, субъективно превышающая объем обычной менструации. Ювенильные маточные кровотечения чаще являются ациклическими и встречаются на фоне предшествующей задержки менструального цикла. Длительность кровотечений обычно составляет 3-4 недели, но статистика показывает, что продолжительность кровопотери может колебаться от 10 до 90 дней. Примерно в 10-15% случаев кровотечения сопровождаются болями внизу живота.
Редкие месячные.
Диагностика
При ювенильных маточных кровотечениях необходимо в первую очередь исключать органические патологии матки и половых путей. С этой целью проводится гинекологическое обследование с взятием мазков, а также УЗИ-диагностика. В совокупности эти два метода позволяют не только исключить органическую причину кровотечения, но и сделать заключение о развитии половых органов. Кроме того, на УЗИ визуализируются яичники, в которых можно заметить кисты и сохранившийся доминантный фолликул, который в норме должен был овулировать. Отсутствие заболеваний матки и половых путей и подтвержденный ановуляторный цикл являются основными диагностическими критериями ювенильных маточных кровотечений.
Далее проводится целый ряд лабораторных исследований, цель которых – обнаружение причины геморрагии и дифференциальная диагностика с различными гормональными нарушениями, которые могут спровоцировать ювенильные маточные кровотечения. Необходимо определение концентрации тиреотропного гормона и тироксина для уточнения функции щитовидной железы. Рентгенография черепа с проекцией турецкого седла также является обязательной, поскольку позволяет исключить опухоли гипофиза как причину нарушения соотношения ФСГ и ЛГ. Также определяются уровни половых гормонов, причем это необходимо сделать несколько раз в различные фазы менструального цикла. Для исключения гиперпролактинемии выполняется тест на уровень пролактина в крови.
Лечение
Как правило, лечение проводится амбулаторно. Показаниями к госпитализации является ювенильные маточные кровотечения, не поддающееся медикаментозной коррекции, либо профузное маточное кровотечение. Для остановки кровотечения сначала используются утеротоники и кровоостанавливающие препараты, одновременно проводится витаминотерапия и коррекция анемии. При неэффективности лечения назначается гормональная терапия монофазными КОК в низких дозах, количество курсов определяется индивидуально. Если кровопотеря сохраняется, несмотря на описанные выше меры, решается вопрос о гистероскопии, то есть, диагностическом выскабливании полости матки. Как правило, в этом случае причиной ювенильных маточных кровотечений становится железисто-кистозная деформация эндометрия.
Обязательным этапом терапии является профилактика повторных ювенильных маточных кровотечений. Рекомендуется поддержание нормального веса, при необходимости назначается соответствующая диета, поскольку избыток или дефицит массы тела в некоторой степени отвечает за регуляцию менструального цикла. Диспансерное наблюдение проводится раз в месяц до стабилизации цикла, эхография выполняется не реже одного раза в 6-12 месяцев. В целом в терапии ювенильных маточных кровотечений задействованы целый ряд специалистов, включая педиатра, эндокринолога, гематолога, невролога и окулиста. Рекомендуется психологическое консультирование.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Ювенильные (пубертатные) маточные кровотечения – это дисфункциональные кровотечения у девушек в периоде полового созревания (от менархе до 18-летнего возраста).
МКБ-10: N92.2
Общая информация
ЮМК являются одной из наиболее распространенных и тяжелых форм нарушений репродуктивной системы в период полового созревания, и их частота в структуре гинекологической патологии детей и подростков, по данным разных исследователей, составляет от 8-10 до 25%. ЮМК являются фактором риска развития нарушений менструальной и генеративной функций, гормонально обусловленной патологии в репродуктивном возрасте. Среди причин госпитализации в Украинский Центр гинекологии детей и подростков «Охматдет» ЮМК занимают ведущее место и составляют 35% от всех заболеваний.
К истинным ЮМК относятся дисфункциональные маточные кровотечения, возникающие в период становления менструальной функции, т.е. кровотечения, в основе которых лежат нарушения гормонального фона, при которых отсутствует первоначальные органические заболевания половой сферы (опухоли, инфантилизм, пороки развития и системные заболевания). Возникают они, как правило, через два-три года после становления менструальной функции.
Этиология
В развитии дисфункциональных ЮМК ведущая роль принадлежит инфекционно-токсическому влиянию на недостигшие функциональной зрелости структуры гипофиза и гипоталамуса, которые регулируют функцию яичников. Особенно неблагоприятное действие инфекции наблюдается при хроническом тонзиллите. Кроме того, к предрасполагающим причинам возникновения ЮМК относятся:
• неблагоприятное течение антенатального периода;
• хронические соматические заболевания;
• острые и хронические формы стресса;
• неблагоприятные бытовые условия;
• интоксикация;
• гипо- и авитаминозы;
• патологические состояния эндокринных желез (ЩЖ, надпочечников), гипоталамический синдром.
Патогенез
В период полового созревания ЮМК представляют собой, как правило, ациклические кровотечения, чаще по типу атрезии фолликулов, реже по типу персистенции фолликулов. В обоих случаях имеет место гиперэстрогения (в первом – относительная, во втором – абсолютная), которая приводит к гиперплазии эндометрия с последующими кровотечениями. Гиперпластические процессы эндометрия при этом могут выражаться в железисто-кистозной гиперплазии, полипе эндометрия, аденомиозе.
Клиническая картина
Основные симптомы ЮМК:
• продолжительные (более 7-8 дней) кровянистые выделения из половых путей;
• кровотечения, интервал между которыми менее 21 дня;
• кровопотеря более чем 100-120 мл/сут;
Тяжесть заболевания определяется:
• характером кровопотери (интенсивностью, продолжительностью);
• степенью вторичной постгеморрагической анемии.
Характерными жалобами при ЮМК являются слабость, отсутствие аппетита, утомляемость, головная боль, бледность кожи и слизистых оболочек, тахикардия. Кроме того, имеют место неритмичные более или менее обильные кровотечения из влагалища, что может привести к развитию анемии, в том числе тяжелой. В этом заключается основная опасность ювенильных кровотечений.
Диагностика
Диагноз основан на типичной клинической картине. Обследование производят в присутствии матери или родственницы.
Физикальные методы исследования
• Опрос – начало, продолжительность кровотечения и его особенности; менархе; особенности менструальной функции; предварительное лечение; особенности течения беременности и родов у матери пациентки.
• Общий осмотр – анемизация, степень развития вторичных половых признаков (МЖ, оволосение подмышек, лобка), наличие гиперандрогении.
• Глубокая пальпация живота – выявление опухолей.
• Осмотр наружных половых органов – степень развития, наличие аномалий, характер кровотечения, отсутствие травм половых органов.
• Ректоабдоминальное обследование – для оценки состояния внутренних половых органов.
• Осмотр в зеркалах и бимануальное гинекологическое обследование (у сексуально-активных девушек) – определение состояния внутренних половых органов.
Лабораторные методы исследования
Обязательные:
• определение группы крови и резус-фактора;
• общий анализ крови – наличие признаков анемизации;
• общий анализ мочи;
• биохимические показатели крови – определение уровня сывороточного железа, билирубина, печеночных ферментов;
• развернутая коагулограмма.
При наличии показаний:
• определение в крови и в моче уровня гормонов – ФСГ, ЛГ, пролактина, эстрогенов, прогестерона, кортизола, 17-КС – в суточной моче;
• гормональная кольпоцитология.
Инструментальные методы исследования
Обязательные:
• УЗС трансабдоминально, предпочтительней – трансвагинально (у сексуально-активных девушек);
• Вагиноскопия – с целью исключения патологии влагалища и шейки, их травм.
При наличии показаний:
• диагностическое выскабливание;
• гистероскопия;
• рентгенография черепа с проекцией турецкого седла;
• ЭЭГ;
• КТ при подозрении на опухоль гипофиза;
• рентгенография кистей рук (определение костного возраста),
• УЗС надпочечников и ЩЖ;
• МРТ органов малого таза.
Консультации специалистов
Обязательные:
• педиатра.
При наличии показаний:
• онкогинеколога;
• эндокринолога;
• гематолога.
Дифференциальная диагностика:
• самопроизвольный аборт;
• внематочная беременность;
• гормонопродуцирующие опухоли яичника;
• РЭ;
• патология влагалища – травма, инородные тела, атрофические кольпиты,
• полипы эндометрия,
• аденомиоз,
• кисты и опухоли яичников,
• аномалии маточных сосудов – дисплазия и артериовенозные шунты,
• заболевания свертывающей системы крови.
Лечение
Лечение включает два этапа.
1. Остановка маточного кровотечения – симптоматическая гемостатическая терапия (негормональный или гормональный гемостаз);
2. Профилактика рецидивов кровотечения.
Фармакотерапия
Выбор метода гемостаза определяется общим состоянием пациентки и степенью кровопотери. Также обязательно проводится утеротоническая, антианемическая терапия и общее лечебное воздействие, способствующее повышению защитно-приспособительных сил организма. Однако следует учитывать, что симптоматический метод лечения не всегда оказывает должный эффект, что вызывает необходимость назначения гормонотерапии. Так, при возникновении кровотечения и выраженной анемизации (гемоглобин 100 г/мл и ниже, гематокрит 25% и ниже), наличии гиперплазии эндометрия (М-эхо более 10 мм), проводится гормональный гемостаз, действующий (в отличие от негормональных методов остановки кровотечения) быстро и достаточно эффективно. Остановка кровотечения при гормональном гемостазе происходит в течение 10-12 ч.
В настоящее время гормональный гемостаз у девушек проводится как монофазными КОК, так и гестагенными препаратами. Проведение гормонального гемостаза только эстрогенами в подростковом возрасте нежелательно, так как кровотечение «отмены» носит выраженный характер и приводит к вторичной анемии и угнетению центральных механизмов регуляции менструальной функции. При назначении комбинированных гестаген-эстрогенных препаратов с целью гемостаза используют монофазные препараты, содержащие дозу этинилэстрадиола от 30 до 50 мкг (этинилэстрадиол + гестоген, этинилэстрадиол + левоноргестрел, этинилэстрадиол + норэтистерон). Трехфазные КОК для остановки кровотечений не рекомендуются, так как на протяжении первых двух фаз они содержат более низкие дозы прогестинов, чем монофазные препараты.
С целью профилактики рецидивов кровотечения назначают как комбинированные монофазные, так и трехфазные эстроген-гестагенные препараты. В этом случае предпочтительными являются низкодозированные пероральные контрацептивы (этинилэстрадиол + гестоден, этинилэстрадиол + левоноргестрел). Учитывая функциональную незрелость нейроэндокринной системы в периоде пубертата и незаконченное установление МЦ у пациенток, курсы гормональной терапии необходимо назначать с перерывами длительностью 1-3 мес. В этот период проводят общеукрепляющую терапию, фитотерапию, циклическую витаминотерапию, назначают гомеопатические средства.
Гормональные препараты назначают девушкам-подросткам при согласии их родителей.
Схемы лечения
С целью гемостаза используют также негормональные препараты:
• нестероидные противовоспалительные средства – снижают синтез и изменяют баланс простагландинов в эндометрии, ингибируют связывание вазодилататора ПГЕ со специфическими рецепторами, усиливают агрегацию тромбоцитов и спазм сосудов эндометрия. Препараты уменьшают менструальную кровопотерю, а также дисменорею, головную боль, диарею, связанные с менструацией;
• фитопрепараты – настои крапивы, водяного перца.
Профилактическую гормонотерапию (схема № 9) проводят в сочетании с другими методами патогенетической терапии, применяя:
• седативные препараты;
• препараты железа;
• витамины;
• антиоксиданты;
• гомеопатические препараты;
• психотерапию;
• физиотерапию (электрофорез шейных симпатических узлов с новокаином № 10, эндоназальный электрофорез с витамином В1 № 100).
Хирургическое лечение
Лечебно-диагностическое выскабливание стенок полости матки проводится по следующим показаниям:
• профузное маточное кровотечение, представляющее угрозу жизни пациентки;
• выраженная вторичная анемия (Hb 70 г/л и ниже, гематокрит ниже 25,0%);
• подозрение на патологические изменения структуры эндометрия (полип эндометрия по данным УЗС малого таза).
Критерии эффективности:
• нормализация МЦ на протяжении года;
• отсутствие обильных и продолжительных месячных;
• отсутствие болевого синдрома во время месячных;
• отсутствие патологических изменений со стороны внутренних половых органов.
Источник


