Эмболизация артерий при носовых кровотечениях
Первая помощь и остановка носового кровотечения
1. Первая помощь при сильном носовом кровотечении:
• Следует сохранять спокойствие.
• Пациента необходимо усадить, наклонить несколько вперед и попросить открыть рот, чтобы он не заглатывал кровь, а сплевывал ее.
• К затылку и задней поверхности шеи и к переносице прикладывают холод.
• Крылья носа прижимают к перегородке в течение нескольких минут.
Методы остановки носового кровотечения:
I. Симптоматическое лечение:
— Психологическая поддержка (при необходимости вводят седативные препараты) — Пациента усаживают
— Прикладывают пузырь со льдом к области затылка
— При высоком артериальном давлении вводят анти гипертензивные средства — Внутривенно вводят солевые и коллоидные растворы
— Если гематокрит ниже 50%, переливают кровь
— Исследуют коагулограмму и, если пациент принимает антикоагулянты, определяют их концентрацию в плазме крови
II. Местное лечение носового кровотечения:
а) Воздействие на источник кровотечения:
— Местное применение гемостатических препаратов, например тромбина, а также тампонов, пропитанных желатином, оксицеллюлозой или фибрином
— Инъекция в кровоточащую зону сосудосуживающего препарата
— При точечном источнике кровотечения — прижигание теркаутером, электрокоагулятором или лазером
— В настоящее время операцией выбора является эндоскопическое лигирование или коагуляция клиновидно-нёбной и передней и задней решетчатых артерий
— Передняя тампонада марлевым тампоном или раздуваемым баллоном
— Задняя тампонада марлевым тампоном или раздуваемым баллоном
— Селективная эмболизация кровоточащей артерии при выполнении традиционной или цифровой субтракционной ангиографии; в качестве альтернативы выполняют лигирование артерии
б) В зависимости от источника кровотечения и в тех случаях, когда кровотечение не удается остановить другими методами, прибегают к перевязке одной из следующих артерий:
— внутренней верхнечелюстной артерии — передней и задней решетчатых артерий
— наружной сонной артерии
III. Заместительная терапия при кровотечении:
— Переливают свежую кровь, при системной тромбопатии вводят витамин С и гемостатические препараты
— Переливают плазму свежей крови, вводят прокоагулянты в виде фракции Кона, при коагулопатии, если необходимо, вводят витамин К или АКТГ, при васкулопатии — глюкокортикоиды, кальций, витамин С и эстрогены
— При болезни Рандю-Ослера-Вебера прибегают к фотокоагуляции аргоновым лазером или неодимовым лазером на алюмоиттриевом гранате — Дермопластика перегородки носа по Сондеру
— Другим эффективным средством, применяемым при повторных кровотечениях является операция закрытия носовых ходов по Янгу
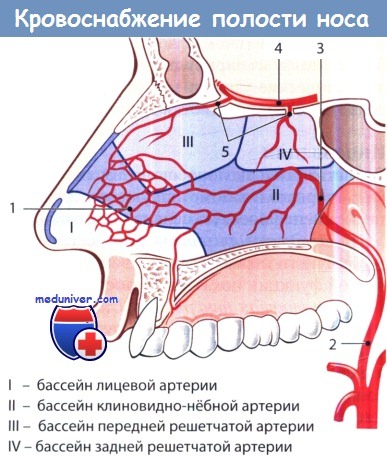
Кровоснабжение полости носа:
1 — киссельбахово сплетение; 2 — внутренняя верхнечелюстная артерия; 3 — клиновидно-нёбная артерия;
4 — глазная артерия; 5 — передняя и задняя решетчатые артерии.
I—IV: артериальные бассейны полости носа.
2. Местные хирургические вмешательства при носовом кровотечении:
а) Коагуляция и химическое прижигание киссельбахова сплетения. Для остановки кровотечения из киссельбахова сплетения можно воспользоваться одним из следующих методов. В повседневной практике врачи часто предпочитают коагулировать кровоточащий сосуд биполярной электрокоагуляцией после предварительной поверхностной анестезии слизистой оболочки.
Широкое распространение получил также традиционный метод химического прижигания нитратом серебра или хромовой кислотой; этот метод и в наши дни является приемлемой альтернативой электрокоагуляции.
Еще один метод остановки рецидивирующего кровотечения заключается в прижигании лазером. Однако этот метод не применим при остром носовом кровотечении. Механизм действия лазеров зависит от длины волны излучаемого ими света.
Так, излучение аргонового лазера и неодимового лазера на алюмоиттриевом гранате (Nd:YAG) избирательно поглощается гемоглобином, вызывая фототермолитический эффект (так называемый оптический кисетный шов), который позволяет применять эти лазеры при рецидивирующем кровотечении из кожи или слизистых оболочек, например при болезни Рандю Ослера Вебера.
Другие лазеры, в частности углекислотный и диодный, вызывают коагуляцию.
б) Передняя тампонада носа при кровотечении. Техника: прежде всего выполняют местную анестезию слизистой оболочки носа. Полоску марли шириной 2-4 см, пропитанную мазью, вводят в полость носа, укладывая слоями в направлении сверху вниз или сзади вперед. Тампонада должна быть достаточно тугой, чтобы сдавить источник кровотечения. В качестве альтернативы можно выполнить пневматическую тампонаду раздуваемым баллоном.
Если передняя тампонада носа при профузном носовом кровотечении окажется неэффективной, например при травме носа или разрыве сосуда при артериальной гипертензии, а также при скрытом источнике кровотечения или его расположении в задней части полости носа, для осуществления гемостаза можно использовать один из следующих способов.
Для остановки носового кровотечения прибегают к тампонаде полости носа с помощью марлевого тампона, пропитанного пантеноловой мазью или смоченного раствором тетракаина с эпинефрином или тромбином. В Великобритании широко используют тампоны, пропитанные висмутом-йодоформом-парафином. В качестве альтернативного средства можно воспользоваться тампонами, представляющими собой напальчник, наполненный поливиниловым спиртом, спрессованным до состояния полимерной пены (Мероцель).
Применяют также гигроскопические тампоны, содержащие оксицеллюлозу (Оксицель), целлюлозу или синтетические материалы, например гидроколлоид (Рапид Рино), которые при смачивании расширяются. К другим средствам относятся желатиновая губка, тампоны с гиалуроновой кислотой или кровоостанавливающими веществами, например тромбином.
Применяют также фибриновый клей. В раздуваемых баллонах, разработанных Мейзингом для тампонады полости носа и носоглотки, давление легко дозируется. К приспособлениям, действующим аналогичным образом, относятся катетеры для остановки носового кровотечения (например, катетер Эпи-Макс), хоанальные баллонные катетеры, баллонные катетеры для носовых кровотечений и катетер Фолея.
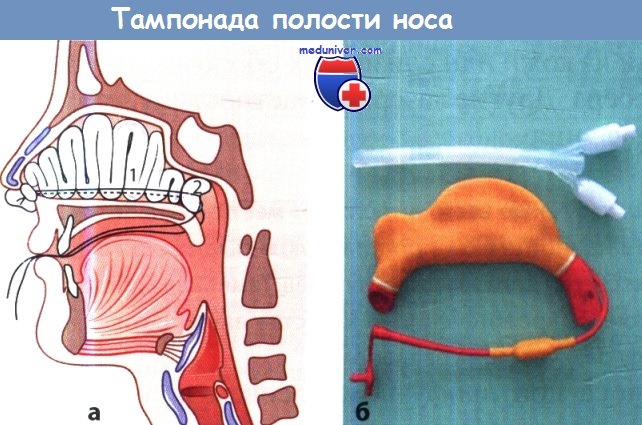
а Тампонада полости носа: 1 — передняя тампонада носа закладыванием тампона в виде вертикальных колен;
2 — полость носа после завершения введения тампона (тампонада по Беллоку).
б Два надувных баллона для тампонады полости носа и носоглотки.
в) Задняя тампонада носа при кровотечении. Задняя тампонада носа — очень болезненная процедура, поэтому ее выполняют под общим обезболиванием с интубацией трахеи или по крайней мере под тщательной местной анестезией.
Принцип. Марлевым тампоном с привязанной к нему нитью перекрывают хоану, фиксируя его в ней и предотвращая тем самым вытекание крови из полости носа в носоглотку. После этого выполняют переднюю тампонаду. Первоначально описанная Беллоком методика задней тампонады была обременительной для пациента, требовала от хирурга определенных навыков, а также выполнения эффективной анестезии. Легче и эффективнее изолировать заднюю часть полости носа от носоглотки, если воспользоваться катетером с раздуваемой манжетой на конце.
Методика. Под общим обезболиванием или, если необходимо, под местной анестезией катетер с надувной манжетой проводят в носоглотку через половину носа, в которой возникло кровотечение. Манжету раздувают водой, пока она не перекроет вход в носоглотку и не предотвратит затекание в нее крови из полости носа, после чего тампонируют переднюю часть полости носа и фиксируют выступающий из нее катетер.
Подобные катетеры с надувной манжетой на конце всегда должны быть в больницах и у всех практикующих оториноларингологов.
При выраженном искривлении перегородки носа или наличии костного шипа может понадобиться хирургическая коррекция.
Осложнения. Несмотря на эффективность тампонады с помощью катетера с раздуваемой манжетой, последняя при чрезмерном давлении на слизистую оболочку может вызвать ее некроз, изъязвление, развитие инфекции и в конечном итоге образование рубца и спаек.
Катетер, оставляемый в полости носа, или нити, привязанные к тампону, перекрывающему вход в носоглотку, не должны сильно давить на крылья носа и колумеллу, так как это может привести к быстрому развитию некроза, по заживлении которого в области верхушки носа и в передней части полости носа образуются рубцы. Постназальный тампон не должен находиться в носоглотке больше, чем требуется, и никогда более 5-7 дней. До удаления тампона профилактически назначают антибиотики, учитывая повышенный риск развития синусита или среднего отита из-за затрудненного оттока, так как тампон при правильном его расположении перекрывает глоточное отверстие слуховой трубы.
P.S. Все носовые тампоны надо надежно фиксировать во избежание аспирации. Особая осторожность необходима при использовании мазей из-за возможности образования обезображивающих липогранулем (даже спустя несколько лет после тампонады), которые требуют хирургического удаления.

Точки, в которых можно перевязать крупные артерии для остановки профузного носового кровотечения:
а Общий вид. 1 — внутренняя верхнечелюстная артерия; 2 — перевязка наружной сонной артерии; 3 — наружная сонная артерия; 4 — внутренняя сонная артерия; 5 — общая сонная артерия.
б Перевязка или эмболизация решетчатых артерий.
в Перевязка или эмболизация внутренней верхнечелюстной или клиновидно-нёбной артерии в крылонёбной ямке, г Эмболизация с помощью спирали.
г) Эндоскопическое выявление источника кровотечения и осуществление гемостаза. Эндоскопическое вмешательство проводят под местной или общей анестезией с выполнением при необходимости коррекции перегородки носа и резекцией ячеек решетчатого лабиринта.
Под эндоскопическим контролем можно прижечь решетчатую и клиновидно-нёбную артерии с помощью биполярного электрокоагулятора.
— Эмболизация артерии. При рецидивирующих носовых кровотечениях, которые не поддаются консервативному лечению, выполняют интервенционную эмболизацию под рентгенологическим контролем. Наиболее современным является метод селективной эмболизации кровоточащей артерии при выполнении цифровой субтракционной ангиографии. Селективную эмболизацию можно выполнить и без сложного оборудования во время традиционной ангиографии. Эмболизируют, например, верхнечелюстную и лицевую артерии.
— Лигирование кровоточащего сосуда. К лигированию кровоточащего сосуда прибегают в случае опасного для жизни кровотечения, если остановить его упомянутыми выше методами и средствами не удается. В зависимости от источника кровотечения лигируют внутреннюю верхнечелюстную артерию в крылонёбной ямке, переднюю и заднюю решетчатые артерии или наружную сонную артерию у переднего края грудино-ключично-сосцевидной мышцы выше уровня отхождения язычной артерии.
Однако следует отметить, что указанные способы остановки носового кровотечения были разработаны в то время, когда эндоскопия как метод выявления источника кровотечения и его остановки еще не была разработана.
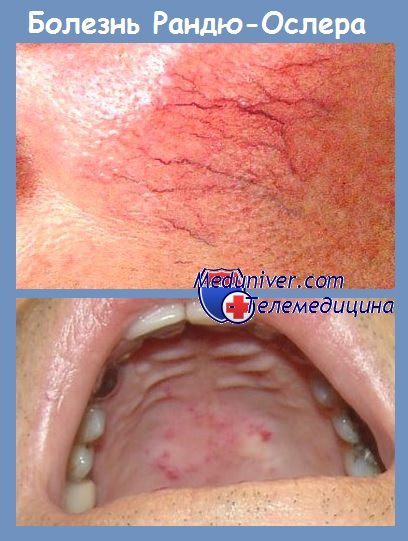
д) Кровотечение при наследственной телеангиэктазии (болезни Рандю-Ослера-Вебера). Гомозиготные носители гена данного заболевания страдают повторными кровотечениями даже в детском возрасте, отчасти в результате гемогрансфузий. Больным с данной патологией следует избегать травмирования слизистой оболочки, смазывать ее мазями или растительным маслом, смачивать изотоническими растворами или вводить в полость носа тампоны, пропитанные раствором антибиотиков.
Современный метод симптоматического лечения наследственной телеангиэктазии известен как «оптический кисетный шов». Он состоит в воздействии на данный участок пораженной кожи или слизистой оболочки лучом аргонового или Nd:YAG-лазера до появления нежного белесого пятна (т.е. не коагулируя кожу или слизистую).
Вначале наблюдается выраженная тканевая реакция и возобновление незначительного кровотечения, но по мере формирования рубца и облитерации сосудов риск кровотечения и его интенсивность уменьшаются.
При дермопластике по Сондерсу слизистую оболочку передней части перегородки носа удаляют и на ее место трансплантируют расщепленный кожный лоскут, выкроенный из отдаленных участков тела.
Полное закрытие полости носа с помощью лоскутов, мобилизованных в области внутренних клапанов носа (операция Янга), с успехом выполняют у больных с тяжелыми частыми кровотечениями, которым описанные выше методы остановки кровотечения не помогали.
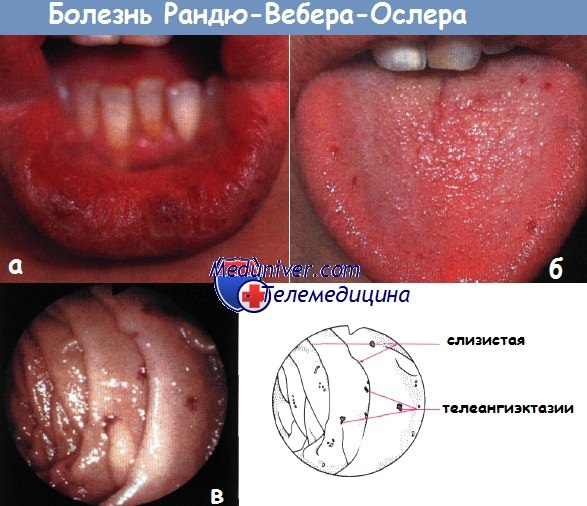
а — телеангиэктазии губ
б — телеангиэктазии языка
в — эндоскопическая картина телеангиэктазии у пациента с болезнью Рандю-Вебера-Ослера.
Дистальная часть двенадцатиперстной кишки. Видны множественные поражения более отдаленных частей тонкой кишки
— Также рекомендуем «Симптомы искривления перегородки носа и операция при ней»
Оглавление темы «Болезни носа»:
- Симптомы внутримозговых осложнений воспаления пазухи носа
- Симптомы остеомиелита костей черепа и нижней челюсти при воспалении пазухи носа
- Все причины отека лица списком
- Все причины носового кровотечения и обследование при них
- Первая помощь и остановка носового кровотечения
- Симптомы искривления перегородки носа и операция при ней
- Симптомы нагноения носовой перегородки — абсцесса и гематомы
- Симптомы дырки (перфорации) носовой перегородки и ее лечение
- Симптомы перелома костей носа и их лечение
- Как делается репозиция костей носа при переломе — методы
Источник
Существует множество разнообразных причин, способных спровоцировать истекание крови из носа. Зачастую носовое кровотечение прекращается самостоятельно, и не требует квалифицированной медицинской помощи. При массивных же кровопотерях либо в случае рецидивов, показано хирургическое вмешательство.
На сегодняшний день существует множество методик лечения тяжелых кровотечений из носа: некоторые из них малоинвазивные, другие порой чреваты серьезными обострениями. Выбор той или иной методики лечения подбирается доктором лично для каждого пациента после проведения комплексного обследования.
Диагностика и дифференциальная диагностика носовых кровотечений – какие заболевания могут проявляться кровью из носа?
Для диагностирования рассматриваемого патологического состояния доктор принимает во внимание несколько факторов:
- Непосредственные проявления кровотечения. Его можно определить визуально, — если кровь вытекает из носовых ходов наружу. Истечение крови в ротоглотку подтверждается посредством фарингоскопии.
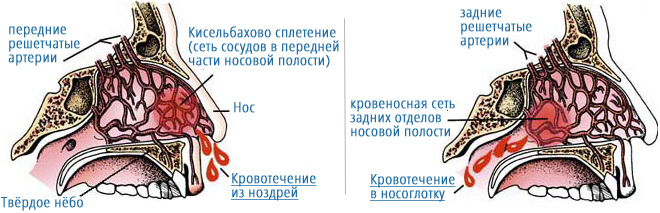
- Признаки острой кровопотери. Являются индивидуальным показателем и определяются возрастом потерпевшего, количеством утраченной крови, интенсивностью и локализацией кровотечения. Зачастую кровотечение диагностируют в передней секции перегородки носа вследствие повреждения зоны Киссельбаха. Указанная область наделена слишком тонким слизистым слоем, который не способен качественно защитить кровеносные сосуды от механических раздражителей, а также от скачков артериального давления. Такого рода носовые кровотечения, в большинстве случаев, останавливаются самопроизвольно и не представляют угрозу для жизни. Кровотечения в задней области носовой перегородки достаточно опасны возможными объемами кровопотери. Для определения точного места, откуда истекает кровь применяют переднюю риноскопию, фарингоскопию, а также внешний осмотр.
- Симптоматика болезни, которая спровоцировала носовое кровотечение. Подобных заболеваний может быть несколько, и для их выявления проводят лабораторные исследования (ОАК, коагулограмма и т.д.):
- Серьезные сбои в работе сердца, печени либо почек.
- Дефекты в строении сосудов, на фоне которых возникает гипертония.
- Атеросклероз.
- Заболевания крови.
- Воспаление слизистой оболочки носовой полости: ринит, синусит и т.д.
- Наследственные болезни, при которых стенки кровеносных сосудов слишком тонкие, и повреждаются при малейшем травмировании.
- Дефицит витаминов в организме.
- Нарушения гормонального характера.
- Патологические новообразования в носу, у основания черепа.
- Незначительное повышение температуры тела вследствие инфицирования организма, перегревания и т.д.
Если истекающая кровь имеет ярко-алый окрас, она пенистая, и сопровождается кашлем — область поражения локализируется в легких.
При вытекании из носа густой темной крови врачи не исключают вероятность желудочного кровотечения. Хотя подобное явление может быть следствием заглатывания больным большой порции крови.
Терапевтические методы лечения носовых кровотечений – консервативная терапия и тампонада носа
Умеренные носовые кровотечения купируют посредством соленой воды (1 ч.л. соли на 200 гр.), которую принимают не более 20 гр. вовнутрь.
В рамках стационара с целью прекращения носового кровотечения может применяться медикаментозная терапия, которая зачастую включает следующие препараты:
- Дицинон. Способствует усиленной выработке тромбоцитов, а также «запускает» кровеостанавливающую систему. В связи с отсутствием эффекта гиперповышенной свертываемости, указанный препарат может применяться достаточно долго. Его можно принимать перорально, либо вводить внутривенно.
- Аминокапроновая кислота. Данный препарат вводят струйно внутривенно пациентам, у которых нету ДВС-синдрома. Основная цель такого средства – купирование процесса, вызывающего разжижение крови.
- Хлористый кальций. Благоприятствует усилению эффекта от кровеостанавливающих лекарственных средств. Сосудистая стенка становится менее проницаемой, и сокращается более активно. Если носовое кровотечение возникло на фоне черепно-мозговой травмы, хлористый кальций назначают в ограниченных дозах.
- Викасол. Является модернизированным аналогом витамина К. Терапия с участием данного препарата показана не более 4-х дней, так как в дальнейшем могут возникнуть сбои в функционировании тромбоцитов. Викасол вводят внутримышечно, и нужный эффект – усиление кровеостанавливающих средств – наступает не ранее, чем через 18 часов.
- При интенсивных носовых кровотечениях вливают 500 мл свежей плазмы, которая способна быстро сворачивать кровь.
В том случае, если медикаментозная терапия не подействовала, приступают к тампонаде.
В зависимости от локализации кровотечения, она бывает двух видов:
1. Передняя тампонада носа
Актуальна при расположении кровоточащего участка в передней секции полости носа.
Для этих целей применяют ватные турунды, длина которых около 50 см, а ширина – около 2-х см.
Марлевую турунду вводят при помощи коленчатого пинцета, а контролируют указанный процесс посредством носового зеркала.
Зачастую используют стерильный бинт, который предварительно пропитывают 3-процентным раствором перекиси водорода или 5-процентным раствором аминокапроновой кислоты.
Чтобы минимизировать болевые ощущения, полость носа предварительно сбрызгивают аэрозольным обезболивающим.
Взрослым для обеспечения тугой тампонады требуется 2-3 турунды. Качество передней тампонады проверяют при помощи фарингоскопии: это позволяет изучить заднюю стенку глотки на предмет наличия крови.
Если все проведено правильно, больному накладывают пращевидную повязку.
Видео: Передняя тампонада носа
Основная цель передней тампонады – механическое прижатие поврежденного участка. Смачивание бинта в специальных медицинских растворах ускоряет остановку крови.
2. Задняя тампонада носа
Актуальна в тех случаях, если после выполнения передней тампонады кровь продолжает стекать по задней стенке глотки.
- Начинают манипуляцию с проведения катетера по маршруту нос-носоглотка-ротоглотка. Второй конец при помощи пинцета осторожно, чтобы не поранить заднюю стенку глотки, извлекают через рот.
- К извлеченному концу трубки приматывают тампон, используя при этом лигатурные нити. Указанные нити завязывают на узел таким образом, чтобы расстояние от лигатуры до тампона было больше, чем длина по дну полости носа. Таким образом, бахрома нитей выйдет наружу, и не будет локализироваться в носовой полости.
- Тампон задвигают постепенно: сначала по мягкому, потом по твердому небу, параллельно натягивая катетер с закрепленной нитью со стороны носа.
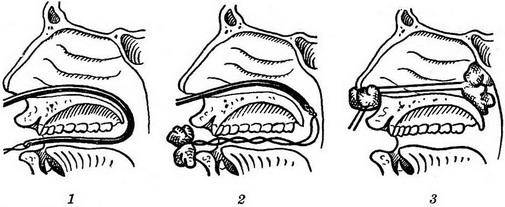
- После плотной фиксации тампона в просвете хоаны катетер отрезают, удерживая нить в натянутом состоянии, и выполняют переднюю тампонаду носа, алгоритм которой был описан выше.
- По завершению всех манипуляций свободный конец лигатуры в зоне преддверия носа завязывают на узел, применяя марлевый шарик.
- Последний этап рассматриваемой процедуры – наложение пращевидной повязки.
Видео: Задняя тампонада носа
Показания к оперативному лечению носовых кровотечений
Больным с носовыми кровотечениями показанием для проведения хирургического вмешательства является неэффективность консервативной терапии, а также рецидивирующие (сильные и слабые) кровотечения.
Согласно статистическим данным, на сегодняшний день к операционному лечению указанного патологического состояния прибегают в 10% случаев.
Хирургические методы лечения кровотечений из зоны Киссельбаха – особенности операций
Существует множество методик хирургического лечения рассматриваемого состояния.
Наиболее популярной в наши дни является коагуляция зоны Киссельбаха.
Она бывает нескольких видов:
- С использованием химических средств. Главными атрибутами подобной процедуры являются 50-процентный раствор нитрата серебра либо трихлоруксусная кислота. Указанные вещества благоприятствуют «запаиванию» поврежденных участков, однако они могут привести к обширному ожогу и к появлению рубцов. Данный метод редко используют на практике в силу возможных обострений.
- Радиоволновая коагуляция. Является безопасным и надежным способом остановки носового кровотечения. Благодаря тому, что мощность лучей можно регулировать, удается добиться минимизации некроза тканей в будущем. Аналогичный принцип действий у СО2-лазерной методики прижигания поврежденных кровеносных сосудов. Главным же недостатком указанной методики является ее высокая стоимость.
- Электрокоагуляция. Используется для лечения мелких сосудов, которые располагаются в передней секции перегородки носа. Процедуру проводят после местной анестезии.
- Криодеструкция с применением жидкого азота. Является щадящей методикой лечения: после манипуляции не остается шрамов, а слизистая оболочка восстанавливается достаточно быстро.
Могут также применяться более инвазивные манипуляции:
- Двусторонняя перевязка наружной сонной артерии посредством лигатур. К указанной методике обращаются при неэффективности вышеуказанных методов лечения. Для доступа до магистральных сосудов оперирующий делает разрез длинной около 7 см в области, что ниже уровня угла нижней челюсти на 3 см. Здесь очень важным моментом является правильный выбор артерии: перевязка внутренней сонной артерии может привести к летальному исходу.
- Эмболизация кровоточащего сосуда+ангиография. Показана при тяжелых носовых кровотечениях, которые возникли на фоне повреждений внутренней сонной артерии. Подобная манипуляция нуждается в дорогостоящей медицинской аппаратуре, и для ее проведения доктор должен обладать достаточным опытом.
Послеоперационный период после операции – могут ли быть осложнения, и как их избежать?
При массивных носовых кровотечениях требуются срочные медицинские мероприятия. В противном случае, из-за больших объемов кровопотери могут иметь место серьезные сбои в работе внутренних органов.
- После остановки носового кровотечения пациент некоторое время остается в стационаре, т.к. он нуждается в ежедневном контроле со стороны ЛОР-врача.
- Тампон оставляют на 1-2 дня, орошая его каждый день аминокапроновой кислотой. При тяжелых случаях больной находится с турундой в носу до 7 дней.
- После проведения задней тампонады проводится антибиотикотерапия с целью минимизации риска инфицирования.
Для предотвращения рецидива носового кровотечения рекомендуется придерживаться следующих рекомендаций:
- Витаминотерапия с преобладанием витамина группы К и С.
- Своевременное устранение состояний, связанных с повышением артериального давления.
- Закаливание организма: контрастный душ, холодные обтирания/обливания и т.д.
- Воздержание от приема спиртных напитков и табакокурения.
- Занятие спортом (кроме контактных видов).
- Адекватное лечение недугов, связанных с функционированием внутренних органов.
- Правильный рацион питания.
Источник


