Язвенные кровотечения современная тактика
Кровотечение из гастродуоденальных язв — показание к неотложной операции:
- экстренной, если с помощью нехирургических методов его не удаётся остановить;
- срочной, когда слишком велика угроза его рецидива.
Таким образом, в экстренном порядке оперируют следующих пациентов:
- больных с профузным продолжающимся кровотечением, геморрагическим шоком и клинико-анамнестическими данными, свидетельствующими о кровотечении язвенной природы;
- больных с массивным кровотечением, если консервативные мероприятия, включая эндоскопические методы, оказались неэффективными;
- больных с рецидивом кровотечения в стационаре.
Срочная операция показана больным с язвенным кровотечением, остановка которого консервативными способами представляется недостаточно надёжной, или есть указания на высокий риск рецидива кровотечения. Больным этой группы хирургическое вмешательство, как правило, проводят в течение 12—24 ч с момента поступления (время, необходимое для подготовки больного к операции). Следует лишь подчеркнуть, что доля таких больных по мере внедрения надёжных средств неоперативного гемостаза постепенно сокращается, о чём уже было сказано выше. Особые надежды возлагают на комбинированный способ ведения таких больных, включающий адекватный эндоскопический гемостаз и современную противоязвенную терапию, включающую дозированное внутривенное введение блокатора протонной помпы под контролем 24-часовой рН-метрии.
Прогноз рецидива кровотечения, остановленного эндоскопически, основывают на учёте клинико-лабораторных данных, отражающих в основном интенсивность кровотечения, и результатах эндоскопического исследования. Клинико-лабораторные критерии высокой угрозы рецидива кровотечения:
- клинические признаки геморрагического шока;
- обильная рвота кровью и/или массивная мелена;
- дефицит глобулярного объёма, соответствующий тяжёлой степени кровопотери.
Эндоскопические критерии высокой угрозы возврата кровотечения:
- крупные тромбированные сосуды в язвенном кратере;
- язвенный дефект большого диаметра и глубины;
- локализация язвы в проекции крупных сосудов.
Наличие двух любых неблагоприятных факторов расценивают как свидетельство существующей угрозы повторного кровотечения.
Если кровотечение остановлено консервативными методами и риск его возобновления невелик, неотложное оперативное вмешательство не показано, таких больных ведут консервативно.
В практической хирургии выделяют ещё одну группу больных, для которых неотложная операция любого объёма неприемлема. Это больные преклонного возраста с предельной степенью операционно-анестезиологического риска, как правило, обусловленного декомпенсацией сопутствующих заболеваний на фоне перенесённой кровопотери. Таких больных, даже при указаниях на высокий риск рецидива кровотечения, вынужденно ведут консервативно, как указано выше, с динамическим эндоскопическим контролем. Контрольные эндоскопические исследования носят в таких случаях лечебный характер, их проводят ежедневно до исчезновения риска рецидива кровотечения. Хирургическую операцию таким больным проводят как сугубо вынужденную меру («операция отчаяния»).
Выбор метода хирургического вмешательства, прежде всего, зависит от тяжести состояния больного, степени операционно-анестезиологического риска, а также локализации и характера кровоточащей язвы. До сравнительно недавнего времени вопрос о выборе метода операции при этом осложнении язвенной болезни решали фактически однозначно — резекция желудка. Сейчас у хирурга в арсенале существуют следующие средства хирургического лечения язвенных желудочных кровотечений.
Органосохраняющие операции с ваготомией (как правило, стволовой) применительно к запросам неотложной хирургии имеют особое значение, так как отличаются технической простотой. Остановка кровотечения из дуоденальной язвы заключается в пилородуоденотомии, иссечении и/или прошивании источника кровотечения отдельными швами (рис. 1), а при пенетрации — с выведением язвенного кратера из просвета кишки (экстрадуоденизацией) и последующей стволовой ваготомией с пилоропластикой. Летальность после этой операции составляет 3—5%.

Рис. 1. Прошивание кровоточащей язвы. Выполнена продольная гастродуоденотомия. Края разреза разведены в поперечном направлении. На задней стенке двенадцатиперстной кишки видна язва с сосудом, которую прошивают 8-образным швом.
Антрумэктомия с ваготомией при дуоденальной локализации кровоточащей язвы показана больным со сравнительно невысокой степенью операционного риска (молодой возраст, небольшая или средняя степень кровопотери). Негативная сторона этой операции — техническая сложность, вместе с тем она обеспечивает более надёжную остановку кровотечения и большую радикальность лечения язвенной болезни. Последнее обстоятельство немаловажно, когда массивному кровотечению предшествует длительный анамнез с упорным течением заболевания. Кроме того, такой вариант операции показан пациентам с сочетанными осложнениями — кровотечением и поздней стадией стеноза, а также при сочетанной форме язвенной болезни. При проведении вмешательства хирург .должен быть готов к закрытию «трудной» дуоденальной культи, когда речь идёт о язве, пенетрирующей в поджелудочную железу. Летальность после этой операции составляет 5—10%.
Пилоропластику с иссечением или прошиванием язвы без ваготомии выполняют вынужденно в связи с продолжающимся кровотечением, которое невозможно остановить эндоскопическим способом, как правило, у пациентов пожилого и старческого возрастов с крайне высоким операционно-анестезиологическим риском. Послеоперационная летальность у таких больных превышает 50%.
Резекция желудка (рис. 2) показана при кровоточащей желудочной язве, если степень операционного риска сравнительно невысока. Послеоперационная летальность после резекции составляет 2—7%.
Иссечение язвы (клиновидная резекция) или прошивание желудочной язвы через гастротомический доступ можно предпринять у больных с предельно высокой степенью операционного риска. Этим технически несложным оперативным вмешательством можно остановить кровотечение из язвы желудка. Такие операции носят характер «вынужденных», когда другие средства гемостаза исчерпаны. Послеоперационная летальность превышает 50%.

Рис. 2. Резекция желудка по Гофмейстеру—Финстереру (схема операции): 1 — культя двенадцатиперстной кишки; 2— гастроэнтероанастомоз.
Послеоперационный период
Особенности ведения ближайшего послеоперационного периода зависят от тяжести состояния больных (степень кровопотери, пожилой возраст и сопутствующие заболевания), а также от характера проведённого оперативного вмешательства. Послеоперационный период у больных, перенёсших прошивание кровоточащей язвы и органосбеегающие операции с ваготомией, имеет особенности. В ближайшем послеоперационном периоде больному проводят курс противоязвенной терапии, включающий ингибиторы протонной помпы либо последнее поколение Н2-блокаторов, а также комплекс антихеликобактерной терапии. Особенность послеоперационного периода у этих больных — необходимость профилактики моторно-эвакуаторных расстройств оперированного желудка.
Прогноз
Арсенал современных консервативных и оперативных методов позволяет с удовлетворительными результатами решить сложный вопрос об угрозе жизни больного с профузным язвенным кровотечением. Многое зависит от своевременности и адекватности оказания неотложной помощи.
После оценки ближайших результатов операций (резецирующих, органосохраняющих с ваготомией) больные, находящиеся на диспансерном наблюдении, должны быть через 2—3 мес переданы врачу-гастроэнтерологу. Прогноз рецидива язвы зависит не только от проведённого оперативного вмешательства (оно должно быть патофизиологически обоснованным), но и от хорошо организованной консервативной терапии (поддерживающая и противорецидивная антисекреторная терапия, антихеликобактерное лечение с достижением эрадикации). Особое место занимают больные, перенёсшие язвенные кровотечения из желудочной язвы. Им необходимо пристальное внимание из-за возможности ракового перерождения (малигнизации) хронической язвы желудка.
Савельев В.С.
Хирургические болезни
Опубликовал Константин Моканов
Источник
- Авторы
- Резюме
- Файлы
- Ключевые слова
- Литература
Черкасов М.Ф.
1
Лагеза А.Б.
1
1 ГБОУ ВПО «Ростовский государственный медицинский университет Минздрава России»
С целью совершенствования и упрощения дифференцированного подхода к тактике лечения язвенных гастродуоденальных кровотечений авторами разработан алгоритм лечебно-диагностических мероприятий. Выделены клинико-лабораторные и эндоскопические критерии высокого риска кровотечения, сочетание двух из которых является показанием к выполнению срочному оперативному лечению. Представлен опыт лечения 493 больных с язвенными гастродуоденальными кровотечениями в Городской больнице скорой медицинской помощи г. Ростова-на-Дону. Оперированы 79 (16%) больных. Окончательный гемостаз достигнут эндоскопически у 414 пациентов, в том числе у 84 (17%) после рецидива кровотечения. Полученные данные послеоперационной и общей летальности позволяют говорить об эффективности метода, возможности его применения как одного из способов определения тактики лечения больных с язвенными гастродуоденальными кровотечениями в хирургических стационарах с целью улучшения результатов лечения данной патологии.
оперативное лечение
тактика лечения
язвенное кровотечение
1. Бабкин О.В., Мовчун В.А., Бабкин Д.О. Выбор метода операции в лечении желудочно-кишечных кровотечений // Материалы ХI съезда хирургов Российской Федерации. – Волгоград, 2011. – С. 647.
2. Василенко Ю.В., Филимонов М.И., Прокушев В.С. Оптимизация лечения язвенных гастродуоденальных кровотечений // Материалы V Конгресса московских хирургов «Неотложная и специализированная хирургическая помощь». – Москва, 2013. – С. 84-85.
3. Лагеза А.Б. Видеоэндохирургическое лигирование язвенных гастродуоденальных кровотечений // Современные проблемы науки и образования. – 2013. — № 2. – URL: https://www.science-education.ru/108-8803.
4. Лебедев Н.В., Климов А.Е. Лечение больных с язвенными гастродуоденальными кровотечениями // Хирургия. – 2009. — № 11. – С. 10-13.
5. Лобанков В.М., Лызиков А.Н., Призенков А.А. Язвенные кровотечения в Беларуси: тенденции двух десятилетий // Материалы ХI съезда хирургов Российской Федерации. – Волгоград, 2011. – С. 674.
6. Луцевич Э.В., Белов И.Н. Лечение гастродуоденальных кровотечений. От хирургии к терапии? // Хирургия. – 2008. — № 1. – С. 4-7.
7. Савельев В.М., Сажин В.П., Юрищев В.А., Юрищев В.А., Грыженко С.В., Климов Д.Е., Сажин И.В., Нуждихин А.В. Эндоскопические подходы к лечению эзофагогастродуоденальных кровотечений // Материалы Второго съезда хирургов ЮФО. – Пятигорск, 2009. – С. 95.
8. Селезнев Ю.А., Баширов Р.С., Баширов С.Р., Гайдаш А.А., Гольчик А.В. Место лечебной эндоскопии в комплексном лечении больных с язвенными желудочно-кишечными кровотечениями // Эндоскопическая хирургия. – 2010. — № 1. – C. 48-51.
9. Таранов И.И., Мамедов М.А. Особенности хирургического лечения больных с кровоточащими язвами двенадцатиперстной кишки, пенетрирующими в гепатобиллиарную систему // В сб.VI Всероссийская конференция общих хирургов, объединенная с VI Успенскими чтениями. – Тверь, 2010. – С. 109.
10. Филонов Л.Г., Черкасов М.Ф., Мельнов А.В., Филонов И.Л. Хирургическая помощь больным желудочно-кишечными кровотечениями в Ростовской области за последнее 20-летие в зеркале статистики // Материалы Второго съезда хирургов ЮФО. – Пятигорск, 2009. – С. 98-99.
Введение
Число больных с язвенными гастродуоденальными кровотечениями (ЯГДК) из года в год растет и составляет 46-103 на 100 000 взрослого населения в год. Общая летальность при данной патологии остается высокой, хотя в последние годы имеет тенденцию к снижению с 8-9 % до 1,5-3% [2, 5, 10].
В лечении язвенных гастродуоденальных кровотечений на протяжении последних 15 – 20 лет основной приоритет принадлежит эндоскопическим методам, позволяющим добиться окончательного гемостаза в 80-97% случаев [7, 8]. Способствует данному факту комбинированное применение нескольких способов эндоскопического лечения при наличии современного оборудования и обученного персонала на фоне адекватной противоязвенной медикаментозной терапии. Однако до настоящего времени остаются спорными вопросы хирургической тактики, определения показаний к операций, сроков ее выполнения и объема оперативного вмешательства. Так, например, в резолюции Всероссийской конференции хирургов «Современные проблемы экстренного и планового хирургического лечения больных язвенной болезнью желудка и двенадцатиперстной кишки» (Саратов, 2003 г.) было сказано, что «экстренная операция показана больным с профузным кровотечением, у которых консервативные мероприятия, включая эндоскопические, были неэффективными, а также больным с рецидивом кровотечения». Вместе с тем за последнее десятилетие появилось много публикаций о возможности достижения окончательной остановки кровотечения и после его рецидива с использованием комбинации эндоскопических методов гемостаза [2, 4, 6], что нашло отражение в резолюции Пленума Проблемной комиссии «Неотложная хирургия» межведомственного научного Совета по хирургии РАМН и Министерства здравоохранения и социального развития РФ от 06.04.2012г., где рекомендуют использовать комбинированный метод эндоскопического гемостаза, а «оперативное лечение производить при невозможности достичь надежного гемостаза с помощью использования нехирургических методов». Доля оперированных больных по поводу острых гастродуоденальных кровотечений остается довольно высокой. По данным министерств здравоохранения разных регионов оперируются от 10 до 20% больных с ЯГДК [5, 10].
В структуре оперативных вмешательств, по данным разных авторов, преобладают резекционные методы – до 50 – 75 % [1, 2, 9]. Отказ от гастродуоденотомии с прошиванием кровоточащего сосуда в язве связан с большим количеством рецидивов кровотечений, связанных с прорезыванием лигирующих швовмия,ое методы (иссечение язвы,осохраняющие методы (иссечение язвы, гастротомия, . При этом хирургические вмешательства сопровождаются высокой летальностью (до 15%) и большим количеством послеоперационных осложнений (от 30 до 45%), среди которых необходимо выделить: рецидивные кровотечения из прошитых язв, несостоятельность гастродуоденотомической раны, кровотечения из зоны данной раны, стенозирование пилородуоденального канала в раннем и позднем послеоперационном периоде, развитие гнойно-воспалительных интраперитонеальных осложнений, осложнений со стороны лапаротомной раны (нагноение, эвентрация, формирование послеоперационных грыж).
Цель исследования
Исследование выполнено с целью улучшения результатов лечения ЯГДК путем применения разработанного алгоритма лечебной тактики.
Материалы и методы
Нами проведен анализ результатов лечения 493 больных с ЯГДК, находившихся на лечении в хирургическом отделении МБУЗ «Городская больница скорой медицинской помощи» г. Ростова-на-Дону. Мужчины составили 79,1%, женщины – 20,9%. Язвенный анамнез выявлен у 73% пациентов, у 17% – кровотечение явилось первой манифестацией язвенной болезни. Все пациенты получили адекватное обследование в объеме осмотра, клинического и биохимического анализов крови и мочи, ультразвуковых, рентгенологических и эндоскопических методов диагностики. По степени кровопотери, согласно классификации А.И. Горбашко (1974), больные распределились следующим образом: легкая степень – 28%, средняя – 39,1%, тяжелая – 32,9%. Источник кровотечения локализовался в двенадцатиперстной кишке в 59%, в желудке – в 41% случаев. Продолжающееся кровотечение из язвы (Forrest 1a,b) при поступлении выявлено у 20,7% больных, в 45% случаев активность кровотечения была оценена как Forrest 2a,b,c и в 34,3% случаев признаков кровотечения на момент исследования в выявленном язвенном дефекте не обнаружено (Forrest 3).
Эндоскопически окончательный гемостаз достигнут у 414 больных (84%). Из средств эндоскопической остановки кровотечения использовали введение в область язвенного дефекта спирт-адреналиновой смеси, а также монополярную и аргоноплазменную коагуляции.
Оперировано 79 больных (16%). Показания к оперативному лечению определяли согласно разработанному нами алгоритму лечебной тактики при ЯГДК. В структуре оперативных вмешательств преобладают органосохраняющие операции:
1. Лапаротомия, иссечение язвы желудка, двенадцатиперстной кишки с пилоропластикой – 38 больных (73,0%).
2. Дистальные резекции желудка – 5 больных (9,6%). Выполнены у больных с сочетанием нескольких осложнений язвенной болезни.
3. Лапаротомия, гастро-, дуоденотомия, прошивание источника кровотечения – 9 больных (17,3%). Произведены при крайне тяжелом состоянии больных и высоким риском выполнения радикальных операций.
4. Оригинальная методика видеоэндохирургического прошивания язвенного дефекта со стороны серозного слоя под эндоскопическим контролем – 27 пациентов (34,2%).
Для снижения инвазивности хирургического лечения нами разработан способ лечения кровоточащих язв желудка и двенадцатиперстной кишки, находящихся на передней стенке (патент на изобретение №2301639 от 27.06.2007г.), который заключается в прошивании кровоточащей язвы одним-тремя сквозными интракорпоральными швами со стороны серозного слоя без вскрытия просвета органа во время эндохирургической операции. Локализация язвенного дефекта и контроль гемостаза осуществляются путем выполнения интраоперационной эзофагогастродуоденоскопии [3]. Применение данного метода оперативного лечения возможно при локализации язвы на передней стенке желудка или луковицы 12-ПК, а также при достаточной эндоскопической визуализации язвенного дефекта (отсутствие больших сгустков, «слепков желудка»).
Результаты и обсуждение
С 2007 г. в лечении больных с ЯГДК использовали разработанный алгоритм лечебной тактики, учитывающий как эндоскопические, так и клинико-лабораторные показатели высокого риска рецидива кровотечения. Самым сложным и дискутабельным в предложенном алгоритме является оценка риска рецидива кровотечения в случае нестабильного гемостаза и выставление показаний к срочному оперативному лечению. Данному вопросу посвящено множество публикаций за последнее десятилетие. Общепринятым на данный момент является прогнозирование риска повторной геморрагии на основании эндоскопических данных с использованием классификации J. Forrest, на что есть непосредственное указание в резолюции Пленума Проблемной комиссии «Неотложная хирургия» (Пятигорск, 2011 г.). Данное положение, на наш взгляд, не совсем полно отвечает на поставленную задачу. Несомненно, необходимо учитывать клинико-лабораторные показатели общего состояния больного. По этому поводу предложены оригинальные методики, шкалы оценки риска рецидива кровотечения. Большинство из них содержит сложные формулы, таблицы, что не упрощает задачу и не экономит время принятия решения хирургом и определения тактики лечения конкретного больного [4].
Нами выделены следующие дополнительные критерии высокого риска рецидива кровотечения:
– Клинико-лабораторные:
1. Клинические признаки геморрагического шока, обильная рвота кровью, обильная многократная мелена, уровень гемоглобина ниже 50гл при поступлении в стационар.
2. Возраст пациента более 60 лет, наличие тяжелой сопутствующей патологии
– Эндоскопические:
3. Локализация язвы в проекции крупных сосудов (задняя стенка луковицы 12 перстной кишки, высокие желудочные язвы по малой кривизне).
4. Язвенный дефект более 1,3 см в желудке и 0,8 см в ДПК, наличие других осложнений язвенной болезни (пенетрация, стеноз).
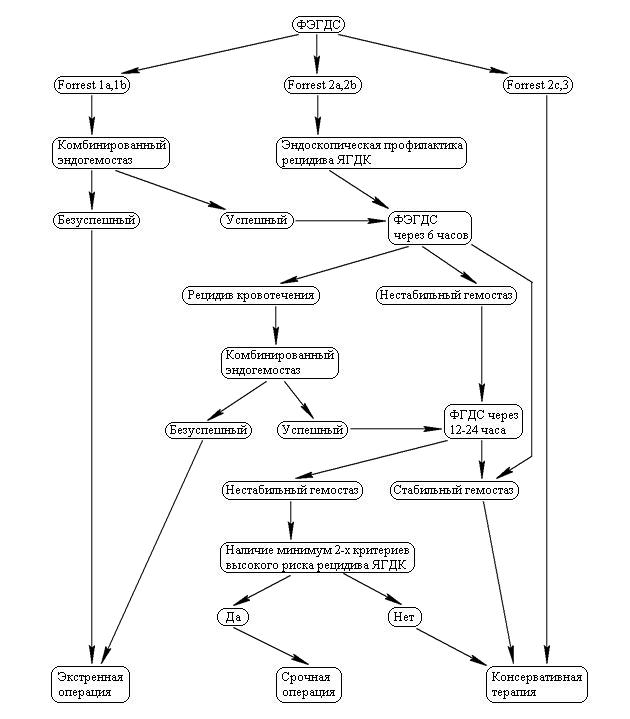
Алгоритм лечебной тактики при ЯГДК
Наличие у больного сочетания любых двух из четырех критериев после контрольной ФЭГДС через 12-24 часа является показанием к срочному оперативному лечению. Показаниями к экстренной операции является безуспешность эндоскопического гемостаза при активном кровотечении Forrest 1a,1b, а также рецидиве кровотечения после первичного или повторного комбинированного эндоскопического гемостаза. Рецидив кровотечения не является абсолютным показанием к экстренному оперативному лечению. При наличии опытного эндоскописта, необходимого оборудования при комбинированном применении методов эндоскопического гемостаза повторная эндоскопическая остановка кровотечения позволила завершить лечение 84 (17%) больных с рецидивом кровотечения консервативно. Особо важная роль при этом принадлежит круглосуточной парентеральной антисекреторной терапии с использованием ингибиторов протонной помпы. Наличие у больного сочетания любых двух из четырех критериев высокого риска рецидива кровотечения после контрольной ФЭГДС через 12-24 часа является показанием к срочному оперативному лечению.
Послеоперационная летальность составила 8,9%, общая – 1,4%. Осложнения развились в 24% случаев: рецидивные кровотечения из ушитой язвы – 5 % (у 3 пациентов кровотечение остановлено эндоскопически, а у 1 больного – путем повторного оперативного лечения); нагноения лапаротомной раны – 10,1 % (8 пациентов, у 2 из которых развилась эвентерация и потребовалась релапаротомия); несостоятельность гастродуоденотомной раны – 2,5 % (у одного больного свищ закрылся консервативно на 16 сутки, а во втором случае понадобилась повторная операция); острая сердечно-сосудистая недостаточность – 10,1% (8 пациентов); пневмония в раннем послеоперационном периоде – 5 % (3 пациента); тромбофлебиты вен нижних конечностей – у 2 пациентов (2,5 %).
Заключение
Таким образом, разработанный алгоритм и выделенные критерии высокого риска рецидива кровотечения позволяют оптимально выбрать дифференцированный подход к тактике лечения ЯГДК и добиться удовлетворительных результатов лечения данной патологии, согласующихся с большинством современных публикаций.
Рецензенты:
Таранов И.И., д.м.н., профессор, заведующий кафедрой военно-полевой и военно-морской хирургии с курсом военно-полевой терапии ГБОУ ВПО «Ростовский государственный медицинский университет» Министерства здравоохранения Российской федерации, г. Ростов-на-Дону.
Дегтярев О.Л., д.м.н., доцент кафедры хирургических болезней ФПК и ППС ГБОУ ВПО «Ростовский государственный медицинский университет» Министерства Здравоохранения Российской Федерации, г. Ростов-на-Дону.
Библиографическая ссылка
Черкасов М.Ф., Лагеза А.Б. ХИРУРГИЧЕСКАЯ ТАКТИКА ПРИ ЛЕЧЕНИИ ЯЗВЕННЫХ ГАСТРОДУОДЕНАЛЬНЫХ КРОВОТЕЧЕНИЙ // Современные проблемы науки и образования. – 2013. – № 6.;
URL: https://science-education.ru/ru/article/view?id=11165 (дата обращения: 27.04.2020).
Предлагаем вашему вниманию журналы, издающиеся в издательстве «Академия Естествознания»
(Высокий импакт-фактор РИНЦ, тематика журналов охватывает все научные направления)
Источник

