История болезни субарахноидальное кровотечение
История болезни
(неврология)
Субарахноидальное кровоизлияние на фоне гипертонической болезни
Паспортная часть
Ф.И.О: ААА
Возраст: 54 лет (ААА г.р.).
Место жительства: ААА
Профессия: Каменщик.
Место работы: безработный.
Дата госпитализации: ААА.
Кем направлен: Скорой медицинской помощью с направлением из поликлиники.
Диагноз при поступлении: Субарахноидальное кровоизлияние на фоне гипертонической болезни 3 степени.
Субъективное обследование
- Жалобы при поступлении:
Пациент был доставлен в стационар 30 ноября 2005 года в 9:15 утра с жалобами на сильную головную боль (в затылочной и височной долях), тошноту, рвоту, слабость.
- Анамнез заболевания:
По словам пациента, он считает себя больным с 25 ноября. Вначале заболевание проявлялось лишь слабой головной болью, которую пациент игнорировал (так как, по его словам, не привык пользоваться лекарственными препаратами). Головная боль в период с 25 по 29 ноября была периодической и пациент, страдая гипертонической болезнью, думал, что утомился на работе и у немного поднялось давление, ограничивался лишь отдыхом. Вечером 29 ноября к пациенту приходил товарищ (по словам жены больного), но эту встречу, пациент не помнит, после чего у него ухудшилось состояние: возникла сильная головная боль, тошнота, рвота, гиперемия лица, вздулись сосуды на шее и голове, гипергидроз. Жена пациента вызвала скорую помощь, фельдшер измерил давление, оно составляло 220/140 мм. рт. ст. Утром пациент обратился в поликлинику по месту жительства, откуда и был госпитализирован на машине скорой помощи.
- Анамнез жизни
Развитие в детстве: пациент родился 21 октября 1951 года, находился на грудном вскармливании, развитие в детстве (как физическое, так и психическое) было нормальным (без особенностей).
Перенесённые заболевания: в детстве пациент перенёс некоторые заболевания (корь, паракоклюш), будучи взрослым болеет редко и только ОРВИ и аденовирусными инфекциями. На данный момент, больной страдает гипертонической болезнью 3 степени (эта болезнь, по словам пациента, появилась ещё в юношестве).
Эпидемиологический анамнез: Пациент отрицает контакты с инфекционными больными (в том числе и с больными гепатитом В и С), переливания крови. А также контакты с инфицированными больными туберкулёзом и венерическими заболеваниями. Больной перенёс операцию по восстановлению глаза в 1996 году.
Лекарственная непереносимость: пациент отрицает аллергические реакции после применения лекарственных препаратов.
Аллергологический анамнез: пациент указывает на небольшую аллергическую реакцию (проявляющаяся зудом) после приёма большого количества шоколада или апельсинов.
Половое развитие: соответствует возрасту.
Условия труда и быта: Пациент проживает в собственном доме вдвоём с женой. Дом благоустроен, но отсутствует горячая вода. Условия труда не благоприятны, так как пациент подрабатывает на строительных площадках в течение всего года.
Вредные привычки: больной отрицает наличие вредных привычек.
Семейный анамнез: ААА женат и имеет троих уже взрослых сыновей (которые на данный момент проживают в Братске).
Наследственность: наследственность у пациента отягощена, так как его мать также страдала гипертонической болезнью.
Объективное обследовании:
Общее состояние: состояние средней тяжести.
Состояние сознания: сознание ясное (пациент точно ориентируется во времени и пространстве, узнаёт окружающих).
Неврологический статус.
Черепные нервы:
I пара носовые ходы проходимы, запахи различает и индетифицирует.
II пара счёт пальцев с расстояния 5 метров: пациент превосходно считает пальцы на расстоянии 5 метров.
Поля зрения не нарушены.
III, IV, IV пары зрачки правильной формы, симметричны, диаметр зрачков одинаков и составляет 3 мм.
Фотореакция зрачков положительная.
Объём движений глазных яблок полный (в верхних, нижних и боковых отведениях).
Экзофтальм и нистагм отсутствуют.
V пара болевой синдром: у пациента отсутствует.
Точки выхода ветвей тройничного нерва (середина брови, собачья ямка) при пальпации также безболезненны.
Чувствительность на лице не нарушена.
Тонус и сила жевательной мускулатуры после перенесённой патологии не изменилась и находится в пределах рамок нормы.
VII пара глазные щели раскрыты на 6 мм.
Носогубная и лобные складки сглажены с левой стороны.
Смыкаемость глазных щелей полная, симптом ресниц отрицательный.
Вкус на передних 2/3 языка не изменён.
Функция слёзных желёз не нарушена (сухости, дискомфорта и слезоточивости нет).
Гиперакузия отсутствует.
Слюноотделение не изменено.
Симметричность лица в покое и при мимических движениях (сведение бровей, поднятие бровей, оскаливание зубов, надувание шеек и т.д.) не нарушена.
VIII пара шёпотную речь различает с 5 метров.
IX X пара фонация и глотание не нарушены.
Подвижность мягкого нёба не изменена.
Глоточные рефлексы сохранены.
Вкус на задней трети языка остался в норме.
XI пара вынужденное положение головы отсутствует.
Функция трапециевидной и грудиноключнососцевидной мышц в норме.
XII пара язык в полости рта и при высовывании расположен симметрично, при высовывании язык выходит далеко за пределы языка.
Атрофии и фибриллярные подёргивания отсутствуют.
Чувствительность.
Болевые точки, симптомы натяжения, анталгические установки отсутствуют.
Поверхностная чувствительность нарушена на правой руке, начиная с кончиков пальцев и заканчивая верхней третью плеча (нарушена в основном болевая, и тактильная чувствительности).
Глубокая чувствительность не нарушена.
Сложные виды чувствительности также не изменены.
Движение.
Походка: пациент в состоянии средней тяжести был доставлен на носилках и ему был назначен строгий постельный режим.
Поза: не определяется.
Объём активных и пассивных движений: лёжа в постели, пациент совершает активные и пассивные движения в полном объёме.
Мышечная сила пациента соответствует возрасту и полу.
Пробы на скрытую мышечную утомляемость: мышечная утомляемость в норме.
Рефлексы:
- Карпорадиальный в норме.
- Двуглавый в норме.
- Трёхглавый в норме.
- Коленный в норме.
- Ахиллов в норме.
- Кремастерный в норме.
- Подошвенный в норме.
Патологические рефлексы, клонусы, синкенезии: отсутствуют.
Тонус мышц в норме.
Контрактуры отсутствуют.
Менингиальный синдром: ригидность затылочных мышц III пальца; симптомы Брудзинского и Кернига отрицательные.
Трофические и иные нарушения кожи, подкожной клетчатки, мышц, костно-суставного аппарата: отсутствуют.
Координация: не нарушена.
Автоматические движения: не выявлены.
Гиперкинезы и гипокинезии: не обнаружены.
Вегетативная нервная система.
Красный дермографизм: положительный.
Белый дермографизм: отрицательный.
Рефлекторный дермографизм: положительный.
Термометрия кожи: температура кожи на ощупь нормальная, температура тела составляет 37° С.
Пигментация: отсутствует.
Гипергидроз: общий гипергидроз.
Высшая нервная деятельность.
Речь пациента не изменена (отсутствует амнестическая, моторная, сенсорная речь и афония).
Память была нарушена лишь на момент, предшествующий гипертоническому кризу.
Высшие корковые функции не нарушены (отсутствуют афазия, агнозия, апраксия, алексия, акалькулия, аграфия).
Внутренние органы:
- Сердечно сосудистая система:
При осмотре пациента отёков не обнаружено, одышка также отсутствует. Кожные покровы и слизистые оболочки по окраске физиологичны. При осмотре выявляется верхушечный толчок, расположенный в пятом межреберье на 1,5 см. кнутри от левой срединно-ключичной линии. Сердечный толчок, выпячивания в прекордиальной области, ретростернальная и эпигастральная пульсации визуально не определяются. Набухание шейных (яремных) вен, расширение подкожных вен туловища и конечностей, а также видимая пульсация сонных и периферических артерий отсутствуют.
При пальпации лучевых артерий пульс удовлетворительного наполнения, одинаковый на обеих руках, синхронный, равномерный, ритмичный, частота сердечных сокращений составляет 70 ударов в минуту, нормального напряжения, сосудистая стенка вне пульсовой волны не прощупывается. При пальпации верхушечный толчок не высокий, умеренной силы, шириной около 1,5 см. и совпадает во времени с пульсом на лучевых артериях. Сердечный толчок, феномены диастолического и систолического дрожания в прекордиальной области, ретростернальная и эпигастральная пульсации пальпаторно не определяются. Пульсация височных артерий и дистальных артерий нижних конечностей сохранена и одинакова с обеих сторон.
Перкуторно границы сердца:
Верхняя граница относительной сердечной тупости, определяемая по левой окологрудинной линии, находится на третьем ребре, абсолютной сердечной тупости на четвёртом ребре.
Нижняя граница идёт от пятого правого рёберного хряща до верхушки сердца.
Левая граница на уровне пятого межреберья расположена на 1,5 см. кнутри от левой срединно-ключичной линии.
Правая граница относительной сердечной тупости на уровне чет
Источник
Субарахноидальное кровоизлияние — состояние, обусловленное мозговым кровотечением, при котором кровь скапливается в подпаутинном пространстве церебральных оболочек. Характеризуется интенсивной и резкой головной болью, кратковременной потерей сознания и его спутанностью в сочетании с гипертермией и менингеальным симптомокомплексом. Диагностируется по данным КТ и ангиографии головного мозга; при их недоступности — по наличию крови в цереброспинальной жидкости. Основу лечения составляет базисная терапия, купирование ангиоспазма и хирургическое выключение церебральной аневризмы из кровотока.
Общие сведения
Субарахноидальное кровоизлияние (САК) представляет собой отдельный вид геморрагического инсульта, при котором излитие крови происходит в субарахноидальное (подпаутинное) пространство. Последнее располагается между арахноидальной (паутинной) и мягкой церебральными оболочками, содержит цереброспинальную жидкость. Кровь, излившаяся в подпаутинное пространство, увеличивает объем находящейся в нем жидкости, что приводит к повышению внутричерепного давления. Происходит раздражение мягкой церебральной оболочки с развитием асептического менингита.
Спазм сосудов, возникающий в ответ на кровотечение, может стать причиной ишемии отдельных участков головного мозга с возникновением ишемического инсульта или ТИА. Субарахноидальное кровоизлияние составляет около 10% всех ОНМК. Частота его встречаемости за год варьирует от 6 до 20 случаев на 100 тыс. населения. Как правило, САК диагностируется у лиц старше 20 лет, наиболее часто (до 80% случаев) в возрастном промежутке от 40 до 65 лет.
Субарахноидальное кровоизлияние
Причины
Наиболее часто субарахноидальное кровотечение выступает осложнением цереброваскулярных заболеваний и травм головы.
- Разрыв сосудистой аневризмы. Является причиной субарахноидального кровоизлияния в 70-85% случаев. При наличии аневризмы сосудов головного мозга вероятность ее разрыва составляет от 1% до 5% в год и от 10% до 30% в течение всей жизни. К заболеваниям, часто сопровождающимся наличием церебральной аневризмы, относятся: синдром Элерса — Данлоса, факоматозы, синдром Марфана, аномалии виллизиева круга, коарктация аорты, врожденная геморрагическая телеангиэктазия, поликистоз почек и др. врожденные заболевания. Церебральные АВМ обычно приводят к кровоизлиянию в желудочки мозга или паренхиматозно-субарахноидальному кровотечению и редко бывают этиофактором изолированного САК.
- Травмы головы. Субарахноидальное кровоизлияние травматического генеза происходит при ЧМТ и обусловлено ранением сосудов при переломе черепа, ушибе головного мозга или его сдавлении. Примером подобного САК может служить субарахноидальное кровоизлияние, обусловленное родовой травмой новорожденного. Факторами риска САК новорожденного являются узкий таз у роженицы, стремительные роды, переношенная беременность, внутриутробные инфекции, крупный плод, аномалии развития плода, недоношенность.
- Патология эктракраниальных артерий. Субарахноидальное кровоизлияние может возникать вследствие расслоения позвоночной или сонной артерии. В подавляющем большинстве случаев речь идет о расслоении экстракраниальных отделов позвоночной артерий, распространяющемся в ее интрадуральный участок.
- Редкие факторы. В отдельных случаях причиной САК выступают миксома сердца, церебральная опухоль, васкулит, ангиопатия при амилоидозе, серповидно-клеточная анемия, различные коагулопатии, антикоагулянтное лечение.
Факторы риска
Наряду с непосредственными причинами возникновения САК выделяют способствующие факторы: артериальную гипертензию, алкоголизм, атеросклероз и гиперхолестеринемию, курение. В 15-20% САК установить причину кровоизлияния не удается. В таких случаях говорят о криптогенном характере САК. К таким вариантам относится неаневризматическое перимезэнцефалическое доброкачественное субарахноидальное кровоизлияние, при котором кровотечение происходит в цистерны, окружающие средний мозг.
Классификация
В соответствии с этиофактором субарахноидальное кровоизлияние классифицируется на посттравматическое и спонтанное. С первым вариантом зачастую сталкиваются травматологи, со вторым — специалисты в области неврологии. В зависимости от зоны кровоизлияния различают изолированное и сочетанное САК. Последнее, в свою очередь, подразделяется на субарахноидально-вентрикулярное, субарахноидально-паренхиматозное и субарахноидально-паренхиматозно-вентрикулярное.
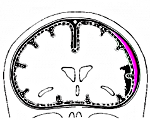
В мировой медицине широко применяется классификация Фишера, основанная на распространенности САК по результатам КТ головного мозга. В соответствии с ней выделяют:
- класс 1 — кровь отсутствует
- класс 2 — САК толщиной менее 1мм без сгустков
- класс 3 — САК толщиной более 1 мм или с наличием сгустков
- класс 4 — преимущественно паренхиматозное или желудочковое кровоизлияние.

КТ головного мозга. Кровь в субарахноидальных ликворных пространствах справа. (фото Вишняков В.Н.)
Симптомы субарахноидального кровоизлияния
Догеморрагический период
Предвестники САК наблюдаются у 10-15% больных. Они обусловлены наличием аневризмы с истонченными стенками, через которые просачивается жидкая часть крови. Время возникновения предвестников варьирует от суток до 2 недель перед САК. Некоторые авторы выделяют его как догеморрагический период. В это время пациенты отмечают преходящие цефалгии, головокружения, тошноту, транзиторную очаговую симптоматику (поражение тройничного нерва, глазодвигательные расстройства, парезы, нарушения зрения, афазию и пр.). При наличии гигантской аневризмы клиника догеморрагического периода имеет опухолеподобный характер в виде прогрессирующей общемозговой и очаговой симптоматики.
Острый период
Субарахноидальное кровоизлияние манифестирует остро возникающей интенсивной головной болью и расстройствами сознания. При аневризматическом САК наблюдается необычайно сильная, молниеносно нарастающая цефалгия. При расслоении артерий головная боль носит двухфазный характер. Типична краткосрочная потеря сознания и сохраняющаяся до 5-10 суток спутанность сознания. Возможно психомоторное возбуждение. Продолжительная потеря сознания и развитие его тяжелых нарушений (комы) свидетельствуют в пользу тяжелого кровотечения с излитием крови в церебральные желудочки.
Патогномоничным признаком САК выступает менингеальный симптомокомплекс: рвота, ригидность мышц затылка, гиперестезия, светобоязнь, оболочечные симптомы Кернига и Брудзинского. Он появляется и прогрессирует в первые сутки кровоизлияния, может иметь различную выраженность и сохраняться от нескольких дней до месяца. Присоединение очаговой неврологической симптоматики в первые сутки говорит в пользу сочетанного паренхиматозно-субарахноидального кровоизлияния. Более позднее появление очаговых симптомов может являться следствием вторичного ишемического поражения мозговых тканей, что наблюдается в 25% САК.
Обычно субарахноидальное кровоизлияние протекает с подъемом температуры до фебрилитета и висцеро-вегетативными расстройствами: брадикардией, артериальной гипертензией, в тяжелых случаях — расстройством дыхания и сердечной деятельности. Гипертермия может иметь отсроченный характер и возникает как следствие химического действия продуктов распада крови на церебральные оболочки и терморегуляторный центр. В 10% случаев возникают эпиприступы.
Атипичные формы САК
У трети пациентов субарахноидальное кровоизлияние имеет атипичное течение, маскирующееся под пароксизм мигрени, острый психоз, менингит, гипертонический криз, шейный радикулит.
- Мигренозная форма. Протекает с внезапным появлением цефалгии без потери сознания. Менингеальный симптомокомплекс проявляется спустя 3-7 дней на фоне ухудшения состояния больного.
- Ложногипертоническая форма. Зачастую расценивается как гипертонический криз. Поскольку проявляется цефалгией на фоне высоких цифр АД. Субарахноидальное кровоизлияние диагностируется на дообследовании пациента при ухудшении состояния или повторном кровотечении.
- Ложновоспалительная форма имитирует менингит. Отмечается цефалгия, фебрилитет, выраженные менингеальные симптомы.
- Ложнопсихотическая форма характеризуется преобладанием психосимптоматики: дезориентации, делирия, выраженного психомоторного возбуждения. Наблюдается при разрыве аневризмы передней мозговой артерии, кровоснабжающей лобные доли.
Осложнения САК
Анализ результатов транскраниальной допплерографии показал, что субарахноидальное кровоизлияние практически всегда осложняется спазмом церебральных сосудов. Однако клинически значимый спазм отмечается, по различным данным, у 30-60% пациентов. Церебральный ангиоспазм обычно развивается на 3-5 сут. САК и достигает максимума на 7-14 сутки. Его степень прямо коррелирует с объемом излившейся крови. В 20% случаев первичное субарахноидальное кровоизлияние осложняется ишемическим инсультом. При повторном САК частота церебрального инфаркта в 2 раза выше. К осложнениям САК также относят сопутствующее кровоизлияние в паренхиму головного мозга, прорыв крови в желудочки.
Примерно в 18 % случаев субарахноидальное кровоизлияние осложняется острой гидроцефалией, возникающей при блокаде оттока цереброспинальной жидкости образовавшимися кровяными сгустками. В свою очередь, гидроцефалия может привести к отеку мозга и дислокации его структур. Среди соматических осложнений возможны обезвоживание, гипонатриемия, нейрогенный отек легких, аспирационная или застойная пневмония, аритмия, инфаркт миокарда, декомпенсация имеющейся сердечной недостаточности, ТЭЛА, цистит, пиелонефрит, стрессовая язва, ЖК-кровотечение.
Диагностика
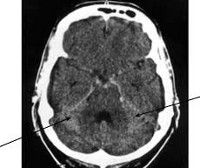
Заподозрить субарахноидальное кровоизлияние неврологу позволяет типичная клиническая картина. В случае атипичных форм ранняя диагностика САК представляется весьма затруднительной. Всем пациентам с подозрением на субарахноидальное кровоизлияние показана КТ головного мозга. Метод позволяет достоверно установить диагноз в 95% САК; выявить гидроцефалию, кровотечение в желудочки, очаги церебральной ишемии, отек мозга.
- Визуализирующие методики. Обнаружение крови под паутинной оболочкой является показанием к церебральной ангиографии с целью установления источника кровотечения. Проводится современная неинвазивная КТ или МРТ-ангиография. У пациентов с наиболее тяжелой степенью САК ангиография осуществляется после стабилизации их состояния. Если источник кровотечения не удается определить, то рекомендуется повторная ангиография через 3-4 нед.

КТ головного мозга. Гиперденсная кровь в субарахноидальных ликворных пространствах
- Люмбальная пункция. При подозрении на субарахноидальное кровоизлияние производится при отсутствии КТ и в случаях, когда при наличии классической клиники САК оно не диагностируется в ходе КТ. Выявление в цереброспинальной жидкости крови или ксантохромии служит показанием к ангиографии. При отсутствии подобных изменений ликвора следует искать иную причину состояния пациента.
- УЗ-методы. Транскраниальная УЗДГ и УЗДС церебральных сосудов позволяют выявить ангиоспазм в ранние сроки САК и вести наблюдение за состоянием мозгового кровообращения в динамике.
В ходе диагностики субарахноидальное кровоизлияние следует дифференцировать с прочими формами ОНМК (геморрагическим инсультом, ТИА), менингитом, менингоэнцефалитом, окклюзионной гидроцефалией, черепно-мозговой травмой, мигренозным пароксизмом, феохромоцитомой.
Лечение субарахноидального кровоизлияния
Базисная и специфическая терапия
Базисная терапия САК представляет собой мероприятия по нормализации сердечно-сосудистой и дыхательной функций, коррекции основных биохимических констант. С целью уменьшения гидроцефалии при ее нарастании и купирования церебрального отека назначается мочегонная терапия (глицерол или маннитол). При неэффективности консервативной терапии и прогрессировании отека мозга с угрозой дислокационного синдрома показана декомпрессивная трепанация черепа, наружное вентрикулярное дренирование.
В базовую терапию также входит симптоматическое лечение. Если субарахноидальное кровоизлияние сопровождается судорогами, включают антиконвульсанты (лоразепам, диазепам, вальпроевую к-ту); при психомоторном возбуждении — седативные средства (диазепам, дроперидол, тиопентал натрия); при многократной рвоте — метоклопрамид, домперидон, перфеназин. Параллельно осуществляют терапию и профилактику соматических осложнений.
Пока субарахноидальное кровоизлияние не имеет эффективных консервативных способов специфического лечения, позволяющих добиться остановки кровотечения или ограничения количества излившейся крови. В соответствии с патогенезом специфическая терапия САК направлена на минимизацию ангиоспазма, предупреждение и терапию церебральной ишемии. Стандартом терапии является применение нимодипина и ЗН-терапия. Последняя позволяет поддерживать гиперволемию, управляемую гипертензию и гемодилюцию, в результате чего оптимизируются реологические свойства крови и микроциркуляция.
Хирургическое лечение
Оперативное лечение САК оптимально в первые 72 ч. Оно проводится нейрохирургом и направлено на исключение разорвавшейся аневризмы из кровотока. Операция может состоять в клипировании шейки аневризмы или эндоваскулярном введении заполняющего ее полость баллон-катетера. Эндоваскулярная окклюзия предпочтительней при нестабильном состоянии пациента, высоком риске осложнений открытой операции, раннем ангиоспазме. При декомпенсации церебрального ангиоспазма возможно стентирование или ангиопластика спазмированного сосуда.
Прогноз и профилактика
В 15% субарахноидальное кровоизлияние заканчивается смертельным исходом еще до оказания медпомощи. Летальность в первый месяц у больных САК достигает 30%. При коме смертность составляет около 80%, при повторных САК — 70%. У выживших пациентов зачастую сохраняется остаточный неврологический дефицит. Наиболее благоприятен прогноз в случаях, когда при ангиографии не удается установить источник кровотечения. По всей видимости, в подобных случаях происходит самостоятельное закрытие сосудистого дефекта вследствие его малой величины.
Вероятность повторного кровоизлияния каждый день первого месяца держится на уровне 1-2%. Субарахноидальное кровоизлияние аневризматического генеза повторяется в 17-26% случаев, при АВМ — в 5% случаев, при САК другой этиологии — намного реже. Профилактика САК подразумевает терапию цереброваскулярных патологий, ЧМТ и устранение факторов риска.
Источник