История болезни по лор гиперпластический ларингит
Страницы работы
Фрагмент текста работы
Министерство здравоохранения Республики Беларусь
Учреждение образования
«Гомельский государственный медицинский университет»
Кафедра ортопедии, травматологии и военно-полевой
хирургии
КУРС ОТОРИНОЛАРИНГОЛОГИИ
Зав. курсом – к.м.н., доцент
Учебная история болезни.
Больной: .
Клинический диагноз: Хронический гиперпластический ларингит в стадии
обострения, диффузная форма.
Куратор: студентка IV курса, группы Л-407 .
Преподаватель: ассистент кафедры
Время курации: – .
г. Гомель, 2008г.
I.ОПРОС БОЛЬНОГО
Паспортная
часть:
1.
Ф.И.О. больного: ;
2.
возраст: 27 лет ();
3.
пол: мужской;
4.
образование: среднетехническое;
5.
профессия: сталевар;
6.
место работы, должность: РУП, БМЗ, сталевар;
7.
домашний адрес: г. , микрорайон ;
8.
дата поступления: ;
9.
кем направлен: консультативная поликлиника гомельской областной клинической
больницы;
10.
предварительный диагноз: Хронический гиперпластический ларингит в стадии
обострения;
11.
клинический диагноз: Хронический гиперпластический ларингит в стадии
обострения;
12.
заключительный диагноз: основной: Хронический гиперпластический ларингит в стадии обострения,
диффузная форма;
осложнения: —— сопутствующие заболевания: ——СУБЬЕКТИВНЫЕ
ДАННЫЕ:
1.
Жалобы:
Больной
предъявляет жалобы на охриплость голоса, першение в горле, ощущение инородного
тела при глотании.
2.
История настоящего заболевания:
Первые
признаки заболевания больной стал отмечать 8 месяцев назад. Отмечал охриплость
голоса, першение в горле, ощущение инородного тела при глотании, боль в горле.
При первых симптомах обратился в поликлинику по месту жительства, был направлен
в лор-отделение ГОКБ, где проходил лечение (данные исследовании и лечения
больной не знает), так же после выписки проходил амбулаторное лечение по месту
жительства.
Пациент
связывает появление данного заболевания с курением (стаж курения 10 лет, по 1
пачке в день)
Состоит
на диспансерном учете с 2007 года.
Данная
госпитализация произошла из–за ухудшения состояния. 2 недели назад больной стал
отмечать охриплость голоса, першение в горле, ощущение инородного тела при глотании,
боль в горле.
3. История жизни
больного:
Родился
года в гомельской области, г. е. Был первым из двоих детей
(младший брат). В психическом и физическом развитии не отставал от сверстников,
питание достаточное, материально-бытовые условия удовлетворительные. В школу
пошел с 7 лет, закончил 9 классов общеобразовательной школы, так же окончил
жлобинский технический колледж. В детстве не был болезненным ребенком,
наследственные заболевания отрицает.
Трудовую
деятельность начал в 19 лет. Работал сталеваром. Режим труда физический, имеются
профессиональные вредности (высокая температура, химические ядовитые пары).
Женат,
имеет двоих детей. На данный момент живет с женой в трехкомнатной квартире
(материально-бытовые условия удовлетворительные). Питание трехразовое,
полноценное, преобладание какого-либо характера пищи нет.
В
родословной больной наследственных, хронических заболеваний не отмечает.
Из
перенесенных заболеваний отмечает: ОРВИ, болезнь Боткина в 1985 году.
Туберкулез,
венерические заболевания, , другие инфекционные заболевания отрицает.
Переливание крови не было. Из вредных привычек отмечает курение: курит 10 лет
по 1 пачке в день. Аллергоанамнез не отягощен.
ОБЪЕКТИВНЫЕ ИССЛЕДОВАНИЯ
1.ОБЩИЙ
ОСМОТР.
Состояние удовлетворительное,
сознание ясное, положение активное, выражение лица обычное, телосложение
нормостеническое, рост 185 см., вес 90
кг., походка бодрая, осанка правильная. Питание нормальное.
Кожные
покровы и видимые слизистые бледно-розовой окраски, чистые, умеренно влажные и
эластичные. Подкожно-жировая клетчатка развита хорошо, распределена равномерно.
Толщина кожной складки по наружному краю прямой мышцы живота — 2
см; по внутренней поверхности бедра — 2см; по внутренней поверхности плеча — 1,5
см; ниже угла лопатки – 1,5 см. Тургор мягких тканей сохранен. Пастозности и
отеков нет. Кожные фолликулы не изменены. Отмечаются отдельные пигментные
невусы. Патологических элементов нет. Оволосенение по мужскому типу. Волосы:
выпадений, патологической ломкости и тусклости
Похожие материалы
- Заболевания гортани: Методические рекомендации к практическому занятию
- Ответы на экзаменационные билеты № 1-30 по дисциплине «Оториноларингология» (Хрящи и мышцы гортани, их функции. Препараты для инстилляций и ингаляций в гортань)
- Формы дифтерии зева. Клинические признаки дифтерии гортани. Особенности клинического течения дифтерии зева
Информация о работе
Уважаемый посетитель!
Чтобы распечатать файл, скачайте его (в формате Word).
Ссылка на скачивание — внизу страницы.
Источник

Хронический гиперпластический ларингит – это одна из форм воспаления гортани, которая сопровождается утолщением слизистой оболочки и длится свыше трех недель. Клинические симптомы: охриплость, повышенная утомляемость и изменение тембра голоса, чувство сухости, першения или наличия инородного тела, умеренная болезненность в горле, влажный кашель. При диагностике используются данные анамнеза, жалобы больного, результаты физикального осмотра, ларингоскопии, лабораторных исследований и КТ. Лечение включает хирургическое удаление пораженных тканей, фармакотерапию и физиопроцедуры.
Общие сведения
Хронический гиперпластический ларингит составляет 6-8% от всех отоларингологических патологий. Свыше 50% от общего числа случаев развивается на фоне острого процесса. Порядка 90% пациентов, страдающих этой формой воспаления гортани, имеют большой стаж табакокурения. Заболевание распространено среди лиц в возрасте от 35 до 60 лет. Согласно статистическим данным, мужчины болеют несколько чаще, чем женщины. Географических особенностей распространения не наблюдается. Сроки восстановления после хирургического лечения в среднем составляют от 1 до 2 месяцев. Серьезные осложнения встречаются относительно редко – в 5-8% случаев.
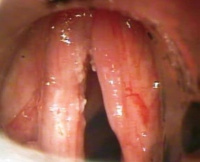
Хронический гиперпластический ларингит
Причины
Хроническое воспаление внутренних оболочек гортани – полиэтиологическое состояние. Причиной заболевания в большинстве случаев выступают острые воспалительные процессы, спровоцированные бактериальной, вирусной, грибковой, микоплазменной или хламидийной инфекцией. Реже наблюдается хронизация вторичных специфических ларингитов, развивающихся на фоне сифилиса, туберкулеза, дифтерии, ревматоидного артрита, амилоидоза, СКВ и других аутоиммунных поражений. Помимо этого выделяют факторы, способствующие развитию патологии. К ним относятся:
- Травматические повреждения. Сюда входят тупые и проникающие ранения шеи, попадание в полость гортани инородного тела, длительная интубация, постановка трахеостомы, перенесенные оперативные вмешательства в этой анатомической области.
- Сопутствующие воспалительные патологии. Способствовать развитию ларингита могут эндокринные нарушения (сахарный диабет, гипотиреоз), хронические бронхиты, пневмонии, фарингиты, риниты и синуситы, хроническая почечная недостаточность, гастроэзофагеальная рефлюксная болезнь и другие патологии ЖКТ.
- Вредные привычки. У большинства больных развитие воспалительных изменений связано с продолжительным курением, злоупотреблением алкогольными напитками, наркотическими веществами.
- Профессиональные вредности. Включают постоянное выдыхание пыли, производственных испарений, слишком сухого или горячего воздуха. Также возникновение ларингита связывают с постоянными или чрезмерными голосовыми нагрузками.
- Иммунодефицитные состояния. Развитие патологии может быть обусловлено длительной кортикостероидной, лучевой или химиотерапией, постоянным переохлаждением, раковыми поражениями костного мозга, наличием СПИДа или врожденных иммунологических нарушений.
Патогенез
Патогенетические механизмы окончательно не изучены. Заболевание сопровождается гиперплазией всех шаров слизистой оболочки различной степени выраженности. При этом образуются участки метаплазии, которая проявляется заменой нормального цилиндрического мерцательного эпителия на ороговевающий плоский. Зачастую увеличиваются лимфатические щели, гипертрофируется эндотелий и адвентиция региональных артериальных сосудов. Возникает сдавливание протоков слизистых желез разросшимися тканями. В межчерпаловидном пространстве может формироваться бородавчатое утолщение эпителия по типу бокалообразного выступа – пахидермия.
При вовлечении в патологический процесс голосовых связок наблюдается их выраженная инфильтрация с деформацией свободного края в форме брюшка. Также на них встречаются остроконечные разрастания соединительной ткани – гиперпластические или «певчие» узелки. В некоторых случаях происходит пролапс или выпадение морганиева желудочка.
Симптомы хронического гиперпластического ларингита
Первичный признак гиперпластической формы хронического воспаления гортани – охриплость голоса, которая изначально появляется в конце дня или после нагрузки. Со временем она приобретает постоянный характер и дополняется быстрой утомляемостью голоса при разговоре. У многих больных изменяется тембр – он становится более низким, грубым. Возникает першение, щекотание, парестезии, в т. ч. чувство постороннего предмета в горле.
К перечисленным симптомам присоединяется умеренная болезненность, постоянный кашель с безуспешными попытками «прокашляться». Зачастую наблюдается выделение небольшого количества вязкой слизисто-гнойной мокроты, усиливающееся по утрам. У некоторых больных отмечается одышка смешанного характера.
Осложнения
Ведущее осложнение гиперпластического ларингита – стойкое изменение или утрата голоса, обусловленные парезом голосовых связок. Для представителей определенных профессий это становится причиной полной утраты трудоспособности. Наличие постоянного очага инфекции в гортани способствует частым воспалительным поражениям нижерасположенных отделов дыхательной системы – трахеитам, бронхитам, пневмониям. Имеющаяся метаплазия слизистой оболочки является предраковым изменением. В дальнейшем она способна приводить к формированию доброкачественных и злокачественных опухолей – ангиом, фибром, кистозных образований, сарком. В редких случаях после проведения оперативного лечения возможно развитие рубцового стеноза гортани.
Диагностика
Постановка диагноза осуществляется на основании анамнестических сведений, клинической симптоматики, результатов физикального осмотра. При опросе отоларинголог выясняет динамику развития всех имеющихся симптомов, события, факторы или заболевания, предшествующие их появлению, профессию пациента. При разговоре специалист акцентирует внимание на звучании голоса больного. Дальнейшее обследование включает в себя следующие исследования:
- Физикальный осмотр. При объективном осмотре области шеи оцениваются ее контуры, участие региональных мышц в фонации. Во время разговора и кашля четко визуализируется чрезмерное напряжение наружной мускулатуры. Пальпаторно определяется умеренное увеличение передних и задних шейных групп лимфатических узлов.
- Непрямая или эндоскопическая ларингоскопия. Ларингоскопическая картина характеризуется диффузным или очаговым, но симметричным утолщением и гиперемией слизистых оболочек структур гортани. Также определяется гипертрофия оболочек желудочков и их переход за пределы вестибулярной и голосовой складок. На последних при пахидермии возникают округлые симметричные узелки диметром 1-2 мм.
- Лабораторные тесты. В клиническом анализе крови отображаются неспецифические изменения, характерные для любого воспалительного процесса: повышение уровня лейкоцитов, сдвиг лейкоцитарной формулы в сторону юных нейтрофилов, увеличение СОЭ. Дополнительно проводится бактериологическое исследование с целью определения возбудителя.
- Гистологическое исследование. Изучение образца тканей гортани дает возможность выявить сочетание реактивных изменений поверхностного слоя эпителия, воспалительных, регенеративных и фиброзных – собственной пластинки слизистой оболочки. Инфильтрат преимущественно представлен мононуклеарами и плазмоцитами. Пахидермия сопровождается ярко выраженным акантозом многослойного плоского эпителия.
- Компьютерная томография шеи. КТ назначается при невозможности провести полноценную дифференциацию с опухолевыми образованиями. При хроническом воспалении отмечается симметричное утолщение слизистых оболочек и складок гортани, в то время как при опухолях патологический процесс имеет односторонний характер.
Лечение хронического гиперпластического ларингита
Основная цель лечения – купирования воспалительного процесса, восстановление голосовой функции, профилактика ракового перерождения пораженных тканей. Один из важных моментов – минимизация голосовой нагрузки, в том числе и шепотной речи. Это позволяет создать условия для формирования естественной фонации. Терапевтическая программа при этой патологии может состоять из:
- Фармакотерапии. Первично назначается антибактериальная терапия в соответствии с результатами антибиотикочувствительности. Для борьбы с гиперплазией слизистых тканей используется туширование раствором ляписа. Дополнительно применяются противовоспалительные, антигистаминные препараты, витаминные комплексы, системные муколитики, ферменты.
- Хирургического лечения. При этом варианте ларингита выполняется эндоларингеальная декортикация голосовых складок и иссечение гипертрофированных слизистых оболочек гортани. Вмешательство проводится под аппликационной анестезией. При необходимости удаляются «певческие узелки» при помощи гортанных щипцов с насадкой Кордеса.
- Физиотерапевтических процедур. Важную роль играют ингаляции с муколитиками, кортикостероидами, антисептическими растворами, минеральными водами. Выбор средства зависит от времени проведения – до оперативного вмешательства в качестве подготовки или после него для улучшения фонации. Также широко применяют электрофорез, эндоларингеальный фонофорез, лазерную и микроволновую терапию.
Прогноз и профилактика
Прогноз при гипертрофическом варианте хронического ларингита благоприятный. При условии полноценного качественного лечения удается достичь стойкой клинической ремиссии. Тем не менее, данная патология относится к предраковым состояниям, существует риск малигнизации. К профилактическим мероприятиям относятся ранняя диагностика и лечение острых форм ларингита, ГЭРХ, патологий верхних дыхательных путей; предотвращение травм области шеи; отказ от вредных привычек; соблюдение правил техники безопасности на производстве; коррекция иммунодефицитных состояний.
Источник
Скачать историю болезни [8,37 Кб] Информация о работе Московская Медицинская Академия им. И.М. Сеченова Кафедра оториноларингологии. История болезни Выполнила: Проверила: Москва 2007 Паспортные данные больного: ФИО: Возраст: 54 года (1953) Пол:женский Семейное положение:замужем Место работы, профессия или должность:маляр Время поступления в клинику:02.05.07 Жалобы при поступлении: 1 Постоянное ощущение жжения, резкой сухости в горле. 2 Чувство «раздирания» в горле после приема острой, горячей, кислой пищи. Постоянное ощущение першения в горле. Анамнез жизни: Родилась в 1953 году в срок. В детстве росла и развивалась соответственно возрасту. В физическом и умственном развитии не отставала от сверстников. Работает маляром. Наследственный анамнез: не отягощен. Вредные привычки: Курение, злоупотребление алкоголем, употребление наркотических веществ отрицает. Перенесенные заболевания: Детские заболевания без осложнений. Ангины 1-2 раза в год с детства до 1986 года. Хронический бронхит с детства. ОРВИ 2-3 раза в год. Профессиональные вредности: Аллергологический анамнез: Непереносимость лекарственных препаратов, пищевую непереносимость не отмечает. Гинекологический анамнез: Наличие заболеваний отрицает. Менопауза с 2004 года. Детей нет. Беременности не было. История заболевания: 3 года назад на фоне ОРВИ впервые отметила появление ощущения жжения, резкой сухости в горле, чувство «раздирания» в горле после приема острой, горячей, кислой пищи, ощущение першения в горле, боль в горле при глотании. За медицинской помощью не обращалась, лечилась дома самостоятельно народными средствами. Через неделю отметила уменьшение выраженности данных симптомов (исчезла боль в горле при глотании, уменьшилось ощущение жжения, сухости в горле). До настоящего времени постоянно сохраняется ощущение жжения и сухости в горле, чувство «раздирания» в горле после приема острой, горячей, кислой пищи, ощущение першения в горле. Данные симптомы усиливаются при ОРВИ. За медицинской помощью по поводу данных симптомов ранее не обращалась. Поступила в клинику оториноларингологии ММА им И.М. Сеченова для установления диагноза, подбора лечения. Общий осмотр. Общее состояние – удовлетворительное. Положение – активное. Отношение к болезни – адекватное. Сознание – ясное. Температура тела 36,7. АД 120/80 мм рт ст. Со стороны дыхательной, сердечно-сосудистой, пищеварительной, мочеполовой и нервно-психической систем патологии не выявлено. ЛОР — статус Нос и околоносовые пазухи. Осмотр: деформация носа отсутствует, гиперемия отсутствует, пальпация безболезненна. Носовое дыхание не затруднено обеими половинами носа. Пальпация области проекции околоносовых пазух безболезненна. Места выхода первой, второй и третьей ветвей тройничного нерва справа и слева безболезненны. Обоняние сохранено. Передняя риноскопия: преддверие носа справа и слева без особенностей, свободно. Перегородка носа без особенностей. Слизистая оболочка розовой окраски, средние носовые ходы и общие носовые ходы справа и слева без особенностей, свободные. Носоглотка Задняя риноскопия: хоаны и свод носоглотки справа и слева свободны, слизистая оболочка глотки и раковин не изменена. Устья слуховых труб свободны. Трубные миндалины и боковые валики не увеличены. Глоточная миндалина розовая, не увеличена. Полость рта и ротоглотка Форма губ правильная. Слизистая губ и твердого неба розовая, гладкая, влажная, чистая. Десны без изменении. Кариозных зубов нет. Язык обычных размеров, влажный, сосочки выражены. Устья выводных протоков слюнных желез отчетливо видны. Слизистая оболочка небных дужек, мягкого неба, язычка розовая, без особенностей. Слизистая оболочка задней стенки ротоглотки бледная, выглядит сухой, истонченной. Тонус мягкого неба сохранен. Миндалины розовые, не увеличены. Налетов нет. Треугольная складка хорошо выражена, лакуны без содержимого. Гортань и гортаноглотка Область шеи без видимых изменений. Гортань правильной формы, подвижна. При сдвигании определяется крепитация хрящей гортани. Слизистая оболочка розовая, влажная, чистая. Язычная миндалина не гипертрофирована. Грушевидные синусы свободны. Вход в гортань свободный. Надгортанник и черпаловидные хрящи подвижны. Слизистая их, а также слизистая вестибулярных и черпалонадгортанных складок розовая, гладкая, чистая. Истинные голосовые складки не изменены, при фонации симметрично подвижны, смыкаются полностью. Голосовая щель треугольной формы. Подскладочное пространство свободно. Дыхание не нарушено. Наружная пальпация гортани безболезненна. Уши Правое ухо. Ушная раковина правильной формы. Контуры сосцевидного отростка не изменены. Пальпация ушной раковины, сосцевидного отростка и козелка безболезненна. Наружный слуховой проход умеренно широкий, покрыт кожей розового цвета; в перепончато-хрящевой части имеются волосы и небольшое количество ушной серы. Патологического содержимого нет. Барабанная перепонка бледно-серого цвета с перламутровым оттенком, на ней визуализируется короткий отросток, рукоятка молоточка и световой конус. Левое ухо. Ушная раковина правильной формы. Контуры сосцевидного отростка не изменены. Пальпация ушной раковины, сосцевидного отростка и козелка безболезненна. Наружный слуховой проход умеренно широкий, покрыт кожей розового цвета; в перепончато-хрящевой части имеются волосы и небольшое количество ушной серы. Патологического содержимого нет. Барабанная перепонка бледно-серого цвета с перламутровым оттенком, на ней визуализируется короткий отросток, рукоятка молоточка и световой конус. Слуховой паспорт. Правое ухо Тесты Левое ухо — Шум в ухе — 6 м Шепотная речь 6 м 60 сек Камертон 128 — воздушная проводимость 60 сек 30 сет. Камертон 128 — костная проводимость 30 сек 30 сек Камертон 2048 — воздушная проводимость 30 сек ß Латерализация звука в опыте Вебера (W) à + Опыт Федеричи (F) + + Опыт Ринне (R) + + Опыт Желе + Норма Опыт Швабаха Норма Заключение: При исследовании звукового анализатора патологии не выявлено. Вестибулярный аппарат Спонтанные вестибулярные расстройства. Тесты Результаты исследования Головокружение, тошнота нет Спонтанный нистагм нет Спонтанное отклонение рук нет Отклонение тела в позе Ромберга нет Пальценосовая проба Норма Пальцепальцевая проба Норма Адиадохокинез нет Отклонение тела при ходьбе с открытыми глазами нет Отклонение тела при ходьбе с закрытыми глазами нет Фланговая проходка, фистульная проба нет Заключение: При исследовании вестибулярного аппарата патологии не выявлено. Клинический диагноз: На основании жалоб: 2 Постоянное ощущение жжения, резкой сухости в горле; 3 Чувство «раздирания» в горле после приема острой, горячей, кислой пищи; — Постоянное ощущение першения в горле; На основании данных анамнеза: — На протяжении 3-х лет постоянно сохраняется ощущение жжения и сухости в горле, чувство «раздирания» в горле после приема острой, горячей, кислой пищи, ощущение першения в горле; На основании данных клинического осмотра: 4 При фарингоскопии слизистая оболочка задней стенки ротоглотки бледная, выглядит сухой, истонченной; Учитывая наличие профессиональных вредностей: длительный контакт с красками; Можно поставить клинический диагноз: хронический атрофический фарингит. Дифференциальный диагноз: Хронический атрофический фарингит необходимо дифференцировать с катаральным, гипертрофическим, острым фарингитом. При катаральном фарингите, в отличие от данного клинического случая, имеется ощущение инородного тела в горле, умеренные боли при проглатывании слюны; скопление в глотке большого количества вязкого слизистого отделяемого, что вызывает постоянную необходимость откашливаться и отхаркиваться. При фарингоскопии выявляются характерная разлитая гиперемия и отечность слизистой оболочки глотки (задней стенки глотки, мягкого неба и язычка). При гипертрофической форме фарингита, в отличие от данного случая, при фарингоскопии выявляется скопление лимфоидной ткани в виде ярко -красных больших зерен (гранул), возвышающихся над уровнем слизистой оболочки задней стенки ротовой части глотки- это так называемый гранулезный фарингит. Для острого фарингита характерно ощущение жжения, сухости, першения в горле, боль при глотании. Кроме того, больные указывают на постоянное стекание слизи по задней стенке глотки. При фарингоскопии слизистая оболочка глотки, гиперемирована, местами на ней образуются слизисто- гнойные налеты, язычок отечный. В данном случае у пациентки из всех перечисленных симптомов имеется только чувство жжения, сухости, першения в горле. Также в пользу хронизации процесса свидетельствует длительность течения заболевания (3 года). Лечение: Лечение симптоматическое, направленное на уменьшение ощущения сухости, боли в горле. С этой целью используют 1% раствор Люголя, масляные и щелочные ингаляции, полоскания щелочными растворами. Внутрь назначают витамин А, йодистые препараты (3% раствор калия йодида). Rc: Sol. Lugoli 1%- 10 ml D.S. Для смазывания слизистой оболочки глотки. Rc.: Sol. Kalii iodidi 3 % — 10 ml D.S. Внутрь по 1 столовой ложке 3 раза в день после еды. Скачать историю болезни [8,37 Кб] Информация о работе |
Источник

