Идиопатическая тромбоцитопеническая пурпура носовое кровотечение
Общие сведения
Тромбоцитопеническая пурпура – это группа гематологических заболеваний различной этиологии, которая сводится к снижению количества кровяных пластинок – тромбоцитов ниже 150х10 в девятой степени на литр крови, вызванное нарушением тромбоцитарного звена гемостаза. Чаще всего развивается вследствие аутоиммунных процессов воздействия антитромбоцитарных антител и деструкции макрофагами.
Патогенез
Течение тромбоцитопенической пурпуры обычно доброкачественное, хроническое и волнообразное, с обострениями и ремиссиями. Стойкое снижение количества тромбоцитов в результате их аутоиммунного либо другого механизма разрушения приводит к повышенной кровоточивости. Помимо этого, у связанных с антителами пластинок нарушены функциональные способности, что также повышает риск геморрагии не только на коже, но и в тканях внутренних органов. Тромбоцитопения вызывает повышенную кровоточивость в связи со вторичным нарушением резистентности стенок сосудов в результате выпадения ангиотрофической функции кровяных пластинок. Повышается ломкость мелких сосудов, что легко проверить пробой «щипка». Кроме того, снижается сократительная способность сосудов, вызванная понижением уровня серотонина в кровотоке — известного вазоконстриктора, содержащегося в клетках тромбоцитов. Кровоизлияниям также способствует нарушение способности образовывать полноценные кровяные сгустки, так называемого процесса ретракции.
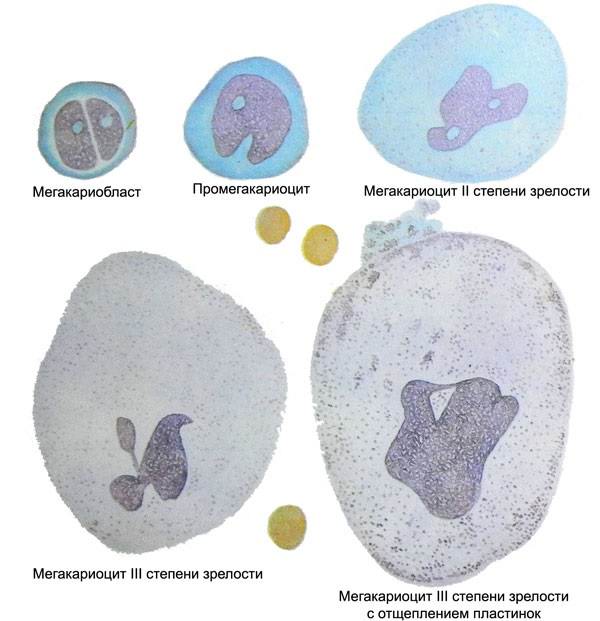
Этапы созревания тромбоцитов
Тромбоцитопеническая пурпура чаще всего становится причиной геморрагического синдрома разной степени и выраженности, который развивается при снижении количества тромбоцитов менее 30х10 в девятой степени тромбоцитов на литр крови.
Классификация
В основе классификации тромбоцитопенической пурпуры лежат причины и механизмы развития тромбоцитопении. Обычно выделяют аутоиммунную (синдром Фишера-Эванса, пигментную пурпуру Майокки), иммунную, тромботическую и идиопатическую, если причины не выяснены. По форме течения бывает острой и хронической, по способу возникновения – врожденной и приобретенной.
Идиопатическая тромбоцитопеническая пурпура
Этот тип гематологического заболевания является первичной тромбоцитопенией невыясненного или иммунноаллергического происхождения по-другому называемой болезнью Верльгофа, впервые описавшего этот недуг. Патология приводит к повышенному разрушению тромбоцитов и как следствие — ассоциированной тромбоцитопении, вызванной иммунной реакцией.
Идиопатическая тромбоцитопения чаще всего выявляется у молодых или зрелых женщин с частотой 1-13 человек на 1 млн населения.
Иммунная тромбоцитопеническая пурпура
Нарушение тромбоцитарного звена гемостаза может быть изоиммунным, то есть когда антитромбоцитарные антитела поступают извне, к примеру, от матери ребенку.
В том числе известны случаи гетероиммунного образования гаптенов – неполных антител в ответ на измененные вирусной инфекцией структуру тромбоцитов. Иммунная реакция также вызывает стойкое разрушение тромбоцитов, кровоточивость и кожные проявления.
Аутоиммунная тромбоцитопеническая пурпура
Чаще всего толчком становится этиологический фактор, который вызывает срыв системы толерантности иммунитета и организм начинает воспринимать антигены собственных тромбоцитов как чужеродные.
Аутоиммунная реакция начинается с созревания лимфоцитарных плазмоцитов, которые синтезируют антитромбоцитарные аутоантитела. Чаще всего они представлены иммуноглобулинами IgG и IgA, в меньшей мере – IgM. Антитела связываются с детерминантами антигенов мембраны тромбоцитов, таким образом делая их «мечеными» для макрофагов селезенки и печени, где они разрушаются. В результате продолжительность жизни тромбоцитов существенно сокращается и может составлять всего несколько минут или часов вместо 7-10 суток в норме.
Хроническая пигментная пурпура Майокки
Наиболее редкое и мало изученное иммунологическое приобретенное заболевание, вызывающее пигментную пурпуру названо телеангиэктатической пурпурой Майокки. Её считают разновидностью болезни Шенлейна-Геноха. Ученые полагают, что патология носит неврогенный характер и вызвана длительным влиянием на организм инфекционного агента с аллергизирующим действием. Не выявлено фактов наследования болезни Майокки.
Чаще всего страдают маленькие мальчики, но течение обычно благоприятное с самостоятельным разрешением. Кожные покровы становятся гладкими, нормальной окраски, все симптомы исчезают бесследно.
Болезнь вызывает только кожные проявления: симметрично расположенные пятна в форме колец, с экссудативно-воспалительными элементами и мельчайшими телеангиэктазиями, темно красного цвета, немного возвышаются над кожными покровами. Возможны небольшие кровотечения из мест поражений мест и алопеция. Локализуется пурпура преимущественно в области нижних конечностей, на ягодицах, бедрах, иногда — на предплечьях и туловище. Если заболевание протекает в тяжелой форме, то становится затяжным и с рецидивами. При частых кровотечениях могут быть назначены сосудоукрепляющие и антигистаминные препараты.
Синдром Фишера-Эванса
Сочетание приобретенной аутоиммунной тромбоцитопении с аутоиммунной гемолитической анемией названо в честь двух ученых описавших его — синдром Эванса и Фишера. Течение также может быть острым и хроническим. Инициирую заболевание некоторые лекарственные препараты, вирусная либо бактериальная инфекция. В результате изменяется эндогенный иммунный ответ и эндогенные антигены, возможно причиной тому антигенное сходство вирусов и тромбоцитов.
Клиническая картина начинает разворачиваться с признаков выраженного геморрагического синдрома — кожной геморрагической сыпи, кровотечений различной локализации, затем присоединяется гемолитическая анемия, вызванная синтезом антиэритроцитарных антител. У больных выявляется ретикулоцитоз, тромбоцитопения и лейкопения.
Тромботическая тромбоцитопеническая пурпура
Патология является тяжелой окклюзивной тромботической микроангиопатией, сопровождающейся системной агрегацией кровяных пластинок, развитием ишемии различных органов. Выраженная тромбоцитопения потребления и микроангиопатическая гемолитическая анемия наблюдается на фоне фрагментации эритроцитов.
Тромботическая тробоцитопеническая пурпура развивается при необычно больших мультимераз фактора Виллебранда, которые обладают способностью фиксироваться на клетках эндотелия, тем самым снижая активность металлопротеазы ADAMTS-13, что вызвано их аутоиммунным разрушением или же генетическим дефектом их синтеза. Патология создает условия для генерализованного процесса агрегации тромбоцитов на эндотелии микрососудов, что формирует характерную клиническую картину — пентаду таких признаков как:
- тромбоцитопения;
- микроангиопатическая кумбс негативная гемолитическая анемия;
- неврологические расстройства;
- почечная дисфункция;
- лихорадка.
Болезнь редкая — не более 5 случаев на 1 млн. человек населения, причем преимущественно женщины (70%). Летальный исход возможен в течение одного месяца даже при своевременном и правильном лечении в среднем у 8-18%, в противном случае — волнообразное течение предполагает несколько эпизодов спустя месяцы или годы жизни.
Причины
В 90% случаев тромбоцитопения первична и спровоцирована повышенным уровнем разрушения тромбоцитов. До 10% составляют вторичные идиопатические тромбоцитопении вызванные лимфопролиферативными заболеваниями, дефицитом тромбоэтина, ВИЧ-инфекцией, гепатитом С, системной красной волчанкой, антифосфолипидным синдромом и болезнью Виллебранда. Также предшествовать развитию тромбоцитопенической пурпуры могут:
- острые респираторные инфекции вирусной природы;
- радиоактивное облучение;
- вакцинация;
- механические травмы тромбоцитов, к примеру при гемангиоме, что связано с хаотичным расположением сосудов;
- спленомегалия;
- прием различных лекарственных средств;
- В12 и фолиеводефицитная анемия, в результате чего угнетается тромбоцитарный и эритроцитарный ростки;
- ДВС-синдром.
Кровоизлияния на коже или слизистых обычно возникают после травм либо спонтанно, чем отличает патологию от гемофилии.
Симптомы
Симптоматика пурпуры обусловлена стойкой тромбоцитопенией и большим количеством функционально неактивных мегакариоцитов костного мозга. При этом кожный геморрагический синдром безболезненный, хаотично и асимметрично расположенные проявления в виде:
- петехий – точечных круглых пятен, кровоизлияний, вызванных повреждениями внутрикожной системы капилляров;
- пурпуры — мелкопятнистых капиллярных кожных кровоизлияний, которые могут быть разной давности и соответственно – цвета, начиная с ярко-алого и заканчивая синим, бурым, желтым и затем побледневшим (изменения вызваны стадиями распада билирубина);
- экхимозов – кровоизлияний более 3 мм в диаметре пурпурного или голубовато-чёрного цвета, по-простому еще называемых синяками;
- кровоизлияний в слизистые оболочки, а также в подкожное пространство век, конъюнктиву, переднюю камеру глаза или стекловидное тело;
- кровотечений — носовых, десневых, легочных, желудочно-кишечных, почечных и маточных.
Кроме того, у больных может наблюдаться:
- мелена – беспричинное возникновение черного полужидкого стула, которое свидетельствует о кровотечении и возникает под воздействием крови и содержимого ЖКТ;
- гематурия – наличие составляющих крови в анализах мочи;
- геморрагический инсульт – острое нарушение кровообращения, вызывающее общемозговые неврологические симптомы;
- В 30% случаев умеренно увеличена селезенка.
Не смотря на то, что даже при значительном снижении уровня тромбоцитов в кровотоке пациенты могут не ощущать ухудшения состояния или каких-либо негативных реакций. Однако, самочувствие может быть обманчивым и угрожающим серьезными внутренними кровотечениями в любой из органов, в том числе в мозг. В таком состоянии нужно быть крайне осторожным – избегать любых физических нагрузок и ограничить все виды жизненной активности в целом.
Стоит начинать беспокоиться, если у вас или ваших близких:
- часто возникают самопроизвольно синяки на конечностях или на теле;
- увеличилось время остановки кровотечения даже незначительного пореза;
- участились носовые кровотечения или кровотечения из десен и слизистых рта.
Анализы и диагностика
При первом подозрении на тромбоцитопеническую пурпуру следует обратиться к квалифицированному гематологу, который проведет полное обследование состоянии организма, конкретно гемостаза и кроветворящей системы, а также изучит петехиально-пятнистые высыпания. При этом должны проводить полные и регулярные заборы анализов крови, в которых можно обнаружить гипохромную анемию, пониженное количество сывороточного железа, замедление или отсутствие ретракции тромбов, недостаточность тромбоцитов и наличие их атипичной формы и увеличенного размера, мелких фрагментов и скудной специфической зернистости. Положительными оказываются результаты пробы «жгута»: при наложении на плечо манжеты на предплечии появляется не 10 петехий как в норме, а 20-30 и больше.
Дополнительно могут понадобиться инфекционные и ревматологические тесты, исследования ДНК и антител, ЭКГ, УЗИ, рентгенография и эндоскопия по показаниям.
Наиболее показательным для подтверждения диагноза «иммунная тромбоцитопеническая пурпура» становится обнаружение антитромбоцитарных антител, например, к гликопротеинам IIb-IIIa или Ib-IX. Но аутоиммунный путь развития тромбоцитопении не всегда позволяет определить антитела к пластинкам крови, вероятность составляет не более 50%. Можно выявить удлинение времени кровотечения по Дюку до 30 минут и более.
Лечение
Лечение тромбоцитопенической пурпуры начинается с купирования самой тромбоцитопении и в дальнейшем — выяснения причины, вызвавшей данное состояние. Основным способом становится назначение Преднизолона или других глюкокортикостероидов. Существуют и другие протоколы лечения:
- химиотерапия алкалоидами барвинка (Винкристин);
- применение местных и общих гемостатических препаратов;
- внутривенное введение иммуноглобулина (Гамимун Н);
- внутривенное инфузионное вливания 40 мг Дексаметазона;
- использование специфических агонистов рецепторов тромбопоэтина;
- плазмаферез, направленный на замену удаленной плазмы донорской;
- пульс-терапия огромными дозами глюкокортикоидов;
- назначение иммунодепрессантов или иммунокорректоров.
Чтобы избежать осложнений пациентам необходимо:
- избегать травм и инфекционных заболеваний;
- отказаться от алкоголя;
- правильно и рационально питаться;
- не принимать препараты, снижающие функциональные способности тромбоцитов, например антибиотики, диуретики, вещества фенотиазидового ряда и пр.
Доктора
Лекарства
- Преднизолон – глюкокортикостероид с иммунодепрессивным, противоаллергическим противовоспалительным действием. Принимать препарат следует по 1 мг на 1 кг массы тела за сутки, разделив на 4 приема пока не нормализуется уровень тромбоцитов. В дальнейшем дозу постепенно снижают, добиваясь полной его отмены.
- Винкристин – противоопухолевое растительное средство. Рекомендовано в дозах 1-2 мг при внутривенном введении 6-7 раз с интервалом в неделю.
- Гамимун Н – иммуноглобулин, обладает иммуностимулирующим действием. Вводить следует внутривенно, разовая доза — 100-1000 мг/кг массы тела, не чаще одного раза в месяц.
- Дексаметазон – глюкокортикостероид местного применения с антиэкссудативным, противоаллергическим и противовоспалительным действием. Нужно закапывать в конъюнктивальный мешок по 1-2 кап. каждые 2-4 или 6 часов в зависимости от состояния.
- Ритуксимаб – иммунодепрессивное противоопухолевое средство, синтетическое моноклональное антитело, которое рекомендовано вводить внутривенно.
- Ромиплостим – антигеморрагирующее вещество препарата Энплейт, стимулирует тромбопоэз. Назначают в дозах 1 мкг/кг, один раз в неделю в виде пожкожных инъекций.
- Револейд — препарат с активным веществом – Элтромбопагом, способным стимулировать тромбопоэз и действовать гемостатически. Режим дозирования должен быть подобран индивидуально.
- Азатиоприн – иммунодепрессант, который назначают в дозе по 100-150 мг каждый день, длительно на протяжении 1,5-2 месяцев.
- Циклоспорин – является нестероидным иммуносупрессантом, угнетающим клеточный иммунитет за счет подавления продукции цитокинов. Принимать рекомендовано длительно на протяжении нескольких месяцев. Суточная доза составляет в среднем 5 мг на 1 кг веса.
- Аскорутин– комбининрованное капилляро-стабилизирующее средство. Назначают по 2-3 табл. в день после приемов пищи. Длительность лечения устанавливается индивидуально.
- Дицинон – коагулянт и гемостатик, является ангиопротектором и корректором микроциркуляции. Принимать таблетки следует внутрь по 1-2 не более 4 раз в день.
Процедуры и операции
Если необходимо оперативное вмешательство или жизни пациента угрожает сильное кровотечение могут быть проведены трансфузии тромбоконцентрата или использованы препараты для внутривенного введения иммуноглобулина.
Лучшие показатели успеха (до 80%) и ремиссии заболевания при болезни Верльгофа дает спленэктомия – хирургическое вмешательство, направленное на удаление селезенки. Её назначают, если заболевание развивается более года, а терапия Преднизолоном вызывает обострение.
Тромбоцитопеническая пурпура у детей
Для детей (чаще всего 2-6 лет) и подростков более характерно развитие острой формы тромбоцитопенической пурпуры. При этом возникновение свежих геморрагий может происходить на фоне умеренного повышения температуры тела и лимфаденопатии.
Идиопатическая тромбоцитопеническая пурпура у детей относится к наиболее частым геморрагическим диатезам. У детей, рожденных от матерей с тромбоцитопенической пурпурой в 50-70% случаев выявляют врожденную идиопатическую тромбоцитопеническую патологию, что связано с передачей через плаценту антитромбоцитарных изоантител либо аутоантител от матери.
Тромбоцитопеническая пурпура у взрослых
У взрослых недостаток тромбоцитов обычно протекает в хронической форме и может возникать в возрасте 20-40 лет, в группе риска – молодые и зрелые женщины на этапе перестройки нейроэндокринной системы. Особой угрозой для жизни при этом становятся обильные менструации и маточные кровотечения.
Продолжительность течения заболевания при этом превышает 6 мес. Идиопатическая пурпура плохо изучена, её этиология и механизм развития до сих пор не выяснены. Взрослые переносят её достаточно тяжело, она доставляет много дискомфорта и значительно снижает качество жизни. Требует длительного лечения под наблюдением врачей, так как несет угрозу жизни.
При беременности
Тромбоцитопеническая пурпура обычно представляет угрозу как для матери, так и для плода, особенно если наблюдаются частые рецидивы. Беременность вызывает её обострение чаще во втором-третьем триместре. В трети случаев развивается гестоз.
Угроза выкидыша достаточно высока – примерно 25%, возможна отслойка плаценты. Чаще всего обнаруживается слабая родовая деятельность и послеродовые кровотечения.
Осложнения у плода и новорожденного ребенка выражаются в виде глубокой недоношенности, внутричерепных кровоизлияний, гипотрофии и гипоксии плода, анемии у новорожденных, послеродовых петехиальных кровотечений, мелены, гематурии.
Диета при тромбоцитопенической пурпуре

Диета 5-й стол
- Эффективность: лечебный эффект через 14 дней
- Сроки: от 3 месяцев и более
- Стоимость продуктов: 1200 — 1350 рублей в неделю
Наиболее предпочтительно, чтобы диетическое гипоаллергенное питание было полноценным и калорийным. Пищу желательно употреблять маленькими порциями и в охлажденном виде, не перченую, отдавая предпочтение жидким блюдам:
- овощные супы с мясом, таким как борщ, солянка, щи и пр.;
- крем-суп из тыквы, брокколи и др.;
- продукты с высоким содержанием железа: гречка, хумус, кукуруза, говяжья печень, ячневая каша, овсянка, проросшая пшеница и пр.;
- смузи из свежей малины, клубники, некислых яблок, свеклы, черной редьки;
- теплые сытные салаты.
Последствия и осложнения
Хроническое снижение уровня тромбоцитов в периферическом кровотоке может приводить к тяжелым состояниям и заболеваниям:
- массивная кровопотеря;
- гипохромная анемия – снижение содержания гемоглобина менее 30 пкг;
- сидеропеническое состояние – комплекс клинических проявлений, обусловленный дефицитом железа при прогрессирующей анемии, характеризуется шелушением и сухостью кожи, атрофией эпителия языка, носа, глотки и пищевода, развитием атрофического гастрита, мышечной слабостью, слабостью сфинктера мочевика, атонией ЖКТ, нарушением сократительной функции сердца, обмороками, снижением сопротивляемости к инфекциям.
Прогноз
Прогноз считается относительно благоприятным, так как у многих высока вероятность самоизлечения спустя 1-3 мес. Смерть возникает редко и обычно причиной является постгеморрагическая анемия или кровоизлияния в мозг.
Список источников
- Иванько О.Г. Иллюстрированные клинические лекции по пропедевтике детских болезней. Запорожье: Запорожский государственный медицинский университет, 2007. – 282 с.
- Пантелеев М. А., Свешникова А. Н. Тромбоциты и гемостаз. Онкогематология 2014, -С. 65-73.
Источник

