Хирургическое лечение портальной гипертензии осложненной кровотечением
Лечение портальной гипертензии. Показания и противопоказания к операции при портальной гипертензииНа ранних стадиях заболевания возможно патогенетическое терапевтическое лечение, подробно описанное в курсе внутренних болезней. При хроническом течении заболевания, принявшем необратимый характер, с клиническими симптомами портальной гипертензни лечение приобретает характер лишь симптоматического. У больных с варикозно-расширенными венами пишевола и желудка, гиперспленизмом или асцитом наиболее эффективным, а иногда и единственным методом лечения является оперативное. Показания и выбор метода операции. При внутрипеченочной портальной гипертензни оперативное лечение показано при наличии варикозно-расширенных вен пищевода и рецидивов кровотечения из них. Цирроз печени, протекающий без расширения вен пищевода, но с выраженными явлениями гнперсплснизма или стойким асцитом, также является показанием к оперативному лечению при отсутствии активного процесса в печени. Выбор метода операции зависит от общего состояния больного, состояния печени и ее функций, высоты портального давления, степени расширения вен пищевода, изменений крови н операционной находки (состояние вен, предназначенных для анастомоза, степень васкуляризации опсрацконного поля). При удовлетворительном состоянии больного с относительно хорошими показателями функционального состояния печени, портальным давлением свыше 350 мм вод. ст., выраженным расширением вен пищевода и гиперспленизмом показано наложение спленоренального анастомоза. У больных с нерезко выраженным расширением вен пищевода и сравнительно невысоким портальным давлением (до 300 мм вод. ст.) можно ограничиться удалением селезенки в сочетании с оментопексней и перевязкой вен кардиального отдела желудка либо перевязкой селезеночной артерии и перемещением селезенки в за-брюшинное пространство. При циррозе печени в асцитической стадии, если давление в грудном лимфатическом протоке значительно выше, чем о вене, в которую он впадает, может быть наложен лимфовенозный анастомоз. Противопоказанием к оперативному лечению служит наличие прогрессирующей желтухи и явлений гепатита. Если при циррозе печени с варикозным расширением вен пищевода решение вопроса о выборе метода операции представляет известные трудности, то сше сложнее оно становится при кровотечении из вен пищевода: с одной стороны, массивная кровопотсря вследствие гипоксемии может привести к развитию печеночной комы, опасность которой увеличивается в зависимости от продолжительности кровотечения, с другой — тяжесть хирургического вмешательства на фоне кровопотери также может усугубить печеночную декомпенсацию. Существенное значение в решении вопроса об операции имеет время, прошедшее от начала кровотечения. Не менее сложен выбор метода операции при кровотечении из вен пищевода.
Наиболее целесообразной по своей направленности операцией, по-видимому, является наложение мезентерико-кавального или спленоренального анастомоза, однако у больных с циррозом печени в период кровотечения это связано с большим риском из-за тяжести самой операции и исходного состояния больного. В этом отношении предпочтительнее гастротомия с непосредственным прошиванием вен пищевода и кардии желудка через покрывающую их слизистую оболочку в сочетании либо со сплснэктомией, либо с перевязкой селезеночной артерии. Хотя эти операции не являются радикальными в отношении предупреждения рецидивов кровотечения, в острый период кровотечения они могут сласти жизнь больного. Отсутствие выраженных изменений печени облегчает решение вопроса о хирургическом лечении больных с синдромом внепеченочной портальной гнпертензни. Единодушное мнение большинства авторов о целесообразности раннего оперативного лечения больных портальной гипертензией полностью применимо именно к этой ее форме. При синдроме внепеченочной портальной гнпертензии со спленомегалией и гилерспленизмом методом выбора является спленэктомия в сочетании с оментопексней. Показания к операции складываются из наличия спленомегалии, высокого портального давления, изменений кровн (лейкопения, тромбоцитопения). кровоточивости слизистой оболочки носа, матки. Сплеиэктомия при этом варианте наиболее оправдана, ибо при удалении селезенки снижается портальное давление и устраняется отрицательное влияние увеличенной селезенки на костномозговое кроветворение и эндокринную систему, а также, возможно, предотвращается развитие варикозного расширения вен пищевода. Абсолютным показанием к оперативному лечению больных с синдромом внепеченочной портальной гипертензии служит наличие варикозно-расширенных вен пищевода и рецидивов кровотечения из них. Операция показана как в холодный период, так и при остро возникшем кровотечении. D период кровотечения нет оснований опасаться развития печеночной комы, что наблюдается у больных с циррозом печени и ограничивает активные действия хирурга. Операция на высоте кровотечения может сочетаться с одновременным переливанием крови и гемостатических средств. Методом выбора у больных с рецидивами кровотечения является спленоренальный или мезентерико-кавальный анастомоз. В случае невыполнимости сосудистого анастомоза производят спленэктомию в сочетании с гастротомией и прошиванием вен кардии и абдоминального отдела пищевода. Показанием к оперативному лечению при синдроме Бадда — Киари служат наличие симптомов портальной гнпертензин и нарушения кровообращения в системе нижнем полой вены, стойкий асцит с нарастающей кахексией. Оперативное лечение противопоказано при активном тромбофлебитическом процессе в нижней полой вене или печеночных венах, а также в стадии декомпенсации, когда имеются уже необратимые изменения центральной гемодинамики. Выбор метола операции зависит от локализации препятствия току крови из печени и нижней полой вены. При синдроме Бадда — Киари, обусловленном мембранозиым заращением нижней полой вены на уровне диафрагмы, показана чреспредсердиая мембранотомия нижней полой вены. В случаях продолженного стеноза нижней полой вены на уровне печеночных вен применяют обходное шунтирование. Один конец сосудистого протеза или аутовены анастомозируют с нижней полой веной ниже печени, другой — с правым предсердием. У больных с тотальным тромбозом нижней полой вены правую долю печени перемещают в плевральную полость. Операция рассчитана на образование сосудистых анастомозов между печенью и легким. — Также рекомендуем «Предоперационная подготовка при портальной гипертензии. Виды операций при портальной гипертензии» Оглавление темы «Портальная гипертензия. Патология селезенки и поджелудочной железы»: |
Источник
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 17 ноября 2018;
проверки требуют 3 правки.
Порта́льная гиперте́нзия — синдром повышенного давления в системе воротной вены, вызванного нарушением кровотока в портальных сосудах, печёночных венах и нижней полой вене. Портальная гипертензия сопровождается спленомегалией, варикозным расширением вен пищевода и желудка, асцитом, печеночной энцефалопатией.
Этиология[править | править код]
Среди этиологических факторов портальной гипертензии могут быть:
- Гепатиты, жировой гепатоз, цирроз печени различного происхождения (алкогольный, вирусный, билиарный), составляющие около 70-80 % всех этиологических причин.
- Портальный фиброз печени (воспалительный либо ипосттравматический), болезнь Кароли, миелофиброз, опухолевые заболевания органов панкреатобилиарной области, паразитарные заболевания (шистосомоз, эхинококкоз, альвеококкоз).
- Аномалии сосудов печени
- Кардиальный цирроз Пика
- Врождённые и приобретённые патологии печеночных вен и нижней полой вены: болезнь Киари (облитерирующий эндофлебит печеночных вен), синдром Бадда-Киари.
- Пилефлебиты, флебосклероз, облитерация либо тромбоз воротной вены, врождённый стеноз и атрезия воротной вены и её ветвей.
Общее[править | править код]
Портальная гипертензия сопровождается спленомегалией (увеличением селезёнки), варикозным расширением вен пищевода и желудка, асцитом, печеночной энцефалопатией (печеночной недостаточностью).
В норме давление в системе портальных вен составляет 5-10 мм рт. ст. Повышение давления в системе портальных вен выше 12 мм рт. ст. свидетельствует о развитии портальной гипертензии.
Варикозное расширение вен возникает при давлении в портальной системе больше 12 мм рт. ст.
В большинстве случаев портальная гипертензия является следствием цирроза печени, шистосоматоза (в эндемичных районах), структурных аномалий печеночных сосудов.
Если при портальной гипертензии давление в малой печеночной вене больше или равно 12 мм рт. ст., между портальной системой и системной венозной сетью возникает коллатеральное кровообращение. По коллатералям (анастомозам) отводится часть портального кровотока от печени, что способствует уменьшению портальной гипертензии, но никогда полностью не устраняет её. Коллатерали возникают в местах близкого расположения ветвей портальной и системной венозной сети: в слизистой оболочке пищевода, желудка, прямой кишки; на передней брюшной стенке (между пупочными и эпигастральными венами).
Диагноз портальной гипертензии устанавливается на основании данных клинической оценки, визуализирующих методов обследования и эндоскопии.
Лечение заключается в медикаментозных и эндоскопических мероприятиях, направленных на профилактику кровотечений из расширенных вен пищевода, желудка, кишечника. К хирургическим методам терапии относится портосистемное шунтирование.
Классификация[править | править код]
Классификация на основе локализации портального блока
1. Надпеченочная:
— тромбоз печеночных вен (синдром Бадда-Киари, инвазия опухолью);
— обструкция нижней полой вены (мембрана в просвете нижней полой вены, инвазия опухолью);
— заболевания сердечно-сосудистой системы (констриктивный перикардит, выраженная трикуспидальная регургитация).
2. Внутрипеченочная:
2.1 Пресинусоидальная:
— болезнь Рандю-Ослера;
— врождённый фиброз печени;
— тромбоз ветвей портальной вены (тяжелый бактериальный холангит, злокачественные новообразования);
— первичный билиарный холангит, первичный склерозирующий холангит;
— гранулематозы (шистосомоз, саркоидоз, туберкулёз);
— хронический вирусный гепатит;
— первичный билиарный цирроз;
— миелопролиферативные заболевания;
— нодулярная регенераторная гиперплазия;
— идиопатическая (нецирротическая) портальная гипертензия;
— болезнь Вильсона;
— гемохроматоз;
— поликистоз;
— амилоидоз;
— воздействие токсичных веществ (медь, мышьяк, 6-меркаптопурин);
2. 2 Синусоидальная:
— все случаи цирроза печени;
— острый алкогольный гепатит;
— тяжелый вирусный гепатит;
— острая жировая печень беременных;
— интоксикация витамином А;
— системный мастоцитоз;
— печеночная пурпура;
— цитотоксичные лекарства;
2.3 Постсинусоидальная:
— веноокклюзионная болезнь;
— алкогольный центролобулярный гиалиновый склероз;
3. Подпеченочная:
— тромбоз воротной вены;
— кавернозная трансформация воротной вены;
— тромбоз селезеночной вены;
— висцеральная артериовенозная фистула;
— идиопатическая тропическая спленомегалия.
4. Смешанная.
Классификация портальной гипертензии по уровню повышения давления в портальной системе:
— I степени — давление 250-400 мм вод.ст.;
— II степени — давление 400-600 мм вод.ст.;
— III степени — давление более 600 мм вод.ст.
По размерам варикозных узлов в пищеводе (N.Soehendra, K.Binmoeller 1997):
— диаметр менее 5 мм — малые, вытянутые, располагаются только в нижней трети пищевода;
— 5-10 мм — средние, извитые, расположены в средней трети пищевода;
-более 10 мм — большие, напряжённые, с тонкой стенкой, расположены вплотную друг к другу, на поверхности вен «красные маркеры».
Другой вариант классификации варикозных вен пищевода по их размерам:
— I степень – единичные вены, уменьшающиеся при надавливании на них эндоскопом;
— II степень – несколько столбов вен, не сливающихся по окружности пищевода, но не уменьшающихся при надавливании на них эндоскопом;
— III степень – вены сливаются по всей окружности пищевода.
Японское научное общество по изучению портальной гипертензии в 1991 году разработало правила для регистрации эндоскопических признаков варикозно расширенных вен (ВРВ) пищевода и желудка, состоящие из 6 основных позиций:
1. Определение распространенности ВРВ по пищеводу и ВРВ желудка относительно кардии.
2. Форма (внешний вид и размер).
3. Цвет как косвенный признак толщины стенок ВРВ.
4. «Красные маркеры» — телеангиэктазии, пятна «красной вишни», гематоцистные пятна.
5. Признаки кровотечения: при остром кровотечении устанавливается его интенсивность; в случае спонтанного гемостаза оценивается характер тромба.
6. Изменение слизистой оболочки пищевода.
Типы «красных маркеров»
1. Пятна «красной вишни» — при эндоскопии выглядят как незначительно выступающие участки красного цвета, располагающиеся на вершинах варикозно расширенных вен подслизистого слоя. Они имеют диаметр до 2 мм, часто множественные. Данный признак наблюдается у 50% больных с варикозными венами пищевода.
2. Гематоцистные пятна — расширенные интраэпителиальные венозные узлы. При эндоскопии выглядят как пузырьки красного цвета, обычно солитарные (одиночные), диаметром около 4 мм. Данный признак наблюдается у 8% пациентов с варикозными венами пищевода. Гематоцистные пятна являются наиболее слабыми участками варикозной стенки и местом развития профузного кровотечения.
3. Телеангиэктазии — сеть мелких извитых сосудов микроциркуляторного русла, расположенных субэпителиально, преимущественно в нижней трети пищевода.
Примечания[править | править код]
- ↑ Disease Ontology release 2019-05-13 — 2019-05-13 — 2019.
- ↑ Monarch Disease Ontology release 2018-06-29sonu — 2018-06-29 — 2018.
Литература[править | править код]
- Ерамишанцев А. К. Развитие проблемы хирургического лечения кровотечений из варикозно расширенных вен пищевода и желудка // Анн. хир. гепатол. — 2007. -Т.12, № 2. — С.8-16.
- Шерцингер А. Г., Жигалова С. Б., Мусин Р. А. и др. Осложнения после эндоскопических вмешательств у больных портальной гипертензией // Анн. хир. гепатол. — 2007. — Т.12, № 2. — С.16-21.
- Гарбузенко Д. В. Лечебная тактика при кровотечениях из варикозно расширенных вен желудка // Анн. хир. гепатол. — 2007. — Т.12, № 1.- С.96-103.
- Лебезев В. М., Ерамишанцев А. К., Григорян Р. С. Сочетанные операции в профилактике гастроэзофа-геальных кровотечениий у больных с портальной гипертензией // Анн. хир. гепатол. — 2006. — Т.11, № 2. — С.16-20.
- Гарбузенко Д. В. Фармакотерапия портальной гипертензии // Клинич. медицина.- 2004.- № 3. — С.16-20
- Гарбузенко Д. В. Профилактика кровотечений из варикозно расширенных вен пищевода и желудка у больных циррозом печени // Рос. журн. гастроэнтерол., гепатол., колопроктол. — 2004. — Т. 14, № 4. — С. 8-14.
- Ерамишанцев А. К., Киценко Е. А., Нечаенко А. М. Операции на пищеводе и желудке у больных с портальной гипертензией // Клинич. перспективы гастроэнтерол., гепатол. — 2002. — № 6. — С.8-14.
- Гарбузенко Д. В. Патогенез портальной гипертензии при циррозе печени // Рос. журн. гастроэнтерол., гепатол., колопроктол. — 2002. — Т. 12, № 5. — С. 23-29.
- Пациора М. Д. Хирургия портальной гипертензии. — Ташкент : Медицина, 1984. — 319 с.
- Углов Ф. Г., Корякина Т. О. Хирургическое лечение портальной гипертензии. — Л. : Медицина, 1964. — 220 с.
Ссылки[править | править код]
- Портальная гипертензия и варикозные вены пищевода и желудка
- Портальная гипертензия: причины, диагностика, контроль лечения, обучающий фильм
Источник
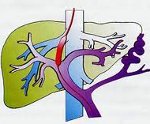
Портальная гипертензия – синдром, развивающийся вследствие нарушения кровотока и повышения кровяного давления в бассейне воротной вены. Портальная гипертензия характеризуется явлениями диспепсии, варикозным расширением вен пищевода и желудка, спленомегалией, асцитом, желудочно-кишечными кровотечениями. В диагностике портальной гипертензии ведущее место занимают рентгеновские методы (рентгенография пищевода и желудка, кавография, портография, мезентерикография, спленопортография, целиакография), чрескожная спленоманометрия, ЭГДС, УЗИ и др. Радикальное лечение портальной гипертензии – оперативное (наложение портокавального анастомоза, селективного спленоренального анастомоза, мезентерико-кавального анастомоза).
Общие сведения
Под портальной гипертензией (портальной гипертонией) понимается патологический симптомокомплекс, обусловленный повышением гидростатического давления в русле воротной вены и связанный с нарушением венозного кровотока различной этиологии и локализации (на уровне капилляров или крупных вен портального бассейна, печеночных вен, нижней полой вены). Портальная гипертензия может осложнять течение многих заболеваний в гастроэнтерологии, сосудистой хирургии, кардиологии, гематологии.
Причины
Этиологические факторы, приводящие к развитию портальной гипертензии, многообразны. Ведущей причиной выступает массивное повреждение печеночной паренхимы вследствие заболеваний печени:
- острых и хронических гепатитов
- цирроза
- опухолей печени, холедоха
- паразитарных инфекций (шистосоматоза),
- желчнокаменной болезни
- раке головки поджелудочной железы
- интраоперационном повреждении или перевязке желчных протоков.
Определенную роль играет токсическое поражение печени при отравлениях гепатотропными ядами (лекарствами, грибами и др.). К развитию портальной гипертензии может приводить заболевания сосудистого генеза:
- тромбоз, врожденная атрезия, опухолевое сдавление или стеноз портальной вены
- тромбоз печеночных вен при синдроме Бадда-Киари
- повышение давления в правых отделах сердца при рестриктивной кардиомиопатии, констриктивном перикардите.
В некоторых случаях развитие портальной гипертензии может быть связано с критическими состояниями при операциях, травмах, обширных ожогах, ДВС-синдроме, сепсисе. Непосредственными разрешающими факторами, дающими толчок к развитию клинической картины портальной гипертензии, нередко выступают инфекции, желудочно-кишечные кровотечения, массивная терапия транквилизаторами, диуретиками, злоупотребление алкоголем, избыток животных белков в пище, операции.

КТ ОБП. Портальная гипертензия на фоне обструкции воротной вены опухолью поджелудочной железы (красная стрелка). Опухолевый тромб (зеленая стрелка) в воротной вене. Асцит (белая стрелка).
Патогенез
Основными патогенетическими механизмами портальной гипертензии выступают наличие препятствия для оттока портальной крови, увеличение объема портального кровотока, повышенное сопротивление ветвей воротной и печеночных вен, отток портальной крови через систему коллатералей (потртокавальных анастомозов) в центральные вены.
В клиническом течении портальной гипертензии может быть выделено 4 стадии:
- начальная (функциональная)
- умеренная (компенсированная) – умеренная спленомегалия, незначительное расширение вен пищевода, асцит отсутствует
- выраженная (декомпенсированная) – выраженные геморрагический, отечно-асцитический синдромы, спленомегалия
- портальная гипертензия, осложненная кровотечением из варикозно-расширенных вен пищевода, желудка, прямой кишки, спонтанным перитонитом, печеночной недостаточностью.
Классификация
В зависимости от распространенности зоны повышенного кровяного давления в портальном русле различают тотальную (охватывающую всю сосудистую сеть портальной системы) и сегментарную портальную гипертензию (ограниченную с нарушением кровотока по селезеночной вене с сохранением нормального кровотока и давления в воротной и брыжеечных венах).
По локализации венозного блока выделяют предпеченочную, внутрипеченочную, постпеченочную и смешанную портальную гипертензию. Различные формы портальной гипертензии имеют свои причины возникновения.
- Развитие предпеченочной портальной гипертензии (3-4 %) связано с нарушением кровотока в портальной и селезеночных венах вследствие их тромбоза, стеноза, сдавления и т. д.
- В структуре внутрипеченочной портальной гипертензии (85-90 %) различают пресинусоидальный, синусоидальный и постсинусоидальный блок. В первом случае препятствие на пути внутрипеченочного кровотока возникает перед капиллярами-синусоидами (встречается при саркоидозе, шистосомозе, альвеококкозе, циррозе, поликистозе, опухолях, узелковой трансформации печени); во втором – в самих печеночных синусоидах (причины — опухоли, гепатиты, цирроз печени); в третьем – за пределами печеночных синусоидов (развивается при алкогольной болезни печени, фиброзе, циррозе, веноокклюзионной болезни печени).
- Постпеченочная портальная гипертензия (10-12%) бывает обусловлена синдромом Бадда-Киари, констриктивным перикардитом, тромбозом и сдавлением нижней полой вены и др. причинами. При смешанной форме портальной гипертензии имеет место нарушение кровотока, как во внепеченочных венах, так и в самой печени, например, при циррозе печени и тромбозе воротной вены.

КТ ОБП. Этот же пациент, расширенный левый долевой ствол воротной вены (синяя стрелка) с периваскулярным отеком (желтая стрелка).
Симптомы портальной гипертензии
Наиболее ранними клиническими проявлениями портальной гипертензии служат диспепсические симптомы: метеоризм, неустойчивый стул, чувство переполнения желудка, тошнота, ухудшение аппетита, боли в эпигастрии, правом подреберье, подвздошных областях. Отмечается появление слабости и быстрой утомляемости, похудание, развитие желтухи.
Иногда первым признаком портальной гипертензии становится спленомегалия, выраженность которой зависит от уровня обструкции и величины давления в портальной системе. При этом размеры селезенки становятся меньше после желудочно-кишечных кровотечений и снижения давления в бассейне портальной вены. Спленомегалия может сочетаться с гиперспленизмом – синдромом, характеризующимся анемией, тромбоцитопенией, лейкопенией и развивающимся в результате повышенного разрушения и частичного депонирования в селезенке форменных элементов крови.
Асцит при портальной гипертензии отличается упорным течением и резистентностью к проводимой терапии. При этом отмечается увеличение объемов живота, отеки лодыжек, при осмотре живота видна сеть расширенных вен передней брюшной стенке в виде «головы медузы».
Осложнения
Характерными и опасными проявлениями портальной гипертензии являются кровотечения из варикозно измененных вен пищевода, желудка, прямой кишки. Желудочно-кишечные кровотечения развиваются внезапно, имеют обильный характер, склонны к рецидивам, быстро приводят к развитию постгеморрагической анемии. При кровотечении из пищевода и желудка появляется кровавая рвота, мелена; при геморроидальном кровотечении – выделение алой крови из прямой кишки. Кровотечения при портальной гипертензии могут провоцироваться ранениями слизистой, увеличением внутрибрюшного давления, снижением свертываемости крови и т. д.
Диагностика
Выявить портальную гипертензию позволяет тщательное изучение анамнеза и клинической картины, а также проведение совокупности инструментальных исследований. При осмотре больного обращают внимание на наличие признаков коллатерального кровообращения: расширения вен брюшной стенки, наличия извитых сосудов около пупка, асцита, геморроя, околопупочной грыжи и др.
- Лабораторный комплекс. Объем лабораторной диагностики при портальной гипертензии включает исследование клинического анализа крови и мочи, коагулограммы, биохимических показателей, АТ к вирусам гепатита, сывороточных иммуноглобулинов (IgA , IgM , IgG).
- Рентгенография. В комплексе рентгеновской диагностики используется кавография, портография, ангиография мезентериальных сосудов, спленопортография, целиакография. Данные исследования позволяют выявить уровень блокировки портального кровотока, оценить возможности наложения сосудистых анастомозов. Состояние печеночного кровотока может быть оценено в ходе статической сцинтиграфии печени.
- Сонография. УЗИ брюшной полости необходимо для выявления спленомегалии, гепатомегалии, асцита. С помощью допплерометрии сосудов печени производится оценка размеров воротной, селезеночной и верхней брыжеечной вен, расширение которых позволяет судить о наличии портальной гипертензии.
- Функциональные исследования. С целью регистрации давления в портальной системе прибегают к проведению чрескожной спленоманометрии. При портальной гипертензии давление в селезеночной вене может достигать 500 мм вод. ст., тогда как в норме оно составляет не более 120 мм вод. ст.
Обследование пациентов с портальной гипертензией предусматривает обязательное проведение эзофагоскопии, ФГДС, ректороманоскопии, позволяющих обнаружить варикозное расширение вен ЖКТ. Иногда вместо эндоскопии проводится рентгенография пищевода и желудка. К биопсии печени и диагностической лапароскопии прибегают в случае необходимости получения морфологических результатов, подтверждающих заболевание, приведшее к портальной гипертензии.

КТ ОБП. Этот же пациент, варикозно расширенные вены как проявление синдрома портальной гипертензии (коричневая стрелка).
Лечение портальной гипертензии
Терапевтические методы лечения портальной гипертензии могут быть применимы только на стадии функциональных изменений внутрипеченочной гемодинамики. В терапии портальной гипертензии используется:
- Фармакотерапия: нитраты (нитроглицерин, изосорбид), β-адреноблокаторы (атенолол, пропранолол), ингибиторы АПФ (эналаприл, фозиноприл), гликозаминогликаны (сулодексид) и др.
- Эндоскопические манипуляции. При остро развившихся кровотечениях из варикозно-расширенных вен пищевода или желудка прибегают к их эндоскопическому лигированию или склерозированию. При неэффективности консервативных вмешательств показано прошивание варикозно-измененных вен через слизистую оболочку.
- Оперативное лечение. Основными показаниями к хирургическому лечению портальной гипертензии служат желудочно-кишечные кровотечения, асцит, гиперспленизм. Операция заключается в наложении сосудистого портокавального анастомоза, позволяющего создать обходное соустье между воротной веной или ее притоками (верхней брыжеечной, селезеночной венами) и нижней полой веной или почечной веной. В зависимости от формы портальной гипертензии могут быть выполнены операции прямого портокавального шунтирования, мезентерикокавального шунтирования, селективного спленоренального шунтирования, трансъюгулярного внутрипечёночного портосистемного шунтирования, редукции селезеночного артериального кровотока, спленэктомия.
- Паллиативные вмешательства. Паллиативными мерами при декомпенсированной или осложненной портальной гипертензии, могут являться дренирование брюшной полости, лапароцентез.
Прогноз
Прогноз при портальной гипертензии, обусловлен характером и течением основного заболевания. При внутрипеченочной форме портальной гипертензии исход, в большинстве случаев, неблагоприятный: гибель пациентов наступает от массивного желудочно-кишечного кровотечения и печеночной недостаточности. Внепеченочная портальная гипертензия имеет более доброкачественное течение. Наложение сосудистых портокавальных анастомозов может продлить жизнь иногда на 10—15 лет.
Источник



