Гепатит а и в может быть от ларингита
Желтуха у новорождённого: а стоит ли беспокоиться?
В России вирусный гепатит А (ВГА) долгое время называли болезнью Боткина по имени врача Сергея Петровича Боткина. Именно он доказал инфекционную природу «катаральной желтухи». Прошло полтора столетия, но эта болезнь продолжает поражать огромное количество людей по всему миру. Ежегодно инфицируется порядка десяти миллионов человек! Россия считается страной со средним риском заражения вирусным гепатитом А. В нашей стране каждый год сто тысяч человек госпитализируются в инфекционные больницы с этим диагнозом. И 80% заболевших — дети.
Вирусный гепатит А: типичные признаки
Классическими симптомами болезни являются:
- пожелтение склер;
- пожелтение кожи;
- обесцвечивание кала;
- потемнение мочи;
- увеличение размеров печени;
- увеличение размеров селезёнки.
От момента инфицирования до появления первых признаков заболевания проходит от десяти до пятидесяти дней. В среднем, инкубационный период длится месяц. В конце этого срока повышается температура тела, достигая иногда высоких цифр, появляется головная боль, ощущение ломоты в теле. В это время заболевание похоже на обычную ОРВИ. Чуть позже малыш становится вялым, отказывается от еды, постоянно просится на руки, жалуется на боли в животе, слега чешет кожу. Могут наблюдаться однократная рвота, срыгивания, разжижение стула. Спустя несколько дней мама замечает у ребёнка потемнение мочи и обесцвечивание кала. Моча по виду напоминает квас, а кал больше всего похож на пластилин белого (слегка сероватого) цвета. Следом желтеют склеры глаз, а потом и кожа. Чем тяжелее заболевание, тем интенсивнее цвет кожных покровов и склер.
Интересный факт: с появлением желтухи состояние малыша улучшается. Он становится активнее и начинает просить есть.
Проходит одна-две недели и все симптомы начинают исчезать.
Встречается бессимптомное течение ВГА, когда уровень билирубина не поднимается до такой степени, чтобы прокрасить кожу. Выявляют и носительство: ребёнок не болеет, но выделяет вирус в окружающую среду. Эти случаи наиболее опасны для распространения инфекции.
Опасен ли гепатит А?
Этот вид желтухи считается неопасным. Действительно, заболевание протекает достаточно легко и почти всегда заканчивается полным выздоровлением. Однако оно может перейти в хроническую форму и даже привести к смерти ребёнка. Случается это крайне редко. Опасности подвержены дети с уже имеющейся патологией печени или выраженным иммунодефицитом. К примеру, если малыш инфицирован вирусом гепатита В или ВИЧ-инфекцией, а потом заражается вирусом гепатита А.
Гепатит А у детей: причины
Заболевание передаётся от человека к человеку через немытые руки, плохо обработанную пищу и сырую воду. Дети чаще заражаются в организованных группах через игрушки и общие предметы быта. Наиболее опасны больные за неделю до появления желтухи. Они ещё не знают, что инфицированы, но выделяют вирус в огромном количестве с фекалиями.
Банальное нарушение правил гигиены (плохое мытьё рук после туалета) сопровождается рассеиванием вирусов по дому, особенно если заболевает женщина, готовящая еду. Для заражения достаточно «съесть» всего несколько вирусов. А они настолько малы, что сотнями помещаются на лапках мух, являющихся переносчиками инфекции.
Вирус очень устойчив во внешней среде. Дома он сохраняется несколько недель, при замораживании — несколько лет. Не боится кратковременной обработки дезинфицирующими растворами. Спасение — кварцевая лампа. Под ультрафиолетовым излучением вирус погибает достаточно быстро.
Ребёнок заболел: что предпринять?
Всех людей, заболевших вирусным гепатитом А, обязательно госпитализируют, независимо от возраста. Делается это, чтобы прервать цепочку распространения инфекции, изолировать больных от здоровых.
Особого лечения болезнь не требует. Детям дают витамины, лёгкие желчегонные средства, предлагают чаще пить. Важно соблюдать диету, щадящую печень. В первые 2-3 дня — № 5а, затем, в течение нескольких месяцев, диету № 5.
В больнице ребёнок находится от семи до двадцати дней. Сроки пребывания зависят от тяжести заболевания.
После госпитализации больного необходима дезинфекция всех помещений, в которых он бывал. В детском учреждении её проводят сотрудники станции дезинфекции. Дома — родители. Нужно взять 2% раствор хлорамина и обработать им хорошенько все поверхности. Сначала густо смочить раствором, подождать 30 минут и смыть несколько раз водой. Имейте в виду, что этот раствор обладает отбеливающими свойствами и вызывает раздражение дыхательных путей. Постельное бельё прокипятить в течение двадцати минут. Если хлорамин не подходит (аллергия, жалко испортить вещи), можно провести хорошую влажную уборку и прокварцевать каждую комнату по 20 минут.
Вирусный гепатит А и кормление грудью
Вирус гепатита А не проникает в женское молоко. Ничто не мешает продолжать кормить грудью при тщательном соблюдении правил гигиены. Только следует помнить, что кроха может получить вирусы, слизав их с кожи груди матери, если она плохо мыла руки и недостаточно обрабатывала грудь.
Не стоит забывать об обязательной госпитализации матери в инфекционную больницу. Редкое лечебное учреждение имеет возможность выделить матери с младенцем отдельный бокс для совместного пребывания.
Хорошая новость: если же женщина переболела вирусным гепатитом А раньше, при кормлении грудью она передаёт крохе свои антитела и защищает его от инфицирования ВГА минимум до года.
Что делать, чтобы ребёнок не заразился вирусным гепатитом А?
Все дети в возрасте до 1 месяца имеют временный иммунитет к ВГА, полученный от матери (если, конечно, у мамы есть антитела к этой инфекции). Далее они могут заражаться, как и все остальные люди. Под защитой лишь дети на грудном вскармливании, как мы уже упоминали выше. Контагиозность 100%: при попадании вируса в организм, не болевший ранее человек обязательно заболеет.
Есть простые советы, помогающие минимизировать инфицирование вирусным гепатитом А.
- Чаще мойте руки. Обязательно — перед едой и после посещения улицы или туалета.
- Пейте только чистую воду. Если вы в поездке — бутилированную.
- Правильно обрабатывайте продукты.
- Обязательно мойте фрукты и овощи перед едой. Заведите привычку ополаскивать их после мытья кипятком.
- Купайтесь только в разрешённых местах.
- В летнее время ведите активную борьбу с мухами, исключите их контакт с готовыми продуктами.
Прививка от гепатита А
Если риск заражения вирусным гепатитом А слишком высок, лучше сделать прививку. До прививки обязательно нужно определить наличие антител к вирусу гепатита А. Если они есть — у малыша контакт с вирусом уже состоялся и иммунитет выработался. Если нет — проводится вакцинация. В России зарегистрированы следующие вакцины от ВГА:
- Вакцина гепатита А «ГЕП-А-ин-ВАК» производится в России, разрешена для детей с трёх лет;
- «Аваксим» производится во Франции, разрешена для детей с двух лет;
- «Хаврикс»-720 производится в Бельгии, разрешена детям с одного года.
Вакцинация проводится двукратно, с интервалом в 6-12 месяцев. Российская и бельгийская вакцины формируют иммунитет на двадцать лет, французская — на десять.
А вы сталкивались с вирусным гепатитом А или, может быть, делали прививку от этой инфекции? Расскажите о своём опыте!
Гепатиты В, C, D и т. д. — знать, чтобы защитить ребёнка?
Вульвит (вульвовагинит) у девочки: что делать? Читайте в следующей нашей статье.
Источник: viline.tv
Читайте также
Вид:


Источник
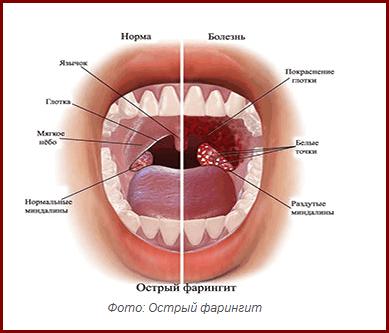
Острым ларингитом называют воспаление слизистой оболочки гортани длительностью до 7–10 дней. Если по истечении этого периода симптоматика заболевания все еще сохраняется, ларингит приобретает затяжной, а позднее – хронический характер течения.
Острый ларингит: причины
Основными этиологическими факторами острого ларингита являются:
- вирусы (чаще – респираторные: грипп, парагрипп, аденовирус);
- бактерии (стрептококки, стафилококки, возбудители дифтерии и туберкулеза);
- термические и химические ожоги;
- травмы гортани.
Развитию болезни способствуют:
- местное и общее переохлаждение;
- неблагоприятные условия труда (сухой горячий воздух, загрязненность воздуха пылью и химикатами);
- аллергены различной природы – пищевые, химические, растительные;
- повышенные нагрузки на голосовой аппарат;
- очаги хронической инфекции (тонзиллит, синусит, фарингит);
- хронические нарушения носового дыхания (ринит, искривление перегородки носа);
- курение и прием алкоголя.
Ларингит инфекционной природы обычно диффузный, или разлитой, то есть в патологический процесс вовлекается слизистая всех отделов гортани. Другие, чаще неинфекционные причины, могут вызывать воспаление слизистой отдельных частей этого органа – надгортанника, голосовых складок, подскладочного пространства.
Кроме того, острый ларингит редко протекает изолированно – обычно наряду с воспалением гортани отмечается воспаление и других отделов дыхательных путей (носа, глотки, трахеи, реже – бронхов и легких).
Острый ларингит: симптомы
Ведущие симптомы острого ларингита — осиплость голоса вплоть до афонии и сухой кашель.
Обычно заболевание начинается внезапно: на фоне, казалось бы, полного здоровья пациент чувствует общую слабость, утомляемость, становится раздражительным. Иногда повышается до субфебрильных цифр (38 °С) температура тела.
В области горла чувствуется дискомфорт, сухость и першение, некоторых больных не покидает ощущение инородного тела, кома в горле.
Больного беспокоит быстрая утомляемость голоса, изменение его тембра (становится более низким, грубым), охриплость вплоть до полного отсутствия звучности – афонии.
Появляется кашель. Сначала он сухой, приступообразный, мучительный, но при адекватном лечении быстро становится продуктивным – с отделением мокроты слизистого, реже слизисто-гнойного характера.
Осложнения острого ларингита
Наиболее частыми и грозными осложнениями данного заболевания являются:
- стеноз гортани;
- инфильтрация надгортанника;
- абсцедирование надгортанника.
Эти состояния несут угрозу жизни больного, поэтому требуют неотложной госпитализации его в стационар.
Диагностика острого ларингита
Диагноз острого ларингита устанавливается врачом-терапевтом или оториноларингологом (ЛОР-врачом) поликлиники на основании предъявляемых больным жалоб, данных анамнеза заболевания и жизни (заболел остро, имеют место регулярные голосовые нагрузки или же работа в запыленном помещении и т. д.) и данных осмотра гортани – ларингоскопии.
В зависимости от ларингоскопической картины врач может сделать вывод о том, какая форма острого ларингита у данного больного:
- отечность и покраснение (гиперемия) всей поверхности слизистой гортани говорит о диффузной форме острого ларингита;
- если признаки воспаления локализуются лишь в одном из отделов гортани – это ограниченная форма заболевания;
- помимо отека и гиперемии слизистой на ее поверхности могут визуализироваться расширенные кровеносные сосуды и слизистое или слизисто-гнойное отделяемое;
- точечные кровоизлияния в слизистую оболочку обычно наблюдаются при гриппе – это геморрагическая форма острого ларингита;
- беловато-желтые и белые налеты в гортани – признак фибринозного ларингита, серые или бурые налеты – признак дифтерии;
- сниженный тонус голосовых складок и покраснение их по периметру при отсутствии изменений в других областях гортани являются характерными признаками ларингита вследствие функциональной перегрузки голосового аппарата. Эта форма подтверждается анамнестическими данными – предшествующая болезни чрезмерная голосовая нагрузка.
Острый ларингит: лечение
В течение всего периода болезни и хотя бы недели после выздоровления человеку рекомендуется отказаться от курения.
Главным условием успешного лечения острого ларингита у взрослых и детей является соблюдение ими правил лечебно-охранительного режима:
- домашний или, при повышении температуры тела, постельный режим;
- временное освобождение от работы лиц с признаками интоксикации или без них (в случае, если трудовая деятельность человека связана с речью – актеры, преподаватели, дикторы, вокалисты, экскурсоводы и другие);
- частичный или по возможности полный голосовой покой;
- поддержание адекватного микроклимата в помещении, в котором находится больной (частое проветривание, температура воздуха 18–22°С, влажность – минимум 55%);
- отказ от активного и пассивного курения в течение всего периода болезни и на 7–10 дней после выздоровления (в идеале – навсегда).
Что касается питания больных острым ларингитом, им рекомендуется щадящая диета:
- исключение из рациона горячей, холодной, острой, раздражающей пищи;
- отказ от газированных, спиртных, холодных и горячих напитков;
- назначается обильное теплое питье: молоко с медом, щелочные минеральные воды («Поляна Квасова», боржоми).
Если имеет место острый ларингит вирусной природы (при ОРВИ), больному рекомендуется противовирусная терапия – Интерферон, Гропринозин, Анаферон, Амизон.
Дальнейшее медикаментозное лечение острого ларингита назначается в зависимости от имеющихся у конкретного больного симптомов:
- при боли и першении в горле – локально действующие противовоспалительные и противомикробные средства (спреи Тера-флю, Ингалипт, Гивалекс, Ангилекс или пастилки Стрепсилс, Трайсилс, Фарингосепт, Декатилен);
- при сухом приступообразном мучительном кашле – кодеинсодержащие противокашлевые препараты: Синекод;
- при сухом кашле – отхаркивающие препараты на растительной основе (Проспан – содержит экстракт плюща, Алтейка – содержит экстракт алтея, Гербион – содержит экстракт подорожника);
- при продуктивном кашле для разжижения мокроты – муколитики (препараты амброксола (Амбробене, Лазолван), ацетилцистеина (АЦЦ), карбоцистеина (Флюдитек);
- при подозрении на присоединение бактериальной инфекции может быть назначен антибактериальный препарат для местного применения – Биопарокс;
- в случае выраженного отека слизистой оболочки гортани – противоаллергические (антигистаминные) средства (лоратадин (Лорано), цетиризин (Цетрин, Зодак), L-цетиризин (Алерон));
- с целью улучшения работы иммунной системы могут быть назначены поливитамины (Алфавит, Мультитабс, Дуовит) и иммуномодулирующие препараты (экстракт эхинацеи, Рибомунил).
В случае когда эффекта от проводимой терапии нет или выделяющаяся мокрота приобретает гнойный характер, больному показана системная антибактериальная терапия. В амбулаторных условиях применяются лишь таблетированные формы антибиотиков, использование этих препаратов в форме инъекций или инфузий (капельниц) возможно лишь в условиях стационара, поскольку нередко случаются аллергические реакции на них. Препаратами выбора являются так называемые защищенные пенициллины – Аугментин, Амоксиклав, Флемоклав. При неэффективности препаратов первого ряда назначаются антибиотики группы респираторных фторхинолонов – Левофлоксацин, Моксифлоксацин.
Если терапия проводится в стационарных условиях, возможно проведение инстилляций – вливаний растворов противовоспалительных и антимикробных препаратов при помощи гортанного шприца в гортань.
Хорошо зарекомендовала себя и небулайзерная терапия – ингаляции лекарственных средств (щелочных минеральных вод, муколитиков, антимикробных и противовоспалительных препаратов) через специальное устройство – небулайзер.
В период, когда симптомы острого ларингита регрессируют, для более быстрого восстановления слизистой оболочки назначается физиотерапевтическое лечение – ДДТ на область гортани, электрофорез, УВЧ.
Профилактика острого ларингита
Меры первичной профилактики должны быть направлены на предотвращение развития заболевания, то есть:
- предупреждение контакта с инфекцией;
- лечение хронических очагов инфекции;
- отказ от курения;
- адекватные голосовые нагрузки;
- предупреждение травм и ожогов гортани.
Целью вторичной профилактики является предупреждение осложнений и хронизации воспалительного процесса – своевременное адекватное лечение острого ларингита.
Специфических профилактических мер не существует.
Смотрите популярные статьи
Source: otolaryngologist.ru
Читайте также
Вид:


Источник

Ларингит часто путают с ангиной. Но, хотя эти заболевания и похожи, и могут накладываться друг на друга, это все же не одно и то же. Ларингит — это воспаление слизистой оболочки гортани, которое может вызвать охриплость или потерю голоса. Хронический ларингит длится более 3 недель, и может возникнуть как осложнение других болезней, либо вследствие определенных факторов образа жизни.
Что такое ларингит?
В гортани человека находятся голосовые связки, вибрирующие и тем самым создающие голос человека. Гортань также необходима для защиты дыхательных путей, глотания, кашля и поддержки легких. Ларингит вызывает набухание и воспаление слизистой оболочки гортани, которая влияет на функционирование гортани и может приводить к изменениям голоса, таким как охриплость.
Ларингит бывает либо острый, либо хронический. Острый ларингит обычно развивается быстро, и симптомы продолжаются около недели. Это, как правило, не является серьезным заболеванием и часто лечится самостоятельно, без медицинской помощи.
Хронический ларингит развивается медленнее, симптомы продолжаются более 3 недель. Симптомы хронического ларингита могут включать стойкий кашель, затруднение глотания и боль в горле. Согласно исследованию 2013 года, у примерно 21 процента людей бывает хронический ларингит в какой-то момент в течении жизни.
Хронический ларингит является более тяжелым заболеванием, чем острый ларингит, поскольку он может проявляться более длительными и более серьезными симптомами. Он также может быть признаком более серьезного заболевания, например аутоиммунного или рака гортани. Однако в большинстве случаев хронический ларингит не вызывает серьезных проблем со здоровьем, и симптомы редко длятся дольше указанных рамок болезни.
Признаки хронического ларингита
Главный симптом, указывающий именно на ларингит, — это охриплость или осиплость голоса. Она может также сопровождаться:
• повышенной выработкой слизи;
• стойким кашлем;
• затруднением глотания;
• чувством комка в горле;
• ангиной;
• потерей голоса;
• повышением температуры.
Многие из этих симптомов также могут возникать при остром ларингите, но при хроническом ларингите они продолжаются намного дольше. Хриплость голоса может обостряться со временем и сохраняться еще некоторое время после того, как другие симптомы исчезли.
Иногда ларингит возникает как осложнение после гриппа, ОРВИ или тонзиллита. Тогда он сопровождается также такими симптомами как:
• увеличение лимфоузлов;
• ломота;
• озноб;
• лихорадка.
Кроме того, хронический ларингит может повредить голосовые связки, что чревато образованием небольших наростов, известных как узелки или полипы. Эти наросты причиняют дискомфорт и могут слегка изменить модуляции голоса, но сами по себе они не представляют значительного риска для здоровья.
Причины появления хронического ларингита
Ларингит может возникнуть по ряду причин. Наиболее распространенной причиной острого ларингита являются вирусные инфекции, такие как простуда и грипп. Бактериальные и грибковые инфекции также вызывают острый ларингит.
Причинами хронического ларингита могут быть:
• кислотный рефлюкс (хроническая изжога);
• перегрузка голосовых связок, часто встречающаяся у певцов, актеров, учителей, лекторов;
• инфекция;
• курение;
• ингаляционные стероидные лекарства;
• злоупотребление крепкими спиртными напитками;
• хронический синусит;
• воздействие раздражающих химических веществ как в жидком, так и распыленном виде.
В редких случаях, вызывать ларингит могут воспалительные состояния, влияющие так или иначе на голосовые связки, например, туберкулез.
Диагностика
Для диагностики острого ларингита часто достаточно лишь физического обследования. Некоторые симптомы, такие как охриплость голоса, обычно легко идентифицировать.
Для диагностики хронического ларингита врач может провести ларингоскопию, которая включает в себя прохождение тонкой трубки с камерой и светом через рот или нос человека вниз в горло. Эта процедура позволяет врачу осмотреть внутреннюю часть горла.
Чтобы исключить более серьезные состояния, такие как рак гортани, врач может также рекомендовать:
• биопсию, которая включает в себя взятие небольшого образца ткани горла во время ларингоскопии и анализ его в лаборатории.
• рентген, КТ или МРТ-сканирование, которые представляют собой визуальные тесты, позволяющие позволяют врачу детально увидеть внутреннюю часть горла.
• анализы крови, которые могут показать симптомы других заболеваний.
Лечение хронического ларингита
Существует несколько вариантов лечения ларингита. Острый ларингит, как правило, легко лечится в домашних условиях.
Для этого необходимо:
• избегать разговоров, пения или ненужного использования голоса;
• пить много жидкости;
• ограничить употребление кофеина и алкоголя;
• отказаться хотя бы на время от противоотечных средств и антигистаминов;
• не курить;
• избегать раздражения горла, таких как дым, пыль и химические пары;
• полоскать горло солевым раствором или безрецептурным средством для полоскания рта.
Лечение хронического ларингита часто зависит от выявления и лечения основной причины. Например, если причиной является кислотный рефлюкс, может потребоваться внести изменения в диету, например, избегать жирных, жареных или пряных продуктов.
В случае бактериальной инфекции некоторые врачи могут назначать антибиотики. Однако использование антибиотиков для ларингита в настоящее время оспаривается медицинскими кругами.
В обзоре клинических испытаний, проведенном в 2015 году с участием 351 участников, было установлено, что антибиотики не эффективны при лечении острого ларингита. Исследователи пришли к выводу, что стоимость, побочные эффекты и негативные последствия в виде устойчивости к антибиотикам перевешивают преимущества этого лечения при ларингите.
В любом случае необходимо обратиться к врачу, если симптомы ларингита длятся более 2-3 недель.
Источник