Гемостаз при легочном кровотечении
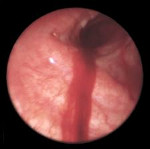
Легочное кровотечение – опасное осложнение различных заболеваний органов дыхания, сопровождающееся истечением крови из бронхиальных или легочных сосудов и ее выделением через воздухоносные пути. Легочное кровотечение проявляется кашлем с выделением жидкой алой крови или сгустков, слабостью, головокружением, гипотонией, обморочным состоянием. С диагностической целью при легочном кровотечении проводится рентгенография легких, томография, бронхоскопия, бронхография, ангиопульмонография, селективная ангиография бронхиальных артерий. Остановка легочного кровотечения может включать проведение консервативной гемостатической терапии, эндоскопический гемостаз, эндоваскулярную эмболизацию бронхиальных артерий. В дальнейшем для устранения источника легочного кровотечения, показано хирургическое лечение с учетом этиологических и патогенетических факторов.
Общие сведения
Легочное кровотечение относится к числу наиболее опасных состояний, осложняющих течение широкого круга заболеваний бронхо-легочной и сердечно-сосудистой систем, болезней системы крови и гемостаза. Поэтому проблема оказания неотложной помощи при легочном кровотечении актуальна для специалистов в области пульмонологии, фтизиатрии, онкологии, кардиологии, гематологии, ревматологии. Промедление с проведением экстренных гемостатических мероприятий может вызвать быструю гибель больных. В зависимости от выраженности кровопотери и состояния, ее обусловившего, летальность от легочного кровотечения варьирует от 5-15% до 60-80%. Среди пациентов с легочным кровотечением преобладают лица зрелого возраста (50-55 лет) с отягощенной соматической патологией.
Легочное кровотечение
Причины легочного кровотечения
Частая встречаемость кровохарканья и легочного кровотечения определяется полиэтиологичностью данных состояний. Первое место в структуре причин легочного кровотечения принадлежит туберкулезу легких (свыше 60% наблюдений). Значительная роль в этиологии легочных кровотечений отводится неспецифическим и гнойно-деструктивным заболеваниям — бронхиту, хронической пневмонии, бронхоэктазам, пневмосклерозу, абсцессу и гангрене легкого.
Нередко причинами легочного кровотечения выступают аденома бронха, злокачественные опухоли легких и бронхов, паразитарные и грибковые поражения (аскаридоз, эхинококкоз, шистозоматоз, актиномикоз легких), пневмокониозы (силикатоз, силикоз). Легочные кровотечения могут быть обусловлены неадекватным местным гемостазом после эндоскопической или трансторакальной биопсии, хирургического вмешательства на легких и бронхах. К легочному кровотечению могут приводить инородные тела бронхов, травмы грудной клетки (перелом ребер и др.).
Кроме болезней органов дыхания, кровохарканье и легочное кровотечение могут возникать при заболеваниях сердца и сосудов: ТЭЛА, митральном стенозе, аневризме аорты, артериальной гипертензии, атеросклеротическом кардиосклерозе, инфаркте миокарда. К числу относительно редких причин легочного кровотечения относятся легочный эндометриоз, гранулематоз Вегенера, системный капиллярит (синдром Гудпасчера), наследственная телеангиэктазия кожи и слизистых оболочек (синдром Рендю-Ослера), геморрагические диатезы и др. Легочное кровотечение может быть обусловлено нарушением свертываемости крови при длительной и плохо контролируемой терапии антикоагулянтами.
Факторами, провоцирующими легочное кровотечение, могут выступать физическая или эмоциональная нагрузка, инфекции, инсоляция, расстройства гемодинамики, легочная гипертензия, менструация (у женщин) и др.
Патогенез
Морфологическую основу для легочного кровотечения составляют истонченные и аневризматически расширенные ветви легочной артерии или бронхиальные артерии, а также легочные вены. Разрыв или аррозия измененных сосудов могут сопровождаться легочным кровотечением различной степени тяжести. При этом величину легочного кровотечения в значительной степени определяет калибр поврежденного сосуда, а выраженность происходящих в организме нарушений — темп и интенсивность кровопотери.
Развивающиеся в дальнейшие расстройства связаны с обтурацией дыхательных путей излившейся кровью и собственно величиной кровопотери. Попадая в бронхи даже в небольших количествах, кровь вызывает развитие обтурационных ателектазов и аспирационной пневмонии. В свою очередь, это приводит к уменьшению объема функционирующей легочной ткани, расстройствам газообмена, прогрессирующему нарастанию дыхательной недостаточности, гипоксемии.
Гиповолемия и анемия, сопровождающие острую и хроническую (при рецидивирующих легочных кровотечениях) кровопотерю, приводят к общему нарушению гомеостаза. Это, прежде всего, выражается в активизации фибринолитических и антикоагулянтных механизмов, что вызывает усиление склонности к гипокоагуляции, повышение проницаемости сосудистых стенок. Совокупный результат подобных изменений определяет патологическую готовность организма к возобновлению легочного кровотечения в любой момент.
Классификация
В клиническом аспекте важно разграничить легочное кровотечение и другое, менее опасное, но более часто встречающееся состояние – кровохарканье. Кровохарканье отличается по объему и темпу выделения крови из воздухоносных путей. В ряде случаев кровохарканье предшествует массивному легочному кровотечению, поэтому также требует проведения полного клинико-рентгенологического обследования и неотложных мер по его купированию. Обычно под кровохарканьем понимают выделение при кашле мокроты с прожилками или примесью крови; при этом количество выделяемой крови не превышает 50 мл в сутки. Увеличение объема откашливаемой крови расценивается как легочное кровотечение.
В зависимости от объема выделяемой при кашле крови различают малое легочное кровотечение (50-100 мл в сутки), среднее (100-500 мл в сутки), обильное или тяжелое легочное кровотечение (свыше 500 мл крови в сутки). Особенно опасны «молниеносные» обильные кровотечения, возникающие одномоментно или в течение короткого отрезка времени. Как правило, они приводят к острой асфиксии и летальному исходу.
В отличие от гемоторакса, легочное кровотечение относится к наружным кровотечениям. Также встречается смешанное легочно-плевральное кровотечение.
Симптомы легочного кровотечения
Клиника легочного кровотечения складывается из симптомокомплекса, обусловленного общей кровопотерей, наружным кровотечением и легочно-сердечной недостаточностью. Началу легочного кровотечения предшествует появление сильного упорного кашля, вначале сухого, а затем – с отделением слизистой мокроты и алой крови или откашливанием сгустков крови. Иногда незадолго до легочного кровотечения в горле возникает ощущение бульканья или щекотания, чувство жжения в грудной клетке на стороне поражения. В начальный период легочного кровотечения отделяющаяся кровь имеет ярко-красный цвет, позднее становится более темной, ржаво-коричневой. При обтурации бронха сгустком крови, легочное кровотечение может прекратиться самостоятельно.
Общее состояние определяется выраженностью кровопотери. Для пациентов с легочным кровотечением характерны испуганный вид, адинамия, бледность кожного покрова лица, холодный липкий пот, акроцианоз, снижение АД, тахикардия, головокружение, шум в ушах и голове, одышка. При обильном легочном кровотечении может возникать нарушение зрения (амавроз), обморочное состояние, иногда рвота и судороги, асфиксия. На 2-3 сутки после легочного кровотечения может развиваться картина аспирационной пневмонии.
Диагностика
Для установления причины легочного кровотечения нередко требуется проведение диагностического консилиума с участием специалистов пульмонологов, фтизиатров, торакальных хирургов, онкологов, рентгенологов, сосудистых хирургов, кардиологов, отоларингологов, ревматологов, гематологов. При аускультативном обследовании определяются влажные среднепузырчатые хрипы в легких и булькающие хрипы в области грудины. При аспирации крови отмечается укорочение перкуторного звука, шум трения плевры, ослабление дыхания и голосового дрожания.
Источник кровотечения предположительно можно определить по цвету крови. Выделение алой, пенистой крови, как правило, указывает на легочное кровотечение; крови темно-красного, кофейного цвета – на желудочно-кишечное кровотечение. Иногда клинику кровохарканья может симулировать носовое кровотечение, поэтому с целью дифференциальной диагностики важно проведение консультации отоларинголога и риноскопии. В сомнительных случаях, с целью исключения кровотечения из ЖКТ, может потребоваться проведение ЭГДС.
Для подтверждения источника кровотечения в легких выполняется рентгенологическое обследование: полипозиционная рентгенография легких, линейная и компьютерная томография, МРТ легких. При необходимости прибегают к углубленному рентгенологическому обследованию: бронхографии, бронхиальной артериографии, ангиопульмонографии.
Ведущими методом инструментальной диагностики при легочном кровотечении является бронхоскопия. Эндоскопическое исследование позволяет визуализировать источник кровотечения в бронхиальном дереве, выполнить аспирацию промывных вод, щипцовую и скарификационную биопсию из зоны патологических изменений.
В периферической крови при легочном кровотечении выявляется гипохромная анемия, пойкилоцитоз, анизоцитоз, снижение гематокритного числа. С целью оценки выраженности изменений в свертывающей и противосвертывающей системах крови исследуется коагулограмма и количество тромбоцитов. В анализах мокроты (микроскопическом, ПЦР, на кислоустойчивые микобактерии) могут определяться атипичные клетки, микобактерии туберкулеза, указывающие на этиологию легочного кровотечения.
Лечение легочного кровотечения
В лечении легочного кровотечения используются консервативные методы, местный гемостаз, паллиативные и радикальные хирургические вмешательства. Терапевтические мероприятия применяются при легочных кровотечениях малого и среднего объема. Пациенту назначается покой, придается полусидячее положение, накладываются венозные жгуты на конечности. Для удаления крови из просвета трахеи проводится трахеальная аспирация. При асфиксии требуется экстренная интубация, отсасывание крови и ИВЛ.
Медикаментозная терапия включает введение гемостатических препаратов (аминокапроновой кислоты, кальция хлорида, викасола, этамзилата натрия и др.), гипотензивных средств (азаметония бромида, гексаметония бензосульфонат, триметафан камсилата). С целью борьбы с постгеморрагической анемией производится заместительная трансфузия эритроцитной массы; для устранения гиповолемии вводится нативная плазма, реополиглюкин, декстран или раствор желатина.
При неэффективности консервативных мер прибегают к инструментальной остановке легочного кровотечения с помощью местного эндоскопического гемостаза. Лечебная бронхоскопия должна выполняться в операционной, в условиях готовности перехода к экстренной торакотомии. Для эндоскопического гемостаза могут использоваться местные аппликации с адреналином, этамзилатом, р-ром перекиси водорода; установка гемостатической губки, электрокоагуляция сосуда в месте истечения крови, кратковременная окклюзия надувным баллончиком типа Фогарти или временная обтурация бронха поролоновой пломбой. В ряде случаев эффективной оказывается эндоваскулярная эмболизация бронхиальных артерий, проводимая под контролем рентгена.
В большинстве случаев, перечисленные методы позволяют временно остановить легочное кровотечение и избежать неотложного оперативного вмешательства. Окончательный и надежный гемостаз возможен только при хирургическом устранении источника кровотечения.
Паллиативные вмешательства при легочном кровотечении могут включать оперативную коллапсотерапию при туберкулезе легких (торакопластику, экстраплевральную пломбировку), перевязку легочной артерии или сочетание этого хирургического приема с пневмотомией. К паллиативным вмешательствам прибегают лишь в вынужденных ситуациях, когда радикальная операция по каким-либо причинам невыполнима.
Радикальные операции по поводу легочного кровотечения предполагают удаление всех патологически измененных участков легкого. Они могут заключаться в частичной резекции легкого в пределах здоровых тканей (краевой резекции, сегментэктомии, лобэктомии, билобэктомии) или удалении всего легкого (пневмонэктомии).
Прогноз
Даже однократное и самостоятельно остановившееся легочное кровотечение всегда потенциально опасно в плане возобновления. Обильное легочное кровотечение угрожает жизни больного. В тяжелых случаях смерть наступает в результате асфиксии, вызванной закупоркой воздухоносных путей сгустками крови и одновременным спастическим сокращением бронхов. Процент послеоперационных осложнений и летальности при операциях, выполняемых на высоте легочного кровотечения, более чем в 10 раз превышает аналогичные показатели при плановых операциях.
Источник
СОСТОЯНИЕ ГЕМОСТАЗА У БОЛЬНЫХ С ЛЕГОЧНЫМ КРОВОТЕЧЕНИЕМ
- Авторы
- Резюме
- Файлы
- Ключевые слова
- Литература
Федоров В.Э.
1
Новиков Д.С.
1
Харитонов Б.С.
1
1 ГБОУ ВПО «Саратовский Государственный медицинский университет им. В.И. Разумовского Минздравсоцразвития России»
Обследовано 543 больных с различными заболеваниями легких. Легочное кровотечение различной степени выраженности отмечено у 219 (40,3%). Приведено распределение больных в зависимости от основного заболевания. Описаны изменения гемостаза в зависимости от величины кровопотери. Отражены критерии развития ДВС-синдрома. Появление маркеров ДВС-синдрома должно расцениваться как угроза возникновения массивного легочного кровотечения и служить основанием для интенсивной терапии расстройств гемокоагуляции.
легочное кровотечение
гемостаз
1. Бисенков Л.Н. Торакальная хирургия. СПб.: Гиппократ, 2004.
2. Перельман М.И. Легочное кровотечение // Consilium Medicum. — 2006. — Т. 8. — №3. – С. 91.
3. Сомонова О.В., Маджуга А.В., Елизарова А.Л. Состояние системы гемостаза у больных со злокачественными новообразованиями // Клиническая онкогематология. — 2008. — Т. 1.
4. Стручков В.И. Гнойные заболевания легких и плевры. Л.: Медицина, 1987. – 258 С.
5. Чернеховская И.Ю., Коржева В.Г., Андреев А.В. Легочные кровотечения. М.: Медпресс-информ, 2011.
6. Шипаков B.E., Рязанцева H.B., Цыренжапов М.Б. Интраоперационный мониторинг и коррекция функционального состояния компонентов системы гемостаза у больных с шокогенной кровопотерей. Сборник статей по материалам IV Международного конгресса молодых ученых и специалистов «Науки о человеке». Томск, 15-16 мая 2003.- С. 109-110.
7. Kvale Р.А., Simoff М., Prakash U.B. Lung cancer. Palliative care. // Chest. — 2003. — № 123 (1). — P. 284-311.
Легочное кровотечение (ЛК) является нередким тяжелым осложнением различных заболеваниях легких Летальность от кровотечения, возникшего при хронических неспецифических заболеваниях легких, достигает 80% [7]. Возникшее ЛК, даже в минимальном объеме, может как самопроизвольно остановиться, так и усилиться. Обильные (более 500 мл) ЛК нередко приводят к асфиксии излившейся кровью и смерти больных [6].
В последние годы возрастает число больных раком легкого, острыми и хроническими неспецифическими и гнойно- деструктивными заболеваниями легких. При хронических нагноительных заболеваниях легких (бронхоэктазии, хронические пневмонии) ЛК встречаются у 25% больных, при гангрене легкого — у 55% [2].
При возникновении кровотечения развиваются изменения в системе гемостаза. Усиливается фибринолитическая и антикоагулянтная активность, появляется и нарастает гипокоагуляция, увеличивается проницаемость стенок кровеносных сосудов [1].
Аспирация даже небольших объемов крови в бронхи здоровых отделов легких сопровождается возникновением обтурационных ателектазов и пневмонии, что ведет к прогрессирующей дыхательной недостаточности. В зоне появившихся ателектазов могут быстро развиться новые очаги деструкции [3].
Несмотря на обилие литературных источников, посвященных этиопатогенезу и способам лечения ЛК, вопросам состояния гемостаза у таких больных уделяется явно недостаточное внимание. Отдельные звенья гемостаза вообще остаются малоизученными [5]. В связи с этим и предпринято настоящее исследование.
Цель исследования: повышение качества лечения больных острыми и хроническими заболеваниями, осложняющимися ЛК за счет учета состояния элементов гемостаза.
Материалы и методы исследования
В отделении торакальной хирургии Областной больницы г. Саратова за период с 2000 по 2011 г. находилось на лечении 543 больных с различными заболеваниями легких. ЛК отмечено у 219 (40,3%) больных. Мужчин было 144 (65,7%), женщин — 75 (34,3%). ЛК 1-й степени встречалось в 84,9% случаев (186 больных). Массивное ЛК 2-3-й степени наблюдалось в 15,1% случаев (33 пациента). По причинам ЛК больные распределялись следующим образом (таблица 1).
Таблица 1
Причины кровотечений у торакальных больных
Заболевание | Число больных |
Рак легкого | 78 (35,6%) |
Бронхоэктатическая болезнь | 57 (26,0%) |
Пневмония | 45 (20,5%) |
Хронический бронхит | 34 (15,6%) |
Абсцесс легкого | 20 (9,1%) |
Гангрена легкого | 14 (6,4%) |
Всего | 219 (100%) |
В группу сравнения вошли больные с аналогичными заболеваниями, но без кровохарканья и кровотечения (324 больных).
Интенсивность ЛК оценивали в зависимости от объема и темпа кровопотери по В.И. Стручкову [4]: первая степень отражала объем кровопотери за сутки от 50 до 200 мл, вторая степень — до 500 мл кровопотери за час, третья степень кровотечения — более 500 мл в течение одного эпизода. Вторую и третью степени ЛК относили к массивным.
Алгоритм экстренного обследования поступающих больных с ЛК: лабораторное и функциональное обследование; рентгенография легких (с томографией по показаниям); фибробронхоскопия.
Лабораторные показатели позволяли оценить объем кровопотери, выраженность сопутствующей анемии. Электрокардиографическое исследование позволяло определить наличие или отсутствие гипертензии в малом круге кровообращение, выявить вторичные изменения, характерные для гипертонической болезни. Рентгенологическое исследование легких позволяло выявить органические изменения легочной ткани, сторону поражения, наличие аспирационных осложнений (зон гиповентиляции, ателектазов).
Фибробронхоскопия была наиболее эффективна и позволяла выявить наличие эндобронхиальной патологии (выраженность эндобронхита, опухоль), выявить бронх с источником кровотечения, наличие продолжающегося характера ЛК. Помимо этого, фибробронхоскопия включала и лечебные мероприятия: освобождение просвета трахеобронхиального дерева от сгустков, промывание бронха — источника кровотечения растворами гемостатиков.
Исследование гемостаза проводилось по следующим параметрам:
- Определение числа тромбоцитов (Тромб) в периферической крови.
- Тромбиновое время (ТВ).
- Протромбиновое время (ПВ).
- Активированное частичное тромбопластиновое время (АЧТВ).
- Содержание фибриногена (Фибр) в плазме.
- Содержание растворимых фибрин-мономерных комплексов (РФМК).
Статистическая обработка материала проводилась с применением наиболее распространенного способа с использованием критерия Стьюдента. При обработке результатов исследования нами был применена программа «Exel» для IВМ РС компьютеров.
Результаты и их обсуждение
Для изучения зависимости изменений гемостаза от величины кровопотери мы исследовали изменения показателей гемостаза в группах больных с кровотечениями 1 — 3 степени при разных заболеваниях (таблица 2).
Таблица 2
Изменение показателей гемостаза у больных с кровотечением 1 степени (М±m, p)
Группа сравнения (n=324) | Рак легкого (n=9) | Бронхо-эктатическая болезнь (n=12) | Пневмо-ния (n=10) | Хрони-ческий бронхит (n=15) | Абсцесс легкого (n=12) | Гангрена легкого (n=11) | |
Тромб | 328±30 | 322±45 p>0,05 | 389±48 p>0,05 | 374±70 p>0,05 | 336±66 p>0,05 | 380±61 p>0,05 | 334±73 p>0,05 |
АЧТВ | 26±2,7 | 27±3,8 p>0,05 | 27±4,8 p>0,05 | 30±3,1 p>0,05 | 28±2,0 p>0,05 | 24±3,1 p>0,05 | 26±25,4 p>0,05 |
ПВ | 18±1,9 | 17±1,1 p>0,05 | 18±2,0 p>0,05 | 18±4,4 p>0,05 | 17±1,2 p>0,05 | 17±2,7 p>0,05 | 15±3,0 p>0,05 |
ТВ | 19±1,5 | 19±1,7 p>0,05 | 21±2,5 p>0,05 | 20±1,5 p>0,05 | 19±2,8 p>0,05 | 15±1,1 p>0,05 | 16±1,6 p>0,05 |
Фибр | 3,9±0,9 | 6±3,4 p>0,05 | 3,4±3,0 p>0,05 | 3,4±2,0 p>0,05 | 4±2,1 p>0,05 | 4,4±2,0 p>0,05 | 5,5±2,8 p>0,05 |
РФМК | 2,2±0,7 | 15±4,1 p>0,05 | 3±3,8 p>0,05 | 3,8±2,9 p>0,05 | 4±3,0 p>0,05 | 15,5±7,7 p>0,05 | 16±6,9 p>0,05 |
Полученные данные свидетельствуют о том, что при всех заболеваниях, сопровождающихся кровотечением 1 степени, существенных изменений показатели гемостаза не претерпевают. Не отмечено достоверной разницы в количестве тромбоцитов, активности плазменного гемостаза (АЧТВ, ПВ, ТВ и содержание фибриногена). Содержание РФМК как показателя тромбинемии и усиления фибринолиза также оставалось не измененным. Этот факт свидетельствует о том, что возникновение кровотечения у больных исследованных групп не зависело от нарушений в системе свертывания крови, которые носили гиперкоагуляционный характер (укорочение АЧТВ, повышение содержания фибриногена) по сравнению с нормальными показателями. Видимо, потеря крови связана у таких больных с усилением диапедеза эритроцитов на фоне повышения давления в системе легочной артерии и повышении проницаемости сосудистой стенки при хроническом воспалении либо возникает из-за аррозии сосудов легочной ткани.
При изучении изменений показателей гемостаза у больных с кровотечением 2 степени получены данные, представленные в таблице 3.
Таблица 3
Изменение показателей гемостаза у больных с кровотечением 2 степени (М±m, p)
Группа сравне-ния (n=324) | Рак легкого (n=14) | Бронхо-эктати-ческая болезнь (n=3) | Пневмо-ния (n=5) | Хрони-ческий бронхит (n=6) | Абсцесс легкого (n=12) | Гангрена легкого (n=14) | |
Тромб | 328±30 р | 211±33 <0,05 | 234±41 <0,05 | 251±39 <0,05 | 282±42 >0,05 | 296±45 >0,05 | 313±45 >0,05 |
АЧТВ | 26±2,7 | 24±4,0 >0,05 | 25±3,2 >0,05 | 23±3,3 >0,05 | 26±4,2 >0,05 | 27±3,7 >0,05 | 29±3,3 >0,05 |
ПВ | 18±1,9 р | 15±1,9 >0,05 | 14±2,0 >0,05 | 16±2,1 >0,05 | 16±2,0 >0,05 | 17±1,8 >0,05 | 17±1,8 >0,05 |
ТВ | 19±1,5 р | 16±2,8 >0,05 | 17±2,0 >0,05 | 17±2,5 >0,05 | 18±2,1 >0,05 | 16±1,9 >0,05 | 16±2,2 >0,05 |
Фибр | 3,9±0,9 р | 2,4±0,4 >0,05 | 2,1±0,2 >0,05 | 2,3±0,2 >0,05 | 3,4±1,0 >0,05 | 3,1±0,8 >0,05 | 3,2±0,9 >0,05 |
РФМК | 2,2±0,7 р | 15±1,5 <0,05 | 16±1,9 <0,05 | 19±2,0 <0,05 | 4,9±2,3 >0,05 | 4,5±2,0 >0,05 | 3,5±1,8 >0,05 |
Из таблицы следует, что у больных с выраженными деструктивными процессами в легком (гангрена, абсцесс легкого, рак легкого) при кровопотере 2 степени происходят следующие изменения. Падает число тромбоцитов, фибриногена, появляются в избыточном количестве РФМК и начинает уменьшаться ПВ и ТВ. Укорочение ТВ свидетельствует об активации внешнего механизма свертывания крови как проявление ДВС-синдрома, а укорочение ТВ на фоне нормального содержания фибриногена в крови подтверждает возникновение и развитие ДВС- синдрома. Об усилении фибринолиза у этих больных свидетельствует и повышение РФМК. У больных без выраженных деструктивных изменений легочной ткани (пневмония, БЭБ, ХБ) намечается подобная тенденция, но статистического подтверждения она не нашла.
При нарастании кровопотери (кровотечение 3 степени) изменения гемостаза продолжают усиливаться (таблица 4).
Таблица 4
Изменение показателей гемостаза у больных с кровотечением 3степени (М±m, p)
Группа сравне-ния (n=324) | Рак легкого (n=18) | Бронхо-эктати-ческая болезнь (n=2) | Пневмо-ния (n=3) | Хрони-ческий бронхит (n=3) | Абсцесс легкого (n=4) | Гангрена легкого (n=15) | |
Тромб | 328±30 р | 121±67 <0,05 | 123±34 <0,05 | 90±46 <0,05 | 122±78 <0,05 | 180±77 <0,05 | 110±84 <0,05 |
АЧТВ | 26±2,7 р | 45±6,7 <0,05 | 55±5,6 <0,05 | 53±6,4 <0,05 | 46±6,7 <0,05 | 47±7,8 <0,05 | 39±4,8 <0,05 |
ПВ | 18±1,9 р | 8±1,8 <0,05 | 9±1,8 <0,05 | 9±2,1 <0,05 | 7±0,7 <0,05 | 11±0,6 <0,05 | 13±0,9 <0,05 |
ТВ | 19±1,5 р | 9±0,7 <0,05 | 10±0,7 <0,05 | 8±0,5 <0,05 | 13±0,9 <0,05 | 11±1,1 <0,05 | 12±0,9 <0,05 |
Фибр | 3,9±0,9 р | 2±0,4 <0,05 | 1,5±0,2 <0,05 | 1±0,2 <0,05 | 1,5±0,5 <0,05 | 2±0,3 <0,05 | 1±0,1 <0,05 |
РФМК | 2,2±0,7 р | 25±3 <0,05 | 26±2 <0,05 | 39±7 <0,05 | 34±6 <0,05 | 24±8 <0,05 | 25±6 <0,05 |
Увеличивается АЧТВ. Число тромбоцитов и содержание фибриногена сокращаются, появляются в избыточном количестве РФМК и уменьшаются ПВ и ТВ. Укорочение ТВ отражает активацию внешнего механизма свертывания крови как проявление ДВС-синдрома. Об усилении фибринолиза у этих больных свидетельствует и повышение РФМК.
У всех больных с кровотечением 3 степени, независимо от наличия или отсутствия выраженного деструктивного процесса, развиваются изменения гемостаза, характерные для III стадии ДВС-синдрома (тромбоцитопения, увеличение АЧТВ, укорочение ПВ и ТВ, резкое увеличение количества РФМК, гипофибриногенемия.
Таким образом, по мере увеличения кровопотери, возникают и нарастают признаки ДВС-синдрома, усиливающего кровотечение и ухудшающего состояние больных.
Выводы:
- При кровотечении 1 степени имеется активация тромбоцитарного и коагуляционного гемостаза, появляются маркеры возможного развития ДВС-синдрома.
- При большой кровопотере происходит угнетение плазменного звена гемостаза с активацией фибринолитической активности крови и появлением признаков ДВС-синдрома.
- Появление маркеров ДВС-синдрома должно расцениваться как угроза возникновения массивного ЛК и служить основанием для интенсивной терапии расстройств гемокоагуляции.
Рецензенты:
Барсуков В.Ю., д.м.н, профессор кафедры хирургии ФПК и ППС, ГБОУ ВПО «Саратовский Государственный медицинский университет им. В.И. Разумовского» Минздравсоцразвития России, г. Саратов;
Темников А.И., д.м.н., профессор кафедры факультетской хирургии и онкологии, ГБОУ ВПО «Саратовский Государственный медицинский университет им. В.И. Разумовского» Минздравсоцразвития России, г. Саратов.
Библиографическая ссылка
Федоров В.Э., Новиков Д.С., Харитонов Б.С. СОСТОЯНИЕ ГЕМОСТАЗА У БОЛЬНЫХ С ЛЕГОЧНЫМ КРОВОТЕЧЕНИЕМ // Современные проблемы науки и образования. – 2015. – № 6.;
URL: https://science-education.ru/ru/article/view?id=22549 (дата обращения: 01.04.2020).

Предлагаем вашему вниманию журналы, издающиеся в издательстве «Академия Естествознания»
(Высокий импакт-фактор РИНЦ, тематика журналов охватывает все научные направления)
Источник

