Дисфункциональные маточные кровотечения литература
ЛЕКЦИЯ№3 ПО ГИНЕКОЛОГИИ: ДИСФУНКЦИОНАЛЬНЫЕ МАТОЧНЫЕ КРОВОТЕЧЕНИЯ (ДМК).
ДМК — кровотечения, не связанные ни с органическими изменениями в половых органах, ни с системными заболеваниями, приводящими к нарушению свертывающей системы крови. Таким образом, в основе ДМК лежит нарушение ритма и продукции гонадотропных гормонов и гормонов яичников. ДМК всегда сопутствуют морфологические изменения в матки. В общей структуре гинекологических заболеваний ДМК составляет 15-20%. Менструальная функция регулируется корой головного мозга, надгипоталамическими структурами, гипоталамусом, гипофизом, яичниками маткой. Это сложная система с двойной обратной связью, для ее нормального функционирования необходимо слаженная работа всех звеньев.
Причины ДМК:
· психогенные факторы и стресс
· умственное и физическое переутомление
· острые и хронические интоксикации и профессиональные вредности
· воспалительные процессы малого таза
· нарушение функции эндокринных желез.
Выделяют 2 большие группы маточных кровотечений:
1. Овуляторные. В зависимости от изменений в яичниках выделяют следующие 3 типа ДМК: а. Укорочение первой фазы цикла; б. Укорочение второй фазы цикла; в удлинение второй фазы цикла.
2. Ановуляторные маточные кровотечения.
Клиника при овуляторных маточных кровотечениях: может не быть настоящего кровотечения, приводящего к анемии, но будет кровомазание перед менструацией, кровянистые выделения после менструации, могут быть кровянистые выделения в середине цикла. Также больные буду страдать невынашиванием беременности, а часть из них — бесплодием.
ДИАГНОСТИКА:
· жалобы и анамнез больной
· обследование по тестам функциональной диагностики.
· Гистологическое исследование эндометрия
ЛЕЧЕНИЕ заключается в том, что цикл восстанавливается исходя из имеющихся нарушений.
Пример: Диагноз — укорочение 2-й фазы цикла, ее необходимо удлинить, мы назначаем гестагены прогестерон.
Укорочена 1-я фаза цикла — ее надо удлинить — назначаем эстрогены.
Надо сказать, что овуляторные кровотечения встречаются редко и, как правило, сопровождают воспалительные спаечные процессы в малом тазу.
АНОВУЛЯТОРНЫЕ МАТОЧНЫЕ КРОВОТЕЧЕНИЯ — встречаются значительно чаще. Возникают в 2-х возрастных периодах:
· в ювенильном возрасте 20-25%
· в климактерическом возрасте 60%
Оставшиеся 10% приходятся на детородный возраст. При ановуляторных кровотечениях в организме женщины наблюдаются следующие нарушения:
1. Отсутствие овуляций.
2. Нет второй фазы цикла (нет выделения прогестерона).
3. Нарушается процесс созревания фолликулов, который может быть 2-х пиков: атрезия фолликула и персистенция фолликула.
4. На протяжении всего периода цикла выделяются лишь эстрагены что вызывает на уровне рецепторных органов не пролиферативные, а гиперпластические процессы (железистая гиперплазия эндометрия и полипоз эндометрия)
Если эти нарушения не лечить, то в эндометрии через 7-14 лет развивается аденокарцинома.
Персистенция фолликула
. Фолликул в течение 1-й фазы цикла созревает до зрелого и готового к овуляции. В это время повышается количество ЛГ, что определяет овуляцию
При персистенции фолликула ЛГ не повышается, и разрыв фолликула не происходит, а фолликул продолжает существовать (персистировать). Значит в организме будет выраженная гиперэстрогения.
Атрезия фолликула
. Фолликул не доходит до своего конечного развития, а подвергается сморщивание на этапах малого зреющего фолликула. Обычно в этих случаях в яичнике развивается на один, а два фолликула. Им на смену развиваются следующие 2 фолликула, которые затем также атрезируются. В этом случае также нет овуляции, также будет эстрогения, но нерезко выраженная.
В гиперплазированном эндометрии происходит разрастание сосудов. Они становятся ломкими, подверженным эстрогенным влияниям. А уровень эстрогенов непостоянен, он то увеличивается, то уменьшается. В ответ на уменьшение эстрогенов крови в гиперплазированном эндометрии образуется тромбоз и некроз, что влечет его отторжение. Но дело в том что такое гиперплазированый эндометрий никогда не может отторгнуться полностью, а тем более воспринять оплодотворенную яйцеклетку.
Таким образом, при ановуляторных кровотечениях в яичниках могут быть изменения по типу атрезии фолликула, по типу персистенции фолликула, ка правило в том и другом случае характерен период задержки менструаций.
Как правило, в 70-80% случаев кровотечение начинается после задержки. В 20 % — менструация может начаться в срок, но вовремя не закончиться. Основная жалоба — кровотечение на фоне задержки.
ДИАГНОСТИКА.
· Тесты функциональной диагностики (базальная температура монофазная и при атрезии фолликула и при персистенции оного; симптом зрачка при персистенции ++++, при атрезии + ,++; гормональная кольпоцитология будет в том и другом случае свидетельствовать об эстрогенном влиянии, кариопикнотический индекс при атрезии фолликула будет низкий, и при персистенции — высокий.
· При гистологическом исследовании миометрия в обоих случаях будет патопролиферация.
Окончательный диагноз ставится после выскабливание полости матки. Дифференциальная диагностика проводится с экстрагенитальной патологией, особенно с системными заболеваниями крови (болезнь Верльгофа) — в ювенильном возрасте. В детородном возрасте — с патологией беременности (начавшийся выкидыш, внематочная беременность). В климактерическом возрасте должна быть онкологическая настороженность!
ЛЕЧЕНИЕ должно быть с учетом этиологии, патогенеза и принципа согласно которому менструальная функция является функцией целостного организма. С другой стороны лечение должно быть строго индивидуальным. Состоит:
· общеукрепляющая терапия.
· Симптоматическая терапия.
· Гормональная терапия.
· Хирургическое вмешательство.
Основу лечения составляет гормонотерапия. Преследуется 3 цели:
1. Остановка кровотечения
2. профилактики кровотечения (регуляция менструального цикла)
3. реабилитация больных
Ювенильные кровотечения: остановка их проводится, как правило, с помощью гормональных препаратом (гормональные гемостаз). Используется:
· при отсутствии анемии — прогестерон в ударных дозах (по 30 мг 3 дня подряд). Это так называемый гормональный кюретаж: через несколько дней слизистая начинает отторгаться и к этому надо быть готовым.
· Если есть анемия необходимо так остановить кровотечение, чтобы менструальноподобную реакцию отсрочить, а выгранное время посвятить лечению анемии. В этом случае начинают с введения эстрогенов, чем вызывают регенерацию слизистой. Микрофоллин в 1-й день 5 таблеток ил фолликулин в первый день 2 мл. Через 14 дней вводим прогестерон, дабы вызывать менструальноподобную реакцию.
· Можно применять двухфазные гормональные оральные контрацептивы (бисекурин): в первый день 5 таблеток, во второй день — 4 таблетки, и т.д. по 1 таблетке дают до 21 дня затем следует менструальноподобная реакция.
· Для профилактики кровотечения используют гормонотерапию. В ювенильном возрасте чаще встречается атрезия фолликула, следовательно, эстрогенная концентрация снижена. В этом случае лучше назначить заместительную гормонотерапию — в первую часть цикла — эстрогены, во вторую половину — прогестерон. Если эстрогенная насыщенность достаточная, то можно ограничиться одним прогестероном или хорионическим гонадотропином.
Лечение назначается на 3 месяца. Дальше делают перерыв и смотрят вызовет ли наша терапия эффект отдачи, то есть усиление собственных функций организма.
Реабилитация — необходимо уменьшить нагрузки, дать возможность большего отдыха.
КРОВОТЕЧЕНИЯ В ДЕТОРОДНОМ ВОЗРАСТЕ.
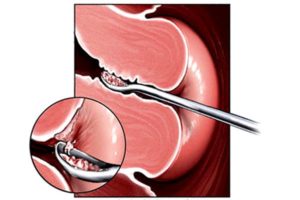
Остановка кровотечения в этом возрасте проводится путем выскабливания полости матки, которое преследует 2 цели:
· лечебную, то есть из матки удаляется вся гиперплазированная слизистая
· диагностическую, то есть соскоб направляется на гистологическое исследование что позволяет провести дифференциальный диагноз с нарушениями при беременности.
Далее назначают гормональное лечение: препараты гормональной контрацепции.
КРОВОТЕЧЕНИЯ В КЛИМАКТЕРИЧЕСКОМ ВОЗРАСТЕ.
Прежде всего, должна быть онкологическая настороженность. Гемостаз проводится путем раздельного выскабливания полости матки и цервикального канала, которое преследует лечебную и диагностическую цели. Если мы получаем изменения по типу атипической гиперплазии (предрак) то надо сразу ставить вопрос об оперативном лечении (ампутация матки).
Если при гистологическом исследовании определяется только гиперпластический процесс, то назначается гормонотерапия. Здесь можно идти по двум путям: либо сохранение и регуляция цикла, либо его подавление.
Для сохранения цикла назначается препарат длительного действия 17-оксипрогестерон капронат (17-ОПК), 12.5% раствор. Он назначается циклически на 17-19 день цикла по 1-2 мл, на 6-12 мес. Женщина постепенно вхоит в менопаузу.
Для подавления цикла используется тестостерон. Реабилитация в этом возрасте состоит в том что при предраке надо ставить вопрос об оперативном лечении. Этот же вопрос надо ставить в случае отсутствия эффекта от гормонотерапии.
Источник
ВОПРОСЫ ЭТИОЛОГИИ И ПАТОГЕНЕЗА ДИСФУНКЦИОНАЛЬНЫХ МАТОЧНЫХ КРОВОТЕЧЕНИЙ
фельдшер помощь маточный кровотечение
Дисфункциональные маточные кровотечения — это маточные кровотечения, возникающие в результате нарушений нейро-эндокринной регуляции менструального цикла.
Особенностью данного определения является тот факт, нарушения структуры эндометрия не рассматриваются в качестве причин данной патологии.
В настоящее время многие специалисты не согласны с такой трактовкой, т.к. во многих случаях дисфункциональные маточные кровотечения возникают на фоне таких болезней половой сферы женщины, которые обязательно сопровождаются структурными изменениями (Савельева Г.М., Брусенко В.Г., 2004 г.). В качестве примера можно привести воспалительные или опухолевые заболевания женских половых органов, когда имеет место увеличение матки, одно- или двустороннее увеличение кистозно измененных яичников (Савельева Г.М., Брусенко В.Г., 2004 г.).
Для дисфункциональных маточных кровотечений характерна высокая частота встречаемости и вариабельность заболевших женщин по возрастной характеристике.
По данным Стародубова В.И., Калининской А.А., Шляфера С.И. (2007) г., 10-18% всех гинекологических заболеваний приходятся на долю описываемой патологии. У девочек регистрируется примерно одна треть случаев от этого количества, у женщин детородного возраста — 20%, в условиях менопаузы — 60%.
Манухин И.Б. и соавт. (2005 г.) объясняет это низкой резистентностью нейро-эндокринных регуляторных механизмов в этом возрасте, особенно в условиях влияния различных болезнетворных факторов.
К таким болезнетворным воздействиям можно отнести физические этиологические факторы, химические и биологические, а также психогенные и социальные. Авторы особенно подчеркивают роль микробной агресии и значение психо-эмоционального перенапряжения в этом возрасте. Также указывается на то, что максимально подвержен неблагоприятному воздействию окружающей среды именно гипоталамус, функцией которого является трансформация нервного сигнала в эндокринный с образованием рилизинг-факторов: либеринов и статинов, контролирующих биосинтез тропных гормонов гипофиза. Особенно важную роль это обстоятельство играет в ювенильном возрасте, когда подобные нарушения функций гипоталамуса приводят к особенно тяжелым и продолжительным маточным кровотечениям (Манухин И.Б. и соавт., 2005 г.).
У пожилых женщин в патогенезе дисфункциональных маточных кровотечений подчеркивается значение нарушений механизма обратной связи, когда теряется должная реакция гипоталамо-гипофизарной системы на концентрацию в крови женских половых гормонов, синтезированных в яичниках (Дубоссарская З.М., 2005 г.).
В детородном возрасте основная роль в возникновении данной формы патологии отводится воспалительным заболеваниям женской половой сферы, и отдельно подчеркивается значение такого заболевания как сальпингоофорит. Большинство исследователей считает, что в этом возрасте воздействия внешней среды на гипоталамо-гипофизарные центры менее результативны, а устойчивость (резистентность) достаточно высока (Дубоссарская З.М., 2005 г.).
При рассмотрении особенностей патогенеза дисфункциональных маточных кровотечений у женщин репродуктивной группы, исследователи делают вывод о том, что ведущая роль здесь принадлежит изменению реактивности рецепторных полей матки и яичников к гормональным сигналам. В свою очередь изменение реактивности рецепторов происходит из-за физико-химических нарушений в очаге воспаления: повышения осмотического и онкотического давления, гиперконцентрации протонов водорода, отека, изменения характера обмена веществ (Манухин И.Б. и соавт., 2005 г.).
Таким образом, в разных возрастных категориях существуют свои особенности патогенеза дисфункциональных маточных кровотечений. Реакция на внешние и внутренние воздействия также различна.
В целом, среди этиологических факторов дисфункциональных маточных кровотечений отмечают важную роль инфицирования, негативных психогенных стимулов, воздействия химических агентов (например, профессиональных вредностей).
Среди предрасполагающих факторов выделяют возраст, плохие условия проживания и труда, отягощенный анамнез.
Под отягощенным анамнезом понимают перенесенные острые и имеющиеся хронические заболевания, среди которых особо выделяют дисфункции периферических желез внутренней секреции, а именно щитовидной железы и надпочечников, болезни печени, острые вирусные и бактериальные инфекции, наличие хронических очагов (например, тонзиллит, пиелонефрит и т.п.), а также хронические воспалительные заболевания женских половых органов (Дубоссарская З.М., Манухин И.Б. и соавт., 2005 г.)
Подавляющее большинство исследователей считает, что все причины и способствующие условия способны нарушать нормальное функционирование гипоталамо-гипофизарной системы, механизма обратной связи, гормон-секретирующую функцию яичников и функции эндометрия, что и приводит к нарушениям менструального цикла, аменоррее и маточным кровотечениям (Дубоссарская З.М., Манухин И.Б. и соавт., 2005 г.).
На основании подробного анализа причин и условий возникновения дисфункциональных маточных кровотечений, формулируются принципы профилактики, в которых учитываются возрастные особенности, данные анамнеза, условия жизни и труда и прочие факторы. (Дубоссарская З.М., Манухин И.Б. и соавт., 2005 г.).
Важность такой профилактической работы не является преувеличением. Многие авторы приводят в качестве примеров случаи дисфункциональных маточных кровотечений, начавшихся в подростковом возрасте и сохранявшихся в течение всей жизни больных. Эти женщины практически всегда, возможно, с небольшими перерывами, вынуждены принимать гормональные препараты, периодически подвергаться диагностическим выскабливаниям матки. Среди них наиболее высокий процент развития онкологических заболеваний женских половых органов (Савельева Г.М., Брусенко В.Г., 2004 г.).
Исходя из сказанного выше, можно заключить, что эффективное радикальное лечение впервые возникших дисфункциональных маточных кровотечений является самым успешным средством профилактики рака тела матки, кроме того, сохраняет качество жизни и фертильность женщины. (Радзинский В.Е., 2003 г.).
Несмотря на многолетнюю историю изучения данного вопроса, до настоящего времени так и не создана единая классификация дисфункциональных маточных кровотечений. Все специалисты, работающие в этой области, пользуются обычным разделением всей массы случаев на 2 группы: ановуляторных и овуляторных маточные кровотечения.
Анговуляторные маточные кровотечения происходят в условиях остановки овариального цикла, овуляторные — без такой остановки. Считается, что удельный вес последних в гинекологии незначителен (Кулаков В.И., Савельева Г.М., Манухин И.Б. 2009 г.).
Ключевыми механизмами ановуляторных маточных кровотечений является или персистенция фолликулов, или их атрезия (Кулаков В.И., Савельева Г.М., Манухин И.Б. 2009 г.).
В патогенезе овуляторных расстройств лежит, во-первых, укорочением первой или второй фазы менструального цикла; во-вторых, удлинением фазы развития желтого тела.
Частота встречаемости ановуляторных и овуляторных кровотечений неравномерна. Большая часть случаев связана именно с персистенцией или атрезией фолликулов (Савельева Г.М., Сухих Г.Т., Манухин И.Б., 2013 г.).
Персистенция — это отсутствие овуляции зрелого фолликула, который при этом продолжает синтезировать эстрогены.
В норме это явление (ановуляторный цикл) встречается приблизительно 1-2 раза в год в детородном возрасте; более часто у девочек, в климактерическом периоде, во время лактации. Судьба таких фолликулов следующая: после 7-10 суток персистенции, они подвергаются обратному развитию (Радзинский В.Е., 2003 г.).
Источник