Детская мастопатия что это такое
Период новорожденности – важный этап в развитии ребенка, который является основой для дальнейшего формирования организма. Сразу после появления на свет отдельные системы организма только начинают функционировать, происходит их активация и дальнейшая дифференцировка для стабильной работы, другие органы и системы начинают свою работу еще во внутриутробном периоде. Конечно возникают сбои, проявляются различные пугающие родителей симптомы, которые часто требуют разъяснения их природы и постоянного наблюдения до нормализации состояния крохи.
В период новорожденности такими тревожными симптомами для родителей чаще всего являются различные транзиторные состояния ребенка — физиологическая желтуха, милии, половой криз, мочекислый диатез, физиологическая диспепсия и другие.
Много вопросов вызывает именно половой криз, который может проявляться физиологической мастопатией (нагрубанием или увеличением молочных желез) как у девочек, так и у мальчиков, и различными выделениями у новорожденных девочек — в виде слизистых серовато-белых или кровянистых выделений из влагалища.
Сегодня я хочу рассказать о природе физиологической мастопатии, уходом и наблюдением при этом состоянии и ее отличием от мастита, который редко, но все же может возникать у новорожденных при этом состоянии.
Итак:
Почему возникает физиологическая мастопатия
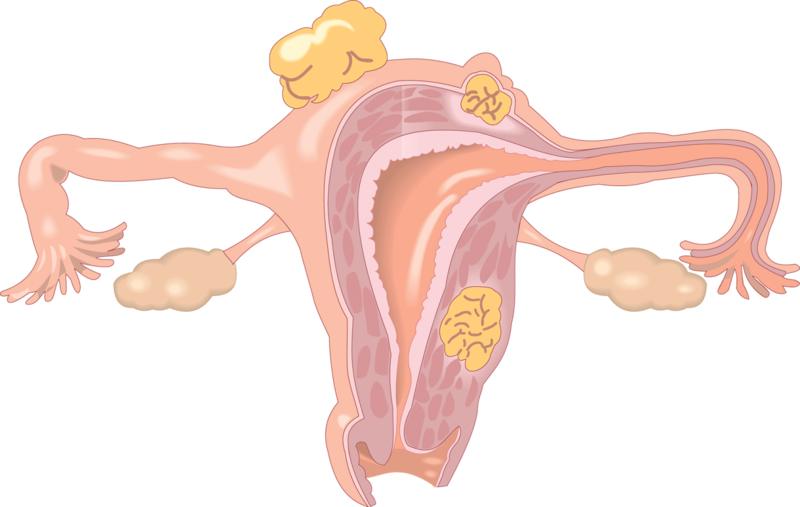
Все органы и системы организма малыша в утробе матери развиваются постепенно, а формирование анатомических структур репродуктивной системы и грудных желез начинается примерно на 9 -10-й неделе под воздействием эстрогенов и прогестерона при этом «используются» материнские гормоны, ведь до рождения его эндокринная система практически не включается в работу.
Сразу после рождения организм ребенка старается адаптироваться к новому миру, все его системы перестраиваются к условиям внешней среды. Это момент стресса для новорожденного, в который все силы его организма включаются в работу и становятся активными в том числе и эндокринная система. Но физиологическая мастопатия чаще всего возникает в связи с тем, что до момента рождения в материнской утробе ребенок получал большое количество женских гормонов, они помогали ему нормально расти и развиваться. А после рождения такое активное получение материнских гормонов прекращается, что влечет за собой перестройку организма. Как правило, первые симптомы данного состояния появляются на 3-5-е сутки жизни. Пик криза наблюдается на 7-11-й день – ребенок еще окончательно не адаптирован, а остался минимум материнского гормона (эстрогена). Кроме этого в этот период наблюдается повышение уровня гормонов гипофиза в крови малыша — в том числе и пролактина, который и усиливает нагрубание и увеличение молочных желез и девочек и грудных желез у мальчиков.
У некоторых детей процесс адаптации происходит физиологично, у других могут возникнуть проблемы. К примеру, при проникновении в организм инфекции возможно развитие мастита у новорожденных.
Кроме этого нужно помнить, что существует еще понятие как минипубертат — активация выработки гормонов аденогипофиза, продукции гонадотропинов. И у девочек при минипубертате наблюдается увеличение грудных желез — изолированное телархе, которое не сопровождается системным действием половых гормонов, а у мальчиков увеличивается продукция тестостерона.
Минипуберт возникает:
— с 1,5 – 6 месяцев – у мальчиков;
— с 3 месяцев до 1,5 лет – у девочек.
Это значит, что повторное увеличение молочных желез у девочек с трех месяцев до 1,5 лет может быть как вариант физиологической нормы, так и симптомом преждевременного полового созревания, которое нужно исключать.
Мастопатия у новорожденных, которая проходит до 10-й недели жизни, является вариантом нормы и не требует специальных лечебных мер.
Во всех остальных случаях увеличения молочных желез у девочек и грудных желез у мальчиков необходима консультация педиатра, а возможно и эндокринолога.
Что именно происходит в период гормонального криза?
- половые органы могут слегка краснеть и отекать;
- из половых путей могут появляться выделения кровянистого или гнойного состава;
- в грудных железах также происходят изменения: они слегка набухают из-за отека подкожной клетчатки, что может доставлять ребенку дискомфорт, а иногда – боль; этот процесс называется физиологическая мастопатия. Такое состояние является естественным и лечить его не следует — через 5 — 7 дней мастопатия пройдет самостоятельно.
Внешне мастопатия у детей проявляется:
- Набуханием груди (сосков и немного околососковых тканей). Нормальным являются припухлости диаметром не более 30 мм.
- Небольшое покраснение вокруг соска (без выраженной болезненности).
- Могут присутствовать незначительные выделения из сосков. Ни в коем случае нельзя специально или нечаянно сдавливать грудь, это может привести к травмированию тканей или инфицированию.
- Сопутствующим признаком может быть небольшая припухлость половых органов.
- Редко наблюдаются высыпания на коже.
Почему развивается мастит новорожденного?
Если во время развития физиологической мастопатии в организм ребенка попадает инфекция (как правило, стафилококковая или стрептококковая), возникает риск мастита новорожденного: причем, он может возникнуть и у новорожденных девочек, и у новорожденных мальчиков.
Стафилококковые или стрептококковые бактерии могут жить в организме матери (к примеру, на поверхности ее кожи или на слизистой носоглотки), а также находиться на поверхности в туалетах и ванных комнатах.
Чаще всего мастит у новорожденного развивается уже после выписки из роддома — примерно на 10-м дне жизни малыша. К этому моменту молочные железы ребенка должны прийти в норму. И если мама видит, что этого не произошло — необходимо срочно проконсультироваться с педиатром.
Микроорганизмы проникают в организм при определенных условиях, как правило — когда родители неправильно ухаживают за ребенком, не учитывая особые свойства его кожи:
- в ней очень много микрососудов;
- она обладает большой проницаемостью, поэтому любые вещества с ее поверхности тут же попадают внутрь организма и в кровоток;
- жировая клетчатка под кожей очень толстая и рыхлая;
- потовые и сальные железы пока еще не могут нормально функционировать и создавать антибактериальную защиту; и если материнский иммунитет не смог защитить ребенка от бактерий (ведь кожа малыша не сразу принимает от матери все ее микроорганизмы — процесс этого заселения происходит постепенно), они тут же вызывают в организме инфекционную патологию;
- процесс терморегуляции еще не отлажен;
- кожа очень насыщена жидкостью.
Как и почему может присоединиться инфекция?
- если ребенок одет без учета температуры воздуха, и на его коже возникают опрелости;
- если на одежде малыша присутствуют грубые швы или края, которые травмируют нежную кожу;
- если во время обработки кожи ребенка мама случайно царапает или повреждает покров (к примеру, маникюром).
Признаки мастита у новорожденных
Если есть подозрение на инфекционное воспаление, обследовать ребенка должен хирург. В большинстве случаев воспалительный процесс в груди развивается на фоне попадания в организм золотистого стафилококка. Проникнуть он может сквозь выводные протоки в грудных железах или через поврежденный верхний слой эпидермиса при неправильном уходе за ним. Эти факторы провоцируют развитие мастита.
Симптомы мастита:
- во время прикосновения к грудным железам малыш плачет;
- как правило инфекция проникает в одну из желез (гораздо реже она поражает обе), из-за чего грудная железа становится более плотной, у малыша появляется сильная боль при прикосновении;
- в области заражения кожа краснеет;
- температура тела малыша поднимается до отметки 39 °С;
- ребенок плачет, когда его пеленают или переодевают;
- малыш отказывается от груди, становится вялым;
- позже в очаге инфекции скапливается гной, при надавливании на эту область ребенок очень сильно кричит, испытывая боль;
- при гнойном мастите из сосков новорожденного может самопроизвольно (без надавливания) выделяться гной.
Такое состояние является для ребенка чрезвычайно опасным
Поэтому уже при первых симптомах мастита следует обратиться к педиатру или вызвать скорую помощь.
Если помощь не оказать вовремя — гной может расплавить находящиеся рядом с грудной железой ткани и проникнуть в другие ее отделы. Такое состояние способно привести к диагнозу флегмоны грудной стенки — гнойного воспаления жировой клетчатки.
Более серьезные состояния, к которым может привести мастит новорожденного – сепсис и генерализованная инфекция (распространение инфекции по всему организму), что угрожает жизни ребенка.
Для новорожденной девочки мастит более опасен, чем для мальчика: если в процессе болезни гибнут ацинусы (составные части молочной железы), на их месте появляется соединительная ткань. В таком случае, когда девушка повзрослеет, ее грудь скорее всего будет развиваться асимметрично.
Как лечат мастит у новорожденных
В клинических рекомендациях по лечению мастита новорожденных говорится о том, что перед назначением терапии необходимо установить стадию развития болезни.
Если это начальная (инфильтративная) стадия, то лечение мастита у новорожденного рекомендуется проводить:
- специальными мазями, нанесенными на повязку;
- ультрафиолетовым облучением или УВЧ, которые губительно действуют на бактерии;
- компрессами с магнезией для снятия отека и боли;
- компрессами димексида с физраствором в качестве антисептика;
- спиртовыми компрессами;
- мазью Вишневского;
- суппозиториями или сиропом с парацетамолом для снятия боли и температуры;
- лечение мастита новорожденных может быть усилено антибиотиками широкого спектра действия.
Но все это должен назначить и контролировать только врач — педиатр или хирург.
Однако все эти назначения могут быть эффективны, пока в железе не сформировался гнойный очаг. Если он возник — новорожденному скорее всего потребуется хирургическая операция, во время которой будет удален гной и промыта полость. После операции на рану будет наложена повязка с гипертоническим раствором. В дополнение назначается курс антибиотиков.
Как не допустить мастит новорожденного
- ухаживайте за кожей малыша правильно, заранее подготовьте ребенку его первую одежду: выстирайте ее специальным детским порошком и обязательно прогладьте утюгом (это также необходимо делать в течение всего первого месяца после выписки из роддома);
- когда в результате гормонального криза у ребенка будут нагрубать молочные железы, не трогайте и не давите на них, ни в коем случае не выдавливайте их содержимое;
- одевайте ребенка в соответствии с температурным режимом, не перегревайте его тело;
- накануне родов избавьтесь от длинного маникюра и тщательно обрабатывайте свои ногти.
Источник
Мастопатия представляет собой разрастание железистой ткани молочных желез. Это доброкачественная опухоль, которая при отсутствии терапии может перейти в злокачественную форму.
Она встречается как у взрослых, так и у детей. В отличие от взрослых, у новорожденных детей мастопатия – естественное явление и развивается в результате изменения гормонального фона крохи.
Общая симптоматика
Симптоматика мастопатии у детей различных возрастов, а также взрослых практически идентична:
- боли в области груди;
- выделения из молочных желез;
- набухание и увеличение груди.
Увеличение груди при этом может быть ассиметричным. Симптоматика у совсем маленьких детей еще сопровождается частым плачем, капризностью.
Мастопатия у детей
Бытует стереотип, что мастопатия – это недуг, свойственный только зрелым женщинам. Однако нужно иметь в виду, что мастопатия не имеет возрастного или полового признака, и одинаково может проявиться как у совсем маленьких детей, так и у взрослых женщин или мужчин. Данный недуг склонен появляться у каждого второго новорожденного.
Проявление и лечение у новорожденных
Что такое мастопатия у ребенка? У новорожденных часто встречается такое явление как «физиологическая мастопатия». Оно еще именуется «гормональный криз» или «малый пубертат».
Такая мастопатия возникает как гормональный ответ на адаптацию к новым условиям после рождения.
Изначально у малыша, когда он находится еще в утробе матери, высокий уровень женских стероидных гормонов.
Как только ребенок рождается, уровень указанных веществ в организме резко снижается.
Проявления физиологической мастопатии следующие:
- увеличение и нагрубание молочных желез;
- выделения из них;
- увеличение половых органов;
- выделения из половых органов у девочек (кровянистые, белые);
- высыпания на теле.
Вышеперечисленная симптоматика особенно ярко проявляется в первую неделю рождения. Это нормальное состояние, обычно не требующее никакого стороннего вмешательства. Но оно все равно требует определенного врачебного контроля, потому что может иметь место быть и не физиологическая мастопатия.
Врачи профилактически могут рекомендовать смазывать патологический очаг марганцовкой, чтобы не допустить осложнений в дальнейшем.
Если подобный процесс продолжается более шести недель, то стоит забить тревогу, и не заниматься самолечением, а показать ребенка педиатру. Также стоит показаться педиатру, если в молочной железе ребенка прощупываются уплотнения или ребенка беспокоят боли, локализующие в районе груди.
ВАЖНО! В период физиологической мастопатии нельзя выдавливать жидкость из молочных желез, любым другим образом надавливать на них. Любые неправильные действия могут привести к развитию у новорожденного такого осложнения как гнойный мастит.
Гнойный мастит – патологическое состояние, сопровождаемое сильной болью и повышенной температурой тела. Развивается на фоне плохой гигиены.
При данном состоянии из груди начинает выделяться гной. Наиболее часто возбудителем недуга является золотистый стафилококк. Недуг может приводить к отмиранию молочной железы.
До года и груднички
Что такое мастопатия у детей 1 года и грудничков? У грудных детей, а также у детей до года мастопатия считается патологическим явлением и уже требует медицинского вмешательства. Мастопатия у грудного ребенка (9 месяцев) чаще всего бывает спровоцирована фоновыми эндокринными болезнями.
Для лечения мастопатии у грудничка назначается профилактическое лечение и наблюдение.
Если оно не помогает, то проводится гормональная терапия.
При отсутствии результатов которой проводится хирургическое вмешательство.
Родители должны позаботиться, чтобы не допустить подобного течения мастопатии у ребенка до года. Своевременная диагностика гарантирует полное излечение от болезни. Если этого не сделать, то мастопатия у ребенка 1 года представляет большую опасность.
При своевременности диагностических мероприятий с недугом чаще всего помогает справиться консервативное лечение, хирургическое лечение мастопатии – редкое исключение.
ВАЖНО! Если выявляется мастопатия у грудных детей, то не стоит увлекаться самостоятельным лечением, а нужно обратиться к компетентному специалисту. Чем раньше будет начата терапия, тем раньше появится шанс выздороветь.
Доподростковый возраст
У детей от года и до подросткового периода мастопатия появляется по тем же причинам, что и у грудных детей, и может являться следствием различных эндокринных нарушений, проблем с печенью, неврологических отклонений, приема некоторых препаратов.
Если мастопатия возникла в ответ на какое-то заболевание, то лечение необходимо начинать именно с нейтрализации указанного заболевания. Если причина – в области неврологии, то нужно найти для малыша компетентного специалиста-невролога.
Если мастопатия является побочным явлением какого-то препарата, который принимает ребенок, то данный препарат следует заменить и сделать это под руководством врача, который его назначил.
Подростки
Для подростков характерна диффузная мастопатия. Это ситуация, когда образуется множественные мелкие узелки, которые не всегда можно ощутить при пальпации. Узелки могут иметь и большие размеры, но такое встречается крайне редко.
В большинстве случаев причиной болезни является гормональная перестройка, происходящая в организме у подростка.
Но мастопатия у подростка девочки может развиваться как осложнение других заболеваний, быть результатом перенесенного стресса.
Во время консультации специалист-маммолог собирает анамнез жалоб подростка. И если есть определенные подозрения на мастопатию, например, подростка беспокоят боли в грудной области, то требуется целый комплекс необходимых обследований.
При диагностике используются методы пальпации и УЗИ-обследования. Проверяется гормональный фон. Маммография не применяется – ее можно делать только после 35 лет.
Недуг нередко не требует медикаментозного вмешательства, ведь в организме подростка происходят естественные гормональные изменения. В случае обнаружения данной доброкачественной опухоли подросткам рекомендуется обеспечить здоровый сон, прогулки на свежем воздухе, правильное питание, поступление в организм нужных витаминов.
Все это должно осуществляться под наблюдением компетентного специалиста. Если все эти профилактические мероприятия не принесут результатов, лечение должно быть начато незамедлительно.
Заключение
Мастопатия в большинстве случаев не является тяжелым заболеванием. И успешное излечение гарантирует именно своевременная диагностика и лечение недуга. Кроме прочего, не помешает профилактика, которая заключается в систематическом наблюдении у компетентных специалистов.
Вы сможете найти дополнительную информацию по данной теме в разделе Мастопатия.
Источник
Мастопатия – это патологическое состояние, сопровождающееся разрастанием железисты тканей груди. Заболевание может диагностироваться не только у женщин репродуктивного возраста, но и у мужчин и даже новорожденных детей. Провоцирующие факторы везде одинаковые – гормональный дисбаланс и проникновение в организм болезнетворных микроорганизмов.
Симптомы и виды мастопатии у детей
 Первые доброкачественные изменения в грудных железах происходят вскоре после рождения ребенка на свет. В медицине это явление носит название «физиологическая мастопатия» или «мастопатия новорожденных». По статистике с таким явлением сталкивается более 50% молодых родителей. Определение «физиологическая» подразумевает естественных ход событий и адаптацию крохи к новым условиям.
Первые доброкачественные изменения в грудных железах происходят вскоре после рождения ребенка на свет. В медицине это явление носит название «физиологическая мастопатия» или «мастопатия новорожденных». По статистике с таким явлением сталкивается более 50% молодых родителей. Определение «физиологическая» подразумевает естественных ход событий и адаптацию крохи к новым условиям.
Во время развития в утробе матери ребенок получает большую концентрацию женских гормонов, благодаря которым осуществляется полноценное развитие. Вскоре после рождения этот процесс прекращается, что побуждает организм продуцировать все самостоятельно. Первые симптомы гормонального криза проявляются, как правило, на 3-5 день жизни. Пик на 7-11 день, когда организм новорожденного еще окончательно не адаптировался и концентрация эстрогена минимальная.
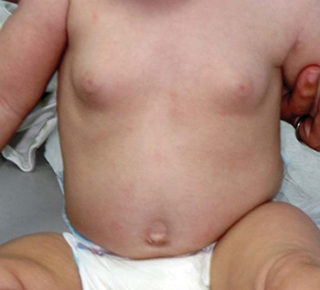
Физиологическая мастопатия
Клиническая картина физиологической мастопатии:
- Набухание молочных желез, особенно сосков и околососочной области. В пределах нормы считается размер припухлости, не превышающий в диаметре 30 мм.
- Возможны, но редко встречаются, различные высыпания на коже.
- Небольшие покраснения кожных покровов около соска, выраженные болезненные ощущения не отмечаются.
- Сопутствующим симптомом может быть незначительная припухлость половых органов.
- Могут наблюдаться незначительные выделения секрета из сосков. Важно самостоятельно не сдавливать грудные железы, поскольку это может стать причиной инфицирования здоровых тканей и травмированию.
При одновременном проявлении сразу нескольких симптомов новорожденный становится капризным и беспокойным. Постепенно заболевание проходит самостоятельно по истечении 3-5 недель.
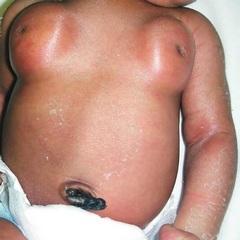
Увеличение грудных желез при мастопатии
Мастопатия у детей после года сопровождается следующей клинической картиной:
- Набухание одной молочной железы, покраснение кожных покровов и отечность.
- Распирающие ощущения, словно под кожей есть инородный предмет.
- Увеличение грудной железы в размерах.
- Выделение из соска жидкого и липкого секрета, как правило, бесцветного или желтого окраса.
- Дискомфорт или болезненные ощущения при касании, жжение и зуд.
Требуется безотлагательно показать ребенка специалисту.
Диагностика и причины развития детской мастопатии
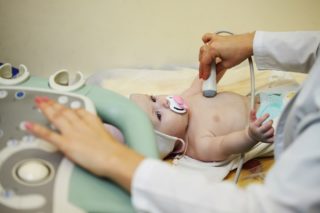
Для диагностики заболевания назначается УЗИ
Чтобы подтвердить гормональный дисбаланс, потребуется обследовать ребенка у узкопрофильных специалистов и пройти ряд лабораторных и инструментальных обследований. Помочь в данном вопросе может маммолог или гинеколог, эндокринолог. Назначается обязательно лабораторное исследование крови на содержание гормонов, а также ультразвуковое исследование молочных желез (УЗИ).
Если есть подозрение на инфекционное воспаление, обследовать ребенка должен хирург. В большинстве случаев воспалительный процесс в груди развивается на фоне попадания в организм золотистого стафилококка. Проникнуть он может сквозь выводные протоки в грудных железах или через поврежденный верхний слой эпидермиса при неправильном уходе за ним. Эти факторы провоцируют развитие мастопатии.
При тяжелой форме инфицирования возможно развитие флегмоны – тяжелого патологического состояния, сопровождающегося обширным гнойным воспалением, которое не имеет четких границ. Этот состояние особенно опасно для юных девочек, поскольку болезнь может повлечь за собой необратимые структурные изменения в грудных железах. Осложнения – недоразвитые груди в старшем возрасте, а также закупорка выводных протоков. Такая форма мастопатии требует комплексного лечения, включая оперативное вмешательство.
Причины физиологической мастопатии у новорожденных
Температура внешней среды влияет на развитие физиологической мастопатии у новорожденного
Развитие болезни у новорожденных свидетельствует о течении гормонального или полового криза. Развивается это патологическое состояние в результате проникновения большой концентрации гормона эстрогена из организма матери в половые органы или грудные железы ребенка.
По статистике мастопатия чаще развивается у девочек, обусловлено это выведением материнских гормонов. Также к появлению физиологической формы заболевания приводит перечень негативных явлений из внешней среды.
- Постоянный контакт ребенка с внешними раздражителями, в результате чего задействованы все органы чувств крохи: зрительные, слуховые, тактильные и вкусовые рецепторы.
- Во время рождения малыш сталкивается с таким природным явлением, как гравитация. Во время внутриутробного развития она отсутствовала.
- Температура воздуха окружающей среды. Показатели значительно ниже, в сравнении с температурной средой в организме женщины. Например, было стабильно 37 градусов, а стало не более 25. Для ребенка это резкий перепад и не каждый организм за ограниченный промежуток времени способен к этому адаптироваться.
Физиологическая форма мастопатии у новорожденных крайне редко переходит в патологическую.
Лечение и профилактика
У новорожденных и у детей до года в большинстве случаев диагностируемая мастопатия не нуждается в лечении, только если ее течение не доставляет болей. В подростковом возрасте и взрослым требуется обязательно проходить терапевтический курс, особенно людям с предрасположенностью к развитию онкологического заболевания.
Терапия мастопатии у детей до года
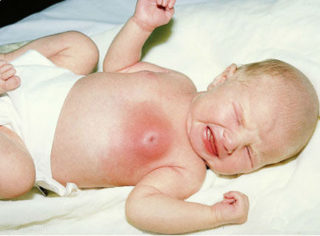
Если терапия не дает результатов, необходимо оперативное вмешательство
У ребенка до 9 месяцев развитие патологии считается следствием гормонального сбоя. Для купирования симптомов доктор может разработать профилактический лечебный курс, включающий несильнодействующие препараты и наблюдение.
При тяжелом течении заболевания требуется гормонально-заместительная терапия. Если же и она не приносит положительной динамики, требуется обязательное оперативное вмешательство.
Запрещается заниматься самолечением, особенно с приемом гормональных препаратов, поскольку гормональный дисбаланс может непредсказуемо отразиться на состоянии еще неокрепшего организма, осложнения могут быть необратимыми.
Запрещается копировать стандартные протоколы лечения, поскольку каждый организм индивидуален и генетический уровень гормонов у всех разный.
Лечение болезни у детей-подростков

Мастопатия у девочек-подростков может перейти в диффузную форму
У девочек-подростков мастопатия молочной железы развивается в диффузной формы. Это патологическое состояние сопровождается формированием большого количества узелков небольших размеров, которые при пальпации практически невозможно выявить. Общая масса тканей в грудной клетке увеличивается при условии, что удельная масса ткани грудной железы остается неизменной – такое положение дел усугубляет работу эндокринной и щитовидной железы, что влечет гормональный дисбаланс.
Лечение включает в себя следующие этапы:
- Обследование. Как правило, для постановки диагноза требуется заключение трех профильных врачей – хирурга, эндокринолога и маммолога. Каждый оценивает состояние и предлагает эффективную схему лечения. Для постановки диагноза назначают сдачу анализов крови на гормоны щитовидной железы, СТГ и половые гормоны, а также УЗИ.
- На основании полученных результатов с учетом индивидуальных особенностей организма ребенка составляется терапевтический курс. К традиционному лечению иногда добавляют сеансы физиотерапии, например, УФ-излучения, вибротерапия, электрофорез.
Если требуется оперативное вмешательство, проводиться процедура может несколькими способами – традиционное иссечение лишних тканей и лазерное удаление, в ходе которого не нарушается целостность кожного покрова.
Источник