Что такое внутренние кровотечение и как его остановить
Внутреннее кровотечение – потеря крови, характерной особенностью которой является то, что кровь течет не наружу, а в одну из полостей тела (кишечник, желудок, матка, брюшная полость и так далее) или в межтканевые просветы. Это опасная патология, которая может стать серьезной угрозой для пациента, тем более что при ее выявлении могут возникнуть определенные трудности.
Классификация внутренних кровотечений
Все внутренние кровотечения можно разделить на несколько групп по различным признакам:
- по причине возникновения они делятся на механические (возникают из-за повреждений сосудов при травмах), аррозивные (вызванные повреждениями сосудистых стенок из-за некрозов, а также прорастания или распада опухолей) и диапедезные (их возникновение связано с повышением проницаемости стенок мелких сосудов, вызванных цингой, сепсисом и рядом других причин);
- по характеру поврежденного сосуда – в зависимости от того, из какого сосуда изливается кровь, внутреннее кровотечение может быть артериальным, венозным, капиллярным либо смешанным;
- по объему кровопотери специалисты выделяют легкие кровотечения (потеря до 10-15% от объема циркулирующей крови или до 500 мл), средние (от 16 до 20% ОЦК, от 500 до 1000 мл), тяжелые (от 21 до 30% ОЦК, от 1000 до 1500 мл), массивные (более 30% ОЦК, от 1500 мл). Кровотечение объемом более 2500-3000мл, то есть от 50-60% ОЦК, является смертельным.
Также внутренние кровотечения могут классифицироваться по локализации, месту скопления излившейся крови, наличию или отсутствию явных признаков кровотечения, времени возникновения.
Точное определение того, к какому типу относится кровотечение, значительно упрощает его лечение.
Симптомы внутреннего кровотечения
Как распознать внутреннее кровотечение?
Можно выделить ряд признаков, характерных для всех видов кровотечений на ранних стадиях. Это:
- общая слабость;
- сонливость;
- головокружение;
- холодный пот;
- бледность кожи и слизистых оболочек;
- потемнение в глазах;
- жажда.
При малой кровопотере зачастую наблюдается незначительное учащение пульса и некоторое снижение артериального давления. Однако, такое внутреннее кровотечение порой может вообще не сопровождаться какими-либо симптомами.
При внутреннем кровотечении средней тяжести систолическое давление падает до 80-90 мм рт. ст., пульс учащается до 90-100 ударов в минуту. Кожа становится бледной, конечности – холодными, может наблюдаться учащение дыхания. Также в такой ситуации возможны сухость во рту, обмороки и головокружение, адинамия, тошнота, замедление реакции, слабость.
В тяжелых случаях систолическое давление падает до 80 мм рт. ст. и даже ниже, пульс учащается до 110 ударов в минуту и выше. На теле выступает липкий холодный пот, отмечаются сильное учащение дыхания, зевота, тошнота и рвота, апатия, тремор рук, повышенная сонливость, мучительная жажда, уменьшение количества выделяемой мочи, резкая бледность кожи и слизистых оболочек.
При массивном внутреннем кровотечении систолическое давление снижается до 60 мм рт. ст., частота пульса может достигать 140-160 ударов в минуту. Характерной для массивного внутреннего кровотечения особенностью является периодическое дыхание (дыхание Чейна-Стокса), бред, спутанность сознания или его отсутствие, холодный пот, резкая бледность кожи. Взгляд становится безучастным, черты лица – заостренными, глаза – запавшими.
При смертельной кровопотере систолическое давление уменьшается до 60 мм рт. ст. либо вовсе не определяется. Развивается кома, дыхание становится агональным, наблюдаются резкая брадикардия, судороги, расширение зрачков, непроизвольное выделение кала и мочи. Кожа становится сухой и холодной, приобретает характерный «мраморный» оттенок.
Признаки внутреннего кровотечения также зависят от того, в какую полость истекает кровь. Например, тошнота и рвота темной кровью могут свидетельствовать об истечении крови в полость желудка либо пищевода, кашель с яркой легочной кровью является однозначным признаком легочного кровотечения.
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу. Легче предупредить болезнь, чем бороться с последствиями.
Диагностика
Многие признаки внутреннего кровотечения проявляются чрезвычайно слабо, особенно на ранних стадиях. Это не только затрудняет диагностику, но и становится причиной того, что больные обращаются к врачу на поздней стадии, когда лечить заболевание становится довольно сложно.
Если у вас возникло подозрение на внутреннее кровотечение, нужно как можно быстрее обратиться к специалисту, который произведет исследование. Выбор методов исследования зависит от предполагаемой причины кровотечения, а также от тяжести ситуации.
Это может быть:
- детальный осмотр с измерением пульса и артериального давления;
- аускультация грудной клетки;
- пальпация и перкуссия брюшной полости;
- лабораторные исследования гематокрита, уровня гемоглобина и количества эритроцитов;
- пальцевое исследование прямой кишки, зондирование желудка, колоноскопия и ряд других методик – при подозрении на внутреннее кровотечение желудочно-кишечного тракта;
- бронхоскопия – при заболевании легких;
- цистоскопия – при истечении крови в мочевой пузырь.
Помимо всего вышеперечисленного, используются радиологические, ультразвуковые, рентгенологические методики диагностирования.
Первая медицинская помощь при внутреннем кровотечении
Неотложная помощь при внутреннем кровотечении зависит от того, в какую полость тела истекает кровь. Если есть подозрение на легочное кровотечение, больному нужно придать полусидячее положение, в остальных случаях его необходимо уложить на ровную поверхность. В это время больному ни в коем случае нельзя пить или есть, принимать лекарственные средства до особых указаний врача. Чрезвычайно важно как можно быстрее доставить его в отделение специализированной помощи.
Лечение внутреннего кровотечения
Лечение внутреннего кровотечения производится в стационаре, выбор отделения зависит от источника внутренней потери крови: это может быть отделение общей хирургии, гинекологии, нейрохирургии и так далее.
Специалисты решают в данном случае три задачи:
- остановка внутреннего кровотечения;
- возмещение кровопотери;
- улучшение микроциркуляции.
В некоторых случаях для того, чтобы остановить кровь, достаточно прижечь кровоточащий участок, но чаще всего необходимо хирургическое вмешательство под наркозом. Конкретные действия хирурга, опять же, зависят от типа внутреннего кровотечения.
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Источник
Поставить диагноз «внутреннее кровотечение» бывает сложно врачу, не имеющему хирургической практики. Симптомы очень сомнительны и длительное время не вызывают беспокойства. Окончательно подтвердить предположение можно только в результате углубленного обследования с использованием эндоскопической техники.
Даже будучи уверенным в признаках внутреннего кровотечения, приходится затратить время, чтобы отыскать источник потери крови и назначить лечение. Для этого пациент должен как можно раньше госпитализироваться в условия стационара.
Какие виды кровотечений относятся к внутренним
Все органы человеческого тела снабжаются кровеносными сосудами. Разрыв сосудов (артерий или вен) вызывает накопление крови в ближайших полостях, которые образованы анатомическими структурами (связками, стенками органов и брюшины, мышцами). Это могут быть:
- суставная сумка,
- пространство между плевральными листками,
- желудок и петли кишечника,
- мочевой пузырь,
- полость брюшины и забрюшинное пространство,
- сердечная сумка,
- головной мозг,
- яичники у женщин.
То, что мы называем «кровоизлиянием, инсультом», тоже относится к внутреннему виду кровопотери. Ведь при инсульте, например, в вещество мозга, яичник происходит скапливание крови в закрытом пространстве, оно вызывает растяжение, давление на окружающие ткани.
Полость накопления крови обязательно связана с кровоточащим сосудом или поврежденным органом. Все симптомы проявления делятся на общие, указывающие на степень кровопотери, нарастающую анемию, и локальные, которые могут отличаться, в зависимости от поврежденного внутреннего органа и сосуда.
Общие признаки
К общим симптомам можно отнести:
- сухость во рту, жажду;
- нарастающую слабость до степени сонливости;
- потемнение в глазах;
- бледность кожи;
- головокружение, обморок.
При осмотре врач отмечает пониженное артериальное давление, тахикардию.
Все общие симптомы говорят о нарастании малокровия. Они более выражены при повреждении крупной артерии или вены (возможно, сразу нескольких сосудов). При внутреннем кровотечении из эрозированной язвы, капилляров, сосуда маленького диаметра признаки выражены слабо. Для их проявления требуется время.
Локальные симптомы кровотечения
К местным проявлениям относят симптомы, указывающие на поврежденный орган. Скопление крови вызывает боли как реакцию на растяжение полости.
- Кровоизлияние в сустав конечностей — боли в суставе, нарушенное сгибание, увеличение объема по сравнению со второй рукой или ногой.
- Кровоизлияние в головной мозг — выраженная распирающая головная боль, неврологическая симптоматика, в зависимости от локализации (парез или паралич конечностей, асимметрия лица, нарушение чувствительности).
- При повреждении желудка и кишечника — рвота с кровью, черный жидкий стул, острые боли в животе, метеоризм.
- Для легочного кровотечения характерно усиление кашля, кровохарканье, нарастание одышки, боли в грудной клетке.
- Если кровь скапливается в плевральной полости, то появляются признаки сдавления легкого на стороне поражения, боли, одышка, изменение положения тела больного (сдавливает и щадит больной бок).
- Выход накопившейся крови в брюшину и забрюшинное пространство сопровождается болями в животе, вынужденным сидячим положением пациента, иррадиацией болей в ключицы и шею. При забрюшинной локализации возможны боли в пояснице.
- Кровоизлияние в яичник и разрыв матки вызывает скопление крови в малом тазу, боли в паху и боковых отделах живота, чувство давления на прямую кишку.

Кровохарканье — объективный симптом кровотечения
Локальные признаки подсказывают верный диагноз и тактику, как остановить кровотечение.
Причины
Наиболее частыми причинами внутренних кровоизлияний являются травмы грудной и брюшной полости с переломами ребер, грудины, костей таза, конечностей. При этом происходит непосредственное повреждение органа с разрывом или опосредованно –обломками костей. Диагностируется разрыв печени, селезенки, сосудов брыжейки кишечника, почек, отрыв мочеточника.
Острые и хронические заболевания:
- гинекологические болезни приводят к кровоизлиянию в полость кисты яичника, разрыву кисты или трубы при внематочной беременности;
- туберкулез легких вызывает легочные кровотечения;
- язвенная болезнь способствует повреждению сосудов, прободению язвы и выделению крови в брюшину, кишечник, 12-перстную кишку;
- цирроз печени вызывает кровотечение из варикозных вен пищевода;
- злокачественные опухоли кишечника, желудка при распаде могут вызвать сильное кровотечение;
- расслоение аневризмы аорты служит частой причиной кровотечений у пожилых людей.
Провоцировать кровотечение может физическая нагрузка, нарушение диеты.
Особую опасность представляют внутренние кровотечения при наследственных заболеваниях, связанных с недостаточностью факторов крови (гемофилия). Они могут возникнуть без видимых причин, протекают тяжело. Чаще всего поражают суставы. Остановить подобные кровоизлияния можно только путем переливания плазмы с необходимыми факторами.

Единственная первая помощь больному с гемофилией — лед на сустав
Что необходимо сделать
Первая помощь при внутреннем кровотечении заключается в вызове «Скорой помощи», предотвращении нарастания кровопотери из-за неправильных советов окружающих.
При подозрении на внутреннее кровотечение человеку следует обеспечить:
- максимально расслабленное лежачее положение, чтобы не напрягались мышцы живота;
- приподнять ноги с помощью валика или подушки;
- при рвоте помочь повернуться на бок;
- положить на живот или грудную клетку холод (лед, грелку, бутылку с холодной водой);
- влажной салфеткой протереть лицо, виски.
Нужно дождаться приезда «Скорой помощи», не оставлять пациента одного. Если вы знакомы с пострадавшим и его болезнями, следует рассказать врачу о наличии хронического заболевания.
Чего не следует делать
Нужно помнить, что лечение внутреннего кровотечения — сугубо врачебное дело. Не стоит следовать советам неопытных людей:
- промывать желудок;
- делать разные виды массажа;
- давать какие-либо лекарства;
- разрешать пить воду.
Обследование в стационаре
«Скорая помощь» должна максимально быстро доставить пациента в стационар. При осмотре врач бригады уже имеет подозрения о причине кровотечения. Обследование живота позволяет заметить неравномерное участие в дыхании, появление симптомов напряжения.
Перенесенная острая травма позволяет предположить силу повреждения и его локализацию. Врач может ввести в вену кровоостанавливающие препараты, позволяющие затромбироваться сосудам небольшого диаметра.
В стационаре в срочном порядке больному проводят анализы крови для определения степени анемии. Делаются все биохимические тесты, анализ мочи, чтобы установить возможный источник кровотечения.
Если состояние пациента позволяет, проводят эзофагогастроскопию, УЗИ брюшной полости для исключения повреждения органов.
Женщин осматривает гинеколог, особенно если имеется нарушение сроков менструального цикла.

Женщина может даже не предполагать, что беременна
Лечение
Для остановки кровопотери пользуются терапевтическими методами. Это препараты: Этамсилат натрия, Викасол, Кальция хлорид. Дозировку определяет врач.
При тяжелом состоянии пациента и симптомах перитонита причину анемии будут искать только на операционном столе. Операция называется «лапаротомией». Она предусматривает осмотр всей брюшной полости и органов таза после большого разреза.
Иногда большой неожиданностью для хирургов становится обнаружение распадающейся опухоли или громадной кисты. Чтобы остановить истечение крови в полость, производится перевязка сосудов, по возможности, удаление опухоли в пределах здоровых тканей. Ревизия состояния соседних органов позволяет убедиться в прекращении кровотечения.
Для выведения крови из полости плевры производят пункции с осторожным отсасыванием. По рентгеновской картине следят за расправлением легкого.
Из сустава кровь тоже удаляется с помощью пункции. Одновременно вводятся антибиотики для предотвращения воспаления.
При кровотечении из расширенных вен пищевода у больных с циррозом печени проводят паллиативную операцию с помощью введения в пищевод баллончика и раздувания его воздухом. Так достигается пережимание вен и последующее тромбирование.
Кровоточащие геморроидальные узлы перевязывают, удаляют или вводят в них склерозирующие вещества.
Если состояние пациента позволяет, ему предлагаются эндоскопические способы оперативного лечения. Цель любого лечения кровотечения — максимально сохранить и восстановить поврежденный орган.
Источник
Последствия рассматриваемого патологического явления будут определяться количеством потерянной крови, скоростью кровотечения, наличием сопутствующих недугов, возрастом потерпевшего.
При незначительных кровопотерях лечение зачастую ограничивается медикаментозной терапией. Острые же кровопотери способствуют развитию геморрагического шока, что требует комплексного лечения с длительным реабилитационным периодом.
Оказание первой помощи человеку при подозрении на внутреннее кровотечение
Каждому необходимо знать алгоритм действий при внутреннем кровотечении. Адекватная тактика оказания неотложной доврачебной помощи при указанной патологии способна спасти жизнь человеку, и минимизировать кровопотери.
При подозрении на внутреннее кровотечение, в первую очередь, следует вызвать скорую помощь — или же, если есть такая возможность, транспортировать больного в госпиталь на личном автомобиле.
До этого момента нужно выполнить следующие действия:
-
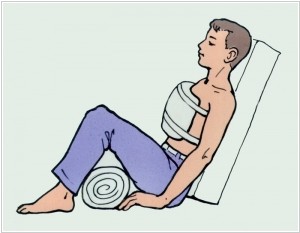 При сильном травмировании грудной клетки потерпевшего размещают в полусидящем положении, а под ноги подкладывают небольшой валик.
При сильном травмировании грудной клетки потерпевшего размещают в полусидящем положении, а под ноги подкладывают небольшой валик. - Если кровь истекает в брюшину, больного укладывают на ровную твердую поверхность без каких-либо возвышенностей. При наличии рвоты его надо повернуть на бок.
- Не лишним будет в предполагаемое место кровотечения приложить холод. Это может приостановить патологический процесс, уменьшит болевые ощущения.
- В помещение, где находится больной, нужно обеспечить приток свежего воздуха. Шея, грудная клетка потерпевшего должны быть освобождены от сдавливающей одежды.
Очень важно не разрешать больному двигаться и разговаривать: это лишь усилит кровопотерю и ухудшит общее состояние.
Комментарий Кравченко Бориса Сергеевича, хирурга, врача ультразвуковой диагностики:
Отмечу, что именно кровотечение органов ЖКТ является одной из самых частых причин, по которым люди попадают в отделение хирургии.
Примечательно, что, когда не происходит обильная потеря крови (примерно, до 400 миллилитров), человек может испытывать лишь небольшую тошноту, слабость, легкий озноб или сухость во рту. Поэтому очень важно внимательно относиться к своему здоровью и «слушать» любые его реакции.
Состояние пациентов, которые имеют кровотечения отделов пищеварительного тракта, оценивается с учетом риска развития геморрагического шока и рецидива кровотечения. Риск повторного кровотечения, в свою очередь, выше у пациентов старше 60 лет, при учащенном пульсе (более 100 ударов в минуту) и людей с сопутствующими кардиореспираторными заболеваниями.
Необходимо запомнить список мероприятий, которые недопустимо проводить при внутреннем кровотечении:
- Делать очистительные клизмы, давать лекарственные средства, обладающие слабительным эффектом.
- Прикладывать к поврежденному участку теплую грелку.
- Массажировать больную область.
- Вводить медикаменты, которые влияют на работу сердца.
- Давать еду, питье. В тех случаях, если потерпевшего мучает сильная жажда, ему дают полоскать рот холодной водой.
Специализированная неотложная помощь при внутреннем кровотечении – все методы лечения внутренних кровотечений
По приезду в медицинское учреждение соответствующий врач после диагностических мероприятий определяет степень внутреннего кровотечения и предпринимает следующие меры:
1. Остановка кровотечения
При незначительных кровопотерях организм, благодаря срабатыванию защитных систем, справляется с кровотечением самостоятельно.
«Помочь» организму выполнить подобную функцию без хирургического вмешательства могут следующие лекарственные средства:
- Ингибиторы фибринолиза: апротинин, аминокапроновая кислота, тромбин и т.д. При травмировании органов жкт пострадавшему промывают желудок ледяной водой, в которой растворяют описанные препараты и адреналин.
- Этамзилат. Положительно влияет на проницаемость сосудистой стенки, способствует улучшению микроцеркуляции.
- Искусственный заменитель витамина К: менадиона натрия бисульфит.
Если же внутреннее кровотечение сопровождается большими кровопотерями, в рамках реанимации выполняют следующие действия:
- Тампонада бронха, предусматривающая плевральную пункцию. Если имеет место быть сильное кровотечение в плевральную полость, производится разрез грудной клетки с последующим сшиванием образовавшейся раневой поверхности на легком. При повреждении сосуда, хирург осуществляет его перевязку. В дополнение ко всему в обязательном порядке назначается антибактериальная терапия.
- Экстренная лапаротомия в случае внутреннего кровотечения в брюшной полости. В ходе указанной манипуляции оперирующий ушивает рану на внутреннем органе (печень, селезенка и т.д.)
- Трепанация черепа в случае кровоизлияния в мозг.
- Остановка кровотечения в органах желудочно-кишечного тракта может производится посредством хирургического вмешательства, в процессе которого ушивают трещины, либо эндоскопическим методом. В последнем случае назначается медикаментозная терапия с постоянным эндоскопическим контролем за состоянием жкт.
- При маточных кровотечениях применяют специальные кровоостанавливающие препараты. Если эффект отсутствует, проводят операцию (гистероскопию). Послеродовые кровотечения и кровопотери после абортов требуют хирургического вмешательства.
2. Профилактика рефлекторной остановки сердца:
- Переливание донорской крови. Для подобных целей используют кровь родственников, с идентичной группой и резус-фактором.
- Раствор глюкозы (5-процентный). К данному методу прибегают, если отыскать необходимую донорскую кровь не удалось.
При больших кровопотерях указанную процедуру проводят сразу по прибытию в клинику. Только после этого доктор может принять решение о проведении операции.
3. Возобновление уровня циркулируемой жидкости
Данная манипуляция может осуществляться до, во время и после хирургического вмешательства.
Количество и вид препаратов, которые будут использоваться для инфузионной терапии, определяются врачом:
- Препараты, которые обладают гемодинамическим эффектом. В их состав входит декстран: полиглюкин, реополиглюкин.
- Солевые растворы: рефортан.
- Гидрооксиэтилкрахмал: инфукол, рефортан.
- Препараты крови с целью ликвидации анемии: плазма, эритроцитарная масса. Может применяться также альбумин, но он сравнительно быстро выводится из организма.
- Разнообразные растворы желатина: желатиноль.
- Сахарные растворы: глюкоза.
Рассматриваемая терапия проводится с регулярной проверкой артериального давления, центрального венозного давления, измерением сердечного выброса и диуреза (каждый час).
Если вливаемые препараты не справились с нормализацией артериального давления, больному дополнительно вводят допамин/адреналин.
Профилактические меры по развитию геморрагического шока предусматривают использование трентала, гепарина, стероидов.
Терапия после остановки внутреннего кровотечения в стационаре – процесс восстановления и рекомендации пациентам
Время пребывания в стационаре будет определяться степенью кровопотери и сложностью перенесенного хирургического вмешательства.
Восстановительный период в рамках медицинского учреждения может включать следующие мероприятия:
- Кислородная терапия и дыхательная гимнастика: на 2-3 сутки после операции.
- Использование ректальных свечей, обладающих слабительным эффектом; установка газоотводной трубки; микроклизмы с раствором хлорида натрия после лапаротомии. Это благоприятствует устранению метеоризма, снятию болевого синдрома при мочеиспускании.
- Вливание глюкозы, хлорида калия и т.д. первые 2-3 суток пациентам, которым проводились хирургические манипуляции на органах жкт по поводу остановки внутреннего кровотечения. Первые 24 часа после операции указанные лекарственные средства полностью заменяют воду. На 2-е сутки разрешается пить негазированную воду по глотку каждые пол часа. На третий день, при адекватном восстановлении вводят жидкую пищу.
- Профилактика тромбоэмболических осложнений.
- Антибиотикотерапия. Инъекции витамина К положительно влияют на способность крови свертываться. Витамин С благоприятствует быстрому заживлению ран и восстановлению тканей. Витамин В 12, в сочетании с фолиевой кислотой, регулирует кроветворный процесс.
Не исключено развитие обострений в послеоперационном периоде:
- Повторное внутреннее кровотечение. Подобное явление чаще встречается у пациентов, которым была проведена операция на крупных кровеносных сосудах.
- Непроходимость кишечника, диарея. Могут развиться после лапаротомии.
- Инфицирование внутренних органов брюшной полости. Устраняется посредством антибиотикотерапии, стимуляции перисталики прозерином, специальной диетой.
Чтобы минимизировать риск осложнений, и ускорить процесс восстановления, после хирургического лечения внутреннего кровотечения пациентам рекомендуется:
- Регулярно измерять температуру тела и артериальное давление.
- Соблюдать постельный режим.
- От физических нагрузок следует воздержаться на 5-6 месяцев.
- Проводить динамический контроль над количеством выделяемой мочи.
- Немедленно сообщать доктору о малейших изменениях в работе внутренних органов, а также при появлении болевых ощущений в области операции.
- Соблюдать диету. Продолжительность диеты и ее состав будет зависеть от вида хирургического вмешательства. К примеру, при резекции желудка, следует придерживаться строгой диеты как минимум полгода. В течение аналогичного периода не рекомендуется посещать санатории и профилактории.
Источник