Что такое коагулопатическое кровотечение


Гинекология
Плановая и неотложная помощь по самым высоким мировым стандартам.
Вернуться в раздел: Гинекология
Клинический случай лечения коагулопатического кровотечения у пациентки, после ранее перенесенной лапароскопической овариоцистэктомии слева. Цистэктомии слева. Удаление гидатид маточной трубы слева. Коагуляции очагов эндометриоза
Цивьян Б. Л., к.м.н., заведующий гинекологическим отделением, Афанасьева М.В., врач-гинеколог, Гарбузов Е. Ю., к.м.н., заведующий отделением ОАиР, Микрюков C.В. врач-анестезиолог-реаниматолог.
Больная Ф., 20 лет, в июне 2015 была госпитализирована на гинекологическое отделение СПБ ГБУЗ «Городская больница № 40» с диагнозом «Киста левого яичника» для планового оперативного лечения.
Киста яичника впервые обнаружена в ноябре 2014 года по данным ультразвукового исследования (УЗИ) малого таза, при контрольном УЗИ малого таза через 3 месяца образование в яичнике сохраняется. Анализ крови на СА-125 от 15 июля 2014 г – 52,4 Ме/мл.
Из анамнеза известно, что у мамы и бабушки пациентки имеется болезнь Виллебранда. На амбулаторном этапе пациентка была обследована у гематолога по поводу снижение фибриногена в анализе крови от 14.07.2015 г до 1, 73 г/л (норма 2-4) и тромбоцитопении 124х109/л (норма 150-400х109/л), на момент осмотра данных за системную патологию крови не выявлено. Болезнь Виллебранда вызывает сомнения.
Противопоказаний к оперативному лечению со стороны крови, кроветворного костного мозга нет. В случае развития кровотечения во время или после операции к лечению транексам 250мгх3 раза в день (лучше внутривенно), свежезамороженная плазма. 27.06.2015 выполнена лапароскопическая овариоцистэктомия слева. Цистэктомия слева. Удаление гидатид маточных трубы слева.
В раннем послеоперационном периоде у пациентки развилось коагулопатическое кровотечение, оценка количества кровопотери проводилась по дренажу, установленному в брюшной полости, и из послеоперационной раны. Начата гемостатическая терапия: транексам 750 мг+NaCl0,9%-250,0 внутривенно капельно, этамзилат натрия 12,5%-4,0 внутривенно струйно без эффекта.
Проведенная гемостатическая терапия без эффекта, в виду чего по рекомендации гематолога начата гемотрансфузия свежезамороженной плазмы А(II)Rh(+) положительной. 27.06.2015 г в 14:45 в связи с продолжающимся кровотечением больная переведена для дальнейшего лечения и наблюдение в Отделение анестезиологии и реанимации.Пациентка доставлена в отделение реанимации в связи с продолжающимся кровотечением (поступлением крови по дренажу брюшной полости), предположительно на фоне коагулопатии. При поступлении основные витальные функции сохранны: нарушений гемодинамики нет, расстройств дыхания нет, темп диуреза достаточный, сознание не нарушено.
Лабораторно: значимой анемии нет, после трансфузии 3 доз свежезамороженной плазмы (850 мл), проведенной в гинекологическом отделении в коагулограмме: АЧТВ 38 сек, МНО 1.2, фибриноген 2.2 гл, антитромбин III 68%, плазминоген 71%, Д-димер 2.2 нгмл. То есть, значимой гипокоагуляции не выявлено, фибринолиз не активирован, отмечается умеренный дефицит прокоагулянтов. Умеренная тромбоцитопения (127 тыс/мкл).Учитывая продолжающееся поступление крови по дренажу проведена дополнительная трансфузия 860 мл свежезамороженной плазмы, после чего поступление патологического отделяемого по дренажу прекратилось.В
дальнейшем в коагулограмме сохранялась изокоагуляция, в клиническом анализе крови – умеренная анемия и тромбоцитопения без значимого нарастания за время наблюдения (см. таблицу 1).Через 20 часов наблюдения и терапии в реанимационном отделении пациентка в удовлетворительном состоянии переведена в гинекологическое отделение.
Таблица 1. Динамика показателей клинического анализа крови и коагулограммы.
Время | Норма | 27.07.2015 15:00 | 27.07.2015 20:00 | 27.07.2015 06:00 |
Гемоглобин (грл) | 120-160 | 104 | 88 | 92 |
Эритроциты (тысмкл) | 3,70-5,10 | 3,38 | 2,81 | 2,96 |
Гематокрит (%) | 41,0-53,0 | 30,9 | 25,5 | 27 |
Тромбоциты (тысмкл) | 170-350 | 127 | 83 | 102 |
Лейкоциты (109/L) | 4,00-9,00 | 11,8 | 7,4 | 6,1 |
АЧТВ (сек) | 26-36 | 38 | 30 | 30 |
МНО (ед) | 0,8-1,2 | 1,11 | 1,02 | 1,04 |
ПТИ (%) | 95-105 | 73 | — | — |
Фибриноген (г/л) | 2,0-4,0 | 2,2 | — | — |
Д-димер (мкг/мл) | Меньше 0,5 | 0,3 | — | — |
Антитромбин III (%) | 80-120 | 68 | — | — |
Плазминоген (%) | 80-120 | 71 | — | — |
Глюкоза (ммоль/л) | 3,5-5,5 | 5,3 | 4,3 | 3,8 |
Калий (ммоль/л) | 3,5-5,0 | 4,6 | 3,8 | 3,6 |
Натрий (ммоль/л) | 135-145 | 138 | 138 | 136 |
Комментарии
У пациентки Ф. в раннем послеоперационном периоде развилось коагулопатическое кровотечение. Учитывая отягощенный наследственный анамнез, у пациентки невозможно исключить наличие болезни Виллебранда, это гематологическое заболевание, возникающее вследствие нарушение функции фактора Виллебранда. Функцией фактора Виллебранда является:
- опосредование адгезии тромбоцитов коллагену субэндотелия в условиях высокой скорости тока крови;
- связывание фактора VIII – защита от преждевременной протеолитической инактивации и доставка и создание высокой концентрации в области повреждения.
Клиническим проявлением данного заболевания являются – носовые, десневые кровотечения, выраженный кожный гемосиндром, кровотечения после тонзиллэктомии и удаления зубов, послеродовые кровотечения, меноррагии, гемартрозы, внутричерепные кровоизлияния, после и интраоперационные кровотечения. Причиной болезни являются генетические аномалии фактора Виллебранда, встречаются часто (около 0,1—1% в популяции), что обусловлено особенностями наследования (немало форм с аутосомно-доминантным типом наследования, много двойных гетерозигот), однако значимый геморрагический синдром обнаруживается у этих пациентов значительно реже. Болезнью Виллебранда болеют и мужчины, и женщины. Принято выделять три типа этого заболевания. При 1 типе обнаруживается частичный дефицит, а при 3 типе полное отсутствие фактора Виллебранда (WF). При 2-м типе уровень этого фактора, определяемый иммунологическими методами, часто бывает нормальным, однако функционально молекула неполноценна, поэтому в зависимости от особенностей молекулярной аномалии выделяют несколько субвариантов 2-го типа (2А, 2В, 2М, 2N).
Диагностика болезни Виллебранда — затратная и непростая задача, требующая дорогостоящего оборудования, времени и профессиональных навыков персонала. Однако информация о вариантах болезни Виллебранда предоставляет гематологу возможность выбора корректного метода терапии геморрагии, так как многочисленные гемостатические препараты по-разному себя зарекомендовали у пациентов с разными типами болезни Виллебранда.
Препараты на основе DDAVP неплохо работают при 1 типе, бесполезны при З-м типе и противопоказаны при субтипе 2В. Перечень методических приемов, применяемых для выявления данной патологии, довольно обширный.
Базовые методики определения уровня этого мультимерного пептида основаны на иммуноферментных технологиях, изучении агрегационной функции обработанных формалином тромбоцитов с ристоцетином. Другие методы предназначены для уточнения варианта качественного дефекта, а некоторые следует использовать лишь в качестве скрининговых или вспомогательных.
Поскольку диагностические методы имеют не одинаковые чувствительность и специфичность при различных вариантах болезни Виллебранда, для его лабораторного обнаружения следует использовать диагностический алгоритм, составленный из перечня тестов.При обнаружении стабильного нарушения, выявляемого базовыми методиками, следует использовать другие методы, поскольку они позволят корректно дифференцировать типы заболевания и применить корректные методы лечения.При тяжелом течении заболевания увеличена продолжительность кровотечения в тестах Дьюка и Айви, однако при умеренном количественном дефекте и иногда при 2-м типе этот тест не выявляет патологии.
Кроме того, весьма высокую чувствительность к выявлению этого геморрагического дефекта демонстрирует моделирование длительности кровотечения на PFA-100.Для диагностики этого геморрагического заболевания возможно использовать оценку коллаген-связывающей активности фактора Виллебранда для скрининга. Хотя метод определения коллaгeн-связывающей активности является иммунологическим, его результаты свидетельствуют о функциональной способности фактора Виллебранда.Лабораторная диагностика болезни Виллебранда базируется на выявлении данных о снижении концентрации фактора Виллебранда при определении его антигена или низкой ристоцетин-кофакторной активности, а также обнаружении аномальной агрегации тромбоцитов с ристоцетином или снижении коагуляционного фактора VIII у больных с геморрагическим синдромом, наследуемые по аутосомному типу.Лечение болезни Виллебрандапри бессимптомном течении, а также умеренно выраженном геморрагическом синдроме какое-либо лечение не применяют, за исключением случаев профилактического лечения при хирургических и стоматологических вмешательствах. Bыбоp препарата определяется типом болезни и выраженностью кровоточивости.
При меноррагиях или носовых кровотечениях у таких пациентов бывает эффективна транексамовая кислота (Транексам, Цикло-Ф, Cyclokapron, Exacyl, Трансанчa) в дозе 10—20 мг/кг peros, т.е. взрослым примерно 0,50—1,25г. три раза в день. Вместо транексамовой кислоты также можно использовать 5% аминокапроновую по 50 мг/кг (1 мл/кг) 4 раза/сутки внутрь (peros) или 4-5 г однократно (80—100 мл), затем по грамму (20 мл) каждые 1-2 ч с учетом противопоказаний.В ряде клинических ситуаций высокую эффективность демонстрирует синтетический аналог вазопрессина — десмопрессин, который повышает тонус сосудов, оказывает антидиуретическое действие, а также усиливает выработку фактора Виллебранда, VIII фактора.
Ресусцитацию растворами свежезамороженной плазммы начинают при развитии клинических или лабораторных признаков коагулопатии. Клинически она выражается кровоточивостью тканей, лабораторными признаками коагулопатии считают снижение плазменной концентрации факторов коагуляции. У данной пациентки на фоне проведенной трансфузии 6 доз СЗП отметилась значительная положительная динамика, остановка кровотечения. В перспективе больной рекомендовано углубленное обследование у гематолога с исследованием факторов свертывания.
Список литературы:
- Баркаган З.С. Руководство по гематологии, под ред. А.И.Воробьева. М./З.С. Баркаган, А.И. Воробьев, Ю.Н. Андреев, А.Ю. Буланов/ Ньюдиамед, 2005. – Т3. – 416 с.
- Папаян Л.П. Гемостаз. Физиологические механизмы, принципы диагностики основных форм геморрагических заболеваний /Под ред. Н.Н. Петрищева/Л.П. Папаян/. – С.-Петербург, 1999. – 121с.
- Папаян Л.П. Врожденные коагулопатии: диагностика, патогенез, лечение: Автореф. дисс…докт. мед. наук. – Л., 1988. – 48 с.
- Папаян Л.П. Вариантные формы болезни Виллебранда/ Л.П. Папаян, О.Г. Головина / Терапевтический архив. – 1990. – Т.62. – №7. – С.86-92.
- Папаян Л.П. Лабораторные аспекты диагностики нарушений гемостаза / Под ред. Н.Н. Перищева и Л.П. Папаян./Л.П. Папаян, В.А. Кобилянская, К.А. Папаян/ – СПб.: Изд-во СПбГМУ, 1998. – С.3-12.
- Плющ О.П. Организация специализированной амбулаторной помощи больным гемофилией /О.П.Плющ, Л.М. Кудрявцева, И.А. Тенцова, Е.А. Лихачева, И.Б. Снегирева-Давыденко, К.Г. Копылов / Гематология и трансфузиология. – 1997. – т. 42. — № 6. – с. 37-39.
- Colman R.W. Hemostasis and thrombosis/ R.W.Colman/Philadelphia. – Lippincott Williams & Wilkins, 2001. – 1578 p.
- Federici A.B. Diagnosis and management of von Willebrand disease /A.B.Federici, P.M. Mannucci/ Haemophilia. – 1999. – V.5. – №2. – P.28-37.
- Ginsburg D. The molecular biology of von Willebrand disease // Haemophilia. – 1999. – 2. – P.19-27.
- Mannucci P.M. Treatment of von Willebrand disease // Thromb. Haemost. – 2001. – V.86. – №1. – P.149-153.
← Назад
Информация
ВИДЕО
Высокотехнологичная помощь в Городской больнице №40

Комплексная гинекологическая помощь в Петербурге

По новым технологиям

Гинекологическое отделение

Роботизированный хирургический комплекс Da Vinci

Все видео
Записаться на прием
Запись на консультацию:
+7 (921) 950-10-57;
Оформление в кабинете № 131 поликлиники № 68, первый этаж (при себе иметь направление на консультацию из поликлиники, полис ОМС, паспорт, СНИЛС; при наличии — медицинскую документацию по заболеванию);
в рамках обязательного медицинского страхования: +7 (812) 200-16-88;
в рамках добровольного медицинского страхования: +7 (812) 437-35-22.
Информация по платным медицинским услугам: +7 (812) 437-11-00.
Записаться на прием вы можете также на сайте gorzdrav.spb.ru
Разработка, поддержка и продвижение сайта — Мед-Промо.ру
СПб ГБУЗ «Городская больница №40» © 2020
Источник
Коагулопатия — совокупность негативных процессов, характеризующаяся нарушениями механизмов свертываемости крови. Патология может быть как приобретенной (почечная недостаточность), так и врожденной (гемофилия). Заболевание проявляется опасными длительными кровотечениями, развитием железодефицитной анемии, образованием обширных гематом на кожных покровах.
Диагностирование коагулопатии заключается в проведении лабораторных и инструментальных исследований. После изучения результатов пациентам проводится комплексное лечение, направленное на устранение причины патологии, а также ее симптоматики. В терапии заболевания используются антибиотики, гормональные препараты, витамины и микроэлементы.
Патогенез
Коагулопатия — что это такое, почему у ранее совершенно здорового человека учащаются носовые кровотечения? В основе патогенеза заболевания лежит нарушение процесса свертываемости крови под воздействием внешних или внутренних провоцирующих факторов.
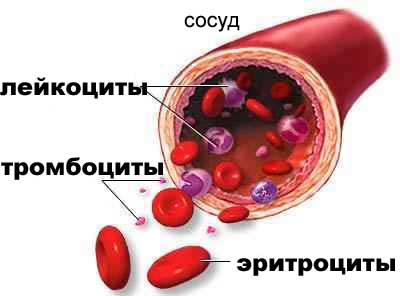
Нормальная циркуляция тромбоцитов, эритроцитов и гемоглобина обуславливается особыми механизмами гомеостаза для поддержания динамического равновесия. Для того чтобы кровь сворачивалась при возникновении опасных для жизни человека ситуаций, организм запускает процесс коагуляции.
При повреждении артерии, вены или капилляра происходит кровоизлияние в расположенные рядом с сосудом участки мягких тканей.
Для восстановления целостности полого органа тромбоциты начинают притягиваться друг к другу, образуя крупный конгломерат. Такой сгусток крови быстро запечатывает деформированный сосуд, восстанавливая циркуляцию крови.
Причины коагулопатии различны, но все они провоцируют сбой механизма свертываемости крови на одном из следующих этапов:
- После повреждения сосуда через несколько минут образуется тромб, который называется первичным.
- Вскоре происходит укрупнение кровяных сгустков. В процессе задействованы специфические белки плазмы — фибриногены. Результатом агрегации становится вторичный тромб.
- После восстановления целостности капилляров тромб рассасывается, а продукты его метаболизма покидают кровяное русло.
При возникновении провоцирующих коагулопатию факторов не происходит полноценной свертываемости крови. Поэтому крайне важно при диагностировании установить, на какой стадии формирования тромба и его утилизации происходят нарушения.
Виды патологического процесса
Несмотря на множественные причины коагулопатии, патология классифицируется только по способам возникновения. Специалисты подразделяют заболевание на такие виды:
- Врожденные. В данном случае сбой происходит уже на стадии гомеостаза. Снижается концентрация биологически активных веществ в кровяном русле, что непременно отражается на его качественном составе. Нарушается равновесие системы, отвечающей за тромбообразование. Врожденные коагулопатии в свою очередь подразделяются на различные формы, каждая из которых характеризуется отсутствием определенного компонента на этапе формирования кровяного сгустка.
- Приобретенные. Аномалия образуется на фоне развившегося острого или хронического заболевания. Коагулопатия является осложнением патологии, также ее можно отнести и к специфическим симптомам. Именно так выглядит клиническая картина злокачественных новообразований и тяжелых бактериальных инфекций. Фармакологические препараты для лечения системных заболеваний обладают подобным побочным действием.
.jpg)
Плохая свертываемость крови практически всегда диагностируется у пациентов, перенесших обильную кровопотерю, и носит транзиторный характер. Организм просто не в силах быстро восполнить запас эритроцитов и тромбоцитов, снижается продуцирование фибриногена.
К врожденным патологиям относятся все формы гемофилии. При отсутствии врачебного вмешательства человек может умереть от потери крови и остановки сердца.
Все гемофилии — виды первичных коагулопатий, обусловленных мутацией генов. Кровоизлияния могут быть обнаружены в мышцах, жировой клетчатке, в желудочно-кишечном тракте и легочной паренхиме.
Причины заболевания
Основные виды коагулопатии, независимо от их принадлежности к приобретенным или врожденным патологиям, быстро развиваются в организме человека. Спусковым крючком нарушения свертываемости крови являются провоцирующие факторы:
- аутоиммунные заболевания, протекающие на фоне повышенного образования тромбов;
- системные патологии, характеризующиеся истончением стенок мелких сосудов;
- злокачественные и доброкачественные опухоли;
- длительная терапия антикоагулянтами;
- жировая дистрофия печени, гепатиты, цирроз;
- недостаток в организме жирорастворимого витамина К;
- интоксикация ядами растительного и животного происхождения, едкими щелочами и кислотами, тяжелыми металлами;
- нарушение гормонального фона;
- реакции сенсибилизации;
- нарушение всасывания биологически активных веществ в тонком и толстом отделах кишечника.
Наследственные коагулопатии обуславливаются различными видами тромбоцитопений. Патологии обостряются при снижении сопротивляемости организма к вирусным и бактериальным инфекциям.
Особенно резко происходит нарушение гомеостаза при острой почечной недостаточности. Снижается способность парных органов фильтровать кровь, в ней накапливается значительная концентрация шлаков и токсинов.
Такое состояние часто диагностируется при беременности, когда растущая матка давит на почки и мочеиспускательный канал. Поэтому в период вынашивания ребенка некоторым пациенткам с предрасположенностью к коагулопатии гинекологи и урологи рекомендуют постельный режим.
Таким способом можно восстановить нормальную циркуляцию крови в мочевыделительной системе женщины. Коагулопатия у беременных часто лечится в условиях стационара под присмотром медицинского персонала.
Симптомы патологического состояния
Классификация коагулопатий не зависит от проявляемых симптомов, однако существуют признаки патологии, характерные именно для определенного вида. Точно диагностировать принадлежность аномалии гомеостаза может только опытный врач, но следует немедленно обратиться в лечебное учреждение при появлении такой симптоматики:

- бледность кожи, цианоз носогубной складки и кистей;
- припухлость суставов из-за кровоизлияния в полости;
- кровь не сворачивается очень долго даже после использования перекиси водорода, спиртовых растворов йода или бриллиантового зеленого;
- возникновение обширных гематом на фоне незначительных ушибов;
- повышенная кровоточивость кожных покровов и слизистых оболочек.
При длительных кровотечениях происходит значительная потеря витаминов группы В и железа. У человека крошатся зубы, слоятся ногти, наблюдается выпадение волос. Особенно опасна коагулопатия у детей: во время формирования суставов, мышц, костей и сухожилий отсутствие железа и витаминов приводит к негативным последствиям.
Диагностика
На первом этапе диагностики врач выслушивает жалобы пациента и производит оценку состояния его здоровья. Заподозрить наличие коагулопатии поможет изучение заболеваний в анамнезе. Но наиболее информативны исследования крови и мочи.
Обнаружение в урине большого количества кальция часто становится сигналом наличия злокачественных опухолей, провоцирующих кровотечения. Если урина содержит много протеинов, то проводится ультразвуковое исследование почек для оценки их функциональной активности.
Так как коагулопатия может быть симптомом или осложнением более тяжелого заболевания, возникает необходимость дальнейшей диагностики. Пациентам предписывается прохождение таких процедур обследования:
- компьютерная томография;
- рентгенологическое исследование;
- магнитно-резонансная томография;
- ультразвуковое исследование.
С помощью анализа крови определяется нарушение гомеостаза и стадия развития коагулопатии. Лабораторные признаки плохой свертываемости крови — низкая концентрация гемоглобина, эритроцитов, тромбоцитов в биологическом образце.
Это также указывает на низкий иммунитет и развивающуюся железодефицитную анемию. Пациентам проводятся тесты (коагулограммы) для выявления способности тромбоцитов к агрегации.
Лечение патологического состояния
Врожденные коагулопатии подразумевают определенный образ жизни — постоянный прием фармакологических препаратов и соблюдение особой диеты. Терапия приобретенных патологий носит комплексный характер и направлена на устранение причины заболевания.
Когда провоцирующим фактором стала тяжелая травма, пациент подлежит срочной госпитализации. В реанимационной палате проводится восполнение потерянной крови растворами для парентерального введения. При необходимости осуществляется переливание донорской крови.
Чтобы поддерживать свертываемость на должном уровне, для лечения используются следующие препараты:
.jpg)
- глюкокортикостероиды — Дексаметазон, Преднизолон;
- антибиотики — Амоксиклав, Кларитромицин, Амоксициллин;
- химиотерапевтические лекарственные средства;
- спазмолитики — Дротаверин, Спазган;
- комплексы витаминов и микроэлементов;
- препараты железа — Фенюльс, Сорбифер.
Восстановить нормальную свертываемость крови помогают плазмозаменители и (или) тромбоцитарная масса. Для остановки наружных кровотечений используется коллагеновая гомеостатическая губка или порошок. При отсутствии эффекта от лечения коагулопатии фармакологическими средствами хирурги проводят удаление селезенки.
Своевременное лечение заболеваний, прохождение ежегодного медосмотра и правильный образ жизни — вот самая эффективная профилактика приобретенной коагулопатии. Если диагностирована предрасположенность к появлению кровотечений, следует внести изменения в свой рацион. Диетологи советуют полностью исключить из меню острые, соленые, жареные продукты, ограничить употребление алкогольных напитков.
Мы настоятельно рекомендуем не заниматься самолечением, лучше обратитесь к своему лечащему доктору. Все материалы на сайте носят ознакомительный характер!
Источник