Чем снижать давление при легочных кровотечениях
Бронхо-легочные кровотечения и кровохарканья в клинике туберкулеза и внутренних болезней. Академик АМН СССР профессор Томского Медицинского Института Яблоков Д.Д.. Издательство Томского Университета. Томск. 1971 год.
Ведущие специалисты
 Чубарян Вартан Тарасович Профессор, Доктор медицинских наук, зав. кафедрой фтизиатрии и пульмонологии Ростовского мединститута, врач высшей квалификационной категории
Чубарян Вартан Тарасович Профессор, Доктор медицинских наук, зав. кафедрой фтизиатрии и пульмонологии Ростовского мединститута, врач высшей квалификационной категории
Прочитать о докторе подробнее

Шовкун Людмила Анатольевна Профессор, Доктор медицинских наук, врач высшей квалификационной категории, зав. кафедрой туберкулеза Ростовского мединститута
Прочитать о докторе подробнее
Профессор Терентьев Владимир Петрович, Доктор медицинских наук, Заслуженный врач РФ, Заведующий кафедрой внутренних болезней №1 РостГМУ, Член Международного общества по кардиологической реабилитации, Член Правления Всероссийского научного общества кардиологов
Прочитать о докторе подробнее
Профессор Чесникова Анна Ивановна Доктор медицинских наук, Врач-кардиолог
Прочитать о докторе подробнее
Дюжиков Александр Акимович, Профессор, Доктор медицинских наук, Заслуженный врач РФ, Заслуженный деятель науки России
Главный кардиохирург МЗ РО
Прочитать о докторе подробнее
Сафонов Дмитрий Владимирович, заместитель главного врача Ростовской областной клинической больницы по поликлинике, главный внештатный специалист Министерства здравоохранения Ростовской области по амбулаторно-поликлинической работе.
Прочитать о докторе подробнее
 Полозюков Илларион Александрович, Заведующий отделением торакальной хирургии Областной специализированной туберкулезной больницы, Врач высшей квалификационной категории
Полозюков Илларион Александрович, Заведующий отделением торакальной хирургии Областной специализированной туберкулезной больницы, Врач высшей квалификационной категории
Прочитать о докторе подробнее

Редактор страницы: Крючкова Оксана Александровна.
При гипертонической болезни, как известно, мелкие сосуды склонны к спазмам и часто наблюдается ломкость капилляров. Вполне допустимым является предположение о возможности возникновения сосудистых легочных кризов, которые могут дать кровохарканье или легочное кровотечение (Г. Нагибин, 1938). В. Аккерман и И. Файнштейн (1937) считают гипертонию фактором, благоприятствующим возникновению легочного кровотечения; следует отметить, что в наблюдавшихся ими случаях последнего наряду с гипертонией одновременно присутствовали и другие патогенетические факторы, могущие обусловить кровохарканье, как, например, изменения со стороны сердца или сосудов органического характера. Г. Ф. Ланг (1950) отмечает, что кровохарканье при гипертонической болезни обусловлено в большинстве случаев застоем и переполнением легочных сосудов кровью, причем под большим давлением; при этих условиях легко могут произойти разрывы капилляров и мелких вен и обильное кровохарканье, аналогичное кровохарканью, которое нередко наблюдается при митральном стенозе.

КРОВОХАРКАНЬЯ ПРИ ГИПЕРТОНИЧЕСКОЙ БОЛЕЗНИ И ПЕРВИЧНОЙ ГИПЕРТОНИИ МАЛОГО КРУГА КРОВООБРАЩЕНИЯ
Однако кровохарканье при гипертонической болезни наблюдается иногда и в таких стадиях болезни, когда еще нет явлений застоя крови в легких. В этих случаях, по мнению Г. Ф. Ланга, вероятно, в происхождении легочных кровотечений играет роль гиалиноз, т. е. склероз артериол бронхов разветвлений бронхиальных артерий.
Далее, причиной кровохарканья при гипертонической болезни могут быть инфаркты легких, которые наблюдаются нередко при выраженной недостаточности сердца. AblonczyP. (1959) наблюдал продолжительное кровохарканье у 4 больных с эссенциальной гипертонией, у которых при рентгенологическом и бронхоскопическом исследовании не было найдено никаких изменений в легких. Постельный режим и гипотенсивная терапия привели к снижению артериального давления и прекращению кровохарканья. Автор полагает, что главной причиной кровохарканья являлось повышение артериального давления и склеротические изменения кровеносных сосудов, в частности сосудов бронхиальной системы.
Johnston R. с соавторами (1960) среди 324 больных с кровохарканьем отметили 16 больных, у которых оно было связано с эссенциальной гипертонией. Dailey J. (1955) сообщил, что он наблюдал ряд больных с кровохарканьем, у которых при рентгенологическом исследовании, включающем бронхографию, а также при бронхоскопии не было найдено ничего ненормального, единственной патологией являлась временная или перемежающаяся гипертония. Нередко при бронхоскопии обнаруживались небольшие узелки на сосудах, при внезапном повышении артериального давления и наличии атероматозных изменений эти артериолы могут разорваться и дать кровотечение.
Я. Д. Бондаренко (1962) наблюдал 16 больных, у которых гипертоническая болезнь осложнилась легочным кровотечением. В условиях стационара обильные и длительные кровотечения (от 2 до 4 дней) наблюдались у двух больных. Сопоставляя высоту артериального давления с легочным кровотечением, массивностью и длительностью его, автор нашел, что легочное кровотечение начиналось при повышенном артериальном давлении, ко времени прекращения кровотечения давление снижалось. Автор полагает, что легочные кровотечения у больных гипертонической болезнью возникают в результате гипертензии малого круга и нарушения, проницаемости сосудисто-тканевых мембран легкого вследствие гипоксии. Я. Д. Бондаренко рекомендует при легочном кровотечении у больных гипертонией рутин и эуфиллин (в свечах или внутривенно), учитывая, что последний снижает давление в малом круге кровообращения.
Просмотрев наш клинический материал по гипертонической болезни, мы- нашли, что кровохарканье наблюдалось обычно у больных гипертонией в стадии выраженной сердечной недостаточности и редко (не свыше 3>%) оно встретилось в более ранних периодах болезни.
Иллюстрацией смертельного легочного кровотечения при гипертонической болезни является следующая, история болезни.
Больной К-в, 60 лет, поступил в клинику в очень тяжелом состоянии, с жалобами на одышку в покое, резко усиливающуюся даже при небольшом физическом напряжении, кашель, обильное кровохарканье, возникшее несколько дней тому назад.
При объективном исследовании со стороны легких обнаружено укорочение перкуторного звука над нижними отделами обоих легких, больше слева, обильные мелко- и среднепузырчатые хрипы. Размеры сердца увеличены главным образом влево. Тоны глухие. Тахисистолическая форма мерцательной аритмии. Ар. давл. 160/90 мм рт. ст. (в анамнезе более высокое). Кровь: гб. 61 ед., эр. 4500’000, лейк. 13 500, эоз. 0, пал. 6%, сег. 76%, лим. 15%, мон. 3%, РОЭ 51 мм .в час.
Рентгенологическое исследование: тень сердца значительно расширена, преимущественно влево; слева в области среднего и нижнего полей видны неоднородные крупные затемнения, справа в нижней доле менее крупное затемнение. У больного во время кратковременного пребывания (5-дневного) в клинике на фойе кровохарканья повторилось обильное легочное кровотечение, и он умер.
На аутопсии (с последующим гистологическим исследованием) был установлен диагноз — гипертоническая болезнь; гипертрофия левого желудочка сердца, начальная стадия первично сморщенной почки, атеросклероз с преимущественным поражением ветвей легочной артерии. Осложнения—‘тромбоз легочной артерии. Массивные инфаркты нижней доли левого легкого и небольшой инфаркт нижней доли правого легкого.
У данного больного гипертоническая болезнь осложнилась тромбозом крупных ветвей легочной артерии с обширными инфарктами легких, что и обусловило повторные обильные легочные кровотечения.
Fischberg (1940) сообщил о смертельном легочном кровотечении у больного гипертонической болезнью, но не привел результатов патологоанатомического исследования.
Кровохарканье встречается и при симптоматической гипертонии, клиническая симптоматология которой в большинстве случаев идентична таковой при гипертонической болезни.

КРОВОХАРКАНЬЯ ПРИ ГИПЕРТОНИЧЕСКОЙ БОЛЕЗНИ И ПЕРВИЧНОЙ ГИПЕРТОНИИ МАЛОГО КРУГА КРОВООБРАЩЕНИЯ
Гипертония малого круга кровообращения (легочная гипертония), как известно, часто встречается при врожденных и приобретенных пороках сердца и при различных хронических заболеваниях легких. Но кроме этой вторичной гипертонии в последние годы все чаще описываются случаи так называемой первичной гипертонии. В современной литературе она именуется как синдром Аэрза, эссенциальная или идиопатическая легочная гипертония, первичный склероз легочной артерии, идиопатическая гипертрофия правого желудочка, легочный артериит. Множественность наименований до известной степени отражает ту неясность, которая еще существует в понимании, причин и патогенеза легочной гипертонии.
В клинической симптоматологии данного страдания отмечается кровохарканье. Так, Б. В. Петровский с соавторами (1961) отметили кровохарканье у 3 из 9 наблюдавшихся ими больных первичной легочной гипертонией. В случае, описанном К- И. Мишиной (1963), также наблюдалось кровохарканье. Васильев Л. И. (1966) наблюдал кровохарканье у 1 из 3 больных первичной легочной гипертонией. Tsagaris J. и Tikoff G. (1968) сообщили о 3 больных семейной первичной легочной гипертонией, причем кровохарканье наблюдалось у 2 из них.
По-видимому, кровохарканье встречается сравнительно часто при первичной легочной гипертонии. Поэтому при кровохаркании неясной этиологии следует иметь в виду и возможность вышеуказанной патологии. Диагностика гипертонии малого круга стала возможной в связи с введением в клинику зондирования сердца и сосудов малого круга, но применение этого метода исследования невозможно в широкой практике. Кроме того, и с деонтологической точки зрения он должен использоваться только по весьма ограниченным, необходимым показаниям, так как зондирование и ангиокардиография, согласно опыту Б. В. Петровского, при первичной легочной гипертонии противопоказаны. Нельзя не согласиться с Б. В. Петровским, утверждающим, что «при тщательном изучении всех клинико-рентгенологических данных диагноз первичной легочной гипертонии может быть установлен и без зондирования». Появление необъяснимой одышки, слабости, нередко в сочетании с обмороками, ангинозными болями и приступами удушья при физической нагрузке, симптомами гипертрофии правого желудочка, акцентом 2 тона на легочной артерии при отсутствии легочной патологии и анамнестических указаний на ревматизм позволяют предположить первичную легочную гипертонию. Детальное электро-фоно-кардиографическое, рентгенологическое исследование в комплексе с клиническим наблюдением больной обычно позволяет поставить правильный диагноз.
Особенно важно дифференцировать указанную патологию с митральным стенозом, чтобы не допустить опасной терапевтической ошибки в отношении комиссуротомии.
В.ОК. 06.01.2016г.
ОПТ.ОК. 06.01.2016г.
Источник
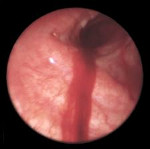
Легочное кровотечение – опасное осложнение различных заболеваний органов дыхания, сопровождающееся истечением крови из бронхиальных или легочных сосудов и ее выделением через воздухоносные пути. Легочное кровотечение проявляется кашлем с выделением жидкой алой крови или сгустков, слабостью, головокружением, гипотонией, обморочным состоянием. С диагностической целью при легочном кровотечении проводится рентгенография легких, томография, бронхоскопия, бронхография, ангиопульмонография, селективная ангиография бронхиальных артерий. Остановка легочного кровотечения может включать проведение консервативной гемостатической терапии, эндоскопический гемостаз, эндоваскулярную эмболизацию бронхиальных артерий. В дальнейшем для устранения источника легочного кровотечения, показано хирургическое лечение с учетом этиологических и патогенетических факторов.
Общие сведения
Легочное кровотечение относится к числу наиболее опасных состояний, осложняющих течение широкого круга заболеваний бронхо-легочной и сердечно-сосудистой систем, болезней системы крови и гемостаза. Поэтому проблема оказания неотложной помощи при легочном кровотечении актуальна для специалистов в области пульмонологии, фтизиатрии, онкологии, кардиологии, гематологии, ревматологии. Промедление с проведением экстренных гемостатических мероприятий может вызвать быструю гибель больных. В зависимости от выраженности кровопотери и состояния, ее обусловившего, летальность от легочного кровотечения варьирует от 5-15% до 60-80%. Среди пациентов с легочным кровотечением преобладают лица зрелого возраста (50-55 лет) с отягощенной соматической патологией.
Легочное кровотечение
Причины легочного кровотечения
Частая встречаемость кровохарканья и легочного кровотечения определяется полиэтиологичностью данных состояний. Первое место в структуре причин легочного кровотечения принадлежит туберкулезу легких (свыше 60% наблюдений). Значительная роль в этиологии легочных кровотечений отводится неспецифическим и гнойно-деструктивным заболеваниям — бронхиту, хронической пневмонии, бронхоэктазам, пневмосклерозу, абсцессу и гангрене легкого.
Нередко причинами легочного кровотечения выступают аденома бронха, злокачественные опухоли легких и бронхов, паразитарные и грибковые поражения (аскаридоз, эхинококкоз, шистозоматоз, актиномикоз легких), пневмокониозы (силикатоз, силикоз). Легочные кровотечения могут быть обусловлены неадекватным местным гемостазом после эндоскопической или трансторакальной биопсии, хирургического вмешательства на легких и бронхах. К легочному кровотечению могут приводить инородные тела бронхов, травмы грудной клетки (перелом ребер и др.).
Кроме болезней органов дыхания, кровохарканье и легочное кровотечение могут возникать при заболеваниях сердца и сосудов: ТЭЛА, митральном стенозе, аневризме аорты, артериальной гипертензии, атеросклеротическом кардиосклерозе, инфаркте миокарда. К числу относительно редких причин легочного кровотечения относятся легочный эндометриоз, гранулематоз Вегенера, системный капиллярит (синдром Гудпасчера), наследственная телеангиэктазия кожи и слизистых оболочек (синдром Рендю-Ослера), геморрагические диатезы и др. Легочное кровотечение может быть обусловлено нарушением свертываемости крови при длительной и плохо контролируемой терапии антикоагулянтами.
Факторами, провоцирующими легочное кровотечение, могут выступать физическая или эмоциональная нагрузка, инфекции, инсоляция, расстройства гемодинамики, легочная гипертензия, менструация (у женщин) и др.
Патогенез
Морфологическую основу для легочного кровотечения составляют истонченные и аневризматически расширенные ветви легочной артерии или бронхиальные артерии, а также легочные вены. Разрыв или аррозия измененных сосудов могут сопровождаться легочным кровотечением различной степени тяжести. При этом величину легочного кровотечения в значительной степени определяет калибр поврежденного сосуда, а выраженность происходящих в организме нарушений — темп и интенсивность кровопотери.
Развивающиеся в дальнейшие расстройства связаны с обтурацией дыхательных путей излившейся кровью и собственно величиной кровопотери. Попадая в бронхи даже в небольших количествах, кровь вызывает развитие обтурационных ателектазов и аспирационной пневмонии. В свою очередь, это приводит к уменьшению объема функционирующей легочной ткани, расстройствам газообмена, прогрессирующему нарастанию дыхательной недостаточности, гипоксемии.
Гиповолемия и анемия, сопровождающие острую и хроническую (при рецидивирующих легочных кровотечениях) кровопотерю, приводят к общему нарушению гомеостаза. Это, прежде всего, выражается в активизации фибринолитических и антикоагулянтных механизмов, что вызывает усиление склонности к гипокоагуляции, повышение проницаемости сосудистых стенок. Совокупный результат подобных изменений определяет патологическую готовность организма к возобновлению легочного кровотечения в любой момент.
Классификация
В клиническом аспекте важно разграничить легочное кровотечение и другое, менее опасное, но более часто встречающееся состояние – кровохарканье. Кровохарканье отличается по объему и темпу выделения крови из воздухоносных путей. В ряде случаев кровохарканье предшествует массивному легочному кровотечению, поэтому также требует проведения полного клинико-рентгенологического обследования и неотложных мер по его купированию. Обычно под кровохарканьем понимают выделение при кашле мокроты с прожилками или примесью крови; при этом количество выделяемой крови не превышает 50 мл в сутки. Увеличение объема откашливаемой крови расценивается как легочное кровотечение.
В зависимости от объема выделяемой при кашле крови различают малое легочное кровотечение (50-100 мл в сутки), среднее (100-500 мл в сутки), обильное или тяжелое легочное кровотечение (свыше 500 мл крови в сутки). Особенно опасны «молниеносные» обильные кровотечения, возникающие одномоментно или в течение короткого отрезка времени. Как правило, они приводят к острой асфиксии и летальному исходу.
В отличие от гемоторакса, легочное кровотечение относится к наружным кровотечениям. Также встречается смешанное легочно-плевральное кровотечение.
Симптомы легочного кровотечения
Клиника легочного кровотечения складывается из симптомокомплекса, обусловленного общей кровопотерей, наружным кровотечением и легочно-сердечной недостаточностью. Началу легочного кровотечения предшествует появление сильного упорного кашля, вначале сухого, а затем – с отделением слизистой мокроты и алой крови или откашливанием сгустков крови. Иногда незадолго до легочного кровотечения в горле возникает ощущение бульканья или щекотания, чувство жжения в грудной клетке на стороне поражения. В начальный период легочного кровотечения отделяющаяся кровь имеет ярко-красный цвет, позднее становится более темной, ржаво-коричневой. При обтурации бронха сгустком крови, легочное кровотечение может прекратиться самостоятельно.
Общее состояние определяется выраженностью кровопотери. Для пациентов с легочным кровотечением характерны испуганный вид, адинамия, бледность кожного покрова лица, холодный липкий пот, акроцианоз, снижение АД, тахикардия, головокружение, шум в ушах и голове, одышка. При обильном легочном кровотечении может возникать нарушение зрения (амавроз), обморочное состояние, иногда рвота и судороги, асфиксия. На 2-3 сутки после легочного кровотечения может развиваться картина аспирационной пневмонии.
Диагностика
Для установления причины легочного кровотечения нередко требуется проведение диагностического консилиума с участием специалистов пульмонологов, фтизиатров, торакальных хирургов, онкологов, рентгенологов, сосудистых хирургов, кардиологов, отоларингологов, ревматологов, гематологов. При аускультативном обследовании определяются влажные среднепузырчатые хрипы в легких и булькающие хрипы в области грудины. При аспирации крови отмечается укорочение перкуторного звука, шум трения плевры, ослабление дыхания и голосового дрожания.
Источник кровотечения предположительно можно определить по цвету крови. Выделение алой, пенистой крови, как правило, указывает на легочное кровотечение; крови темно-красного, кофейного цвета – на желудочно-кишечное кровотечение. Иногда клинику кровохарканья может симулировать носовое кровотечение, поэтому с целью дифференциальной диагностики важно проведение консультации отоларинголога и риноскопии. В сомнительных случаях, с целью исключения кровотечения из ЖКТ, может потребоваться проведение ЭГДС.
Для подтверждения источника кровотечения в легких выполняется рентгенологическое обследование: полипозиционная рентгенография легких, линейная и компьютерная томография, МРТ легких. При необходимости прибегают к углубленному рентгенологическому обследованию: бронхографии, бронхиальной артериографии, ангиопульмонографии.
Ведущими методом инструментальной диагностики при легочном кровотечении является бронхоскопия. Эндоскопическое исследование позволяет визуализировать источник кровотечения в бронхиальном дереве, выполнить аспирацию промывных вод, щипцовую и скарификационную биопсию из зоны патологических изменений.
В периферической крови при легочном кровотечении выявляется гипохромная анемия, пойкилоцитоз, анизоцитоз, снижение гематокритного числа. С целью оценки выраженности изменений в свертывающей и противосвертывающей системах крови исследуется коагулограмма и количество тромбоцитов. В анализах мокроты (микроскопическом, ПЦР, на кислоустойчивые микобактерии) могут определяться атипичные клетки, микобактерии туберкулеза, указывающие на этиологию легочного кровотечения.
Лечение легочного кровотечения
В лечении легочного кровотечения используются консервативные методы, местный гемостаз, паллиативные и радикальные хирургические вмешательства. Терапевтические мероприятия применяются при легочных кровотечениях малого и среднего объема. Пациенту назначается покой, придается полусидячее положение, накладываются венозные жгуты на конечности. Для удаления крови из просвета трахеи проводится трахеальная аспирация. При асфиксии требуется экстренная интубация, отсасывание крови и ИВЛ.
Медикаментозная терапия включает введение гемостатических препаратов (аминокапроновой кислоты, кальция хлорида, викасола, этамзилата натрия и др.), гипотензивных средств (азаметония бромида, гексаметония бензосульфонат, триметафан камсилата). С целью борьбы с постгеморрагической анемией производится заместительная трансфузия эритроцитной массы; для устранения гиповолемии вводится нативная плазма, реополиглюкин, декстран или раствор желатина.
При неэффективности консервативных мер прибегают к инструментальной остановке легочного кровотечения с помощью местного эндоскопического гемостаза. Лечебная бронхоскопия должна выполняться в операционной, в условиях готовности перехода к экстренной торакотомии. Для эндоскопического гемостаза могут использоваться местные аппликации с адреналином, этамзилатом, р-ром перекиси водорода; установка гемостатической губки, электрокоагуляция сосуда в месте истечения крови, кратковременная окклюзия надувным баллончиком типа Фогарти или временная обтурация бронха поролоновой пломбой. В ряде случаев эффективной оказывается эндоваскулярная эмболизация бронхиальных артерий, проводимая под контролем рентгена.
В большинстве случаев, перечисленные методы позволяют временно остановить легочное кровотечение и избежать неотложного оперативного вмешательства. Окончательный и надежный гемостаз возможен только при хирургическом устранении источника кровотечения.
Паллиативные вмешательства при легочном кровотечении могут включать оперативную коллапсотерапию при туберкулезе легких (торакопластику, экстраплевральную пломбировку), перевязку легочной артерии или сочетание этого хирургического приема с пневмотомией. К паллиативным вмешательствам прибегают лишь в вынужденных ситуациях, когда радикальная операция по каким-либо причинам невыполнима.
Радикальные операции по поводу легочного кровотечения предполагают удаление всех патологически измененных участков легкого. Они могут заключаться в частичной резекции легкого в пределах здоровых тканей (краевой резекции, сегментэктомии, лобэктомии, билобэктомии) или удалении всего легкого (пневмонэктомии).
Прогноз
Даже однократное и самостоятельно остановившееся легочное кровотечение всегда потенциально опасно в плане возобновления. Обильное легочное кровотечение угрожает жизни больного. В тяжелых случаях смерть наступает в результате асфиксии, вызванной закупоркой воздухоносных путей сгустками крови и одновременным спастическим сокращением бронхов. Процент послеоперационных осложнений и летальности при операциях, выполняемых на высоте легочного кровотечения, более чем в 10 раз превышает аналогичные показатели при плановых операциях.
Источник

