Боль придатков и кровотечение при беременности
Многих женщин интересует вопрос, почему болят придатки при беременности и с чем это связано. Да, боли во время беременности считаются некой неизбежностью. Но стоит внимательно относиться к своему здоровью и прислушиваться к проявляющимся симптомам, так как боли придатков могут означать нормальный процесс протекания беременности, а могут быть признаками начала образования серьезной патологии
1. Аднексит
При беременности боль придатков вызывает аднексит. Недуг является воспалением яичников, тревожащим не только будущих мам, но и многих женщин.
© shutterstock
Признаки недуга
Аднексит проявляется:
- Сильными болями в нижней части живота;
- Болевыми ощущениями в области крестца, копчика и промежности;
- Повышением температуры;
- Чувством усталости.
При выраженных признаках, следует незамедлительно обратиться к доктору.
Способы лечения
Терапия аднексита, доставляющего боли придаткам при беременности, проводится:
- Антибактериальными препаратами;
- Спазмолитиками;
- Средствами, снижающими тонус матки;
- Препаратами, улучшающими кровоток;
- Медикаментами, восстанавливающими биоценоз.
Все медикаменты, в строгом порядке, должны быть назначены лечащим врачом.
2. Киста
Боль в придатках у беременных может вызывать киста – доброкачественное новообразование, заполненное жидкостью. При постановлении такого диагноза, беременная не должна сильно переживать, ведь это заболевание поддается медикаментозному лечению.
© shutterstock
Признаки недуга
На ранних сроках беременности кисту придатка можно обнаружить лишь при обследовании УЗИ, так как недуг не проявляет никакую симптоматику.
Когда новообразование увеличивается в размерах, женщину начинают беспокоить:
- Боли живота;
- Вздутие;
- Отеки;
- Частое мочеиспускание;
- Повышенная температура.
Способы лечения
При беременности избавиться от боли придатков, доставленных кистой, можно благодаря гормональным препаратам. Их применение обязательно должен назначать врач, так как самолечение приведет к непредвиденным последствиям.
В крайне редких случаях проводится хирургическое вмешательство – лапароскопия.
3. Апоплексия
Очередной причиной боли при беременности становится апоплексия – разрыв правого придатка или левого яичника. Недуг является весьма опасным заболеванием, требующим неотложного врачебного вмешательства.
© shutterstock
Признаки недуга
Острая боль в области придатков является основным признаком апоплексии. Так как недуг имеет схожую симптоматику с другими заболеваниями, доктор должен провести тщательный осмотр и назначить подобающее лечение беременной.
Способы лечения
Устранить боли разорвавшегося придатка при беременности можно лишь хирургическим путем.
4. Выкидыш
Причиной того, что на ранних сроках болят придатки, может стать выкидыш.
© shutterstock
Признаки недуга
К признакам самопроизвольного прерывания беременности относится:
- Ухудшенное общее самочувствие;
- Головокружение;
- Боли различного характера;
- Кровотечение.
Способы лечения
Для профилактики рецидивов выкидыша, специалисты рекомендуют:
- Придерживаться правильного образа жизни;
- Своевременно лечить все недуги;
- Два раза в год посещать гинеколога.
5. Подготовка к родам
Нередко, боли в области придатков на последних сроках беременности связаны с подготовкой организма к родам.
© shutterstock
Признаки
В связи с повышением активности гормона релаксина, размягчаются хрящи и связки, расходятся тазовые кости, все это влечет значительный дискомфорт в придатках.
Способы лечения
Если у женщины не проявляется больше никакой симптоматики, надобность в лечении отсутствует. Беременной рекомендуется потерпеть, боли самостоятельно пройдут после родов.
6. Неловкие движения
Иногда, во время беременности болят придатки из-за неловких движений будущей мамы.
© shutterstock
Признаки
Резкие повороты, быстрые наклоны и другие действия доставляют весомый дискомфорт в области придатков. Поэтому, женщина, вынашивающая ребенка, должна с осторожностью выполнять все движения, чтобы не навредить себе и малышу.
Способы лечения
Когда боли вызваны именно неловкими движениями, то никакого лечения не требуется. Если появляются второстепенные симптомы, следует обратиться к доктору.
Врачи, лечащие боли придатков при беременности
Единственный специалист, который сможет помочь устранить неприятные ощущения, это гинеколог. Врач проведет диагностику и назначит подобающее лечение.
В редких случаях может понадобиться консультация уролога или хирурга.
Менее популярные причины боли придатков при беременности
Существует множество причин, из-за которых болят придатки во время беременности:
- Растяжение связок;
- Различные воспалительные процессы;
- Почечные недуги;
- Холецистит;
- Проблемы с мочевым пузырем;
- Аппендицит;
- Пиелонефрит.
Подведение итогов
Если возникли боли внизу живота при беременности, следует незамедлительно посетить специалиста, чтобы избежать тяжелых осложнений и родить здорового ребеночка.
Источник
В статье обсуждаем кровянистые выделения при беременности на ранних сроках. Рассказываем о причинах их появления, в каких случаях такое состояние является нормой, а когда — патологией, что означает красная секреция без боли и с болью в животе. Вы узнаете, когда следует обращаться к врачу, а также отзывы беременных.
Причины кровяных выделений
Гормональный фон женщины в период вынашивания ребенка претерпевает некоторые изменения. В начале беременности, а именно до 12-13 недели, лидирующую роль занимает гормон прогестерон, который важен для сохранения эмбриона, а также его дальнейшего роста и развития.

Если выделения доставляют беременной дискомфорт, необходимо обратиться к врачу
Именно этот гормон влияет на характер выделений. Нормальная секреция должна быть прозрачной или белой, не слишком густой или водянистой по консистенции, при этом резкий, специфический или неприятный запах должен отсутствовать. При этом слизистые выделения не должны доставлять никакого дискомфорта женщины, включая отсутствие жжения и зуда в промежности, а также боли в животе, над лобком и в половых органах. При соблюдении всех условий, такие выделения относят к физиологической норме без необходимости проведения терапии.
К патологической секреции относят:
- зеленую;
- серую;
- желтую;
- розовую;
- коричневую;
- кровянистую.
В некоторых случаях такие выделения могут быть вариантом нормы, если они возникли после осмотра гинеколога, вагинального УЗИ или грубого полового акта. Но даже о таких ситуациях необходимо рассказать врачу.
Кровяная секреция может считаться нормальной, если она:
- возникает в период со 2 по 10 неделю беременности;
- однородной консистенции;
- необильная (мажущие выделения);
- не сопровождается неприятным запахом;
- имеет короткую продолжительность (до 3 дней);
- не вызывает боль в животе, пояснице.
Только при соблюдении всех вышеперечисленных условий кровавые выделения можно отнести к нормальным. Физиологические выделения с кровью возникают по таким причинам:
- прикрепление оплодотворенной яйцеклетки;
- гормональные изменения;
- усиленное пополнение кровеносных сосудов половых органов.
При неудачном спринцевании, исчезающем близнеце могут наблюдаться незначительные красные или коричневые бели даже на 12 неделе беременности. Среди других причин выделяют:
- недостаток прогестерона;
- недуги гинекологического характера;
- отслойка плаценты;
- самопроизвольный выкидыш;
- отслойка хориона;
- проблемы в развитии плода;
- плацентарное предлежание;
- пузырный занос;
- папилломы;
- эрозия шейки матки;
- замершая беременность;
- инфекционные заболевания.
Как правило, эти заболевания сопровождаются специфическим запахом и болью внизу живота, а также длительный срок не прекращаются.
Когда кровянистые выделения считаются нормальными
В 1 триместре беременности секреция с кровью может быть следствием нормальных физиологических процессов, имеющих определенные симптомы. Ниже мы расскажем об этих признаках.
Имплантационное кровотечение
Довольно часто на 3 неделе беременности скудные кровянистые выделения беременные принимают за начало менструации. При этом стоит отметить, что имплантация оплодотворенной яйцеклетки может произойти как раньше, так и позже, по этой причине небольшие кровяные прожилки могут означать свершившееся зачатие.
В это время красные или коричневые бели возникают из-за внедрения эмбриона в слизистую оболочку матки. Именно этот процесс вызывает повреждение кровеносных сосудов и, как следствие, кровянистые выделения, которые проявляются в виде:
- слизистых белей, имеющих кровяные прожилки;
- коричневых пятен;
- незначительных капель крови на ежедневной прокладке.
Такое состояние до 3 недели беременности является вариантом нормы. Но при этом не будет лишним проконсультироваться у врача.
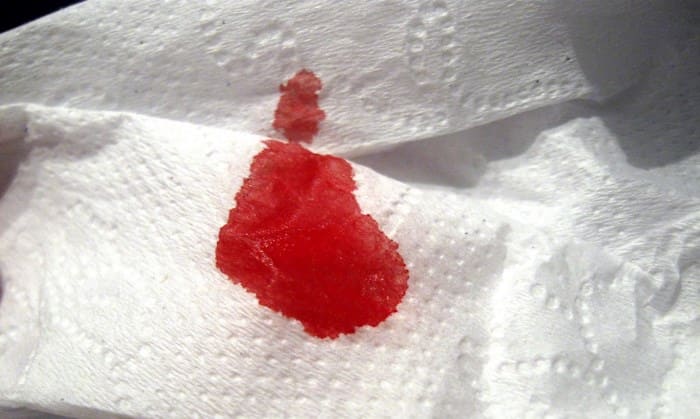
Фото кровяных выделений при беременности
“Исчезающий близнец”
По словам специалистов, практически каждый 8 человек имел в утробе матери близнеца, который со временем прекратил развиваться. И этот процесс является характерным для ЭКО.
При выявлении у себя кровянистых выделений, следует обратить внимание на возможные дополнительные симптомы:
- спастическая боль внизу живота;
- наличие судорог.
Признаки “исчезающего близнеца” могут возникнуть на 10 неделе беременности. Как правило, такое состояние не несет осложнений для плода и будущей матери, но о нем обязательно нужно рассказать врачу.
Интимная связь
Кровянистые выделения на ранних сроках беременности после полового акта не относятся к патологии, но все же при их появлении желательно отказаться от интима на некоторое время. Также следует проконсультироваться с гинекологом для выявления причины такого состояния, есть ли угроза плоду.
Обычно кровяная секреция возникает по причине грубого или неосторожного интима. Решением этой проблемы является смена позы и более аккуратный ритм.
Осмотр гинекологом
На 6 неделе беременности выделения с кровью могут появиться из-за микротравм, вызванных неаккуратным осмотром гинеколога, повреждения капилляров и сосудов вследствие вагинального УЗИ. Такие выделения скудные, носят кратковременный характер и обычно прекращаются почти сразу или на следующий день.
Если же выделения становятся обильнее, длятся более 2 часов, то такое состояние может быть причиной серьезных проблем. В этом случае не стоит медлить, нужно сразу же обращаться к врачу.
Патологические выделения на ранних сроках
В каких же случаях обязательно необходимо обращаться к врачу и пройти определенное лечение? Во-первых, стоит обратить внимание на боли в пояснице, животе, яичнике — именно эти признаки означают наличие проблем в протекании беременности. Во-вторых, если такой дискомфорт сопровождается кровяными выделениями, нужно сразу же посетить врача.
Ниже мы перечислим самые распространенные причины патологической секреции.
Недостаток прогестерона
Нехватка прогестерона влечет проблемы с вынашиванием ребенка. В некоторых случаях дефицит этого гормона проявляется кровянистыми выделениями на 5-12 неделе вынашивания. Такое состояние может стать причиной прекращения беременности, поэтому требует лечения.
Отслойка плаценты
Кровавая или алая секреция, особенно на 8 неделе беременности, может свидетельствовать об отслойке плаценты. Эта проблема вызвана стрессовыми ситуациями, травмами, повышенным АД, аллергией или вредными привычками. Обильность выделений зависит от площади и места отслоения.
При своевременном лечении плацентарной отслойки на 7 неделе можно сохранить беременность.
Травмирование
Любая травма или незначительный ушиб могут привести к появлению патологических выделений, вызванных повреждением кровеносных сосудов. В этом случае нужно проконсультироваться у врача для оценки состояния плода.
Предлежание плаценты
Многие будущие мамочки уверены, что плацентарное предлежание возникает только на поздних сроках беременности. Но это не так. Кровавые выделения на 9 неделе или любом другом сроке могут быть спровоцированы предлежанием плаценты.
Основным отличием являются регулярные кровотечения, изначально причиняющие боль. В 1 триместре кровотечения не ярко выражены, но именно в этом периоде необходимо приступать к лечению, чтобы минимизировать риск осложнений в дальнейшем.
Самопроизвольный выкидыш
Спровоцировать самопроизвольный выкидыш способны стрессы, инфекции, травмы, вредные привычки. Также он может возникнуть в том случае, когда организм посчитает эмбрион недееспособным, что актуально при генетических отклонениях.
При выкидыше кровотечение может быть как сильным, так и незначительным без дополнительных симптомов. Если обратиться за врачебной помощью при мажущих выделениях сразу, то беременность обычно удается сохранить. На позднем этапе благополучный исход минимален.
Пузырный занос
Эта патология встречается не часто, характеризуется разрастанием плацентарной ткани. У беременной могут отсутствовать признаки недуга до тех пор, пока не остановится развитие плода. После этого наблюдается сильная кровяная секреция.
В подобном случае нельзя сохранить ребенка. Считается, что такое состояние носит генетический характер и обычно наблюдается с 11 недели беременности.
Отслойка хориона
Во 2 триместре из хориона развивается плацента. Хорион отвечает за связь плода с матерью, по этой причине его отслаивание опасно для ребенка. Такой процесс нередко сопровождается несильной коричневой секрецией.
Эрозия шейки матки
Активный приток крови к матке нередко становится причиной повреждения сосудов. В результате наблюдается незначительное кровотечение, возникающее после интима или без причин. При самопроизвольном и быстром прекращении такого процесса речь может идти об эрозии шейки матки, обостряющейся во время беременности.
Полипы
К еще одним факторам стоит отнести децидуальные и цервикального канала полипы. Обычно такие наросты сами опадают, но при рекомендованном их удалении также назначается сопутствующее лечение.
Замершая беременность
При ней наблюдается прекращение развития и гибель эмбриона без последующего выкидыша. Вызвать такое состояние может большое количество разнообразных факторов, начиная от гормональных сбоев до вредных привычек. Как правило, выявляется в 1 триместре беременности, реже на сроке до 28 недель.
Сначала такое отклонение может протекать без каких-либо симптомов. Спустя некоторое время женщина может заметить схваткообразные боли, мажущие выделения с кровью. Через 2-3 дня после появления кровяной слизи должен произойти выкидыш.
На ранних сроках вынашивания ребенка главным симптомом замершей беременности является резкое прекращение токсикоза. Также может пропасть повышенная чувствительность молочных желез, снижение базальной температуры до нормальных показателей. Эти признаки должны насторожить беременную, потребуется посещение врача и прохождение УЗИ.

Лечение патологической секреции должно проводиться под наблюдением врача
Инфекционные болезни
Венерические патологии сопровождаются кровавой секрецией и угрожают жизни плода. При их выявлении необходимо как можно быстрее приступить к терапии.
Ниже в таблице представлены основные инфекционные патологии, их симптомы.
| Венерическая болезнь | Признаки |
| Гонорея | Иногда протекает без симптомов, может сопровождаться зудом и жжением в промежности, сухостью в интимной зоне и гнойно-кровяными выделениями со специфическим запахом. При отсутствии лечения недуг может привести к осложнениям в виде отслойки плодного яйца, выкидышу. |
| Хламидиоз | Частое мочеиспускание, гнойно-кровяные выделения в течение 2-14 дней. Патология увеличивает вероятность внематочной беременности, болезни органов таза. Также недуг может стать причиной родов раньше положенного срока, выкидыша. Болезнь требует быстрого антибактериального лечения. |
| Сифилис | Появление твердого шанкра на половых губах и внутренних органах. При патологии выделения скудные. |
| Герпес | Образование болезненных язв на половых губах, боль в животе, необильные светло-коричневые выделения на ранних сроках беременности из-за повреждения язв. При вынашивании ребенка обострений практически никогда нет, но если они возникают, то беременной назначают роды посредством кесарево сечения. Естественные роды могут стать причиной инфицирования ребенка. |
| Трихомониаз | Влагалищная слизь имеет неприятный тухлый запах, выделения зеленые с кровяными прожилками. Боль внизу живота, дискомфорт во время интима, зуд и жжение в промежности. Недуг может стать причиной преждевременных родов. |
Лечение
Любая терапия патологических выделений должна быть назначена только врачом.
При нехватке прогестерона чаще всего назначают препараты Дюфастон, Утрожестан.
Лечение остальных патологических выделений назначается в индивидуальном порядке. Строго запрещено заниматься самолечением, чтобы не причинить еще большего вреда.
Профилактика
В некоторых случаях предотвратить появление кровянистых выделений поможет:
- соблюдение правил личной гигиены;
- ношение белья из хлопка;
- регулярное посещение гинеколога;
- применение средств для интимной гигиены без отдушек.
Отзывы
Света, 22 года
В начале беременности появились красные выделения. Обратилась к врачу, была угроза выкидыша. Своевременно прошла лечение, ребенок родился здоровым.
Валентина, 31 год
После ЭКО у меня начались не сильные кровяные выделения. Прошла обследования, ничего патологического не нашли. Как сказал врач, кровянистая слизь иногда появляется после этой процедуры.
Выделения с кровью в начале беременности довольно часто являются признаком патологии. Поэтому не медлите, а сразу обращайтесь за врачебной помощью.
Видео: Как выносить ребенка
Источник
Боли в яичниках — достаточно частый, хотя и не совсем характерный симптом на ранних этапах беременности. Почему возникают такие проявления, насколько они опасны, и что делать при их возникновении? Ответы на эти вопросы вы найдёте в статье.
Что происходит с яичниками во время беременности
Когда женщина не вынашивает ребенка, яичники нужны для выработки половых гормонов и созревания яйцеклеток.
Что происходит с ними при гестации? Орган «засыпает», чтобы не возникла новая овуляция, а яйцеклетки не созревают. Появляется желтое тело, вырабатывающее 2 вида гормонов –эстрогены и прогестерон. Просуществовав 12 недель, желтое тело исчезает, образуется плацента. Во время беременности в половых органах усиливается кровообращение. За счет этого яичники становятся крупнее, несколько меняют свою локализацию. Могут ли они болеть и если да, то почему? Ответ — в следующем разделе.
Почему болят яичники — возможные причины
Когда появляется боль внизу живота слева или справа, нужно понять, из-за чего она возникла. Причины могут быть разнообразными.
Физиологические
- Внедрение зародыша в слизистую матки. С самого начала беременности на 7 день оплодотворения появляются неприятные ощущения внизу живота, напоминающие боли перед месячными, из-за опускания плодного яйца в матку с последующей имплантацией. Это абсолютно нормальное явление.
- Появление нагрузки на связки матки. Со временем, когда размеры плода увеличиваются, матка также растет, отчего поддерживающие ее ткани напрягаются. Беременные думают, что болят яичники, хотя на самом деле неприятные ощущения внизу и по бокам живота образуются из-за растяжения связок. Боль возникает при физических нагрузках, резких движениях или даже в расслабленном состоянии, когда девушка продолжительное время проводит на боку.
- Количество беременностей, возраст будущей роженицы. Чаще всего боли внизу живота появляются у пациенток, не достигших 25 лет, и вынашивающих ребенка впервые. При следующих беременностях будущие мамы почти не жалуются на неприятные ощущения в этой области.
- Изменения гормонального фона. Под действием перестройки может появиться дискомфорт, похожий на боли в районе яичников.
- Киста желтого тела. Состояние не считается патологией: оно встречается на ранних сроках до 11 недели. Образование появляется в том месте, где вышла женская половая клетка из фолликула. При гестации киста увеличивается, продуцируя прогестерон. Когда она достигает больших размеров, образование растягивает капсулу яичника, образуя неприятные ощущения и боль. Не пугайтесь такого состояния: оно не влияет на течение беременности. Киста исчезает вместе с желтым телом при наступлении 12 недели.
- Искусственная стимуляция при ЭКО. После экстракорпорального оплодотворения будущая мать предъявляет жалобы на ощущения покалывания, тянущую боль внизу живота в области яичников.
- Выработка релаксина. С 14 по 39 недели срока организм будущей мамы вырабатывает гормон. Он способствует облегчению прохождения ребенка по родовым путям, расхождению костей малого таза. Может появляться тянущие боли по бокам живота, в пояснице.
Патологические
Во время гестации неприятные ощущения бывают проявлением опасных заболеваний у будущей матери:
- Внематочная беременность. Это неотложное состояние, которое развивается из-за прикрепления плодного яйца не к слизистой матки, а другого органа. Чаще всего встречается эктопическая беременность фаллопиевой трубы. Появляются все признаки обычного вынашивания плода. Если женщина сделала тест, он показывает слабую полоску, которая при повторном определении произошедшего оплодотворения может исчезнуть. Заболевание характеризуется задержкой менструации, появлением на 5-6 неделе гестации режущей, острой боли в животе и сопровождается выделениями красного цвета или обильным кровотечением. Эмбрион растет, а впоследствии может разорвать трубу.
- Воспалительные процессы яичника – аднексит, оофорит. Неприятные ощущения возникают в левом или правом боку, внизу живота либо поясничной области чаще всего в первом или втором триместре. Воспаление бывает острым либо хроническим, причем последнее считается более опасным. Во время беременности недуг дает о себе знать, так как женщина наиболее уязвима при гестации. Развитие заболевания происходит вследствие банальной простуды, а также при поражении половыми инфекциями – хламидиями, микоплазмами, цитомегаловирусом, грибком рода Candida.
- Апоплексия. При беременности разрыв яичника происходит на стадии образования желтого тела. Он легко травмируется, прорастая новыми сосудами. При повреждении сосуда кровь формирует гематому, которая, увеличиваясь, разрывает орган. Наиболее часто встречается разрыв правого придатка, так как он лучше снабжается кровью по сравнению с левым. Апоплексия возникает из-за поднятия тяжестей, чрезмерной физической нагрузки, бурного полового контакта, травмы, патологии сосудов придатка.
- Разрыв кисты яичника. На раннем сроке образование характеризуется тянущей тупой болью в правом или левом боку. Когда оно лопается, жидкость выходит в брюшную полость. Появляются сильные, резкие боли, тошнота и рвота, повышается температура тела. Не менее опасным состоянием считается перекрут ножки кисты, при которых также появляются выраженные болевые ощущения внизу живота.
Смотрите ролик на тему кисты яичника при беременности:
Неакушерские
Иногда чувство дискомфорта в области придатков не связано с какими-либо заболеванием в них.
Возникает патология других органов, а беременная женщина считает, что боли в животе связаны с яичниками:
- Нарушение пищеварения. Во время вынашивания плода возникает запор из-за неправильного питания и несоблюдения питьевого режима. Также проблема с пищеварением провоцируется токсикозом: вызывается отвращение ко многим продуктам со сбоем функционирования желудочно-кишечного тракта. После 30 недель организм будущей мамы подготавливается к родам: активно продуцируется прогестерон, расслабляющий гладкие мышцы органов. Вместе с этим гормон действует на гладкомышечные волокна ЖКТ – стенки кишки, желчный пузырь. Женщину беспокоят отрыжка, метеоризм, ощущение тяжести и дискомфорт в животе.
- Воспалительные заболевания почек, мочевого пузыря. Пиелонефрит и цистит — частые причины болей внизу живота.
- Острый аппендицит. При рези в правом боку беременная может решить, что у нее болит правый придаток. На самом деле воспалился аппендикс, и женщине необходимо срочно оказать медицинскую помощь. Если у беременной болит правый бок, ее обязательно должен осмотреть хирург с гинекологом.
Что делать при болезненных ощущениях
Что предпринять, чтобы яичники не болели? Для начала понять, почему возникла симптоматика. Только врач способен точно определить причину неприятных ощущений. Вот почему консультация у гинеколога – обязательная процедура. Даже если женщина чувствует только тянущие, нерезкие боли, посещение специалиста необходимо. При игнорировании симптомов повышается угроза для здоровья матери и малыша.
На ранних сроках
Если дискомфорт в животе несильный, можете попытаться их устранить самостоятельно.
Врачи рекомендуют выполнять следующие действия:
- Примите удобное положение лежа, постарайтесь полностью расслабиться до улучшения самочувствия. Если причиной болезненных ощущений выступает нервное перенапряжение или усталость, в покое симптомы проходят.
- Прекратите любую физическую деятельность, особенно ту, которая связана с поднятием тяжестей.
- Старайтесь избегать стрессовых ситуаций, не нервничайте.
- При усилении болей в животе или появлении кровянистых выделений не терпите и немедленно вызывайте скорую.
На поздних сроках
При неприятном чувстве в области половых органов на поздних сроках не паникуйте.
Проконсультировавшись с врачом, вы получите ценные рекомендации, которые будет выполнять:
- Если неприятные ощущения связаны с напряжением маточных связок, будущая мама должна приложить теплый компресс или нечто теплое комфортной температуры, но не горячее.
- Выполняйте умеренную физическую нагрузку. Она оказывает на женский организм тонизирующий и общеукрепляющий эффект.
- Когда причиной тянущих болей в животе выступает нарушение пищеварения, беременная первым делом должна пересмотреть свой рацион, устранив вредные, вызывающие газообразование и запор продукты.
Когда лучше обратиться к врачу
Существуют поводы, при которых необходимо срочно обратиться за медицинской помощью:
- Усиление боли: перемена с тупых, тянущих неприятных ощущений на режущие и острые.
- Симптом не стихает на протяжении длительного времени.
- Появление из половых путей мажущих коричневых, красных или розоватых выделений.
- Возникновение кровотечение из органов репродуктивной системы.
- Высокая температура тела.
- Выделение из половых путей отделяемого беловатого, желтого или зеленого цвета с дурным запахом.
- Ощущение «окаменения» живота.
Лечение народными средствами
Во время гестации будущей маме запрещено принимать множество фармацевтических препаратов. На помощь беременной приходят средства народной медицины.
По отзывам женщин на форумах, «бабушкины рецепты» не только справляются с болезненными ощущениями, но и не вредят эмбриону. И всё же применять средства нетрадиционной медицины нужно только после консультации с врачом. Некоторые безобидные на первый взгляд травяные препараты способны спровоцировать схватки и выкидыш.
Проверенные рецепты:
- Настой из черничных ягод. Для приготовления возьмите 1 ст. л. сырья, залейте стаканом кипятка и настаивайте около получаса. Полученный напиток выпивайте по ½ стакана утром и вечером.
- Настой из ягод шиповника с черной смородиной. Возьмите плоды в одинаковой пропорции, залейте их кипятком. Настаивайте напиток около часа, после чего процедите его и пейте вместо чая. При желании добавьте немного сахара.
- Настой липы. Приготовьте небольшую горсть плодов дерева. Залейте их 1 л кипятка, настаивайте около 15-20 минут. Процедите средство и принимайте по 1 ч. л. 3 раза в сутки.
- Настой мелиссы. 4 ст. л. сырья залейте стаканом кипятка. Затем оставьте лекарство настаиваться на 1 час. Процедите и пейте по полстакана трижды в сутки.
Перед их применением обязательно посоветуйтесь с лечащим врачом во избежание негативных последствий на организм матери и плод.
Профилактика недуга
Врачи утверждают, что основная мера предупреждения любых болезненных проявлений при гестации – это планирование беременности. Следует отказаться от вредных привычек, своевременно выявить и вылечиться от заболеваний, которые при вынашивании могут причинить вред здоровью малыша. Особенно это касается половых инфекций. Если маточные трубы имеют спайки или синехии, потребуется операция для их рассечения с целью предупреждения внематочной беременности.
Нужно соблюдать режим труда с отдыхом, не допуская переработки и усталости. Специалисты разрешают выполнять умеренную физическую нагрузку, однако поднятие тяжестей, тяжелая нагрузка, бурный половой контакт должны полностью исключаться.
Рекомендуется больше времени проводить на свежем воздухе, устранить любые стрессовые ситуации. Будущая мама должна правильно питаться, составив сбалансированный рацион.
Заключение
Боли в яичниках при наступлении беременности встречаются довольно часто. Это неудивительно, так как организм женщины начинает перестраиваться, а яичники также претерпевают изменения. Для определения диагноза будущая мама обязательно должна посетить врача, чтобы исключить серьезные заболевания и выносить здорового ребенка.
Понравилась статья? Мы реально старались! Отблагодарите нас:
1. Ставьте лайк????!
2. Подписывайтесь на наш канал!
Впереди много интересного 😉
Источник


