Аномальные маточные кровотечения презентация
1. “Кировская государственная медицинская академия” Аномальные маточные кровотечения.
Подготовила студентка 4 курса лечебного факультета
Никитина Р.А.
Киров, 2016 год
2. Аномальные маточные кроотечения
АМК — Аномальными маточными
кровотечениями (АМК) называются кровотечения, чрезмерные по длительности (более 7
дней), объему кровопотери (более 80 мл),
или частоте с интервалом менее 21 дня.
3. Маточные кровотечения
Отмечаются у 10-30% женщин репродуктивного возраста, в
перименопаузе – их частота увеличивается до 50%.
Составляют 20-30% всех причин обращаемости женщин к
гинекологу в репродуктивном, в пери- и постменопаузе- 50-70%.
Занимают 2-е место среди причин госпитализации женщин в
гинекологические стационары (примерно ¾ женщин
госпитализируются по поводу маточных кровотечений).
Служат показанием для 2/3 гистерэктомий и аблаций
эндометрия( более 1/3 женщин, перенесших гистерэктомию, не
имеют анатомических изменений в матке).
Приводят к снижению качества жизни женщин (физическое,
эмоциональное, материальное состояние), к экономическим
последствиям, связанными с временной нетрудоспособностью и
высокой стоимостью лечения.
4. Характеристики менструального цикла
Параметры
Описательные
термины
Показатели
Интервал между
менструациями (дни)
Короткий
< 24 (> 4 эпизодов за 90 дней)
Нормальный
24-38
Длинный
> 38 (1-2 эпизода за 90 дней)
Длительная
>8
Нормальная
3-8
Короткая
<3
Обильная
> 80
Нормальная
5-80
Скудная
<5
Продолжительность
менструального
кровотечения (дни)
Ежемесячная
менструальная
кровопотеря (мл)
5. Номенклатурная система для описания симптомов аномальных маточных кровотечений
Традиционные термины
Термины, предложенные FIGO
ДМК
АМК (овуляторные, эндометриальные,
коагулопатические)
Меноррагии
Обильное менструальное кровотечение
(ОМК)
Метроррагии/менометроррагии
Межменструальное маточное
кровотечение (ММК)
6. Классификационная система причин АМК в репродуктивном возрасте (PALM- COEIN)
Полип
Коагулопатии
Аденомиоз
Овуляторная дисфункция
Лейомиома
Рак и гиперплазия
эндометрия
Субмукозная
Изменения эндометрия
Другие
Ятрогенные
Могут визуализироваться, но
не являться причиной АМК
Не классифицируемые
Могут являться причиной АМК,
но не визуализироваться
7. Классификация Международной федерации акушеров-гинекологов (PALM-COEIN) причин аномальных маточных кровотичений у небеременных женщин репрод
Классификация Международной федерации
акушеров-гинекологов (PALM-COEIN) причин
аномальных маточных кровотичений у
небеременных женщин репродуктивного возраста.
8. Типы и причины аномальных маточных кровотечений
Циклические (прогнозируемые)
ОМК
Непрогнозируемые
ММК
ОМК и/или
ациклические
кровотечения
АМК-А- аденомиоз
АМК-L- лейомиома
АМК-C- коагулопатии
АМК-Р- полип
эндометрия
АМК-О- овуляторная
дисфункция
АМК-М- гиперплазия
или малигнизация
эндометрия
АМК-E- эндометриальные
АМК-I- ятрогенные
9. Диагностика аномального маточного кровотечения в репродуктивном периоде женщин
Анамнез, физикальное обследование (общее и гинекологическое)
Лабораторные тесты:
А- общий анализ крови+ тромбоциты, б/х(сывороточное железо, ферритин,
печеночные ферменты)
А- исследование системы гемостаза(фибриноген, АЧТВ, протромбиновое время), при
подозрении на коагулопатию- расширенное( ф-р Виллебранда, агрегация с
ристомицином и др.)
В- гормональные исследования не целесообразны при АМК, при подозрении на
патологию щитовидной железы- определение уровня ТТГ
В- тест на беременность ( в сыворотке крови или моче)
В- тест на хламидии( при высоком инфекционном риске)
• Методы визуальной оценки:
А- трансвагинальное УЗИ- первая линия визуальной диагностики АМК. Не
рекомендуется рутинное использование 3D-УЗИ
А- соногистерография имеет преимущества перед трансвагинальном УЗИ при
подозрении на внутриматочную патологию
С- МРТ- вторая линия диагностики при АМК
С- офисная ГС+ биопсия эндометрия- в возрасте ≥40 лет, ГС+ кюретаж- при высоком
онкологическом риске, при внутриматочной патологии
10. Лечение аномального маточного кровотечения у женщин репродуктивного периода
Выбор терапии определяется этиологией кровотечения, клинической
ситуацией ( интенсивность АМК, острое или хроническое), желанием
женщины сохранить репродуктивную функцию, необходимость
контрацепции, сопутствующей экстрагенитальной патологией
При отсутствии органической патологии первая линия терапии АМКмедикаментозное лечение. Это остановка острого АМК ( в/в введение
конъюгированных эстрогенов, мультидозы КОК или прогестагенов,
антифибринолитики), проведение противорецидивной терапии и
лечение хронического АМК
Терапия маточных кровотечений должна воздействовать на
патогенетическое звено
При подборе терапии следует учитывать ее эффективность,
безопасность, побочные эффекты, уровень доказательности,
регистрацию показаний.
11.
P
полип
C
коагулопатии
A
аденомиоз
O
овуляторная дисфункция
L
лейомиома
M
Малигнизация и
гиперплазия
E
изменения эндометрия
I
ятрогенные
N
не классифицируемые
АМК-Р
Могут быть
бессимптомными, могут
быть причиной АМК, могут
спонтанно исчезать
Медикаментозное лечение
—
Хирургическое лечение
полипэктомия
12.
P
полип
A
аденомиоз
L
лейомиома
M
Малигнизация и
гиперплазия
C
коагулопатии
O
овуляторная дисфункция
E
изменения эндометрия
I
ятрогенные
N
не классифицируемые
АМК-А
Частота распространения 5-70%. Взаимосвязь между аденомиозом и генезом АМК
остается до конца не ясна. Диагностика- УЗИ(изменение структуры миометрия), МРТ
(ширина переходной зоны).
Медикаментозное лечение
• Прогестагены (ДНГ, ЛНГ-ВМС)
• КОК в непрерывном режиме
• аГнРГ
Хирургическое лечение
Гистерэктомия
13.
C
коагулопатии
O
овуляторная дисфункция
P
полип
A
аденомиоз
L
лейомиома
E
изменения эндометрия
M
Малигнизация и
гиперплазия
I
ятрогенные
N
не классифицируемые
АМК-L
Причиной АМК может быть лейомиома, оказывающая влияние на молекулярные
механизмы эндометриального гемостаза. Широкий спектр размеров и
расположения узлов представлен во вторичной и третичной классификации
Медикаментозное лечение
Хирургическое лечение
При 2,3-7 типе миомы:
транексамовая кислота, ингибиторы
ЦОГ, КОК, прогестагены в
непрерывном режиме
При 0,1,2 типе миомыгистерорезектоскопия;
2-7 типе- эмболизация маточных
артерий, ФУЗ- аблация
14.
P
полип
A
аденомиоз
L
лейомиома
M
Малигнизация и
гиперплазия
C
коагулопатии
O
овуляторная дисфункция
E
изменения эндометрия
I
ятрогенные
N
не классифицируемые
АМК- М
Терапия в зависимости от вида ГЭ (классификация ВОЗ), стадии РЭ (FIGO)
Медикаментозное лечение
Хирургическое лечение
При гиперплазии эндометрияпрогестагены
При раке эндометриягистерэктомия
15. Медикаментозная терапия АМК при отсутствии органической патологии матки
P
полип
C
коагулопатии
A
аденомиоз
O
овуляторная дисфункция
L
лейомиома
M
Малигнизация и
гиперплазия
E
изменения эндометрия
I
ятрогенные
N
не классифицируемые
АМК- COEIN
Негормональная и гормональная гемостатическая терапия
Негормональная терапия
Гормональная терапия
• Ингибиторы фибринолиза
• НПВП
• Препараты, стимулирующие
агрегацию тромбоцитов и
уменьшающие ломкость сосудов
• Аналоги вазопрессина,
повышающие уровень фактора VIII
Прогестагены (21 и 24 день)
КОК
ЛНГ-ВМС
Даназол
Гестринон
аГнРГ
16. Лекарственные средства, зарегистрированные для лечения нарушений МЦ, в том числе маточных кровотечений
Название ЛС
Транексамовая
кислота
(транексам,
циклокапрон,
спатофф и др.)
Показания к
применению
ОМК
Одобрение
FDA
Регистрация в
России
2009
2006
ЛНГ-ВМС (Мирена)
Идиопатическая
меноррагия
2009
1998
EE/ЛНГ (Оралкон)
Гормональнозависимые
нарушения МЦ
2012
2012
Е2V/DNG (Клайра)
ОМК без органической
патологии
2012
2013
17. Лечение острых АМК
Острое АМК- эпизод кровотечения у небеременных,
который требует проведение экстренной терапии для
предотвращения дальнейшей кровопотери.
Транексамовая кислота каждые перорально 4 г/сут
(США), 2-3 г/сут (за пределами США) или 10 мг/кг в/в
каждые 8 часов
Конъюгированные эстрогены 25 мг каждые 4-6 часов в/в
Оральные эстрогены и/или КОК (ЕЕ-100 мкг/сут) 5-7
дней с последующим уменьшением дозы
МПА (60-120 мг/сут) или мегестрол ацетат (20-60 мг 2
раза в сутки) с уменьшением дозы и поддерживающей
терапией 21 день
18. Нестероидные противовоспалительные средства (НПВС)
Механизм действия
Клинический эффект
Ингибирование циклооксигеназы и
простагландинсинтетазы
Снижение кровопотери на 20-40%
(степень снижения выше при более
высоких кровопотерях)
Снижение синтеза и изменение
баланса ПГ в эндометрии
Уменьшение длительности
кровотечения
Ингибирование связывания ПГЕ с
рецепторами
Купирование дисменореи, головных
болей, связанных с менструацией,
диареи
Усиление агрегации тромбоцитов
Напросин 500-1000 мг/сут, ибупрофен 600-1200 мг/сут, мефенамовая кислота 500
мг/сут в течение 5 дней или до прекращения менструации
19. Комбинированные оральные контрацептивы
Механизм действия
Клинический эффект
Подавление гонадотропинов и
овуляции
Снижении кровопотери на 35-50%
Ингибирование роста железистого
эпителия эндометрия
Регуляция ритма менструации
Контрацептивный эффект
Купирование симптомов дисменореи
Уменьшение симптомов ПМС
Традиционно для лечения маточных кровотечений используют монофазные
КОК (доза ЕЕ 100 мкг/сут)
20. Спасибо за внимание!
Источник
Вы можете изучить и скачать доклад-презентацию на
тему Аномальные маточные кровотечения.
Презентация на заданную тему содержит 20 слайдов. Для просмотра воспользуйтесь
проигрывателем,
если материал оказался полезным для Вас — поделитесь им с друзьями с
помощью социальных кнопок и добавьте наш сайт презентаций в закладки!
Слайды и текст этой презентации
Слайд 1
Описание слайда:
“Кировская государственная медицинская академия”
Аномальные маточные кровотечения.
Подготовила студентка 4 курса лечебного факультета Никитина Р.А.
Киров, 2016 год
Слайд 2
Описание слайда:
Аномальные маточные кроотечения
АМК — Аномальными маточными кровотечениями (АМК) называются кровоте- чения, чрезмерные по длительности (более 7 дней), объему кровопотери (более 80 мл), или частоте с интервалом менее 21 дня.
Слайд 3
Описание слайда:
Маточные кровотечения
Отмечаются у 10-30% женщин репродуктивного возраста, в перименопаузе – их частота увеличивается до 50%.
Составляют 20-30% всех причин обращаемости женщин к гинекологу в репродуктивном, в пери- и постменопаузе- 50-70%.
Занимают 2-е место среди причин госпитализации женщин в гинекологические стационары (примерно ¾ женщин госпитализируются по поводу маточных кровотечений).
Служат показанием для 2/3 гистерэктомий и аблаций эндометрия( более 1/3 женщин, перенесших гистерэктомию, не имеют анатомических изменений в матке).
Приводят к снижению качества жизни женщин (физическое, эмоциональное, материальное состояние), к экономическим последствиям, связанными с временной нетрудоспособностью и высокой стоимостью лечения.
Слайд 4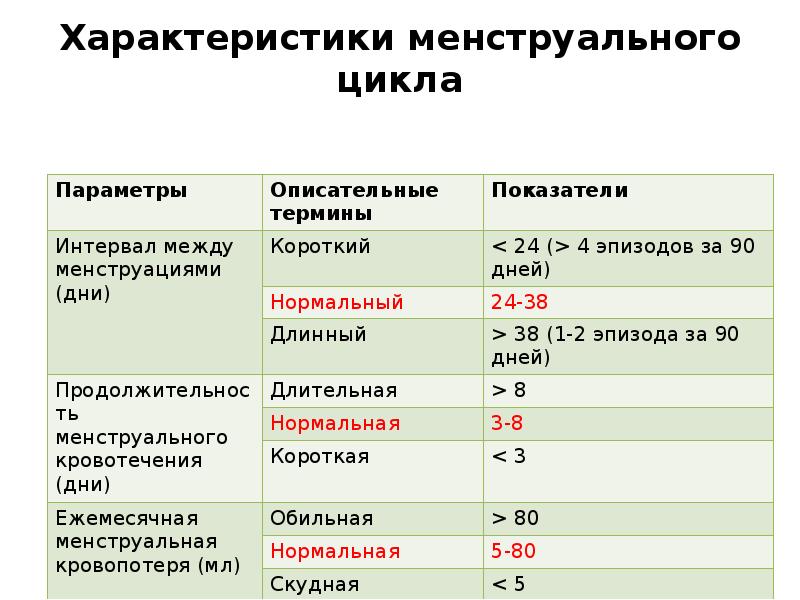
Описание слайда:
Характеристики менструального цикла
Слайд 5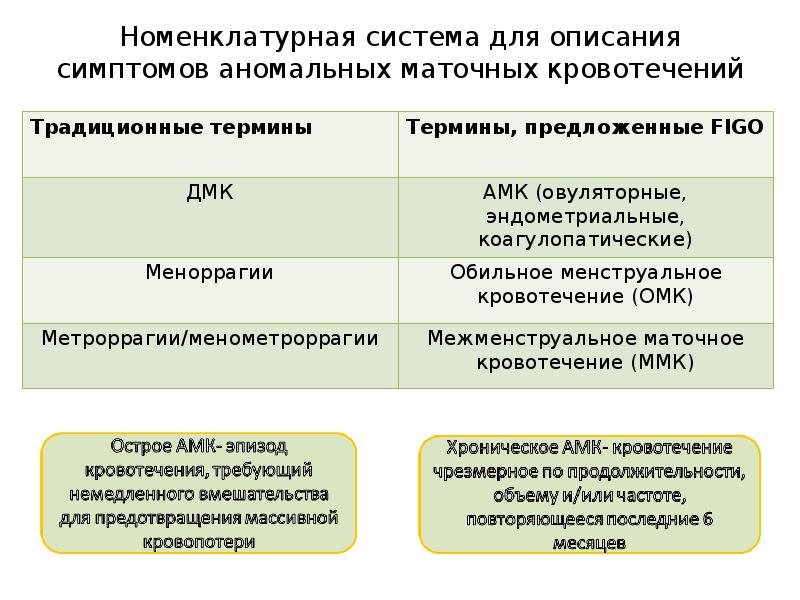
Описание слайда:
Номенклатурная система для описания симптомов аномальных маточных кровотечений
Слайд 6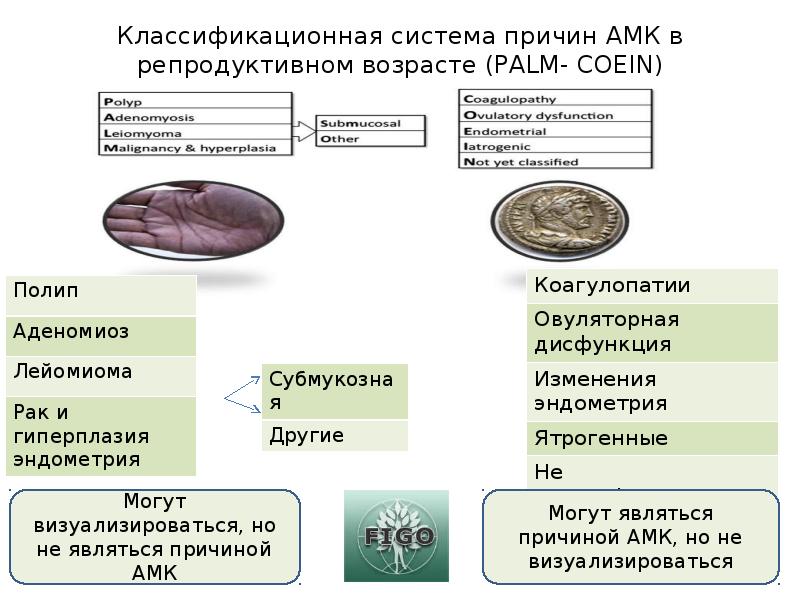
Описание слайда:
Классификационная система причин АМК в репродуктивном возрасте (PALM- COEIN)
Слайд 7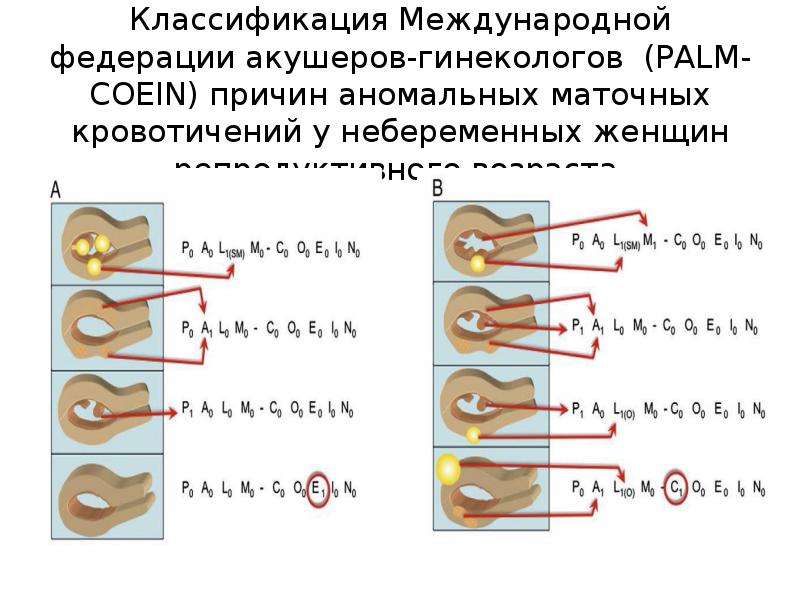
Описание слайда:
Классификация Международной федерации акушеров-гинекологов (PALM-COEIN) причин аномальных маточных кровотичений у небеременных женщин репродуктивного возраста.
Слайд 8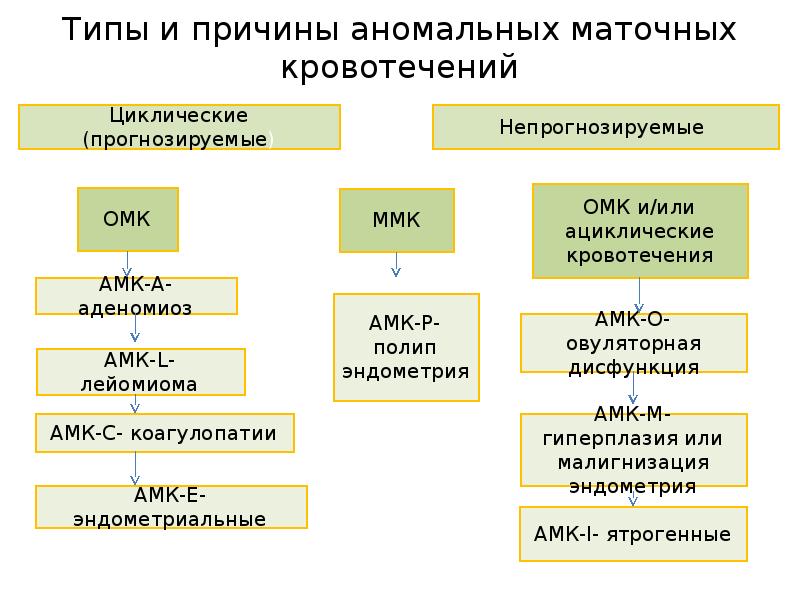
Описание слайда:
Типы и причины аномальных маточных кровотечений
Слайд 9
Описание слайда:
Диагностика аномального маточного кровотечения в репродуктивном периоде женщин
Анамнез, физикальное обследование (общее и гинекологическое)
Лабораторные тесты:
А- общий анализ крови+ тромбоциты, б/х(сывороточное железо, ферритин, печеночные ферменты)
А- исследование системы гемостаза(фибриноген, АЧТВ, протромбиновое время), при подозрении на коагулопатию- расширенное( ф-р Виллебранда, агрегация с ристомицином и др.)
В- гормональные исследования не целесообразны при АМК, при подозрении на патологию щитовидной железы- определение уровня ТТГ
В- тест на беременность ( в сыворотке крови или моче)
В- тест на хламидии( при высоком инфекционном риске)
Методы визуальной оценки:
А- трансвагинальное УЗИ- первая линия визуальной диагностики АМК. Не рекомендуется рутинное использование 3D-УЗИ
А- соногистерография имеет преимущества перед трансвагинальном УЗИ при подозрении на внутриматочную патологию
С- МРТ- вторая линия диагностики при АМК
С- офисная ГС+ биопсия эндометрия- в возрасте ≥40 лет, ГС+ кюретаж- при высоком онкологическом риске, при внутриматочной патологии
Слайд 10
Описание слайда:
Лечение аномального маточного кровотечения у женщин репродуктивного периода
Выбор терапии определяется этиологией кровотечения, клинической ситуацией ( интенсивность АМК, острое или хроническое), желанием женщины сохранить репродуктивную функцию, необходимость контрацепции, сопутствующей экстрагенитальной патологией
При отсутствии органической патологии первая линия терапии АМК- медикаментозное лечение. Это остановка острого АМК ( в/в введение конъюгированных эстрогенов, мультидозы КОК или прогестагенов, антифибринолитики), проведение противорецидивной терапии и лечение хронического АМК
Терапия маточных кровотечений должна воздействовать на патогенетическое звено
При подборе терапии следует учитывать ее эффективность, безопасность, побочные эффекты, уровень доказательности, регистрацию показаний.
Слайд 11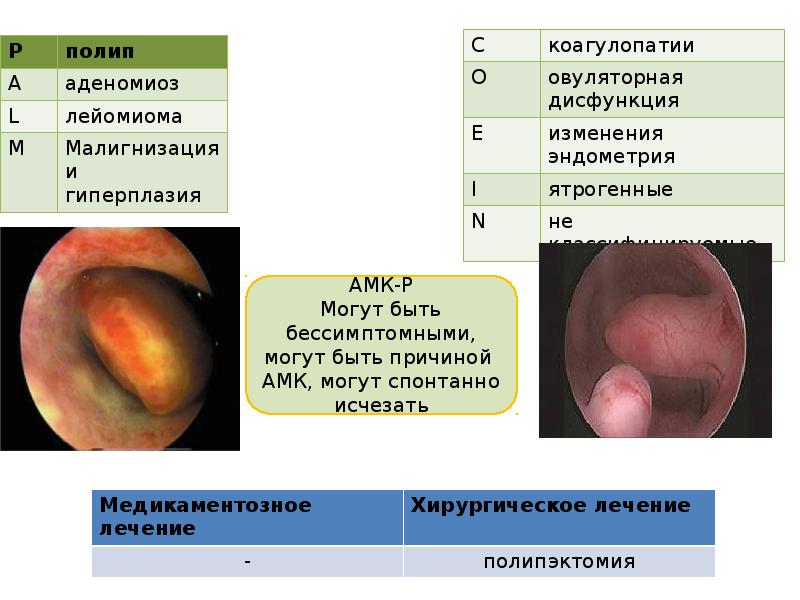
Слайд 12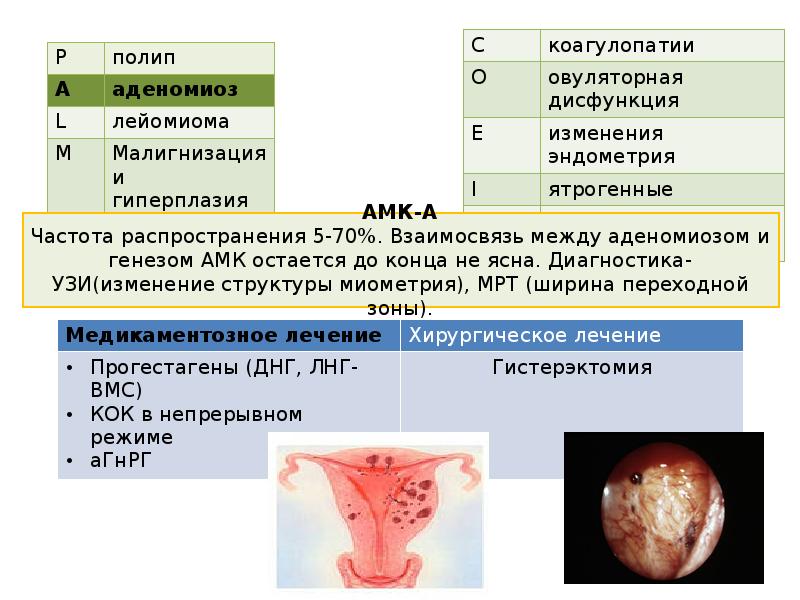
Слайд 13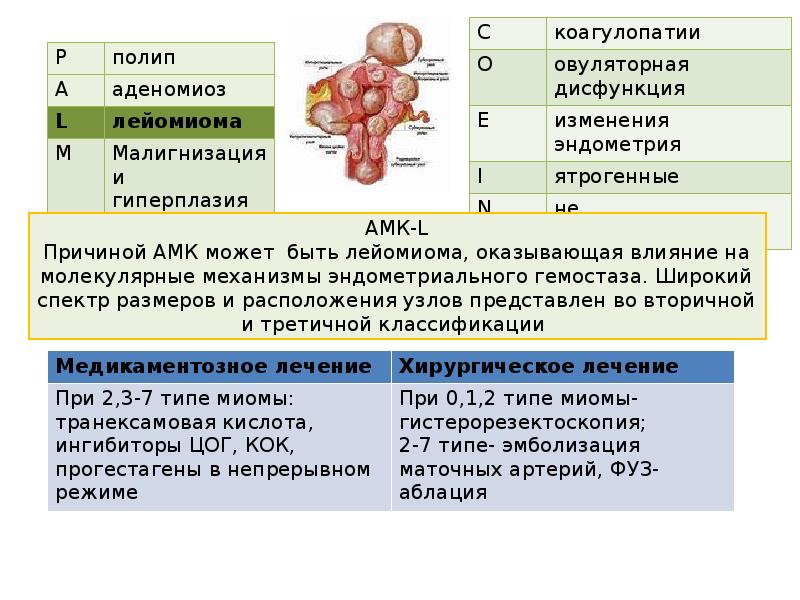
Слайд 14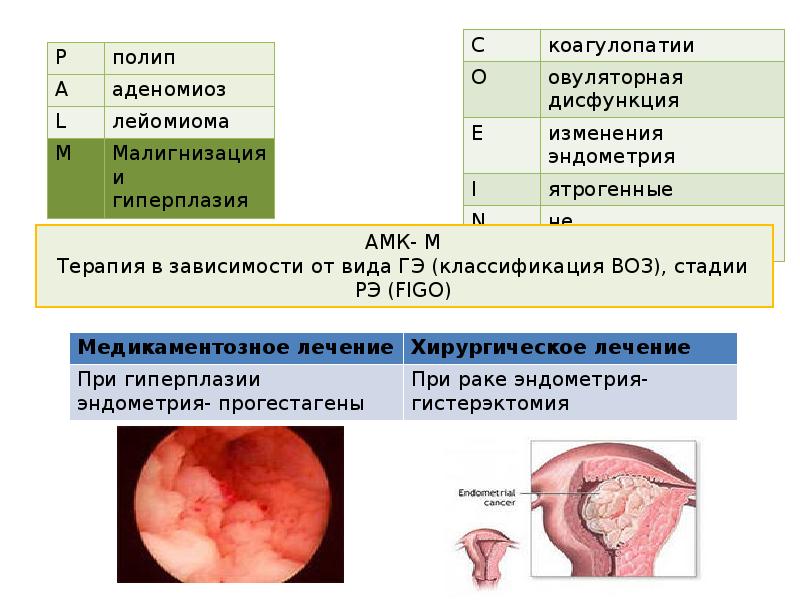
Слайд 15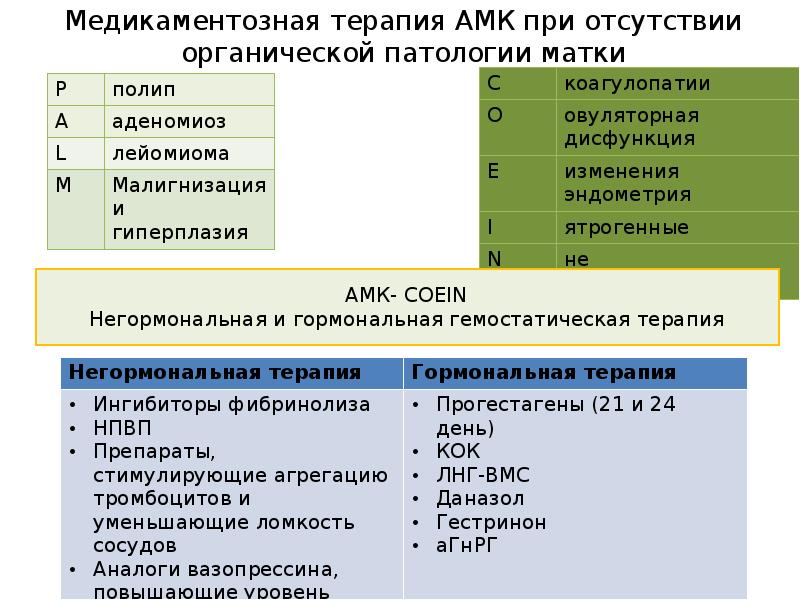
Описание слайда:
Медикаментозная терапия АМК при отсутствии органической патологии матки
Слайд 16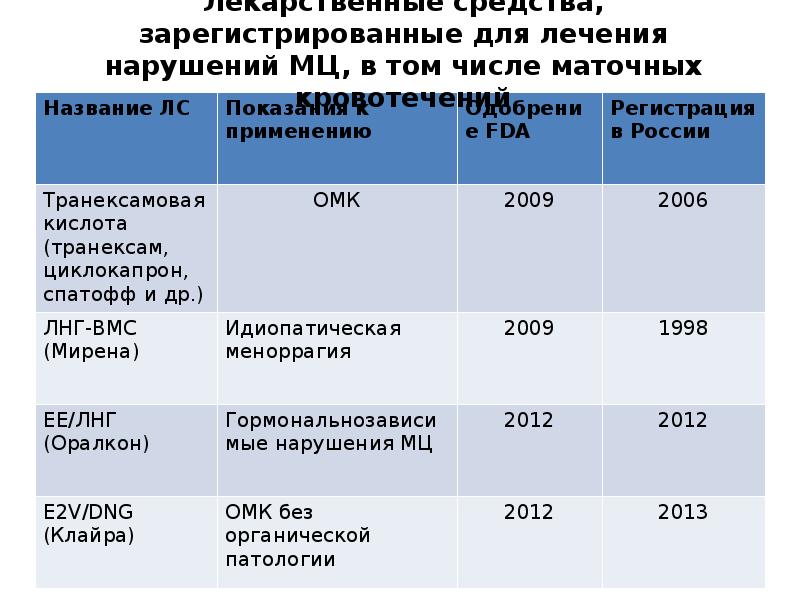
Описание слайда:
Лекарственные средства, зарегистрированные для лечения нарушений МЦ, в том числе маточных кровотечений
Слайд 17
Описание слайда:
Лечение острых АМК
Острое АМК- эпизод кровотечения у небеременных, который требует проведение экстренной терапии для предотвращения дальнейшей кровопотери.
Транексамовая кислота каждые перорально 4 г/сут (США), 2-3 г/сут (за пределами США) или 10 мг/кг в/в каждые 8 часов
Конъюгированные эстрогены 25 мг каждые 4-6 часов в/в
Оральные эстрогены и/или КОК (ЕЕ-100 мкг/сут) 5-7 дней с последующим уменьшением дозы
МПА (60-120 мг/сут) или мегестрол ацетат (20-60 мг 2 раза в сутки) с уменьшением дозы и поддерживающей терапией 21 день
Слайд 18
Описание слайда:
Нестероидные противовоспалительные средства (НПВС)
Слайд 19
Описание слайда:
Комбинированные оральные контрацептивы
Слайд 20
Описание слайда:
Спасибо за внимание!
Презентация успешно отправлена!
Ошибка! Введите корректный Email!
Источник
1. Аномальные маточные кровотечения
2. Периоды жизни женщины
Новорожденность — до 10 дней
Детство — до 7-8 лет
Препубертатный период — 7-9 лет
Пубертатный период — 10-17 лет
— I фаза — 10-13 лет — наступление менархе
— II фаза — 14-17 лет — установление менструального цикла
Репродуктивный период — 18-45 лет
Пременопаузальный период — от 45 лет до наступления
менопаузы
Менопауза — последняя менструация — около 50 лет
Постменопаузальный период — от наступления
менопаузы до 69 лет
Старость — от 70 лет
3.
Функциональная
структура
репродуктивной
системы
Нейротрансмиттеры дофамин, норадреналин,
серотонин, опиоидные
пептиды, β-эндорфины,
энкефалин
Ок — окситацин
П — прогестерон
Э — эстрогены
А — андрогены
Р — релаксин
И — ингибин
4. Схема женского репродуктивного цикла
5. Становление и угасание репродуктивной функции
Становление ритма РГЛГ
Нарушение ритма РГЛГ
Овуляторные
циклы
Овуляторные
циклы
НЛФ
НЛФ
Ановуляторные
циклы
Ановуляторные
циклы
Менархе
Менопауза
Препубертатный
период
Постменопауза
6.
Аномальные маточные
кровотечения все кровотечения из матки,
характеризующиеся чрезмерной
продолжительностью, объемом
теряемой крови, ацикличностью
появления независимо от их генеза
7. Характеристика нормального менструального цикла
• Длительность — от 21 до 35 дней
• Продолжительность кровотечения от 3 до 7 дней
• Общая кровопотеря — от 40 до 80 мл
8. Терминология нарушений менструального цикла
Меноррагия — регулярные обильные менструации
длительностью более 7 дней
Метроррагия — нерегулярные маточные
кровотечения длительностью более 7 дней при
кровопотере более 80 мл
Олигоменорея — интервал между менструациями
более 35 дней
Полименорея — интервал между менструациями
менее 21 дня
Опсоменорея — скудные менструации менее 3 дней
Аменорея — отсутствие менструаций в течение 6
месяцев и более у женщин в возрасте 16-45 лет
вне беременности и лактации
9. Классификация маточных кровотечений по патогенезу
Дисфункциональные (ДМК) — возникшие на фоне
нарушения функционального состояния системы
гипоталамус-гипофиз-яичники
— овуляторные
— ановуляторные (80%)
Органические — обусловленные наличием
патологии матки, яичников или системными
заболеваниями
Ятрогенные — связанные с неблагоприятным
воздействием гормональных и негормональных
препаратов
10. Классификация маточных кровотечений в зависимости от возрастного периода женщины
Маточные кровотечения пубертатного
периода
Кровотечения в репродуктивном возрасте
Маточные кровотечения в
пременопаузальном периоде
Кровяные выделения в постменопаузе
11. Этиология маточных кровотечений пубертатного периода
Комплекс
случайных факторов
Факторы
риска
Психологические перегрузки
Острые психологические
травмы
Неблагоприятные
экологические условия
Гиповитаминоз
Индивидуальная
реактивность организма
Триггерные
факторы
Алиментарная
недостаточность
Ожирение или
дефицит массы
тела
12. Патогенез ювенильных маточных кровотечений (ЮК)
воздействие стрессовых факторов в условиях
незрелости гипофизотропных структур
гипоталамуса
нарушение циклического образования и
выделения гонадотропных гормонов
нарушение процессов фолликулогенеза в
яичниках
ановуляция
13. Механизмы развития ЮК
Нарушение стероидогенеза в яичниках,
ановуляция вследствие атрезии фолликулов
Монотонный, но длительный характер
продукции эстрогенов (относительная
гиперэстрогения)
Прогестерондефицитное состояние
Пролиферация и гиперплазия эндометрия,
неравномерность его отторжения
Снижение сократительной активности матки
вследствие гипоплазии
14. Клиническая картина ЮК
Длительные обильные ациклические
кровотечения
Характерны задержки менструации на
0,5 — 6 месяцев
Анемия
15. Тип ЮК в зависимости от уровня гормонов сыворотки крови
Гиперэстрогенный
• Наибольшая вероятность развития в начале (11-12 лет) и в конце
(17-18 лет) пубертатного периода
• Отличительные признаки: повышенный уровень ЛГ, значительное
увеличение размеров матки и ассиметричное увеличение яичников
Нормоэстрогенный
• Чаще развивается у пациенток в возрасте 13-16 лет
• Ассоциируется с гармоничным развитием антропометрических
признаков
и степенью развития вторичных половых признаков
Гипоэстрогенный
• Значительное отставание от возрастной нормы степени развития
вторичных половых признаков, хрупкое телосложение
• Матка меньше нормы, эндометрий тонкий, яичники симметричные
• Уровень кортизола плазмы крови значительно превышает
нормативные значения
16. Диагностика ЮК
Анамнез — особенности репродуктивной функции
матери, течение периода новорожденности,
психомоторное развитие и темпы роста, условия
жизни, перенесенные заболевания, физические и
психоэмоциональные нагрузки
Физикальное обследование
— общий осмотр, измерение роста и массы тела,
распределение подкожно-жировой клетчатки,
характер оволосения, определение соответствия
индивидуального развития возрастным нормам
— оценка психического статуса
— гинекологический осмотр
17.
Лабораторные исследования
1) Общий анализ крови, гемостазиограмма
2) Определение в сыворотке крови ХГЧ
3) Микроскопия мазка, бактериологическое исследование
и ПЦР-диагностика половых инфекций
1) Биохимический анализ крови
2) Тест толерантности к углеводам (при СПКЯ и
избыточной массе тела)
3) Оценка гормонального статуса: ТТГ, Т4 св., ЛГ, ФСГ,
Е2, П, Т, ДГЭАС, инсулин, кортизол, пролактин
Инструментальные исследования
— Эхография органов малого таза
— Рентгенография черепа
— Диагностическая гистероскопия и РДВ
18. Дифференциальная диагностика ЮК
* Дефекты свертывающей системы крови
(болезнь Верльгофа, недостаточность XI, IX, VIII
факторов, болезнь Шенлейна-Геноха)
* Другие заболевания крови (лейкемия, апластическая
анемия, ЖДА)
* Осложнение беременности
* Полипы шейки и тела матки
* Миома матки, аденомиоз, гормонально-активные
опухоли, рак шейки и тела матки
19.
* Травма наружных половых органов или инородное
тело во влагалище
* ВЗОМТ
* СПКЯ
* Эндокринные заболевания, гиперпролактинемия
* Системные заболевания (болезни печени, ХПН,
гиперспленизм)
* Ятрогенные причины (прием гормональных
препаратов, ГК, НПВС, антиагрегантов и
антикоагулянтов, психотропных препаратов и
антиконвульсантов, химиотерапия)
20. Лечение ЮК
I этап
Гемостаз в зависимости от общего
состояния и степени кровопотери
Hb<70г/л
Ht 20%
Гистероскопия,
РДВ с
предварительным
обкалыванием
девственной
плевы 0,25%
р-ром новокаина
с 64 ЕД лидазы
Hb>70г/л
Ht 25%
•Переливание эр.массы и
СЗП
•препараты железа per os
или в/в (венофер)
•вит.В12 200 мкг в/м
+фолиевая к-та 0,001г
2-3 раза в день
•вит.В6 0,005г 3 раза или
1мг 5% р-ра 1 раз в день
•аскорбиновая к-та
5%-1ml в/м 1 раз в день
Гормональный
гемостаз:
1..монофазные
ОК, содержащие
30-50 мкг ЭЭ по
схеме
2. эстрогены,
затем — гестагены
21.
II этап
Профилактика рецидивов кровотечения
1. Циклический прием микродозированных монофазных или
трехфазных гормональных контрацептивов в течение 3
месяцев
2. Использование прогестинов: утрожестан, дюфастон
с 12-14-16 по 25 день сформированного цикла 3 месяца
3. Пациенткам старше 16 лет с рецидивирующими ЮК стимуляция овуляции (клостильбегит 25-50 мг с 5 по 9 день
менструального цикла в течение 3 месяцев под контролем
базальной температуры
4. Антианемическая терапия
5. Общеукрепляющие процедуры, закаливание
6. Диспансерное наблюдение в течение 1 года,
УЗ-мониторинг толщины эндометрия и размеров фолликула
22. Маточные кровотечения в репродуктивном возрасте
Возможные причины нарушений циклической
функции гипоталамо-гипофизарно-яичниковой
системы:
изменение гормонального гомеостаза (аборты)
заболевания эндокринной системы (болезнь ИценкоКушинга, НОЭС, патология щитовидной железы)
психоэмоциональные стрессы
инфекции, интоксикации
прием лекарственных средств
(в частности — нейролептиков)
23. Патогенез ДМК репродуктивного периода
* Персистенция фолликулов абсолютная
гиперэстрогения пролиферация и гиперплазия
эндометрия, изменение местного гомеостаза
(повышение фибринолитической активности, снижение
уровня ПгF2α, вызывающего сокращение артериол)
* Недостаточность лютеиновой фазы цикла
* Лютеинизация неовулировавшего фолликула
(люфт-синдром)
* Персистенция желтого тела с образованием кисты,
приводящая к гиперпрогестеронемии секреторная
трансформация и децидуальный метаморфоз стромы
эндометрия
24. Дифференциальный диагноз
• Эктопическая беременность, нарушенная
маточная беременность
• Остатки плодного яйца после аборта
• Плацентарный полип, трофобластическая болезнь
• Миома матки с субмукозным расположением узла
• Полип эндометрия
• Внутренний эндометриоз
• Аденокарцинома эндометрия
• Заболевания шейки матки
• Системные заболевания, эндокринная патология
25. Диагностика ДМК репродуктивного периода
Анамнестические данные (становление
менструальной функции, репродуктивная
функция, перенесенные заболевания, травмы)
УЗИ органов малого таза
Клинический анализ крови, гемостазиограмма
Раздельное диагностическое выскабливание
слизистой цервикального канала и полости
матки под контролем гистероскопии с
последующим патоморфологическим
исследованием полученного материала
26. Лечение ДМК репродуктивного периода
* Гистероскопия, раздельное диагностическое
выскабливание слизистой цервикального канала и
полости матки
* Гормональная терапия, направленная на
нормализацию функции яичников и структуры
эндометрия:
— оральные контрацептивы
— стимуляция овуляции
— гестагены во II фазу цикла
* Антианемическая терапия по показаниям
* Гормональный гемостаз, если РДВ произведено
не более 2-х месяцев назад
27. Патогенез ДМК пременопаузального периода
Инволюционные нарушение в гипоталамогипофизарно-яичниковой системе нарушение
выработки гонадотропинов нарушение
стероидогенеза в яичниках относительная
гиперэстрогения пролиферация и гиперплазия
эндометрия
Большая частота
экстрагенитальной патологии
(ожирение, АГ, СД, патология
гепатобилиарной системы)
Возрастная
иммунодепрессия
угнетение клеточного
звена иммунитета,
контролирующего
опухолевый рост
28. Дифференциальный диагноз ДМК пременопаузального периода
*
*
*
*
*
*
Миома матки
Аденомиоз
Гормонально-активные опухоли яичников
Аденокарцинома эндометрия
Заболевания шейки матки
Эктопическая беременность,
нарушенная маточная беременность
29. Лечение ДМК пременопаузального периода
Гистероскопия, раздельное диагностическое выскабливание
слизистой цервикального канала и полости матки
Гормональная терапия:
— Гестагены
— Агонисты ГнРГ
— Производные андрогенов
— ВМК «Мирена»
Коррекция обменно-эндокринных нарушений
Оперативное лечение
— аблация эндометрия
— резекция эндометрия
30. Кровяные выделения в постменопаузе
! Рак тела матки
! Рак шейки матки
! Гормонально-активные опухоли
яичников
! Заболевания влагалища
! Атрофия эндометрия
31. Благодарю за внимание
Источник


