Аномальные маточные кровотечения figo
основных причин аномальных маточных кровотечений у небеременных женщин репродуктивного возраста
Уважаемые коллеги! Предлагаем вам ознакомиться с PALM–COEIN — современной классификационной системой причин аномальных маточных кровотечений (АМК) у небеременных женщин репродуктивного возраста. В ее создании участвовала международная группа экспертов из 17 стран, целью было разработать новую универсальную классификационную систему, которая помогла бы оптимизировать диагностические и лечебные мероприятия у женщин с АМК. Данная классификация была утверждена и рекомендована к использованию Международной Федерацией Акушеров и Гинекологов (FIGO) в 2011 году.
Аномальные маточные кровотечения (АМК) у небеременных женщин репродуктивного возраста могут быть проявлением различных по своей биологической природе расстройств. Обследование и ведение таких пациенток усложнялось из-за отсутствия единой общепринятой терминологии, стандартизированных методов обследования и классификации этиологических факторов АМК, которые могут сочетаться у одной конкретной женщины, что и обусловило необходимость разработки универсальной классификационной системы АМК, основанной на принципах доказательной медицины. Она не только дала возможность сравнивать между собой результаты исследований, выполненных отдельными экспертными группами в различных уголках мира, но, что очень важно, такая система полезна клиническим врачам и учитывает все возможные взаимосвязанные потенциальные причины, вызывающие или усиливающие кровотечение у конкретной женщины.
Прежде чем начать ознакомление с новой классификационной системой АМК, остановимся на понятиях «острое», «хроническое» и «межменструальное АМК».
- В 2009 в Кейптауне Рабочая группа FIGO дала следующее определение хроническому АМК: аномальное по объему, регулярности и/или частоте маточное кровотечение, которое наблюдается в течение последних 6 месяцев. Хроническое АМК, как правило, не требует незамедлительного врачебного вмешательства.
- Острое АМК представляет собой эпизод настолько обильного кровотечения, что дает врачу достаточные основания для срочного вмешательства с целью предотвращения дальнейшей кровопотери. Острое AМК может возникнуть на фоне давно существующего хронического АМК или возникнуть остро и никогда не встречаться ранее.
- Межменструальное маточное кровотечение (ММК) встречается между четкими предсказуемыми сроками циклической менструации. По мнению экспертов FIGO, это определение должно заменить термин «метроррагия», от которого в числе некоторых других терминов рекомендовано отказаться.
PALM-COEIN
Система была одобрена Исполнительным комитетом организации как «Классификационная система FIGO причин аномальных маточных кровотечений у небеременных женщин репродуктивного возраста (PALM-COEIN)».
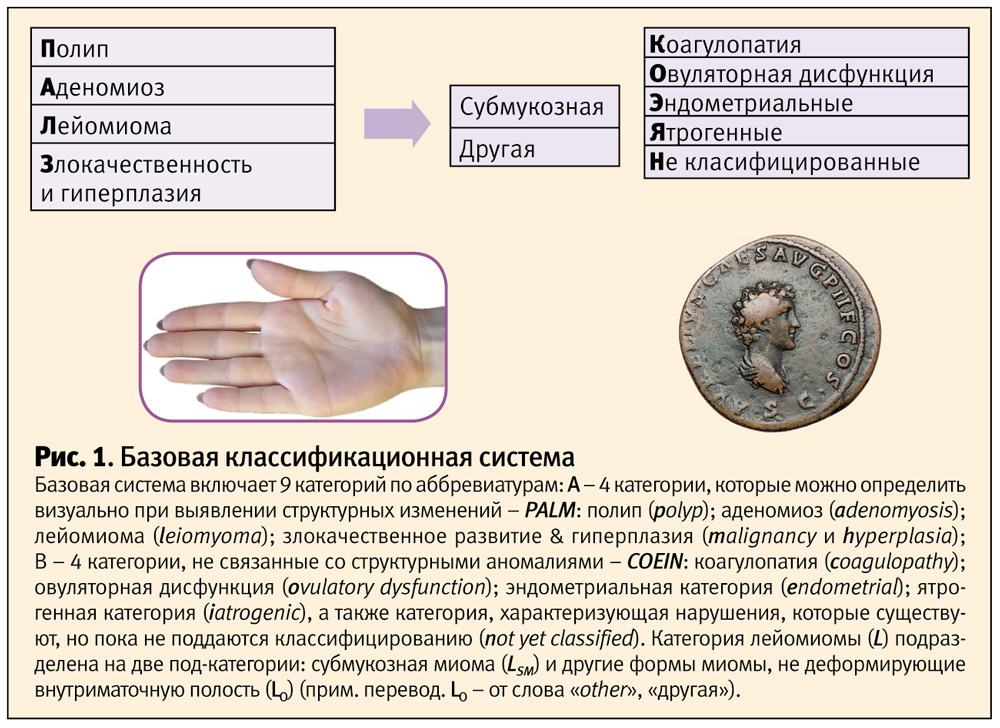
Основная/базовая классификационная система FIGO подана на рис. 1.
В целом, компоненты группы PALM относятся к отдельным (структурным) объективным причинам, которые могут быть оценены с помощью методов визуализации и/или гистопатологии, тогда как группа категорий COEIN включает причины, не поддающиеся объективизации (не структурные).
АМК, связанное с использованием экзогенных половых стериодов, внутриматочных систем/устройств или других системных или локальных агентов, классифицированы как ятрогенные. Категория «еще не классифицированных» причин АМК создана для тех из них, которые редко встречаются или четко не определены.
Категория «малигнизация и гиперплазия» в пределах базовой классификационной системы используется для определения раковых/предраковых поражений (например, атипической гиперплазии эндометрия, аденокарциномы и лейомиосаркомы), однако при их выявлении далее следует использовать общепринятые классификации ВОЗ или FIGO для оценки стадии заболевания.
В исследовании, посвященном анализу частоты встречаемости АМК по категориям, которые составили основу данной классификационной системы, приняло участие более 10 тыс. пациенток. Львиную долю в группе «структурного» компонента причин АМК (PALM) – около 25% – заняли женщины с лейомиомой матки, в то время, как в группе с «неструктурными» причинами АМК (COEIN) основную долю – 38% – составила категория «овуляторная дисфункция».
Далее мы разберем особенности классификации каждой из категорий PALM–COEIN.
- Полип (АМК-Р)
Полипы эндометрия и эндоцервикальные полипы представляют собой эпителиальные образования, которые могут включать сосудистый, железистый, фиброзно-мышечный и соединительно-тканный компоненты; могут быть бессимптомными, чаще являются доброкачественными и крайне редко относятся к атипическим или злокачественным образованиям. В данной базовой классификационной системе полипы распределены следующим образом:
- Р1 – при выявлении полипа с помощью любого метода обследования (УЗИ, гистероскопия с гистопатологическим подтверждением и без него) вне зависимости от размера или числа полипов;
- Р0 – если полип не выявлен.
Существует под-классификация полипов, включающая такие переменные величины как размер полипа, расположение, число, морфология и гистология.
- Аденомиоз (АМК-А)
Согласно классификационной системе PALM–COEIN, предложены минимальные требования для постановки диагноза «аденомиоз» у конкретной пациентки на основе сонографических критериев: наличие гетеротопной ткани эндометрия в миометрии; гипертрофия последнего; разграничение диффузной и узловой (многоочаговой) форм заболевания.
- Лейомиома (AМК-L)
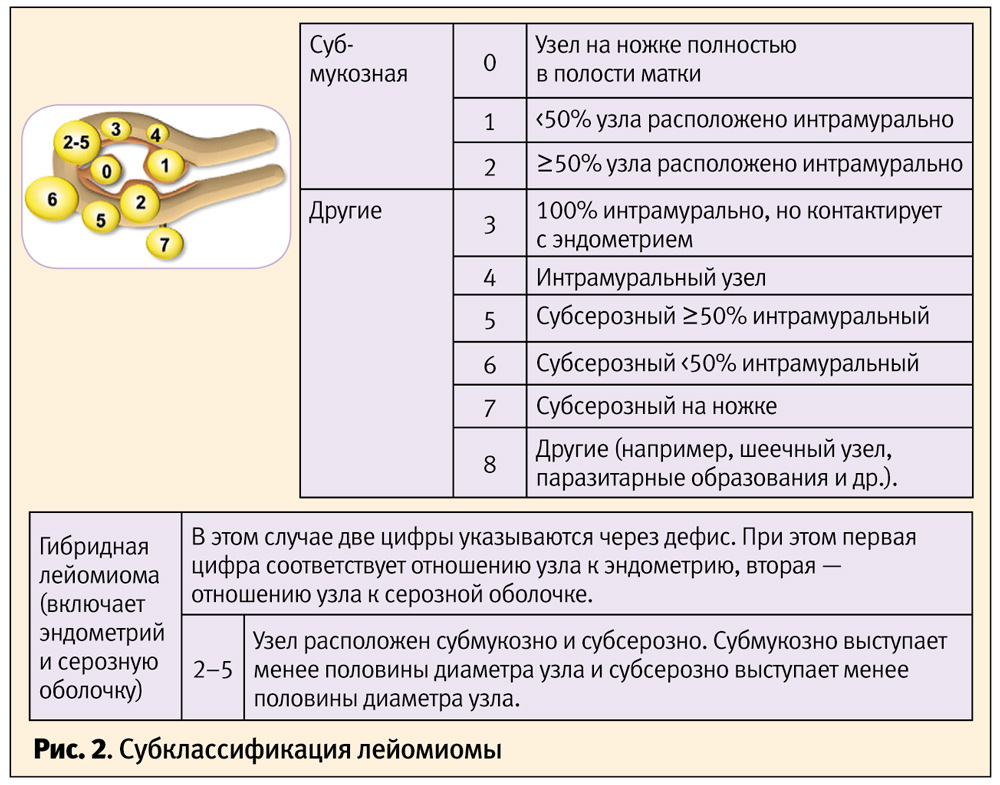
Базовая классификационная система отражает только наличие лейомиомы (L1) вне зависимости от расположения, числа и размера узлов, или ее отсутствие (L0). Вторичная классификационная система позволяют клиницисту отделить лейомиому, деформирующую полость матки (подслизистая [submucosal [SM]), от других ее форм (others [O]), так как именно подслизистые миоматозные узлы чаще вызывают АМК.
Широкий спектр размеров и расположения узлов (субмукозное, интрамуральное, субсерозное и сочетание нескольких локализаций) отображены в классификационной системе, представленной на рис. 2.
- Малигнизация и гиперплазия (AМК-М)
Атипическая гиперплазия и рак эндометрия являются важными причинами АМК, хотя встречаются относительно редко, тем не менее, их возможное наличие следует рассматривать в большинстве случаев АМК у женщин репродуктивного возраста.
Однако данная классификационная не заменяет общепринятые классификации Всемирной организации здравоохранения (ВОЗ) и FIGO, существующие специально для категоризации гиперплазии и рака эндометрия. Поэтому при выявлении предраковой гиперплазии эндометрия или злокачественного процесса во время обследования женщин репродуктивного возраста с АМК, следует обратиться к этим классификациям.
- Коагулопатия (АМК-С)
Термин «коагулопатия» охватывает широкий спектр системных расстройств гемостаза, которые могут быть связаны с AМК. Исследования с высокой степенью доказательности демонстрируют, что около 13% женщин с обильными менструальными кровотечениями (ОАМК) имеют системное заболевание, чаще всего – болезнь Виллебранда.
Следует учитывать также, что некоторые женщины могут постоянно применять терапию антикоагулянтами по поводу различных заболеваний, неблагоприятными последствиями которой могут стать ОАМК. Хотя такие кровотечения можно оправданно считать ятрогенными, тем не менее, группа экспертов сочла более адекватным классифицировать таких женщин, как имеющих коагулопатию (ОAМК-C), поскольку они, как правило, имеют те или иные нарушения системы гемостаза, если принимают эту терапию.
- Овуляторная дисфункция (AМК-O)
Овуляторная дисфункция может вносить существенный вклад в генез АМК: проявляется в виде непредсказуемого по времени кровотечения, хотя нередко в виде ОАМК различной степени выраженности; может быть связана с нарушением функции желтого тела.
Термин «дисфункциональное маточное кровотечение» (ДМК), который ранее использовался в тех случаях, когда не было выявлено никакой системной патологии или локальной структурной причины для АМК, не был включен в данную классификационную систему. Согласно резолюции экспертной комиссии FIGO по АМК, от этого термина рекомендовано отказаться, так как женщины, подпадающие под данное описание, обычно имеют одну из следующих причин АМК или их сочетание: коагулопатию, нарушение овуляции или первичное расстройство функции эндометрия (например, локальное нарушение гемостаза в эндометрии).
Хотя в большинстве случаев овуляторные расстройства трудно «подвести» под определенную этиологию, во многих случаях причиной АМК являются эндокринопатии и нарушения ЦНС (например, синдром поликистозных яичников (СПКЯ), гипотиреоз, гиперпролактинемия, нервно-психическое напряжение, ожирение, анорексия, резкая потеря веса или экстремальные спортивные тренировки). В некоторых случаях причина нарушений может быть ятрогенной, связанной с приемом половых стероидов или лекарств, воздействующих на метаболизм допамина, таких как фенотиазины и трициклические антидепрессанты. Хорошо известно, что овуляторные расстройства чаще встречаются в «полярных» точках: пубертатный период и менопаузальный переход.
- Эндометриальная категория (AМК-E)
В ряде случаев причиной АМК может быть непосредственное базовое расстройство регуляции механизмов «гемостаза» в эндометрии на локальном уровне. Действительно, в исследованиях с высоким качеством доказательности продемонстрировано чрезмерное усиление локального образования вазоконстрикторов, таких как эндотелин-1 и простагландин F2a, и/или ускоренный распад образующихся во время менструации сгустков крови в эндометрии из-за избыточной продукции активатора плазминогена, в дополнение к увеличению локального образования сосудорасширяющих веществ, таких как простагландин E2 и простациклин (I2).
Что касается межменструальных маточных кровотечений (ММК), то они могут быть первичными, как следствие проявления нарушения молекулярных механизмов восстановления эндометрия, или вторичными (воспаление эндометрия или инфекция; нарушение механизмов локальной воспалительной реакции; аберрации процессов ангиогенеза в эндометрии).
При использовании данной классификационной системы, категорию AМК-E можно предполагать после исключения других объективно идентифицируемых нарушений у женщин репродуктивного возраста, не имеющих нарушения овуляторной функции.
- Ятрогенная категория (АМК-I)
В группе ятрогенных причин существует несколько механизмов, вследствие которых различные медицинские вмешательства могут или вызывать или способствовать AМК:
- прямое воздействие на эндометрий;
- влияние на процессы коагуляции;
- системное влияние на механизмы овуляции.
Наиболее частые ятрогенные причины АМК – использование монотерапии или комбинации половых стероидов (эстрогены, прогестины и андрогены). К другим потенциальным причинам относится использование антиконвульсантов и антибиотиков (например, рифампицина и гризеофулвина), которые опосредованно влияют на уровень половых стероидов в организме. Курение также может способствовать снижению уровней стероидов в кровотоке из-за усиления их метаболизма в печени, что объясняет повышение частоты прорывных кровотечений у курящих женщин по сравнению с некурящими.
- Неклассифицированные АМК (AМК-N)
Существует ряд патологических изменений в репродуктивной системе женщины, которые могут служить причиной или способствовать развитию АМК у конкретной пациентки, но они окончательно не изучены, недостаточно охарактеризованы, не существует общепринятых методов их диагностики, или определяется комплекс этих причин (например, хронический эндометрит, артериовенозные пороки развития (мальформация) и гипертрофия миометрия). Кроме того, могут существовать расстройства, которые выявляются только с использованием специфических биохимических или молекулярно-биологических методов. В комплексе эти причины (или будущие причины, которые не определены на данном уровне знаний) были помещены в категорию «Неклассифицированные» (AМК-N). По мере получения новых доказательств они могут быть выделены в отдельную категорию или помещены в уже существующие категории данной классификационной системы.
Обозначение причин АМК с помощью условных символов
Полный комплекс обследований конкретной пациентки поможет выявить одну или несколько потенциальных причин АМК или факторов, которые вносят дополнительный вклад в их развитие. Данная система была разработана таким образом, чтобы включать все выявленные категории в характеристику причин АМК у конкретной женщины.
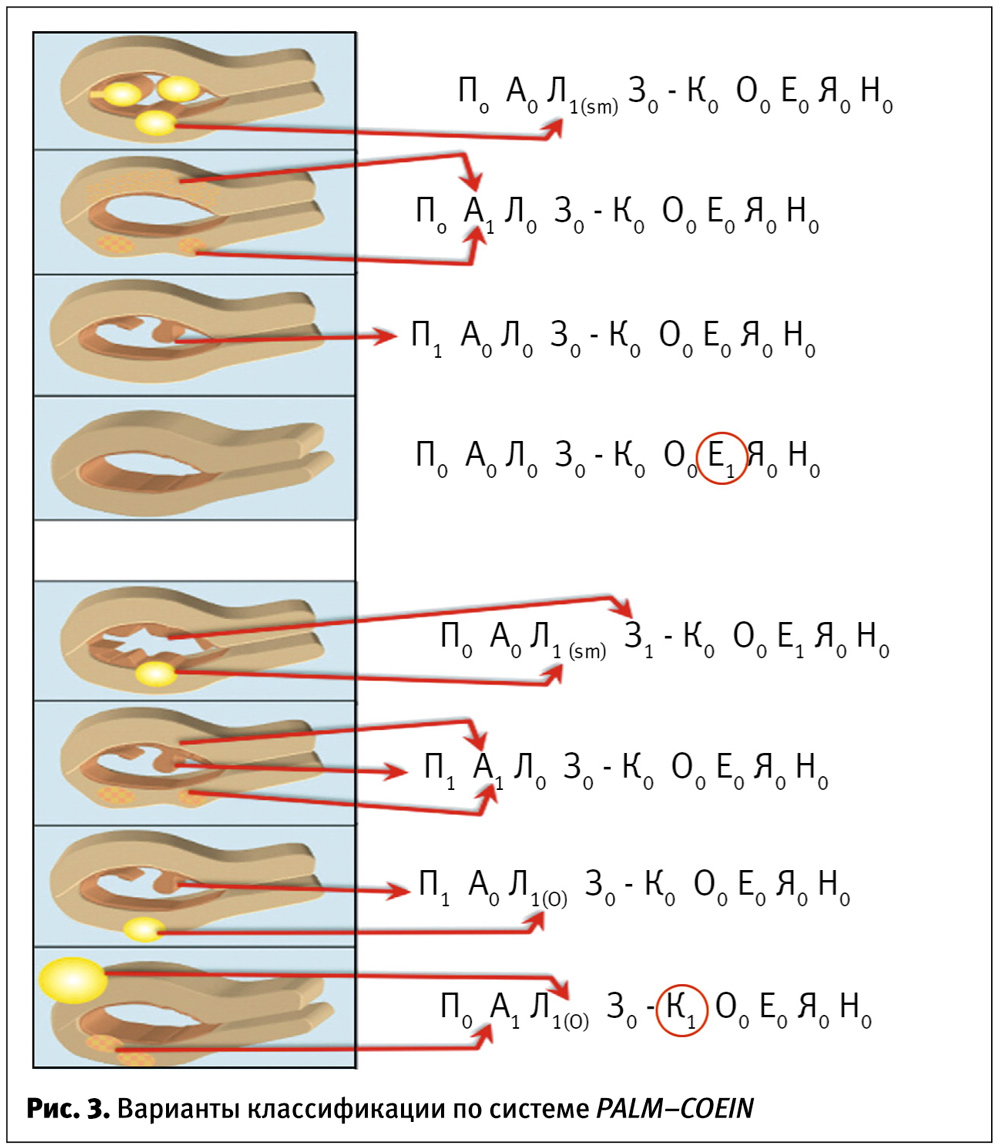
На практике, если у пациентки, например, выявлены нарушение овуляции и лейомиома (например, субмукозная) и нет никаких других нарушений, она может быть отнесена к следующей категории: АМК P0 A0 L1(SM) M0 – C0 O1 E0 I0 N0.
Ниже приведены варианты классификации с использованием классификационной системы PALM–COEIN, где в варианте А рис. 3 представлены изолированные причины АМК, а в варианте В – их комбинация.
Список литературы находится в редакции.
Источник
Это кровотечения, отличные от обычных менструаций по длительности и объему кровопотери и/или частоте. В норме длительность менструального цикла варьирует от 24 до 38 дней, длительность менструального кровотечения составляет 4–8 дней, общая кровопотеря колеблется от 40 до 80 мл. В репродуктивном возрасте АМК составляет 10 — 30%, в перименопаузе достигает 50%.
АМК являются одной из основных причин железодефицитных анемий, снижают работоспособность и качество жизни женщин. АМК занимают 2-е место среди причин госпитализации женщин в гинекологические стационары, служат показанием для 2/3 производимых гистерэктомий и аблаций эндометрия.

Причины возникновения
Причины АМК имеют возрастные особенности. У молодых девушек АМК чаще связаны с наследственными нарушениями системы гемостаза и инфекциями. Приблизительно 20% подростков и 10% женщин репродуктивного возраста с обильными менструациями имеют заболевания крови (коагулопатии), такие как болезнь Виллебранда, тромбоцитопения, реже острую лейкемию, а также заболевания печени.
В репродуктивном возрасте среди причин АМК можно выделить органические нарушения эндо- и миометрия (субмукозная миома матки, аденомиоз, полипы, гиперплазия и рак эндометрия), а также неорганическая патология (нарушения свертывающей системы крови, внутриматочные устройства, хронический эндометрит, овуляторная дисфункция, прием лекарственных препаратов — некоторые антибиотики, антидепрессанты, тамоксифен, кортикостероиды). Во многих случаях причиной являются эндокринопатии и нервно-психическое напряжение (например, синдром поликистозных яичников, гипотиреоз, гиперпролактинемия, ожирение, анорексия, резкая потеря веса или экстремальные спортивные тренировки). Кровотечения «прорыва» на фоне приема гормональных препаратов чаще наблюдаются у курящих женщин, что связывают со снижением уровней стероидов в кровотоке из-за усиления их метаболизма в печени.
В перименопаузе АМК возникают на фоне ановуляции и различной органической патологии матки. С возрастом увеличивается вероятность злокачественных поражений эндо- и миометрия.
Клинические проявления
В зависимости от характера нарушений выделяют различные симптомы АМК:
– нерегулярные, длительные маточные кровотечения (менометроррагии);
– чрезмерные (более 80 мл) или длительные менструации (более 8 дней) с регулярным интервалом в 24–38 дней (меноррагии (гиперменорея);
– нерегулярные, межменструальные кровянистые выделения из матки, как правило (чаще не интенсивного характера) (метроррагии);
– частые менструации с интервалом менее 24 дней (полименорея)
Диагностика аномального маточного кровотечения
Осмотр гинеколога-эндокринолога, оценка жалоб больных. Многие женщины неправильно интерпретируют величину кровопотери во время менструации. Так, например, 50% женщин с нормальной менструальной кровопотерей обращаются с жалобами на усиленные кровотечения. С целью уточнения наличия АМК пациентке задаются следующие вопросы:
Необходимо лабораторное обследование на наличие анемии, патологии гемостаза. Трансвагинальное УЗИ органов малого таза рассматривается, как диагностическая процедура 1-й линии для оценки состояния эндометрия. Высокую диагностическую значимость имеет соногистерография, проводится при недостаточной информативности трансвагинального УЗИ для уточнения очаговой внутриматочной патологии. Гистероскопия и биопсия эндометрия продолжает рассматриваться как «золотой» стандарт диагностики внутриматочной патологии, в первую очередь для исключения предраковых поражений и рака эндометрия. Рекомендуется при подозрении на патологию эндометрия, наличии факторов риска рака тела матки (ожирении, СПКЯ, сахарном диабете, отягощенном семейном анамнезе по раку толстого кишечника), у пациенток с АМК после 40 лет.
МРТ рекомендуется проводить при наличии множественной миомы матки для уточнения топографии узлов перед планируемой миомэктомией, эмболизацией маточных артерий, ФУЗ-аблацией, а также при подозрении на аденомиоз или в случаях плохой визуализации полости матки для оценки состояния эндометрия.
Методы лечения аномального маточного кровотечения
Лечение АМК в Центре акушерства, гинекологии и перинатологии им. В.И. Кулакова Минздрава России осуществляется на основании современных международных и российских клинических рекомендаций, в разработке которых принимали активное участие научные сотрудники отделения гинекологической эндокринологии. Принципы терапии АМК преследуют 2 основные цели: остановку кровотечения и профилактику его рецидивов. В каждом конкретном случае при назначении медикаментозной терапии учитываются не только эффективность препаратов, но и возможные побочные эффекты, возраст женщины, заинтересованность в беременности или контрацепции. При АМК, не связанных с органической патологией, используются нехирургические методы лечения.
Источник
Аномальное маточное кровотечение (АМК) – согласно современным представлениям — это всеобъемлющий термин, подразумевающий любое маточное кровотечение (т.е. кровотечения из тела и шейки матки), не отвечающее параметрам нормальной менструации женщины репродуктивного возраста. Параметры нормальной менструации (менструального цикла). Так, по современным взглядам, его продолжительность составляет от 24 до 38 дней. Длительность фазы менструации в норме – 4,5 — 8 дней. Объективное исследование кровопотери во время менструации показало, что нормальным следует считать объем 30 — 40 мл. Верхней допустимой его границей считается показатель 80 мл (что эквивалентно потере примерно 16 мг железа). Именно такая геморрагия может приводить к снижению уровня гемоглобина, а также к появлению других признаков железодефицитной анемии. Частота АМК увеличивается с возрастом. Так, в общей структуре гинекологических заболеваний ювенильные маточные кровотечения составляют 10%, AМК в активном репродуктивном периоде – 25 — 30%, в позднем репродуктивном возрасте – 35 — 55%, а в климактерии – до 55 — 60%. Особую клиническую значимость АМК определяет то, что они могут быть симптомом не только доброкачественных заболеваний, но также предрака и рака эндометрия. Причины АМК:
не связанные с патологией матки: заболевания придатков матки (кровотечения после резекции яичника или овариэктомии, маточные кровотечения при опухолях яичников, преждевременное по ловое созревание), АМК на фоне гормональной терапии (комбинированные оральные контрацептивы, прогестины, заместительная гормональная терапия), ановуляторные кровотечения (менархе, перименопауза, поликистоз яичников, гипотиреоз, гиперпролактинемия, стресс, нарушения пищевого поведения); системная патология: заболевания системы крови, заболевания печени, почечная недостаточность, врожденная гиперплазия коры надпочечников, синдром и болезнь Кушинга, заболевания нервной системы; ятрогенные факторы: кровотечение после резекции, электро-, термо- или криодеструкции эндометрия, кровотечение из зоны биопсии шейки матки, на фоне приема антикоагулянтов, нейротропных препаратов; АМК невыясненной этиологии. АМК могут манифестировать регулярными, обильными (более 80 мл) и длительными (более 7 — 8 дней) менструациями — обильные менструальные кровотечения (этот тип кровотечений до введения новой классификационной системы обозначался как меноррагии). Частые причины этих кровотечений аденомиоз, субмукозная миома матки, коагулопатии, функциональные нарушения эндометрия. АМК могут проявляться в виде межменструальных выделений (ранее называемых метроррагиями) на фоне регулярного цикла. Это более характерно для полипов эндометрия, хронического эндометрита, овуляторной дисфункции. АМК клинически также проявляются нерегулярными длительными и (или) обильными кровянистыми выделениями (менометроррагиями), чаще возникающими после задержек менструаций. Этот тип нарушений менструального цикла более характерен для гиперплазии, предрака и рака эндометрия. АМК классифицируют на хронические и острые (FIGO, 2009). Хроническое кровотечение – это маточное кровотечение, аномальное по объему, регулярности и (или) частоте, наблюдающееся в течение 6 месяцев и более, как правило, не требующее незамедлительного врачебного вмешательства. Oстpoe кровотечение – эпизод обильного кровотечения, требующий срочного вмешательства с целью предотвращения дальнейшей кровопотери. Острое АМК может возникнуть впервые или на фоне уже существующего хронического АМК. При постановке диагноза АМК первым этапом диагностического поиска является установление истинности жалоб пациентки относительно наличия кровотечения. Следует отметить, что у 40 — 70% женщин, жалующихся на обильные менструации, при объективной оценке не всегда определяется объем кровопотери, превышающий норму. В таких случаях пациентки нуждаются, скорее, в психологической помощи и проведении разъяснительных мероприятий. И наоборот, около 40% больных с менометроррагией не считают свои менструации обильными. Следовательно, очень трудно дать качественную оценку данного клинического симптома, основываясь лишь на жалобах пациентки. В связи с этим для объективизации клинической картины целесообразно использовать метод оценки кровопотерь, разработанный Янсенем (2001). Женщинам предлагается заполнять специальную визуальную таблицу с подсчетом количества использованных прокладок или тампонов в разные дни менструации с балльной оценкой степени их промокания (максимальный балл для прокладок — 20, для тампонов — 10). Следует отметить, что подсчет соответствует стандартному санитарному материалу («normal», «regular»). Однако очень часто пациентки с меноррагией используют «maxi» или «super» тампоны или прокладки, а иногда даже их двойное количество, в связи с чем реальные кровопотери могут превышать объемы, подсчитанные с помощью унифицированной таблицы. Количество баллов 185 и выше расценивается как критерий метроррагии. Второй этап диагностики – установление собственно диагноза АМК после исключения системных заболеваний, коагулопатий и органической патологии органов малого таза, которые могут быть причиной кровотечений. На этом этапе, учитывая трудности диагностики, в работе врача не может быть мелочей. Так, при опросе пациентки необходимо собрать «менструальный анамнез»:
прием медикаментов, вызывающих метроррагию: производных стероидных гормонов (эстрогенов, прогестинов, кортикостероидов), антикоагулянтов, психотропных препаратов (фенотиазинового ряда, трициклических антидепрессантов, ингибиторов МАО, транквилизаторов), а также дигоксина, пропранолола; наличие ВМС в полости матки; наличие других заболеваний: склонность к кровотечениям, гипертензия, заболевания печени, гипотиреоз; перенесенные операции: спленэктомия, тиреоидэктомия, миомэктомия, полипэктомия, гистероскопия, диагностическое выскабливание; сочетающиеся с метроррагиями клинические факторы, подлежащие целенаправленному выявлению (дифференциальная диагностика с системной патологией): носовые кровотечения, кровоточивость десен, появление синяков и гематом, кровотечение после родов или операций, семейный анамнезу. Помимо сбора анамнеза и гинекологического осмотра, значимыми для диагностики АМК считаются определение концентрации гемоглобина, тромбоцитов, фактора Виллебранда, времени свертывания, функции тромбоцитов, тиреотропного гормона, ультразвуковое исследование (УЗИ) органов малого таза. Гистерография проводится в неясных случаях, при недостаточной информативности трансвагинального УЗИ (не обладает 100% чувствительностью) и необходимости уточнения очаговой внутриматочной патологии, локализации и размеров поражений. MPT не рекомендуется в качестве диагностической процедуры 1-й линии при АМК (следует взвешивать пользу и стоимость процедуры). МРТ целесообразно проводить при наличии множественной миомы матки для уточнения топографии узлов перед планируемой миомэктомией. перед эмболизацией маточных артерий, перед абляцией эндометрия, при подозрении на аденомиоз, в случаях плохой визуализации полости матки для оценки состояния эндометрия. Золотой стандарт диагностики внутриматочной патологии — диагностическая гистероскопия и биопсия эндометрия, которая проводится в первую очередь для исключения предраковых поражений и рака эндометрия. Это исследование рекомендуется при подозрении на патологию эндометрия, наличии факторов риска рака тела матки (при чрезмерном воздействии эстрогенов — СПКЯ, ожирение) и у всех пациенток с АМК после 45 лет. Для диагностики причин AMK отдают предпочтение офисной гистероскопии и аспирационной биопсии, как менее травматичным процедурам. Биопсия эндометрия информативна при диффузных поражениях и адекватном заборе материала. Основными целями терапии АМК являются:
профилактика рецидивов: восстановление нормальной работы гипоталамо-гипофизарно-яичниковой системы, восстановление овуляции; восполнение дефицита половых стероидных гормонов. На сегодняшний день осуществление гемостаза возможно как посредством консервативных мероприятий, так и оперативным путем. Медикаментозный гемостаз целесообразно проводить преимущественно женщинам раннего и активного репродуктивного возраста, которые не относятся к группе риска относительно развития гиперпролиферативных процессов эндометрия, а также пациенткам, у которых диагностическое выскабливание проводилось не более 3 месяцев назад, и при этом не было выявлено патологических изменений в эндометрии. Среди медикаментозных методов гемостаза при АМК с доказанной эффективностью следует отметить антифибринолитические препараты (транексамовая кислота) и нестероидные противовоспалительные препараты (НПВП). Однако до сих пор наиболее эффективным среди консервативных методов купирования кровотечения является гормональный гемостаз монофазными пероральными контрацептивами, содержащими 0,03 мг этинилэстрадиола и гестагены группы норстероидов и обладающими выраженным супрессивным эффектом на эндометрий. Значительно реже в клинической практике используется гестагенный гемостаз, который является патогенетически оправданным при ановуляторных гиперэстрогенных кровотечениях. Хирургический гемостаз обеспечивается прежде всего фракционным выскабливанием полости матки и цервикального канала под гистероскопическим контролем. Данная операция преследует как диагностическую (для исключения органической патологии полости матки), так и лечебную цель, и является методом выбора у женщин позднего репродуктивного и климактерического периода, учитывая рост частоты атипической трансформации эндометрия в этих возрастных группах. В случае пубертатных кровотечений проведение указанной операции возможно лишь по жизненным показаниям. Профилактика рецидивов. Общие принципы противорецидивного лечения АМК: 1. Проведение общеукрепляющих мероприятий – регуляция режима сна, труда и отдыха, рациональное питание, соблюдение правил психологической гигиены. 2. Лечение анемии (препараты железа, поливитаминные и минеральные средства, в тяжелых случаях – кровезаменители и препараты крови). 3. Ингибиторы синтеза простагландинов в первые 1 — 3 дня менструации. 4. Антифибринолитики в первые 1 — 3 дня менструации (транексамовая кислота). 5. Витаминотерапия – комплексные препараты, содержащие цинк. 6. Препараты, стабилизирующие функцию ЦНС. Препараты негормонального действия рекомендуются как при овуляторных, так и при ановуляторных кровотечениях. 7. Гормональная терапия назначается дифференцированно в зависимости от патогенетического варианта АМК: в ювенильном периоде – циклическая гормонотерапия эстроген-гестагенами 3 мес., гестагенами во 2-й фазе менструального цикла до 6 мес.; в репродуктивном периоде – циклическая гормонотерапия эстроген-гестагенами 3 мес., гестагенами во 2-й фазе менструального цикла до 6 мес.; в климактерическом периоде – необходимо выключение функции яичников (гестагены в непрерывном режиме – 6 мес.). |
Источник