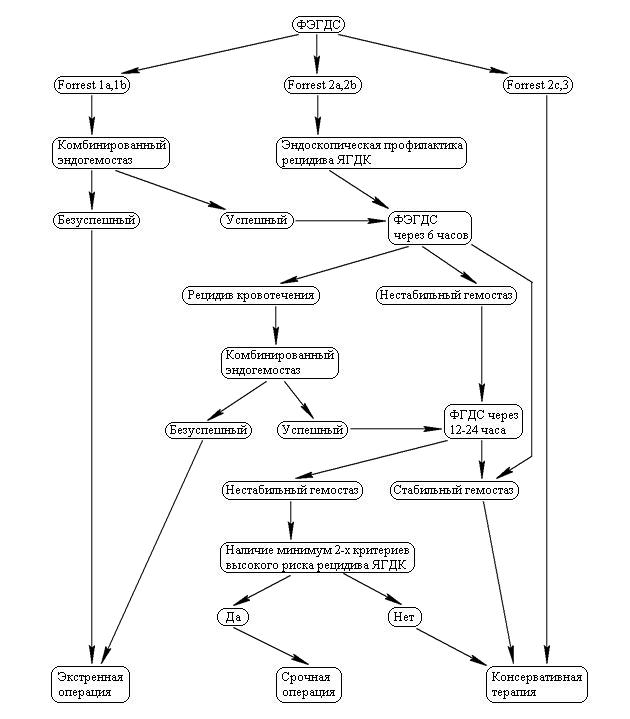
Алгоритм лечения кровотечения из варикозно расширенных вен пищевода
Кровотечение
из варикозно расширенных вен пищевода
и желудка является наиболее грозным
осложнением портальной гипертензии.
Частота первого эпизода кровотечения
в течение года после постановки диагноза
встречается в среднем у 12 % больных ЦП
(5 % для малого варикоза и 15 % для большого).
Летальность в результате первого эпизода
кровотечения составляет 50-70 % – на
момент поступления умирают 4-8 % больных,
в течение первых
суток госпитализации умирают 20-25
%
больных и 18-20 % – в течение 6 недель (от
0 % среди пациентов с компенсированным
циррозом печени до 30 % среди
декомпенсированных).
Еще 30-50
% пациентов умирают в течение последующих
2-х лет от рецидива кровотечения, который
возникает у 100 % больных. При
этом только 40 % смертельных случаев
непосредственно связаны с кровотечением,
остальные вызваны печеночной
недостаточностью, инфекциями, осложнениями
со стороны других органов и систем.
Патогенез.
В
основе развития желудочно-кишечного
кровотечения лежит острое повышение
воротного давления вследствие основных
патогенетических моментов, характеризующих
естественное течение цирроза печени.
Еще
одним из факторов развития
пищеводно-желудочного кровотечения из
ВРВ пищевода и желудка у больных с ПГ,
на что не акцентируется внимание,
является повышение давления в непарной
и верхней полой вене вследствие
декомпенсации сердечной деятельности
на фоне цирротической кардиомиодистрофии.
У
15 % причиной кровотечений является
портальная гастропатия. Смертность при
этом достигает 12,5 %.
К
дополнительным факторам относят наличие
эрозивного рефлюкс-эзофагита, эрозивного
гастрита, гиперацидного состояния
кислотопродуцирующей функции желудка,
изменения слизистой желудка вследствие
эктазии капилляров и вен слизистой и
подслизистого слоя.
3.4.2 Диагностика.
Диагнозжелудочно-кишечного
кровотечения основывается на данных
анамнеза, объективного и инструментального
обследования. Основным диагностическим
тестом служит экстренное эндоскопическое
исследование. В его задачи входят
уточнение источника геморрагии, оценка
возможности рецидива кровотечения по
степени и локализации ВРВ, тяжести
клинического течения эзофагита, наличия
сопутствующей патологии слизистой
оболочки желудка и 12-перстной кишки.
Как
правило, источник кровотечения
локализуется в нижней трети пищевода
или в кардиальном отделе желудка,
исключительно редко – в средней трети
пищевода и в теле желудка.
Факторы
риска
кровотечения из ВРВ, установленные
Североитальянским обществом эндоскопистов
включают:
—
степень нарушения функции печени;
—
диаметр варикозных вен;
—
наличие красных пятен на слизистой;
—
наличие эрозивного эзофагита.
Дополнительным
неблагоприятным прогностическим
фактором является степень кровопотери:
легкая, средняя и тяжелая.
3.4.3 Лечение.
Выделяют
триосновных
направления лечения кровотечений из
варикозно расширенных вен: лечение
острого эпизода кровотечения, профилактика
рецидивногокровотечения
и профилактика первичного кровотечения.
Лечение
острого эпизода кровотечения. В
коррекции кровопотери большое значение
имеет временной фактор, особенно у
больных с суб- и декомпенсированным
циррозом печени. Даже небольшая задержка
в своевременном и адекватном возмещении
потерянного объема крови может полностью
нивелировать достигнутый гемостатический
эффект. Больные с острым эпизодом
кровотечения из варикозно расширенных
вен подлежат переводу в отделение
реанимации и интенсивной терапии.
Общее
лечение.Общее
лечение направлено
на коррекцию гиповолемии (восполнение
ОЦК), предотвращение осложнений, связанных
с желудочно-кишечным кровотечением
(бактериальные инфекции, печеночная
декомпенсация, почечная недостаточность),
которые являются независимыми от причины
кровотечения и требуют самостоятельного
лечения.
Первая
помощь на догоспитальном этапе при ОЖКК
должна включать следующие мероприятия:
холод на эпигастральную область, покой
(строгий постельный режим), при резком
снижении АД – положение Тренделенбурга.
Следует помнить, что введение таким
пациентам сердечных и сосудистых
препаратов противопоказано ввиду
опасности усиления кровотечения.
Заместительная
терапия. Заместительная
терапияпроводитсяпод
контролем измерения центрального
венозного давления. Восполнение объема
циркулирующей крови направлено на
поддержание систолического кровяного
давления на уровне 90-100 мм рт. ст., частоты
сердечных сокращений менее 100 ударов/мин,
гематокрита на уровне 21-24 % (уровень
гемоглобина 70-80 г/л), почасового диуреза
не ниже 40 мл. Сокращение длительности
гипотензии особенно важно для
предотвращения инфекционных осложнений
и почечной недостаточности, которые
независимо связаны с увеличенным риском
рецидива кровотечения и летальности.
Принципы
инфузионно-трансфузионной терапии:
назначение
препаратов гемодинамического действия
– полиглюкин, желатиноль, плазма,
альбумин;введение
кристаллоидов для улучшения
транскапиллярного обмена – раствор
Рингера, лактасол и др.;инфузия
препаратов, улучающих реологические
свойства крови – реополиглюкин,
реоглюман, реомакродекс;трансфузия
эритроцитарной массы
или отмытых эритроцитов (по показаниям).
Показания к гемотрансфузии устанавливаются
индивидуально. Лабораторным критерием
считается снижение гемоглобина ниже
80 г/л. При этом необходимо учитывать
сопутствующие заболевания, возраст,
гемодинамический статус и наличие
(отсутствие) продолжающегося кровотечения.
Роль
переливания свежезамороженной плазмы
и тромбоцитарной массы остаются неясными.
Детоксикационная
терапия.
Детоксикационная терапия включает
очищение кишечника с помощью сифонных
клизм. У больных с гепатогенной
энцефалопатией после достижения
гемостаза рекомендуется применять
трансинтестинальную ирригацию осмотически
активных веществ (лактулоза, сорбит)
через тонкий полихлорвиниловый
назоинтестинальный зонд, проведенный
в тощую кишку с помощью эндоскопа, либо
через желудочный канал зонда-обтуратора.
Антибиотикопрофилактика.
Наличие
инфекционных осложнений является
прогностически неблагоприятным фактором
рецидива кровотечения, развития
печеночной и почечной недостаточности.
Антибиотическая
профилактика считается неотъемлемой
частью терапии для пациентов с циррозом
печени, осложненном кровотечением. Она
должна быть начата в день поступления.
Предпочтение отдается пероральным
препаратам из группы хинолонов
(норфлоксацин, левофлоксацин). При их
непереносимости антибиотиками выбора
внутривенное введение цефтриаксона.
Баллоннаятампонада
зондом
Блекмора-Сейнстакена.
После эндоскопической диагностики
варикозного расширения вен как источника
кровотечения немедленно вводится зонд
Блекмора, с помощью которого можно
временно остановить кровотечение у
60-90 % пациентов. Баллонная тампонада
используется, как правило, в течение
12-24-х часов, когда обеспечивается
медикаментозная терапия. Однако, после
извлечения зонда, кровотечение
рецидивирует приблизительно в 50 %
случаев. В случае рецидива кровотечения
зонд-обтуратор должен быть введен вновь,
а больному предложены оперативные или
миниинвазивные методы лечения, так как
возможности консервативной терапии
считаются исчерпанными. У больных с
декомпенсированной функцией печени
(класс С) оперативное вмешательство
непереносимо, поэтому сроки нахождения
зонда в пищеводе могут быть продлены
до 2-3 суток как единственная возможность
добиться гемостаза.
Осложнениями
баллонной тампонады, которые встречаются
у 10-15 % пациентов, являются аспирационная
пневмония
и пролежни. Для профилактики пролежней
каждые 4 часа нужно спускать манжеты
баллона и повторно раздувать их при
наличии крови.
Медикаментозная
терапия.
Базисная
терапия.
Гемостатическая
терапия.
Коррекция
синусоидальной дисфункции
Лечение
почечной дисфункции.
Симптоматическое
лечение
– обволакивающие, антисекреторные
препараты и др.
Прогнозироватьпродолжительность
гемостатического эффекта комплекса
консервативной терапии невозможно, так
как рецидив кровотечения может возникнуть
в любое время после достижения временного
гемостаза и распускания баллонов
зонда-обтуратора.
Во
время проведения гемостатических
мероприятий необходимо принятие решения
о дальнейшей тактике лечебных мероприятий,
а именно:
продолжение
консервативной терапии;эндоскопическое
лечение;рентгеноэндоваскулярные
вмешательства;хирургическое
лечение.
Эндоскопическое
лечение. Эндоскопическая
терапия рекомендована всем пациентам
в ургентном порядке при кровотечении
из варикозно расширенных вен пищевода.
Эндоскопическая
склеротерапия.
Эндоскопическое
лигирование.
Эндоскопическое
использование клея.
Стентирование
пищевода.
При
кровотечении из эктопических варикозных
вен толстого кишечника эндоскопические
методы гемостаза используются при
колоноскопии.
Эндоваскулярное
лечение.При
кровотечениях из варикозно расширенных
вен или угрозе его развития применяют
окклюзию
левой желудочной артерии.
Как правило, эта процедура дополняет
эмболизацию печеночной или селезеночной
артерий. Перспективным является
чрескожная
чреспеченочная эмболизация левой
желудочной вены,
котораярекомендуется
как временная мера у тяжелых больных
на высоте кровотечения, но не в
профилактических целях из-за высокой
частоты рецидивов и снижения показателей
выживаемости. Чрескожная чреспеченочная
облитерация гастродуоденальной и нижней
брыжеечной вен может применяться при
лечении кровотечений из эктопических
очагов, в частности, дуоденального и
ректального варикоза.
Трансъюгулярное
внутрипеченочное портокавальное
шунтирование.
Американская
и Европейская ассоциации по исследованию
заболеваний печени предлагают
транспеченочное шунтирование при
продолжающемся кровотечении из варикозно
расширенных вен у больных с циррозом
класса
A или B по Чайлд-Пью, если
в течение 48 часов портовенозный градиента
давления остается более чем 20 мм рт.
ст., несмотря
на комбинированную фармакологическую
и эндоскопическую терапию (при их
неэффективности). При этом раннее
размещение TIPS
достоверно уменьшает уровень рецидива
кровотечения и раннюю летальность, не
увеличивая уровень энцефалопатии и не
улучшая прогноз.
Хирургическое
лечение. Невозможность
остановки кровотечения из варикозных
вен пищевода, его быстрые рецидивы после
первоначального гемостаза, а также
необходимость применения больших доз
консервированной крови (свыше 6 доз в
течение 24 ч) служат показаниями к
хирургическому
лечению.
Операции
портокавального
шунтирования
(ПКШ).
Операции ПКШ выполнимы у пациентов с
компенсированным ЦП (класс А) при
кровотечениях из варикозного расширенных
вен (ВРВ) пищевода или желудка, когда не
эффективны другие методы медикаментозного
и эндоскопического лечения.
Разобщающие
операции.
Разобщающая операция является операцией
выбора у больных с функциональным
классом В.
Сочетанные
операции – шунтирующие с помощью
анастомозов малого диаметра и разобщающие
– значительно снижают рецидив кровотечения
из ВРВ.
Прогноз.
В
течение первого года после состоявшегося
кровотечения рецидивы возникают у 70 %
пациентов, летальность при каждом
эпизоде кровотечений из варикозно
расширенных вен пищевода составляет
до 40 %. Риск остается высоким до 3 мес.
после первого кровотечения, поэтому
такие больные нуждаются в пристальном
наблюдении врача. Только через 6 мес.
после кровотечения при постоянном
лечении и наблюдении показатели риска
рецидива кровотечения стабилизируются.
Смертность
от кровотечения зависит от функционального
состояния печени и варьирует от 10 % при
компенсированном циррозе класса А до
более 70 % при классе С.
Основным
прогностическим признаком является
уровень портовенозного градиента
давления – более или менее 20 мм рт.ст.
Все
пациенты, переживающие варикозное
кровотечение должны применять активные
профилактические мероприятия:
—
медикаменозное лечение;
—
миниинвазивоное;
—
хирургическое.
Остаются
неизученными вопросы:
—
оптимальная продолжительность применения
вазоактивных препаратов;
—
эффективность ранней TIPS;
—
перспективы консервативного или
эндоскопического гемостаза при
кровотечении из варикозных вен желудка;
—
разработка индивидуальной прогностической
шкалы/факторов риска повторного
кровотечения.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
16.03.201626.82 Mб17Поздеев%2C Покровский — Медицинская микробиология.djvu
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Кровотечение из расширенных вен пищевода – это опасное состояние. Чаще всего причиной этих кровотечений является осложнение цирроза печени (результат прогрессирующего разрастания соединительной ткани, возникающей вследствие этого портальной гипертензии и варикоза эзофагальных вен с последующим их разрывом).
В гастроэнтерологии поиск средств и методов для эффективного лечения портальной гипертензии, всегда был приоритетным. Сейчас разрабатываются новые методы неотложной помощи больным с кровотечением, делаются попытки приостановить разрастание соединительной ткани. Хотя кровотечение из ВРВП по-прежнему остается тяжелым состоянием, прогноз для жизни не столь мрачен и однозначен, как 15-20 лет назад.
МКБ 10 I85.0
Оглавление
Кровотечение из расширенных вен пищевода
Кровотечение из пищевода: причины и последствия
Кровотечение из пищевода при циррозе печени
Симптомы и признаки
Лечение
Неотложная помощь при кровотечении
Консервативная терапия
Тампонада кровоточащих ВРВП
Эндоскопические гемостатические методы
TIPS (малотравматичное внутрипеченочное шунтирование)
Расширенные хирургические операции
Восстановительный период
Кровотечение из пищевода: причины и последствия
ВРВП – не единственная причина кровотечений пищевода. Практически любая патология, способная вызвать повреждение сосудов органа, может стать причиной геморрагий.

Кровотечение из пищевода может быть осложнением:
- рака пищевода;
- пептической язвы;
- глубокой эрозии при эзофагитах.
Геморрагии пищевода возникают при дивертикулах пищевода, травмах, радиационном поражении.
Проявляться кровотечения из пищевода могут различными симптомами, важнейшими из которых являются:
- рвота с примесью крови;
- изменение характера стула.
В зависимости от причины и интенсивности кровотечения, рвота может быть:
- темными, почти черными массами;
- единичными кровавыми прожилками в рвотных массах;
- алой кровью полным ртом.
Стул при кровотечениях становится темным, полужидким, зловонным.
В зависимости от величины кровопотери различают степень тяжести состояния пациента:
- легкая степень – кровопотеря до одного литра;
- средняя степень – кровопотеря до 1,5 литров;
- тяжелая степень – кровопотеря до 2 литров.

Последствия пищеводного кровотечения зависят:
- от причины, его вызвавшей;
- от интенсивности кровопотери;
- от того насколько правильно и оперативно оказана помощь.
Кровотечение из пищевода при циррозе печени
Одним из самых тяжелых заболеваний печени является цирроз, характеризующийся необратимым разрастанием соединительной ткани, в результате чего гибнут гепатоциты, нарушается структура и функция органа. Замедляется кровоток в системе v portae, повышается давление в вене, когда оно достигает критических величин, то избыток крови через желудочные и пищеводные вены сбрасывается в системный кровоток.
Вены пищевода, не приспособленные к таким нагрузкам объемом и давлением, претерпевают варикозные изменения. Постоянные, скачкообразные подъемы давления в портальной системе, изменения вен пищевода, нарушения коагулограммы – все это провоцирует возникновение кровотечений.
Симптомы и признаки
Непосредственно кровотечению часто предшествуют:
- подъем тяжестей;
- натуживание;
- переедание;
- стрессовая ситуация.
Нередко кровотечение из варикозно расширенных вен пищевода бывает вызвано приемом алкоголя.

Клиника кровотечения зависит от величины кровопотери.
Если кровотечение внутреннее, незначительное, но постоянное, больной отмечает такие симптомы:
- постоянную и нарастающую слабость;
- потерю аппетита;
- холодный липкий пот;
- боли в эпигастрии и ретростернальной области;
- периодически возникающий черный зловонный стул;
- нарастающую анемию и истощение.
Если же кровотечение массивное, то состояние сразу же становится угрожающим:
- пациент внезапно ощущает резкую слабость, сознание затуманивается;
- выступает холодный пот,
- появляется тошнота, сменяющаяся обильной рвотой массами жидкой и свернувшейся крови;
- резко снижается артериальное давление, появляется сердцебиение.
Любой вид кровотечений из ВРВ пищевода при циррозе печени должен быть пролечен в стационаре, никакие народные средства и заговоры здесь не помогут. Если даже кровотечение из варикозных вен пищевода самопроизвольно остановилось, это не гарантирует того, что не наступит рецидив, возможно еще более тяжелый.
Доврачебная помощь больному:
- положить больного горизонтально, голову повернуть так, чтобы кровь не попала в дыхательные пути;
- по возможности успокоить;
- освободить от стесняющей одежды, накрыв теплым одеялом;
- измерить артериальное давление.
Лечение
В стационаре больному сразу же проводят эндоскопическое обследование, с целью дифференциальной диагностики и выявления места повреждения в венозном сосуде.
После этого начинают ургентное лечение кровотечения из варикозно расширенных вен пищевода, направленное:
- на скорейшую остановку кровотечения;
- восстановление ОЦК;
- коррекцию коагулопатии;
- профилактику рецидивов кровотечения.
Неотложная помощь при кровотечении
Способы остановки кровотечения при ВРВП, вызванным циррозом печени, предусматривают:
- медикаментозное лечение;
- тампонада кровоточащего сосуда с помощью двухбаллонного зонда Блэкмора;
- эндоскопические манипуляции (лигирование, тромбирование, склерозирование кровоточащего сосуда)
- TIPS (малоинвазивное внутрипеченочное шунтирование);
- хирургическое лечение.

Консервативная терапия
Ургентная медикаментозная терапия направлена:
- Восстановление ОЦК – перфузия СЗП, эритроцитарной массы, кровезаменителей.
- Снижение портальной гипертензии. Все препараты этой группы делят на венодилататоры и вазоконстрикторы.
- Венодилататоры, расширяют порто-коллатеральные сосуды (нитроглицерин).
- Вазоконстрикторы вызывают сокращение артериол внутренних органов, таким образом, снижается венозный приток крови, уменьшается портальная гипертензия (к прямым вазоконстрикторам относят вазопрессин, к непрямым – октреотид).
Тампонада кровоточащих ВРВП
Восстановление гемостаза при ВРВП с помощью двухбаллонного зонда Блэкмора – это временная мера, метод основан на механическом сдавливании кровоточащего сосуда. Несмотря на простоту, этот метод используется только для остановки массивных кровотечений. Связано это с тем, что процедура плохо переносится больными.

Эндоскопические гемостатические методы
- Эндоскопическое лигирование. Метод основан на странгуляции (сдавливании) кровоточащих варикозных узлов лигатурами. В пережатом узле возникает ишемия тканей, а затем некроз. Исходом является звездчатый рубец. В настоящее время эндоскопическое лигирование, является основным методом, если отсутствуют противопоказания. Силиконовыми кольцами лигируют не только ВРВП, но и варикозные вены кардии желудка.
- Эндоскопическое склерозирование. Существует методика введения склерозанта внутрь сосуда, но сейчас чаще пользуются паравазальным введения склерозанта. Основной целью этой методики является создание отека подслизистой, который сдавливая кровоточащую вену, остановил бы кровотечение. В дальнейшем, за счет склеротических процессов в подслизистой образуется рубцовый каркас.
- Эндоскопическое применение клеевых композиций. Применение цианакрилатных клеевых композиций основано на том, что попадая в кровь, они быстро полимеризуются, облитерируя (закупоривая) сосуд, кровотечение из ВРВП останавливается.
TIPS (малотравматичное внутрипеченочное шунтирование)
Через яремную вену вводится зонд, формируется внутрипеченочный шунт между ветвями печеночной вены и портальной вены. В результате достигается высокая декомпрессия портальной системы. Однако метод требует дорогого оборудования и высокой квалификации хирурга. Из ранних осложнений операции чаще всего возникает тромбоз стента, требующий повторной операции. Из поздних осложнений авторы отмечают тяжелую энцефалопатию.
По мнению большинства авторов TIPS должна выполняться только в случаях профузных кровотечений, когда все другие способы восстановления гемостаза не дали результатов и больному планируется операция пересадки печени.
Расширенные хирургические операции
С внедрением в практику эндоскопического лечения и TIPS, расширенные хирургические вмешательства сейчас выполняются редко. Показанием к ним является неэффективность эндоскопических методик и невозможность выполнить TIPS. Это связано с травматичностью этих операций, высокой смертностью и тяжелой энцефалопатией в постоперационный период.
Восстановительный период
После остановки кровотечения все усилия врачей направлены на профилактику:
- повторного кровотечения;
- перитонита;
- печеночной энцефалопатии.
Больным назначается строгий постельный режим и парентеральное питание.
Для профилактики повторного кровотечения:
- назначаются неселективные бета блокаторы (надолол, пропранолол), либо карведилол;
- плановую склеротерапию ВРВ проводят с недельным интервалом, пока не затромбируются все вены (склеротерапию часто заменяют лигированием).
В последнее время появились публикации, утверждающие, что наименьшее количество повторных кровотечений наблюдается при применении комплекса – неселективные бета блокаторы + нитраты+ лигирование.
Для профилактики перитонита в течение недели назначают хинолоны (норфлоксацин, ципрофлоксацин, цефтриаксон)
Профилактика печеночной энцефалопатии подразумевает проведение мероприятий, обеспечивающих уменьшение аммиака в кишечнике (диета с пониженным содержанием белка, слабительные, антибиотики), а так же стимуляция процессов обезвреживания аммиака (гепа-мерц).
После прекращения кровотечения, больному разрешают принимать пищу только через несколько суток. Блюда должны быть полужидкой консистенции, желательно охлажденными (холодные сливки, сливочное масло, желе, кисель, йогурты). По мере того как состояние больного нормализуется, рацион расширяется. Прием пищи должен быть очень маленькими порциями, но часто. Животные жиры повышают свертываемость, поэтому должны присутствовать в рационе больного.
Составление восстановительной диеты при циррозе печени после кровотечения из ВРВП очень сложная задача, она под силу только опытному диетологу, так как должны быть учтены многие факторы: возможность повторного кровотечения, состояние печени, нарастающая после кровотечения печеночная энцефалопатия, возможные осложнения со стороны сердца. Именно поэтому здесь недопустима никакая самодеятельность. Коррекцией, разработанной диетологом диеты, может заниматься только лечащий гастроэнтеролог.
После перенесенного кровотечения, больному необходимо строго соблюдать распорядок дня, никоим образом не употреблять алкоголь в любом виде, избегать стрессовых ситуаций.
После выписки больной переводится под амбулаторное наблюдение гепатолога, кардиолога, невропатолога. Курирует таких больных гастроэнтеролог. Ежегодно больной должен проходить общее обследование, включая ФГЭС.
Цирроз печени – это тяжелая, в настоящее время неизлечимая, болезнь. По среднестатистическим данным, сроки жизни больных в стадии декомпенсации не более 5-7 лет. Поэтому усилия врачей направлены на профилактику этого заболевания.
Чтобы предотвратить развитие болезни необходимо:
- строго ограничить прием алкоголя в любом виде (у алкоголиков цирроз печени развивается у каждого третьего),
- предупреждение заражения вирусными гепатитами, внимательно относиться и к другим заболеваниями печени, способствующими возникновению цирроза (жировая дистрофия печени), а в случае их возникновения, необходимо своевременное лечение;
- не допускать самовольного и неконтролируемого приема гепатотоксических препаратов (амиодарон, метилдопа);
Для профилактики кровотечения из варикозно расширенных вен пищевода важно и соблюдение правил питания.
Рекомендуемые материалы:
Варикозное расширение вен пищевода 1, 2 и 3 степени
Симптомы полипа пищевода
Кандидозный эзофагит: симптомы и лечение препаратами
Микоз пищевода: симптомы, причины, лечение
Грыжа пищевода: причины возникновения и методы лечения
Болезни пищевода: симптомы и признаки
Ощущение кома в пищеводе
Где находится пищевод у человека (фото)
Пищевод Барретта: симптомы и лечение, прогноз для жизни
Источник